Международный протокол лечения ишемического инсульта
Алгоритм лечения острой фазы ишемического инсульта – Европейские рекомендации
а) Тромболизис. Срочное исследование неврологического статуса и выполнение КТ являются обязательными в каждом случае инсульта произошедшего не более трех часов назад. Если диагноз ишемический инсульт подтверждается и нет противопоказаний для тромболизиса, пациент должен быть передан в отделение интенсивной терапии инсульта и немедленно должна быть начата тромболитическая терапия — тканевыми активаторами плазминогена (доза 0,9 мг/кг, максимальная доза 90 мг, 10% дозы в виде болюса, затем 60 мин внутривенная инфузия оставшейся дозы).
Противопоказания к проведению тромболитической терапии: внутримозговая гематома, давность инсульта более трех часов, неизвестной давности инсульт, субарахноидальное кровоизлияние, NIHSS <4 или быстрый регресс неврологического дефицита, NIHSS >25 или быстрое нарастание неврологических симптомов, ишемия головного мозга более трети региона СМА на КТ, ранее существовавший серьезный неврологический дефицит, повторный инсульт в течение трех месяцев, внутримозговое кровоизлияние в анамнезе, заболевания мозга в анамнезе (опухоли, аневризмы и др.), геморрагическая ретинопатия, геморрагический диатез, печеночная недостаточность, декомпенсированный сахарный диабет, хирургические процедуры или серьезные травмы в течение трех месяцев, международное нормализованное отношение (МНО) > 1,7; тромбоциты < 100000/мм3. Эффект внутривенного тромболизиса описан в течение 4,5 ч после инсульта.
Интраартериальный тромболизис может стать альтернативным вариантом у пациентов с проксимальной окклюзией СМА и давностью менее шести часов. Показания не обоснованы рандомизированным исследованием. Лечение должно проводиться по протоколу клинического многоцентрового исследования. Механическая эмболэктомия является новым вариантом лечения острой окклюзии церебральных сосудов (например, Merci Retriever). Проводится рандомизированное исследование случаев инсульта до 8 часов, в которых тромболизис не показан.
Основным преимуществом метода является низкий риск внутричерепного кровотечения. Еще одним новым вариантом для клинической фазы вмешательства является ускорение окклюзированной реканазализации сосудов с ТКД. Тромболизис выполняется у 15% пациентов с острым инсультом в США, в Европе показатель зависит от страны (0,5-3%).
б) Распределение по срокам:
1. Чрезвычайные ситуации (в диапазоне десятков минут). Тромболизис, декомпрессия задней ямки при масс-эффекте вызванном инфарктом мозжечка.
2. Срочные (диапазон нескольких дней). Каротидная эндартерэктомия или стентирование для симптоматических стенозов ВСА. При выявлении больших ишемических поражений на КТ хирургические вмешательства/стентирование должны быть отложены примерно на шесть недель (из-за риска геморрагического преобразования ишемического поражения).
3. Отсроченные (диапазон – недели). Другие сосудистые операции.
в) Консервативное лечение. Следующие методы лечения могут применяться при остром инсульте при возможности проведения тромболизиса: гемодилюция (как правило, кристаллоиды в сочетании с коллоидами, глюкозу не следует вводить в течение первых двух дней из-за риска лактат ацидоза в области ишемического поражения). Венепункция может быть необходима при уровнях гематокрита более 0,5 и неэффективности гемодилюции. Можно назначить гепарин (два раза в день 5000 ME подкожно) или низкомолекулярные гепарины. Влияние ноотропных препаратов подтвердились не полностью.
Первичная профилактика:
1. Артериальная гипертензия. Артериальная гипертензия является наиболее важным модифицируемым фактором риска. При систолическом давлении, превышающим 160 мм рт.ст. и диастолическом давлении, превышающем 90 мм рт. ст. значительно увеличивается риск ишемического инсульта. Связь между увеличением артериального давления и риском инсульта является линейной. Артериальное давление должно быть около 140/90 мм рт.ст., у пациентов с сахарным диабетом—130/85 мм рт.ст.
2. Курение. Патофизиологические последствия курения являются многофакторными, эластичность красных кровяных клеток уменьшается, уровень фибриногена увеличивается, агрегация тромбоцитов увеличивается, уровень гематокрита растет. Курение повышает риск ишемического инсульта в два раза.
3. Другие факторы риска: диабет, гиперинсулинемия, и резистентность к инсулину. Другие атерогенные факторы риска часто встречаются среди инсулин-зависимых пациентов, особенно гипертоников, а также у пациентов, страдающих ожирением и дислипидемией (синдром X). В этих случаях типичной является гиперинсулинемия с резистентностью к инсулину. Строгая коррекция уровня глюкозы является обязательной, к гипертонии также следует относиться серьезно (с использованием ингибиторов АПФ).
4. Фибрилляция предсердий. Мерцание предсердий является серьезным фактором риска инсульта (примерно 3-5%). Инсульт, вызванный эмболией из сердца, встречается примерно у 70% пациентов с фибрилляцией предсердий. Существует тесная взаимосвязь между фибрилляцией предсердий, возрастом и риском инсульта. Антикоагулянтная или антиагрегантная терапия проводятся для начальной профилактики инсульта у пациентов с фибрилляцией предсердий. К другим заболеваниям сердца, также повышающим риск инсульта, относятся стеноз митрального клапана, пролапс митрального клапана, искусственные клапаны, дилятационная кардиомиопатия, открытое овальное окно, дефект межжелудочковой перегородки и аневризмы предсердий.
5. Гиперлипидемия. Дисбаланс уровня жиров в крови связан с повышенным риском инсульта. Лечение статинами снижает риск атеросклеротической болезни экстракраниальных сосудов. Пациентам с гиперлипидемией должна быть назначена соответствующая диета, при ишемической болезни сердца и повышении уровня ЛПНП однозначно рекомендуется лечение статинами.
6. Другие факторы риска. Ожирение, гипергомоцистеинемия, наркомания, гиподинамия, наличие антифосфолипидных антител, заместительная гормональная терапия в климактерическом периоде у женщин и прием пероральных противозачаточных средств.
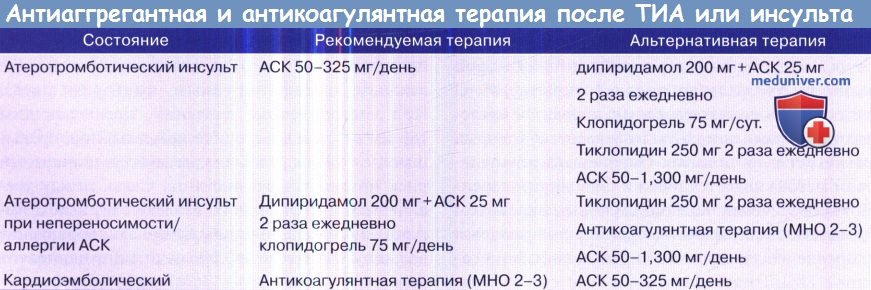
Вторичная профилактика. Воздействие на факторы риска является обязательным. Антикоагулянтная терапия показана пациентам с сердечно-эмболическим инсультом (от сердца к артерии) и фибрилляции предсердий (МНО в пределах 2-3). Антиагрегантная терапия ацетилсалициловой кислотой (АСК) показана (доза 50-325 мг/сут.), если антикоагулянты противопоказаны. Антиагрегантная терапия показана пациентам с атеротромботическими состояниями экстракраниальных сосудов или при инсульте неизвестного происхождения.
1. Ацетилсалициловая кислота. Доза 50-325 мг/сутки приемлема, поскольку идеальный вариант неизвестен. Управление по контролю за продуктами и лекарствами (США) рекомендует упомянутый диапазон; для вторичной профилактики предпочтительнее полная доза 325 мг/сутки.
2. Тиклопидин. В последнее время тиклопидин стал применяться реже из-за побочных эффектов, особенно нейтропении. Частота побочных эффектов на 10% ниже среди афроамериканцев, и серьезной нейтропении у них не наблюдалось.
3. Клопидогрель. Клопидогрель химически близок к тиклодипину. Эффективность эквивалентна тиклопидину и АСК. Основным преимуществом этого препарата является низкая частота побочных эффектов.
4. Комбинация дипиридамола, ингибиторов фосфодиэстеразы и АСК, ингибиторов циклооксигеназы. Теоретически такая комбинация дает преимущество по сравнению с приемом одного препарата.


Учебное видео тромболизиса при инфаркте миокарда
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Алгоритм анестезии при сужении сосуда головного мозга – Европейские рекомендации”
Оглавление темы “Болезни сосудов головного мозга.”:
- Алгоритм лечения ишемии мозга с масс-эффектом – Европейские рекомендации
- Алгоритм лечения острой фазы ишемического инсульта – Европейские рекомендации
- Алгоритм анестезии при сужении сосуда головного мозга – Европейские рекомендации
- Алгоритм диагностики спонтанного кровоизлияния в мозг – Европейские рекомендации
- Алгоритм лечения спонтанного кровоизлияния в мозг – Европейские рекомендации
- Алгоритм диагностики артерио-венозных шунтов мозга у детей – Европейские рекомендации
- Алгоритм диагностики внутричерепных аневризм у детей – Европейские рекомендации
Источник
1. 2015 Клинические рекомендации “Ишемический инсульт и транзиторная ишемическая атака у взрослых” (Национальная ассоциация по борьбе с инсультом, Всероссийское общество неврологов, Ассоциация нейрохирургов России, МОО Объединение нейроанестезиологов и нейрореаниматологов, Союз реабилитологов России).
Профилактика первичная
- Рекомендуется регулярный скрининг АД и соответствующая терапия при артериальной гипертензии (модификация образа жизни и медикаментозная терапия.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии:
Повышенное АД вносит наибольший самостоятельный вклад в популяционный сердечно-сосудистый риск, и контроль АД занимает центральное место в любой успешной стратегии снижения риска инсульта. Установлено, что при повышении диастолического АД на каждые 10 мм рт. ст. риск развития инсульта возрастает в 1,95 раза. Оптимальный уровень систолического АД – 140 мм рт. ст. и диастолического АД – 90 мм рт. ст. Для пациентов с АГ, сахарным диабетом или заболеванием почек целевые значения АД составляют < 130/80 мм рт. Применение препаратов различных классов, включая диуретики, бета-адреноблокаторы, ингибиторы ангиотензинпревращающего фермента (ИАПФ), антагонисты кальция и блокаторы рецепторов ангиотензина II (БРА), вызывает сходную редукцию риска инсульта и кардиальных событий.
- Рекомендуется профилактика и лечение сахарного диабета (СД), так как это заболевание независимо увеличивает риск ишемического инсульта в 1,8-6 раз. Коррекцию уровня глюкозы крови рекомендуется осуществлять изменением образа жизни и назначением индивидуальной фармакотерапии.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2а)
Комментарии:
Нарушение толерантности к глюкозе также является независимым фактором риска инсульта. Однако нормализация уровня глюкозы крови, интенсивный гликемический контроль (целевой уровень гликированного гемоглобина < 7,0%) не приводит к дополнительному уменьшению риска инсульта, хотя и сопровождается уменьшением числа случаев инфаркта миокарда (ИМ) и смертельных исходов.
- Рекомендуется для уменьшения риска первого инсульта у взрослых пациентов с СД при гиперлипидемии применение статинов или фибратов.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2а)
Комментарии:
Пациенты с сахарным диабетом (СД) характеризуются прогрессирующим течением атеросклероза и преобладанием проатерогенных факторов риска, прежде всего, таких, как АГ и нарушения липидного обмена.
- Рекомендуется коррекция уровня холестерина (ХС) (изменение образа жизни, гиполипидемические препараты). У пациентов с коронарной патологией рекомендуется отдавать предпочтение лечению статинами.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии:
Доказана прямая связь между повышенным уровнем ХС и увеличением риска ишемического инсульта. Также выявлена обратная связь между значениями ХС липопротеинов высокой плотности и риском ишемического инсульта. Применение статинов у лиц с коронарной патологией сопровождается снижением относительного риска ишемического инсульта на 19-32%. Польза применения гиполипидемической терапии с помощью других препаратов (фибратов, ниацина и эзетимиба) для профилактики инсульта не доказана.
- Рекомендуется отказ от курения.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Рекомендуется отказ от злоупотребления алкоголем.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Рекомендуется рациональное питание при наличии заболеваний сердечно-сосудистой системы соблюдение диеты с ограничением поваренной соли и ненасыщенных жиров, обогащенной богатыми клетчаткой фруктами и овощами.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Рекомендуется лицам, имеющим повышенный индекс массы тела, диета и повышение физической активности для снижения веса.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Рекомендовано при малоподвижном образе жизни повышение физической активности, связанное с выполнение программ физических упражнений легкой интенсивности: здоровые взрослые всех возрастов должны тратить 2-2,5 часа в неделю на обычную физическую активность или аэробную тренировку умеренной интенсивности или 1,5-2 часа на более интенсивные физические упражнения.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарий:
Недостаточная физическая активность связана с повышенным риском общей смертности, сердечно-сосудистой смертности, сердечно-сосудистой заболеваемости и инсульта. По данным мировых исследований, риск инсульта или смерти среди физически активных мужчин и женщин в среднем на 25-30% ниже по сравнению с наименее активными людьми. Протективный эффект физических нагрузок может быть обусловлен снижением АД и благоприятным воздействием на другие факторы риска сердечно-сосудистых заболеваний, включая СД и избыточную массу тела.
Профилактика вторичная
- Рекомендовано раннее (не позднее 48 часов ОНМК) начало вторичной профилактики ТИА и ишемического инсульта.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии:
У пациентов, перенесших ишемический инсульт или ТИА, риск развития повторных инсультов повышен почти в 10 раз и составляет около 25-30%. Риск повторного инсульта наиболее высок в первые несколько недель от его развития, повторной ТИА – в течение первых трех дней. В связи с этим вторичная профилактика должна быть начата как можно раньше: сразу после диагностики ТИА и не позднее 48 часов после развития ишемического инсульта. Индивидуализированная вторичная профилактика инсульта уменьшает риск развития повторного нарушения мозгового кровообращения на 20-30%. Основные направления вторичной профилактики ишемического инсульта включают как нелекарственные методы (коррекция факторов риска, модификацию образа жизни), так и лекарственную терапию (антигипертензивные, антитромботические средства, статины) и хирургические методы лечения.
- Рекомендуются для снижения риска повторного ОНМК скрининг АД и соответствующая антигипертензивная терапия.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Рекомендуются целевые значения АД < 130/80 мм рт. ст. для пациентов с АГ, сахарным диабетом или заболеванием почек.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии:
Могут быть использованы различные классы антигипертензивных средств с учетом индивидуальных особенностей; рекомендуется включение в терапию диуретиков, комбинации диуретика и ингибитора ангиотензипревращающего фермента. Применение эпросартана, более эффективно во вторичной профилактике ИИ и ТИА, чем применение нитрендипина.
- Рекомендуется пациентам, перенесшим ишемический инсульт, проведение антитромботической терапии.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии:
Пациентам с подтвержденной ТИА должны быть начаты немедленно ацетилсалициловая кислота или клопидогрел, каждый в нагрузочной дозе 300 мг и затем по 75 мг, а также сделаны все остальные назначения для вторичной профилактики инсульта. При некардиоэмболическом инсульте (атеротромботическом, лакунарном и инсульте с неясной причиной) рекомендуются антитромбоцитарные средства, при кардиоэмболическом инсульте – непрямые антикоагулянты. Если при кардиоэмболическом инсульте невозможен или противопоказан прием непрямых антикоагулянтов, то рекомендуются антитромбоцитарные средства.
- Рекомендуется применение комбинации ТЛТ:
- Ацетилсалициловая кислота для вторичной профилактики ИИ в дозе от 75 до 325 мг в сутки.
- Клопидогрел применяется по 75 мг в сутки. Небольшое преимущество клопидогрела над ацетилсалициловой кислотой наиболее значимо у больных с сахарным диабетом, клиническими проявлениями атеросклероза в разных сосудистых бассейнах.
- Комбинация клопидогрела с ацетилсалициловой кислотой не рекомендуется в рутинной практике, так как сопровождается существенным увеличением геморрагических осложнений.
- Комбинация клопидогрела и 100 мг ацетилсалициловой кислоты показана пациенту, который перенес не только ТИА или ИИ, но и стентирование коронарных артерий, мелкоочаговый инфаркт миокарда (без образования зубца Q) или имеет нестабильную стенокардию в течение не менее 9 месяцев.
- Дипиридамол 200 мг замедленного высвобождения назначается два раза в сутки, не имеет достоверных преимуществ над ацетилсалициловой кислотой. Назначение дипиридамола целесообразно в случаях непереносимости ацетилсалициловой кислоты или клопидогрела или резистентности к этим препаратам.
- Комбинация дипиридамола замедленного высвобождения 200 мг и 25 мг ацетилсалициловой кислоты назначается 2 раза в сутки, имеет незначительное преимущество над аспирином. Эта комбинация не эффективнее приема одного клопидогрела.
- Рекомендуется терапия антикоагулянтами пациентам, перенесшим кардиэмболический инсульт.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии:
Непрямые антикоагулянты рекомендуются больным с фибрилляцией предсердий, искусственным клапаном сердца или другой причиной кардиоэмболического ИИ. Пожилой возраст не является противопоказанием для терапии оральными аникоагулянтами.
- Рекомендуется назначение Варфарина по 2,5–10 мг/сут с достижением и постоянным поддержанием и контролем МНО 2-3, используется при различной этиологии кардиоэмболического инсульта.
- Рекомендована профилактика ОНМК при неклапанной фибрилляции предсердий новыми пероральными антикоагулянтами, которые не уступают по эффективности варфарину, но имеют более низкую частоту внутричерепных кровотечений. Применение новых пероральных антикоагулянтов не требует, в отличие от варфарина, регулярного контроля МНО. Если не показана антикоагулянтная терапия необходимо проводить антиагрегантную терапию.
- Дабигатрана этексилат назначается по 150 мг или 110 мг (при клиренсе креатинина 30-50 мл/мин) в сутки в два приема, в дозе 150 мг 2 раза в сутки дабигатран этексилат значительнее, чем варфарин, снижает частоту повторного ИИ. Кроме того, дабигатран этексилат рекомендуется использовать для профилактики ТГВ и ТЭЛА в дозе 150 мг х 2 раза в день.
- Ривароксабан рекомендуется применять по 20 мг или 15 мг (при клиренсе креатинина 30-50 мл/мин) один раз в сутки. Кроме того, ривароксабан может быть использован для профилактики и лечения ТГВ и ТЭЛА.
- Апиксабан рекомендуется применять по 5 мг или 2,5 мг (при 2 и более из нижеперечисленных критериев: возраст 80 лет и старше, вес 60 кг и меньше, уровень креатинина 133 ммоль/л и больше) 2 раза в сутки.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Рекомендована повторная оценка патофизиологических механизмов ОНМК и факторов риска инсульта у пациентов, перенесших инсульт на фоне приема антитромбоцитарных препаратов.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Рекомендуется терапия станинами у пациентов с некардиоэмболическими инсультами. Целевой уровень холестерина ЛПНП при терапии статинами, составляет 1,8 ммоль/л.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии:
Доказанной эффективностью для профилактики ишемического инсульта обладают статины. Статины рекомендуются больным, перенесшим некардиоэмболический ИИ или ТИА, имеющим признаки церебрального атеросклероза или уровень общего холестерина 5,6 ммоль/л и выше Статины назначаются и при отсутствии клинических проявлений ишемической болезни сердца, гиперхолестеринемии.
- Рекомендуется регулярно контролировать уровень глюкозы с достижением уровня глюкозы, близкого к нормальному (5,6 ммоль/л). Коррекцию гликемии рекомендуется сочетать с гипоуглеводной диетой и повышением физической активности, назначением индивидуальной фармакотерапии.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
- Рекомендуется отказ от курения.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Рекомендуется отказ от злоупотребления алкоголем.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Рекомендуется лицам, имеющим повышенный индекс массы тела, диета для снижения веса.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Рекомендуется лечение расстройств дыхания во сне (сонные апноэ) при помощи чрезмасочной аппаратной СРАР–терапии (СИПАП-вентиляции), обеспечивающей поддержание постоянного положительного давления воздухоносных путей, что позволяет нормализовать ночное дыхание и улучшить дневное самочувствие пациентов с синдромом сонных апноэ.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Не рекомендуется назначение гормональной заместительной терапии в качестве вторичной профилактики инсульта.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Рекомендуется операция КЭАЭ пациентам с гемодинамически значимыми стенозами сонных артерий 70-99% на базе центров с показателями периоперационных осложнений менее 6%.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии:
Рекомендуется каротидная эндартерэктомия симптомной артерии в течение 6 месяцев от момента ОНМК (при стенозе 70-99% диаметра ВСА гомолатеральному инфаркту или ТИА). Рекомендовано как можно более раннее выполнение операций КЭАЭ после ишемического события, в идеале – в течение первых двух недель. Каротидная эндартерэктомия симптомной артерии может быть проведена при умеренной степени (50-69% диаметра) стеноза ВСА при отсутствии выраженных сочетанных заболеваний, наличии дополнительных факторов риска, например, у мужчин.
- Рекомендуется эндоваскулярное закрытие овального окна у больных с криптогенным инсультом.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2b)
Источник
