Менструальный цикл и инфаркт

О том, какой образ жизни может привести к инфаркту, почему у женщин в репродуктивном возрасте меньше шансов заработать проблемы с сердцем и как современная медицина спасает людей при инфаркте, «АиФ-Черноземье» поговорил с главным внештатным кардиологом департамента здравоохранения Воронежской области Олегом Азариным.
«Самая большая проблема – образ жизни»
Ирина Евсюкова, «АиФ-Черноземье»: Каковы факторы риска возникновения инфаркта?
Олег Азарин: Причин ишемической болезни сердца может быть много. Существует мнение, что есть наследственная предрасположенность к сосудистым заболеванием. Поэтому у людей, которые обратились с жалобами на проблемы с сердцем, мы собираем семейный анамнез. Если у вас есть кровные родственники, которые перенесли сосудистые катастрофы, такие как острый инфаркт миокарда или острое нарушение мозгового кровообращения, вам стоит обратить внимание на собственное здоровье.
Значимым фактором риска является повышенное артериальное давление. Сейчас идет настоящая пандемия артериальной гипертонии. И проблема в том, что мы имеем большое количество невыявленных гипертоников. Среди нас ходит достаточное количество людей, у которых давление выше нормального, и они не ощущают дискомфорта, живут обычной жизнью. Если постоянно держать двигатель автомобиля в красной зоне по оборотам, он просто на просто выйдет из строя. Так же и с сердцем.
Еще один фактор риска – высокий уровень холестерина, заметить который очень сложно, ведь он никак себя не проявляет, не отражается на самочувствии, его можно только определить в крови. Если у человека ничего не болит, зачем ему проходить исследования, заниматься спортом, следить за тем, что он ест, лишать себя чего-то? Наша главная проблема – как воздействовать на население, чтобы заставить его заботиться о своем здоровье. В частности, вовремя обращаться за медицинской помощью.
Но самая большая проблема – наш образ жизни – чем мы дышим, что мы едим, где мы живем, хорошо ли мы спим. Это главный фактор риска. Офисный работник целый день сидит, мало двигается, возникает гиподинамия. Сюда добавляют вредные привычки, особенно курение, неправильное питание и как следствие – метаболический синдром, ожирение.
– Известно, что сильный стресс может привести к сердечному приступу. Можно ли как-то защититься от него?
– Да, профессии, которые сопряжены с постоянными стрессовыми ситуациями, являются профессиями более высокого риска. Произойдет сосудистая катастрофа или нет, зависит от того, насколько человек устойчив к стрессам. Все мы – живые люди, полностью изолировать себя от стресса невозможно, также как защититься от него и бороться с ним. Если у вас нервная работа, радикальное решение – только менять работу. Успокоительные препараты, которые рекламируют по телевизору, максимум могут дать эффект плацебо. Часто человеку становится лучше от такой таблетки из-за внутреннего ощущения, что, принимая препарат, он лечится, что-то делает, как-то заботится о своем здоровье.
– Может ли сердечный приступ произойти в молодом возрасте? Как много молодых людей с инфарктами вы встречаете?
– Не могу сказать, что происходит какая-то катастрофа и тотальное омоложение инфарктов. Да, бывают случаи инфаркта в 20-25 лет, но все же большее количество больных находится в возрасте – от 35 до 70 лет. Конечно, много пожилых людей. Кстати, мужчины болеют чаще. А женщин охраняет природа – женские половые гормоны защищают их от развития сердечных проблем. Но только до менопаузы. Как только этот порог преодолевается, у женщин начинает развиваться и артериальная гипертония, и ишемическая болезнь сердца, и они начинают догонять мужчин.
Не думайте – вызывайте скорую помощь
– Каковы симптомы инфаркта? И почему их иногда путают с признаками других болезней?
– Болевые ощущения при инфаркте миокарда не у всех одинаковые. Типичная клиническая картина – жгучая, распирающая боль за грудиной, может отдавать в лопатку, шею или левое плечо, одышка, слабость, холодный липкий пот. Но так происходит не всегда. Существуют инфаркты безболевые. Может появится боль в верхних отделах брюшной полости, и люди думают, что у них что-то с желудком, например, обострилась язва. Бывает астматический вариант начала острого инфаркта миокарда, когда ведущим симптомом является одышка, вплоть до развития отека легких. Но в большинстве случаев это все же болевые ощущения за грудиной. Зачастую пациенты связывают боль в грудной клетке проблемами с позвоночником.
В любом из этих случаев пациенту не надо думать, что конкретно у него болит, и заниматься самолечением. Сразу вызывайте скорую помощь. Так вы не потеряете золотое время. Возможности диагностики сегодня стали очень серьезными. Все машины скорой помощи оснащены телекардиографами, которые передают данные непосредственно кардиологам в дежурную больницу. В региональном сосудистом центре функционирует круглосуточный кардиологический консультативный пункт, врачи которого участвуют в процессе диагностики острого инфаркта миокарда и маршрутизации пациента.
– Какую помощь можно оказать человеку, если на ваших глазах у него происходит сердечный приступ?
– Очень важно как можно быстрее обратиться за медпомощью. Если это инфаркт миокарда, то с каждой минутой погибает все больше клеток сердца. Среди наших людей много таких, которые терпят боль часами, думают, что пройдет. Пока ждете приезда врачей, больного нужно уложить с приподнятым головным концом, расстегнуть воротник, чтобы легче дышалось, дать нитроглицерин, обеспечить доступ воздуха.
– В каких случаях пациента с инфарктом не спасти?
– У каждого человека все протекает по-своему. Есть пациенты, у которых первым симптомом заболевания является тяжелейший болевой приступ. Большинство людей умирают от нарушения ритма сердца – фибрилляции желудочков при инфаркте миокарда – в первые часы развития заболевания. Сюда же относятся внезапные сердечные смерти – когда человек вроде бы ничем не болел, шел, упал и умер. Почему так происходит? Возникает либо спазм, либо внезапный тромбоз коронарных артерий, питающих сердце, который сопровождается развитием фибрилляции желудочков и остановкой кровообращения. Если рядом не было дефибриллятора, человек чаще всего умирает. Поэтому медицинское сообщество говорит о том, что в местах массового скопления людей – в аэропортах, на вокзалах, в торговых центрах – должны быть установлены автоматические дефибрилляторы, которыми должны уметь пользоваться сотрудники этих организаций, полицейские.
Случаев внезапной сердечной смерти по статистике больше, чем верифицированных инфарктов. Предотвратить такие смерти может только диспансеризация, во время которой выявят факторы риска здоровью. Если при диспансеризации у человека выявили какие-то проблемы, ему назначают более углубленное обследование. Если выявлено заболевание сердца, пациент попадает в группу диспансерного наблюдения у специалистов кардиологов. Люди, которые знают о своей болезни, зарегистрированы и находятся под наблюдением врачей терапевтов или кардиологов. Диспансерное наблюдение предполагает периодическое посещение врача и контроль за состоянием.
Восстанавливаются за 10 дней
– Как современная медицина спасает людей при инфаркте?
– Что такое инфаркт миокарда? Это гибель клеток вследствие отсутствия поступления крови, доставляющей к ним кислород. Кровь перестает поступать к клеткам сердц, если в артерии формируется тромб и закупоривает ее. Все клетки, что располагаются ниже тромба по течению крови, остаются без кислорода и начинают погибать. Спустя 40 минут острой закупорки коронарной артерии наступают необратимые изменения в мышце сердца. Чем дольше отсутствует кровообращение, тем больше клеток умирает. Главная задача врачей – устранить эту закупорку. Уже на этапе скорой помощи пациентам с острым инфарктом миокарда вводится препарат, который растворяет тромб, – тромболитик. Затем пациент транспортируется в региональный сосудистый центр, где ему проводят срочную коронарную ангиографию (контрастное исследование сосудов сердца) и, в случае наличия показаний, балонную ангиопластику и стентирование коронарных артерий – установку в сосуд специальной металлической сетчатой трубки, восстанавливающей проходимость артерии. Каждая такая операция дорогостоящая, но пациенту она ничего не стоит – ангиографию и чрескожные коронарные вмешательства выполняются по полису ОМС.
– Как долго пациент восстанавливается после болезни? В каких случаях возможен повторный инфаркт?
– Повторный инфаркт может произойти вследствие неадекватного лечения или наблюдения, если больной не выполняет рекомендации. Восстановиться после инфаркта поможет двигательная активность, лечебная физкультура, правильное питание и отказ от факторов риска – стресса, вредных привычек. Реабилитация начинается еще на койке палаты реанимации и интенсивной терапии кардиологических отделений практически с первых суток заболевания. После инфаркта на первом этапе оказания помощи с пациентом работает мультидисциплинарная бригада, в которую входит кардиолог, врач лечебной физкультуры, медицинский психолог и, в идеале, эрготерапевт – человек, который должен помочь обстроить среду для пациента. Задача бригады – выявить проблемы пациента, как и где он живет, кем работает, понять, почему произошла сосудистая катастрофа, и убедить его изменить образ жизни.
Сейчас реабилитация происходит очень быстро. Если раньше после развития острого инфаркта миокарда строгий постельный режим составлял более двух недель, то сегодня средняя продолжительность пребывания в инфарктном отделении – 8-12 дней в зависимости от тяжести заболевания. Период восстановления и формирования постинфарктного рубца длится четыре недели, и в дальнейшем в течение года пациент находится под наблюдением кардиолога.
Источник
Инфаркт развивается при остром нарушении кровообращения в результате ишемии и некроза участка миокарда. Согласно статистическим данным, мужчины в возрасте 45–65 лет больше подвержены риску сердечного приступа, чем женщины. Это связано с особенностью гормонального обмена: выработка эстрогена препятствует развитию кардиальной патологии. Однако при беременности, сбое менструального цикла, при климаксе развивается дисбаланс эстрогенов. Состояние усугубляют нарушения липидного обмена, заболевания сердца, стресс, что может привести к инфаркту даже у женщин в молодом возрасте.
Признаки, симптомы и ранние предвестники
 Основная особенность инфаркта в молодом возрасте – острое начало на фоне полного благополучия, отсутствие предвестников кардиальной патологии. Большинство пациенток не имеют в анамнезе случаев болей в сердце, характерных для ишемии, либо отмечают некоторые ухудшение самочувствие в течение одной или двух недель.
Основная особенность инфаркта в молодом возрасте – острое начало на фоне полного благополучия, отсутствие предвестников кардиальной патологии. Большинство пациенток не имеют в анамнезе случаев болей в сердце, характерных для ишемии, либо отмечают некоторые ухудшение самочувствие в течение одной или двух недель.
Типичное проявление некроза тканей сердца – сильная боль в груди или в околосердечной области. Однако в молодом возрасте признаки инфаркта миокарда у женщин несколько иные:
- беспричинная слабость, после отдыха и в покое;
- выраженное ухудшение состояния в течение суток, часов;
- головокружение, дрожь в кистях, слабость в ногах и потливость;
- ноющие боли в желудке и в подложечной области;
- нарушение пищеварения, дискомфорт в животе;
- тошнота и рвота;
- приступ бронхоспазма, напоминающий астматический;
- сочетание слабости, одышки и нарастающей тревоги, даже в покое;
- появление боли в области левой половины живота с иррадиацией в спину или межлопаточное пространство;
- ощущение сдавливания или онемения шеи и грудной клетки слева, дискомфорт или покалывание левой руки;
- онемение, похолодание и болевые ощущения в области подбородка и челюсти слева, зубная боль;
- головная боль, нечеткость зрения, чувство нехватки воздуха, состояние, близкое к обмороку.
Многие молодые пациентки не обращаются за медицинской помощью и самостоятельно предпринимают попытки лечения, полагая, что причиной плохого самочувствия стала простуда, расстройство желудка или грипп. Это повышает риск позднего выявления.
В старшем возрасте сердечный приступ проявляется более характерно. Основные симптомы инфаркта миокарда у женщин старше 50 лет:
- острая боль в области сердца, в груди или за грудиной является первым признаком приступа у женщин пожилого возраста;
- боль может ощущаться в левой половине туловища, шеи и груди, пояснице и спине;
- боль может отдавать между лопаток, в область лица или за ухо;
- внезапное нарастание одышки и ощущение нехватки кислорода;
- на фоне нестабильности артериального давления развивается слабость;
- головокружение, нечеткость мыслей, затуманенность зрения;
- слабость в ногах и руках, предобморочное состояние;
- возможно расстройство со стороны органов ЖКТ, боль в желудке, дискомфорт;
- усиливается страх и паника по мере нарастания боли.
Инфаркт у женщины в 30 лет: причины и риски
 Основной фактор развития острого инфаркта – атеросклероз сосудов, в особенности коронарных, обеспечивающих кровоток в сердце.
Основной фактор развития острого инфаркта – атеросклероз сосудов, в особенности коронарных, обеспечивающих кровоток в сердце.
Даже в молодом возрасте причиной патологии могут быть:
- Отягощенная наследственность, атеросклероз у родственников.
- Нарушение липидного обмена, высокий уровень холестерина и вредной фракции липопротеидов низкой плотности.
- Дислипопротеидемия.
- Ожирение, избыток жирной и углеводной пищи.
- Курение и частое употребление алкоголя, наркотических средств.
Помимо атеросклероза, повышают риск развития инфаркта артериальная гипертензия, гормональные или обменные нарушения. У женщин до 45 лет причиной сердечного приступа может стать дефицит эстрогена в результате нерегулярного менструального цикла, отсутствия овуляции, при наступлении раннего климакса или после приема лекарственных средств, угнетающих выработку этого гормона.
Причиной коронарной патологии могут стать:
- Вазоспастические спазмы коронарных артерий.
- Аномальное строение сосудов сердца.
- Вторичный фиброз венечных артерий инфекционного, аллергического, токсического характера.
- Нарушение свертываемости крови при приеме контрацептивов или гормональных средств.
- Сгущению крови способствует обильная кровопотеря и сильное обезвоживание.
- Гиперкоагуляция приводит к образованию тромбов, закупориванию коронарных сосудов.
- Усугубляет ситуацию ожирение в молодом возрасте.
- В редких случаях спровоцировать инфаркт может прорыв коронарной артерии (диссекция) во время или после родов.
 Диагностика состояния: как вовремя определить патологию
Диагностика состояния: как вовремя определить патологию
Для выявления сердечного приступа врач в первую очередь направляет на ЭКГ. На кардиограмме будут видны характерные признаки инфаркта, отклонения зубцов. Для подтверждения проводят экспресс-тест, который по капле крови выявляет маркеры инфаркта – тропонины, а также УЗИ сердца. Рекомендовано определять ферменты сыворотки крови – креатинфосфокиназу, лактатдегидрогеназу, миоглобин, тропонин I.
Дополнительно проводят:
- Общий клинический и биохимический анализ крови.
- Исследование липидного спектра крови.
- Анализ на свертываемость крови.
При появлении первых признаков инфаркта у женщины следует сразу же вызывать скорую. Крайне важно приступать к лечению в ближайшие 15–60 минут. От быстроты обращения к врачу и начала оказания медицинской помощи зависит исход и прогноз по выздоровлению.
- На догоспитальном этапе бригада скорой с учетом симптомов, данных ЭКГ или теста проводит катетеризацию вены и надевает ей кислородную маску.
- Доставляет пациентку в кардиологический стационар.
- В больнице рассматривается вопрос стентирования, ангиопластики или шунтирования.
Выводы
Более 15% случаев инфаркта в молодом возрасте развиваются в результате гормональных нарушений, изменений свертываемости крови, врожденной патологии сердца, сосудов. Помимо атеросклероза, риск сердечного приступа повышает неправильный образ жизни, злоупотребление алкоголем и курением, избыточный вес. Нередко инфаркт в возрасте 35–45 лет протекает с атипичной симптоматикой, что затрудняет диагностику и может привести к летальному исходу при позднем обращении к врачу. При появлении первых тревожных симптомов следует вызвать скорую помощь. В случае подтверждения инфаркта доставка в стационар в течение 2–6 часов позволит провести стентирование, минимизировать риск последствий и предотвратить опасный исход.
Источник

Нарушения менструального цикла (НМЦ) – это не патология, а лишь симптом неполадок в женском организме. Причиной сбоя могут быть не только заболевания, но, в любом случае, он свидетельствует о наличии проблемы, которую необходимо решать. Поэтому при нарушении менструального цикла необходимо обратиться к врачу-гинекологу.
Что такое менструальный цикл и какова его норма
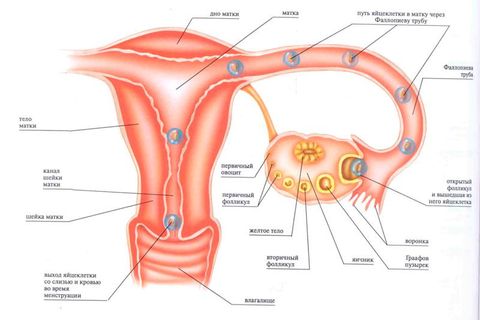
Менструальный цикл – это циклические изменения в репродуктивной системе женщины, происходящие под воздействием половых гормонов эстрогена и прогестерона. В первой половине цикла осуществляется подготовка к возможному зачатию. Во второй половине, если зачатие не состоялось, организм готовится к отторжению неоплодотворенной яйцеклетки. Затем наступает менструация. Менструациями называют повторяющиеся маточные кровотечения, длящиеся несколько дней. В этот период вместе с менструальной кровью из организма выходят неоплодотворенная яйцеклетка, частички эндометрия и слизистые выделения шейки матки.
Справка! Эндометрием называют внутреннюю слизистую оболочку шейки матки. В конце каждого менструального цикла он обновляется: старый отторгается и выходит наружу во время месячных, а его место занимают молодые клетки.
Длительность цикла может быть разной, в норме – от 21 до 35 дней.
Справка! У подростков менструальный цикл еще не устоялся, поэтому нормой является длительность от 21 до 45 дней. А у некоторых женщин наблюдается слишком длинный, обусловленный генетически, менструальный цикл. В их конкретном случае он считается нормой. Как правило, в таком случае и у других женщин в роду длинный цикл.
Месячные в среднем идут 3–5 дней. Нормой считается длительность от 2 до 7 дней. В среднем во время месячных выделяется от 40 до 100 мл крови.
Началом цикла считают первый день менструации, концом – день, предшествующий следующим месячным. Цикл делится на 2 фазы:
- Фолликулярная – в одном из фолликулов яичников созревает яйцеклетка.
- Лютеиновая – фолликул превращается в желтое тело, которое синтезирует прогестерон, необходимый для подготовки организма к возможной беременности, если же оплодотворение яйцеклетки не произошло, желтое тело разрушается.
Между двумя этими фазами, в середине цикла (например, если его длительность составляет 28 дней, то на 14), происходит овуляция. Созревшая яйцеклетка выходит из фолликула и готова к оплодотворению.
Что считается нарушением менструального цикла
- Задержка менструации более чем на 10 дней.
- Укорочение цикла на 5—7 дней.
- Увеличение или уменьшение объема менструальных выделений.
- Сопровождение месячных ухудшением самочувствия и/или сильными болями.
- Выделение крови вне периода месячных (незначительные кровянистые выделения во время овуляции являются разновидностью нормы).
- Полное прекращение менструаций до периода менопаузы.
- Маточные кровотечения в период климакса.
Справка! Для того чтобы можно было назвать изменение цикла нарушением, оно должно повторяться на протяжении нескольких циклов. Ситуационные, то есть единичные изменения (увеличение или сокращение цикла на 5-7 дней) не являются нарушениями и считаются разновидностью нормы.
Классификация НМЦ
Нарушения классифицируются:
- По продолжительности.
- Цикличности.
- Количеству выделяемой крови.
- Влиянию на самочувствие.
По цикличности различают следующие нарушения:
- Опсоменорея – редкие месячные, менструальный цикл длиннее 35 дней.
- Пройоменорея – частые месячные, менструальный цикл менее 21 дней.
- Спаниоменорея – очень редкие менструации, не более 4 раз в год.
- Аменорея – полное отсутствие менструаций в течение полугода и более.
Согласно продолжительности, сбои подразделяются на 2 разновидности:
- Олигоменорея – слишком короткие месячные, менее 2 дней.
- Полименорея – излишне долгая менструация, от 8 до 12 дней.
По количеству выделяемой крови выделяют:
- Гипоменорею – очень скудные месячные.
- Гиперменорею – обильное менструальное кровотечение.
По влиянию на самочувствие НМЦ раньше подразделялись на несколько разновидностей:
- Альгоменорею – ухудшение общего состояния (тошнота, головная боль, рвота и т.п.).
- Дисменорею – боли внизу живота без ухудшения самочувствия в целом.
- Альгодисменорею – боли внизу живота в сочетании с плохим состоянием.
В наше время все вышеперечисленные нарушения называют дисменореей. Также выделяют такое состояние, как ПМС – предменструальный синдром. Он выражается раздражительностью, перепадами настроения, депрессией, тревожностью, отеками, головными болями, неприятными ощущениями в области молочных желез.
Справка! ПМС наблюдается у 20-25% женщин. У 5% он проходит в тяжелой форме.
Также к нарушениям менструального цикла относится геморрагическая метропатия. Это аномальное маточное кровотечение, не обусловленное привычными для аномальных маточных кровотечений причинами (гинекологическими заболеваниями, системными патологиями, беременностью или ее осложнениями, гормональными нарушениями, приемом медикаментов и т.д.). Оно возникает из-за того, что во второй фазе менструального цикла фолликул не трансформируется в желтое тело. Затем происходит его обратное развитие или перерождение в кисту. Без прогестерона, который должно вырабатывать желтое тело, старый эндометрий остается на месте и переполняется кровью. Позднее он все же отторгается, но не полностью. При отсутствии желтого тела происходит избыток секреции эстрогена, под воздействием которого эндометрий разрастается. Из-за недостаточности питания в нем возникают дистрофические процессы с отмиранием тканей, сопровождающиеся кровотечениями. Чаще всего аномальные маточные кровотечения развиваются у подростков (в 20%) случаев и у женщин старше 45 лет (50% случаев).
Причины НМЦ
В большинстве случаев нарушения происходят из-за изменений гормонального фона. Сбой может быть вызван дисбалансом не только женских половых, но и других гормонов. На работу гормональной системы способны оказывать влияние множество факторов. Их можно условно разделить на три категории:
- Патологические.
- Медикаментозные.
- Внешние (физиологические).
К патологическим факторам относятся:
- Заболевания яичников, восстановительный период после операции на яичниках.
- Нарушение работы гипоталамо-гипофизарной системы.
- Патологии эндометрия: эндометриоз, полипы.
- Онкологические заболевания женской половой системы.
- Болезни печени, почек.
- Хронические воспалительные процессы в матке.
- Патологии нервной системы.
- Тяжелые инфекционные заболевания.
- Последствия некачественно проведенного аборта.
Справка! Также НМЦ могут происходить из-за сбоя работы свертывающей системы крови.
Список медикаментов, способных влиять на менструальный цикл:
- Гормональные контрацептивы.
- Противосудорожные препараты.
- Антикоагулянты (лекарства, разжижающие кровь).
- Глюкокортикостероиды.
- Транквилизаторы.
- Антидепрессанты.
- Препараты дилантина и дигиталиса.
Справка! Нарушения менструального цикла могут наблюдаться у женщин, у которых установлена внутриматочная спираль.
К внешним (физиологическим) факторам относят:
- Частые стрессы.
- Резкую смену климата.
- Скудное питание или изменение рациона.
- Недостаток сна.
- Нехватку свежего воздуха.
Особенности нарушений менструального цикла у женщин разных возрастов
В подростковом возрасте нарушения менструального цикла наблюдаются у многих пациенток. Цикл устанавливается в течение нескольких лет после начала первых месячных. В этот период возможны «скачки» – может отличаться количество выделений, длина циклов и менструаций и т.д. Если же цикл установился, и уже после этого снова возникли нарушения, необходимо обратиться к врачу.
Справка! Возраст начала менструаций у девочек-подростков зависит от многих факторов. У женщин европейской расы первые месячные чаще всего наблюдаются в 12-13 лет. Однако начало месячных в 10-11 или 15 лет тоже может быть разновидностью нормы. Если при достижении девочкой 14 лет у нее еще нет менструаций, рекомендуется проконсультироваться с врачом.

У женщин 20—40 лет цикл, как правило, предсказуем и стабилен. Он может меняться при смене гормональных контрацептивов. В других случаях нарушения менструального цикла могут быть обусловлены гинекологическими и системными заболеваниями.
После 40 лет начинается гормональная перестройка – организм готовится к менопаузе. Яичники вырабатывают все меньше эстрогенов. Это может стать причиной нарушений менструального цикла:
- Нерегулярности месячных.
- Скудности или обильности выделений.
- Сокращения цикла.
Также частыми причинами НМЦ в этом возрасте являются миомы, кисты, сбои работы эндокринной системы.
Если в 50 лет у женщины не началась менопауза, у нее продолжаются месячные, но промежутки между ними становятся все длиннее.
Справка! У некоторых пациенток в 50—55 лет менструальный цикл все еще стабилен. Это не является отклонением, но так как организм вырабатывает большое количество женских половых гормонов, следует особенно внимательно относиться к профилактике заболеваний и регулярно посещать маммолога, гинеколога.
НМЦ и беременность
При нарушениях менструального цикла возможно наступление беременности (многое зависит от причин развития сбоя). Однако в ряде случаев НМЦ приводят к бесплодию. Также нарушения способны стать причиной внематочной беременности. Поэтому при любых разновидностях НМЦ следует обратиться к врачу.
Справка! Нарушения менструального цикла также могут стать причиной развития доброкачественных и злокачественных новообразований на яичниках.
Диагностика НМЦ
Состоит из следующих исследований:
- Сбор анамнеза и гинекологический осмотр.
- Анализ крови на гормоны.
- Общий анализ крови и мочи.
- Исследования вагинального мазка на флору (для выявления инфекций).
- ПАП-тест.
- Кольпоскопия.
- УЗИ – для оценки состояния внутренних органов.
Также может потребоваться консультация эндокринолога.
Лечение
Лечение направлено на устранение причины заболевания (инфекций, воспалительных процессов, системных заболеваний и т.д.).
Как правило, назначают:
- Гормональные препараты.
- Антибиотики.
- Уросептики.
- Витаминные комплексы.
- Физиотерапевтические процедуры.
Хирургическое вмешательство осуществляется при наличии доброкачественных и злокачественных новообразований женских половых органов.
Если НМЦ вызвано физиологическими причинами, то в большинстве случаев нормализовать цикл можно с помощью режима дня, полноценного отдыха, здорового питания, умеренных физических нагрузок.
При проблемах с менструальным циклом запишитесь на прием в Поликлинику Отрадное в удобное для вас время! К вашим услугам опытные врачи и современное оборудование.
Источник
