Маркеры для инфаркта миокарда что это


Маркеры инфаркта миокарда можно обнаружить при биохимической диагностике пациентов, поступивших в госпиталь. При заборе крови оценивают общую КФК (креатинфосфокиназа), тропины сердца I и Т, МВ-КФК, миоглобин. Производится сравнение существующих показателей с нормой. Отклонения от нормы помогают врачам определить степень поражения миокарда и разработать более эффективный план терапии.
Какие ферменты оценивают?
Анализ крови при инфаркте миокарда предназначен для поиска определенных маркёров. По ним определяют стадию болезни. Чаще всего лаборанты изучают количество лактатдегидрогеназ (ЛДГ), аминотрансфераза (АСТ) и КФК. Повышение их активности свидетельствует о том, что человек поступил в больницу с острой стадией инфаркта. При рассматривании ЛДГ самым специфичным считается ЛДГ1. Именно этот маркер присутствует в сердечной мышце. АСТ при инфаркте миокарда увеличивается в первый или второй день инфаркта. На четвертый день приступа его показатели нормализуются.
Пиковые значения КФК наблюдаются в первые сутки после инфаркта. Как 24 часа пройдёт, показатели креатинфосфокиназы нормализуются. Лейкоцитоз держится дольше. У некоторых больных диагностируют его повышение более чем на 15 тыс. в куб. мм. Нормализуются показатели спустя неделю после инфаркта. Скорость оседания эритроцитов остаётся повышенной на протяжении 3-4 недель. В 90% случаев инфаркт диагностируют по изменению трансаминазы, т.е. показателей АСТ и АЛТ в крови. Остальные маркеры изучают, если необходимо провести более точную диагностику.

Креатинфосфокиназа при инфаркте миокарда
Анализы при инфаркте миокарда на КФК проводятся часто. Данный фермент представлен во всех тканях человека, но больше всего его в мозге, миокарде, поперечно-полосатых мышцах. Вещество состоит из двух фрагментов: М и В. Выделяют три его изоформы: мозговую (BB), мышечную (MM), сердечную (MB). Специфическими они не являются, т.е. их можно обнаружить при анализе крови везде, но максимально активными они являются в одноименных органах. К примеру, в поперечно-полосатых мышцах концентрация мышечных КФК будет достигать 96%, а в мозге – 12%. Чтобы определить стадию инфаркта и степень поражения органа, врачи учитывают соотношение общей КФК и её изоформ:
- Повышение MB-КФК до уровня более 10 единиц на литр и увеличение активность общего КФК до 6% свидетельствует об формировании некроза миокарда. Значимым для диагностики является уровень изоформ.
- Небольшое отклонение в уровне MB-КФК на фоне изменений в других маркерах свидетельствует о том, что уже прошло примерно 2е суток с момента инфаркта.
Данный тест нельзя рекомендовать к выявлению у больного инфаркта миокарда, если с момента приступа прошло более 36 и менее 6 часов. Ещё одним существенным минусом данного фермента является то, что его количество увеличивается при внутримышечных инъекциях и различных травмах. В более сложных ситуациях, чтобы выявить диагноз у пациента, придётся проявлять активность тропонин.
Тропонин как ключевой элемент диагностики ИМ
Все современные способы выявления инфаркта миокарда (ИМ) связаны с анализом уровня тропонина в крови. Если количество этого вещества соответствует норме, то наличие приступа автоматически исключается. Выделяют три разновидности тропонинов: I, Т, С. Элементы Т и I отвечают за взаимодействие фибриллярного белка и белка мышечных волокон в миокарде. От них зависит сократительная способность сердца, поэтому их считаются специфическими.

Полностью кардиоспецифичным считается тропонин I. Гены, отвечающие за его синтез, находятся в кардиомиоцитах. Тропонин Т-вида вырабатывается мышцами и миокардом, поэтому его нельзя назвать целиком кардиоспецифичным. Его количество не влияет на точность диагностики ИМ. С-тропонин присутствует во всех органах человека, поэтому его не учитывают при диагностике болезни. При развитии острого коронарного синдрома величина тропонина повышается у 80% пациентов в первые 3 часа, поэтому тест на данные маркеры считается способом ранней диагностики проблем с сердцем.
В норме значения тропонина не превышают 0,01-0,1 мкг/л. У людей старшего поколения уровень этих микроэлементов будет выше, чем у молодых. Конкретно для диагностики и выявления болезни берут значение тропонина, если люди не демонстрируют каких-либо признаков острого коронарного синдрома. Но существует ряд ситуаций, когда увеличение концентрации этого микроэлемента не связано с инфарктом миокарда:
- Тупая сердечная травма, разряд встроенного в организм кардиовертера-дефибриллятора и другое воздействие на сердце может привести к скачку тропонина без развития острого коронарного синдрома. Но расслабляться больным не стоит. Изменение этого микроэлемента свидетельствует в таких ситуациях о поражении миокарда.
- Тромбоэмболия легочной артерии. Уровень тропонина опять растёт. Объясняется это тем, что миокард правого желудочка перестаёт нормально работать. В нём развиваются некрозы. Единственный верным способом диагностики в такой ситуации станет использование специализированных аппаратов и инструментов.
- Хроническая болезнь почек 4-5 стадии. До 45% людей, страдающих от этой болезни, сталкиваются с повышенным уровнем тропонина в крови. Считается, что изменение данного показателя в большую сторону говорит об стенозе и зарождающихся некротических очагах в миокарде.
- Онкологические пациенты, подвергающиеся воздействию химической терапии. Изменение показателей тропонина в настоящих ситуациях связано с разрушающим воздействием на миокард рубомицина. Это также является подтверждением некроза. Пациентам в таких ситуациях необходимо проконсультироваться с онкологом, чтобы скорректировать план лечения.
- Геморрагический инсульт, субарахноидальное кровоизлияние. Кардиомиоциты в этих ситуациях подвергаются воздействию гормонов стресса.

Несмотря на то, что существует много ситуаций, провоцирующих увеличение уровня тропонина, необходимо помнить, что он всегда свидетельствует об некротических изменениях в миокарде. Даже если у пациента нет инфаркта, врач должен направить его на тщательное обследование и разработать план лечения существующих болезней. Если длительное время пренебрегать увеличенными показателями тропонина, то изменения в миокарде станут несовместимыми с жизнью.
Как выявляют поражение сердечной мышцы на ранних стадиях?
Кроме тропонина ещё одним важным показателем считается миоглобин. Именно он является главным маркером при самой ранней диагностике ИМ. Также с его помощью оценивают оронарную реперфузию без хирургического вмешательства. Нормальным считается 6-80 нг/мл этого микроэлемента. При инфаркте его количество поднимается до 180 нг/мл. Спустя сутки после приступа анализ на этот маркер не берут, т.к. его значения приходят в норму. Кроме миоглобина обязательно производят анализ других маркеров. Изменение количественных показателей этого элемента в крови отдельно от сопутствующей симптоматики не может расцениваться как подтверждение ИМ.
Какие анализы проводят в острой фазе инфаркта?
Если у больного была диагностирована острая фаза инфаркта миокарда, дополнительно проводятся следующие анализы:
- Анализ свертываемости крови. Необходим для того, чтобы исключить развитие ДВС-синдрома.
- Измерение показателей кислотно-щелочного состояния. Необходимо для того, чтобы рассчитать количество аспарагиновой кислоты и других микроэлементов, которые необходимо вводить больному для нормализации его состояния.
- Определение уровня липидного обмена. Проводится для того, чтобы понять степень прогрессирования атеросклероза.
В некоторых ситуациях, чтобы подтвердить фазу ИМ, берут анализ связывающего жирные кислоты белка. Он позволяет определить степень повреждения миокарда, если с момента приступа прошло более 2 часов. Но самым точным маркером, позволяющим точно диагностировать ИМ, является тропонин. Именно после определения его количества врачи принимают решение о начале реперфузионной терапии.
Источник
Инфаркт миокарда – очень грозное заболевание, как не крути. Даже малосимптомные проявления, которые практически не беспокоили, дадут о себе знать в будущем. Поэтому так много сил и времени уделяется максимально ранней диагностике этого недуга.
Источник картинки: pixabay.com
Инфаркт миокарда – это острый коронарный синдром, который возникает из-за внезапного и полного прекращения кровотока в коронарной артерии в связи с тромбозом и с последующим развитием очагов ишемического некроза в сердечной стенке.
В США показатель догоспитальной смертности составляет около 50% всех случаев острого ИМ, а практически все случаи первичной фибрилляции желудочков происходят в первые 4 часа после начала инфаркта миокарда. Думаю вы и сами понимаете, насколько это опасное заболевание и насколько важно быстро его диагностировать.
Диагностические методы
Чтобы врачу определить, что перед ним именно инфаркт миокарда, нужно сопоставить три важных показателя: клиническую картину, изменения на ЭКГ, повышение маркеров в крови.
Если говорить о клинической картине (затяжная, более 20 минут, ангиозная боль, которая не снимается нитроглицерином), то её трактовка достаточно субьективна, и некоторые врачи могут не обратить на неё внимание, либо не иметь достаточных знаний чтобы распознать, к примеру, атипичные клинические проявления.
Типы боли при инфаркте миокарда. Источник: Внутренняя медицина за Неттером.
Всё вышесказанное можно отнести и к ЭКГ (электрокардиография), которая, хоть и способна показать изменения, обладает довольно существенным минусом – необходимостью в интерпретации, из-за чего субьективность расшифровки, а, следовательно, возможная неквалифицированность медика сыграет злую шутку с больным.
Вид инфаркта на ЭКГ. Отчётливо видна элевация сегмента ST в отведенияз V1-V5, avR, avL. Если хотите понять, что видно на ленте – добро пожаловать в мою статью про ЭКГ на канале.. Источник картинки – Я.Картинки
Вот тут мы и подходим к третьему пункту диагностики инфаркта и, по совместительству, темой нашего сегодняшнего разговора – сердечным маркерам. Давайте разбираться, что это.
Маркеры инфаркта миокарда
Что же такое биохимические маркеры заболевания? Это специфические вещества, наличие в крови которых в норме минимально, либо отсутствует вовсе. Их повышение сигнализирует о том, что в организме случился сбой, и повредился именно тот орган, с которым конкретный маркер ассоциирован. Для всего организма существуют самые различные маркеры (тот же альфа-фетопротеин как онкомаркер рака печени, аминотрансферазы как маркеры повреждения почек, печени, поджелудочной железы, сердца(в меньшей степени). Все они повышаются при тех или иных патологиях.
Конкретно для сердца существуют четыре основных маркера: миоглобин, сердечные тропонины, КФК-МВ, ЛДГ. Остановимся на каждом из них.
Миоглобин
Миоглобин – это белок, который транспортирует кислород в скелетные мышцы и миокард. При повреждении мышечной ткани концентрация этого белка в крови повышается в 5-10 раз. Поскольку миоглобин содержится не только в сердечных мышцах, он не является специфическим маркером, однако реагирует он одним из первых: уже через час концентрация его в крови значительно вырастает.
Кроме ИМ, миоглобин выявляется при синдроме длительного сдавливания, травмах мышц, после хирургических операций.
Сердечные тропонины
Сердечные тропонины – тропонин I и тропонин Т – обнаруживаются только в сердечной мышце. Это белки, которые так же, как и миоглобин, в норме не обнаруживаются в крови, и высвобождаются при повреждении сердца. Повышение значений происходит несколько позже, чем у миоглобина – через 4-5 часа, и держится повышенным до 10-14 дней.
Креатинфосфокиназа-МВ
Креатинфосфокиназа-МВ (КФК-МВ) – даный маркер повышается в крови спустя 4-8 часов, что немного уступает по скорости тому же миоглобину. Однако он обладает значительным преимуществом перед коллегами – его уровень снижается уже на 3 сутки (вышеописанный тропонин начинает снижаться только с 8-10 дня), что даёт возможность определить повторный инфаркт миокарда в случае его возникновения.
Лактатдегидрогеназа
Лактатдегидрогеназа 1 и 2 (ЛДГ) – это ферменты гликолиза, которые преобладают в сердце (Другие изоформы ЛДГ преобладают в лёгких, поджелудочной железе). Не является специфическим показателем инфаркта, так как изоформы 1 и 2 также находятся в других органах, хоть и в меньшей мере. Имеет самый длительный период выхода в кровь (выявляется только спустя 8-10 часов), и не имеет первоочередную ценность в диагностике инфаркта миокарда, однако в сумме с остальными маркерами всё же используется.
Источник картинки: Передерий, Ткач. Основы внутренней медицины, 2009г.
Суммируя всё вышесказанное, стоит сказать, что ни один из маркеров не лишён недостатков, однако в комплексной диагностике они дают чёткую картину развития инфаркта миокарда.
Спасибо, что читали статью! Подписывайтесь, чтобы получать новую дозу интересных и познавательных статей из мира медицины!
Источник
Инфаркт миокарда – опасное сердечное заболевание, возникающее вследствие тромба, образующегося из погибших клеток, перекрывающего кровоток в коронарных артериях. Некроз клеток может появиться, как в их группах, так и на целых участках ткани сердечной мышцы. В ряде случаев нарушения кровообращения могут быть вызваны спазмом в коронарной артерии. Для выявления недуга применяются различные методы, в том числе маркеры инфаркта миокарда. Но очень важно знать причины, способствующие появлению болезни.

Кровь на кардиоспецифические маркеры является обязательным анализом в диагностике инфаркта
Основными из них являются следующие факторы:
- генетика и наследственная предрасположенность;
- атеросклероз и ишемическая болезнь сердца;
- злоупотребление табакокурением и алкоголем;
- ожирение и наличие избыточного веса;
- сахарный диабет;
- сидячий образ жизни и отсутствие физических нагрузок;
- регулярные волнения и стрессы;
- постоянно повышенное артериальное давление.
Симптомы болезни
Первым, и самым значимым симптомом болезни является жгучая или давящая боль в области сердца, которая не прекращается более двадцати – тридцати минут. Боль может отдавать в другие части тела, например, в голову, шею или левую руку. На болевые ощущения при патологии не действуют специальные сердечные обезболивающие препараты. У некоторых пациентов появляется одышка, а в ряде случаев возникает отек легких, тошнота и позывы к рвоте. Изменения пульса, сильная тахикардия, внезапная слабость в ногах и руках также могут быть признаками болезни.
Важно! Так как инфаркт чреват самыми негативными последствиями, то его своевременная диагностика, одной из методик которой являются маркеры повреждения миокарда, а также правильное лечение могут спасти больному здоровье и жизнь. Поэтому при возникновении первых же симптомов недуга необходимо незамедлительно обратиться к врачу.
Диагностика заболевания
Для того чтобы у больного появился шанс на скорейшее выздоровление, очень важно провести правильное диагностирование болезни. Одним из ее методов является электрокардиограмма, которая показывает изменения в мышце сердца. Но этот метод не всегда является однозначно действенным. Вследствие гибели части клеток миокарда возникает повышенное содержание белков – лактатдегидрогеназы, тропонинов, миоглобина и других. Диагноз «инфаркт» устанавливается, если уровень биомаркеров повреждения миокарда в крови больного существенно повышается.
Основным биомеркером является тропонин, обладающий очень повышенной чувствительностью, позволяющей определить даже самые микроскопические некрозные зоны. После того, как повреждаются кардиомиоциты, высвобождение в кровеносную систему сердечных тропонинов происходит в течение — от двух до шести часов, поэтому данный маркер инфаркта миокарда по времени может проявиться достаточно быстро. Существенное значение имеет выявление уровня креатинкиназы в сердце. Если он составляет больше, чем 10 мкг/л, то это является важным критерием постановки диагноза.
К биохимическим маркерам инфаркта миокарда относится и миоглобин, который увеличивается всего через один — два часа после возникновения инфаркта, и считается одним из наиболее ранних маркеров. К тому же, при помощи наблюдения за уровнем миоглобина осуществляется контроль повторения патологии и реперфузии. Также одним из биохимических маркеров некроза миокарда, используемых для ранней диагностики болезни, является БСЖК – белок, способный связывать жирные кислоты. Его максимальный выброс в кровеносную систему происходит в среднем через полтора – три часа после того, как миокард был поврежден. При этом показатели данного белка могут повыситься до 200- 500 нг/мл, а бывает и выше.
| Маркер | Появление от начала заболевания,ч | Период, в течение которого концентрация маркера повышена | Чувствительность/специфичность через 6 ч после ИМ,% | Режим определения |
| Миоглабин | 1-4 | 24 ч | 78-91/59-100 | Каждые 30-60 минут |
| МВ-КФК | 4-6 | 72-96 ч | 48-75/90-99 | Каждые 8 ч в первые сутки, затем 1 раз в день до нормализации |
| Кардиотропин-Т | 4-12 | 7-14 сут | 67-89/84-95 | При поступлении, затем через 6-12 часов после начала болевого приступа |
| Кардиотропин-I | 4-12 | 7-10 сут | 63-82/98-99 |

Сравнительная характеристика биохимических маркеров ИМ
После того, как пациент поступил в стационар, образцы его крови на выявление маркеров некроза миокарда следует брать и отправлять на анализ через семь – девять часов. Одновременно с анализами следует применять иные методы диагностики. К тому же, врачи постоянно следят за общим состояние пациента. Если первые образцы маркеров инфаркта миокарда в норме, а состояние больного показывает при этом полную клиническую картину заболевания, то повторный анализ следует сделать через двенадцать – двадцать четыре часа после первого. После проведения всех диагностических мероприятий устанавливается окончательный диагноз и назначается соответствующее лечение.
Лечение и профилактика болезни
Чаще всего при диагнозе «инфаркт», пациента определяют в палату интенсивной терапии и назначают тромболитики, восстанавливающие кровоток в коронарной артерии и растворяющие тромб. После нескольких дней реанимации больному предписываются медикаментозные препараты, которые замедляют свертываемость крови и предотвращают появление новых тромбов. В ряде случаев применяются бета-блокады, способствующие понижению потребности клеток в кислороде и предотвращающие их некроз. Пациент обязан строго соблюдать постельный режим, избегать волнений и любых физических нагрузок.
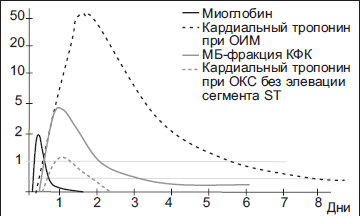
Временные характеристики появления биохимических маркеров
Кроме этого, очень важным является соблюдение специальной диеты, предполагающей употребление в пищу только полезных для сердечной мышцы продуктов. Больному категорически запрещается пить крепкий кофе и чай, алкогольные и газированные напитки, есть жирные, острые, слишком соленые или сладкие продукты. По мере восстановления пациента, ему предписывается курс лечебной физкультуры. При этом нагрузки начинаются с самых минимальных и возрастают по мере выздоровления. Жизнь пациента в течение нескольких месяцев после инфаркта должна проходить под постоянным наблюдением врачей во избежание повторной патологии и возможным осложнений.
Как известно, любую болезнь проще предотвратить, чем потом лечить. Ведь любой недуг чреват самыми негативными последствиями для человека и его организма. Особенно это актуально при таких серьезных недугах, как заболевания сердца. Для этого нужно соблюдать несколько простых правил:
- вести здоровый образ жизни, отказавшись от курения и злоупотребления алкоголем;
- соблюдать режим дня, правильно распределяя время работы и отдыха, и оставляя не менее семи часов на полноценный сон;
- больше гулять на свежем воздухе и заниматься спортом;
- избегать нервных перенапряжений, волнений и стрессов;
- питаться здоровой пищей, включающей в себя много овощей и фруктов, кисломолочных продуктов, отварного мяса и каш, сократив до минимума употребление жирных, острых, чрезмерно соленых или сладких блюд.
Источник

