Лучевая терапия при инсульте
Лучевая диагностика инсульта
Инсульт является обобщенным понятием, которое описывает клинический эпизод внезапно возникающего неврологического дефицита, обусловленного цереброваскулярным заболеванием. Выделяют четыре основные причины инсульта: инфаркт головного мозга (80%), внутрипаренхиматозное кровоизлияние (15%), нетравматическое субарахноидальное кровоизлияние (5%) и венозный инфаркт (приблизительно 1 %). Инфаркт, являясь наиболее частой причиной инсульта, будет главной темой введения. Основной причиной инфаркта головного мозга является атеросклероз и его последствия.
а) Ишемический инсульт. Выделяюттри основных клинических подтипа ишемического инсульта, что основано на классификации, использованной во многоцентровом клиническом исследовании (испытание препарата ORG 10172 в лечении острого инсульта [TOAST]). Эти три подтипа включают крупные артериальные/атеросклеротические инфаркты, кардиоэмболические инфаркты и инфаркты вследствие окклюзии сосудов малого калибра (лакунарные инфаркты).
1. Крупные артериальные/атеросклеротические инфаркты составляют около 40% всех инсультов и могут возникнуть в результате тромбоза сосуда в области атеросклеротической бляшки или вследствие эмболии такими тромбами более мелких сосудов. Наиболее частой локализацией атеросклеротической бляшки является бифуркация сонной артерии с вовлечением дистального отдела общей сонной артерии и первых двух сантиметров внутренней сонной артерии. Среди внутричерепных артерий наиболее часто окклюзии подвергается средняя мозговая артерия (СМА).
К другим частым локализациям атеросклеротических бляшек относятся сифон внутренней сонной артерии и проксимальные отделы передней и средней мозговой артерий. Также часто поражаются атеросклерозом и позвоночные и основная артерии.
2. Кардиоэмболический генез имеет место в 15—25% ишемических инсультов. К факторам риска относятся инфаркт миокарда, аневризма желудочка, фибрилляция или трепетание предсердий, кардиомиопатия и поражение клапанного аппарата.
3. Лакунарные инфаркты являются небольшими по размеру (< 15 мм), обычно локализуются в базальных ганглиях и таламусе. На них приходится 1 5-30% всех инсультов. Такие инсульты часто бывают множественными и обусловлены эмболическими, атеросклеротическими или тромботическими поражениями единичных пенетрирующих конечных артериол, которые питают глубокое серое вещество, включая лентикулостриарные и таламоперфорирующие артерии. К другим частым локализациям лакунарных инфарктов относятся внутренняя капсула, мост, лучистый венец.
б) Внутрипаренхиматозное кровоизлияние. Внутрипаренхиматозное кровоизлияние составляет около 15% всех инсультов может иметь разную этиологию. Гипертензивное кровоизлияние является наиболее частой причиной, составляя примерно 40-60% от всех первичных внутричерепных кровоизлияний. Другими причинами являются амилоидная ангиопатия у пациентов пожилого возраста, а также сосудистые мальформации, васкулиты, лекарственные препараты и геморрагический диатез.
Факторы риска развития геморрагического инсульта включают пожилой возраст, артериальную гипертензию, курение, чрезмерное употребление алкоголя, ишемический инсульт в анамнезе, нарушение обмена холестерина и антикоагулянтную терапию.
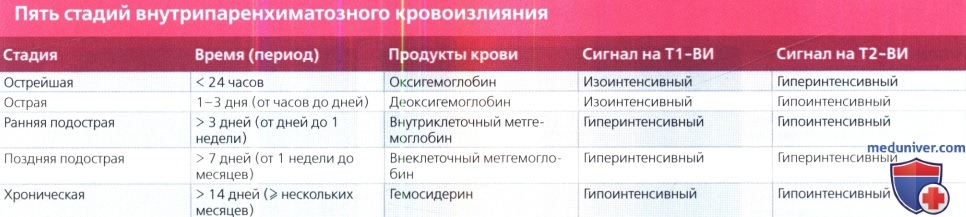
Несмотря на сложные МР характеристики кровотечения, общеприняты следующие стадии кровоизлияний: острейшая, острая, ранняя подострая, поздняя подострая и хроническая.
в) Нетравматическое субарахноидальное кровоизлияние. Нетравматическое субарахноидальное кровоизлияние обычно возникает вследствие разрыва аневризмы (75%) или сосудистой мальформации, такой как артериовенозная мальформация или кавернозная ангиома. При этом неаневризматическое «перимезенцефальное» субарахноидальное кровоизлияние отмечается редко.
г) Венозный инфаркт. Окклюзия синусов твердой мозговой оболочки или вен головного мозга встречается редко, являясь причиной менее 1 % инсультов. Факторы риска венозных тромбозов включают беременность, травмы, дегидратацию, инфекцию, прием пероральных контрацептивов, коагулопатии, злокачественные опухоли, коллагеновые сосудистые заболевания, а также дефицит белка С и S.
Венозные инфаркты происходят только в – 50% случаев венозных тромбозов и могут быть дифференцированы от артериальных инфарктов по локализации ишемии ткани мозга. При тромбозе верхнего сагиттального синуса обычно отмечается появление участков поражения гиперинтенсивного на T2-B14/FLAIR сигнала парасагиттальной локализации, в то время как тромбоз поперечного синуса часто приводит к повышению сигнала на Т2-ВИ/ FLAIR от мозговой ткани задней части височной доли. Кроме того, венозные инфаркты намного чаще сочетаются с кровоизлиянием.
КТ с контрастированием полезна для идентификации симптома «пустой δ», отражающего тромбоз крупного синуса твердой мозговой оболочки, как правило, верхнего сагиттального или поперечного.

д) Подход к визуализации инсульта. Ишемия головного мозга обусловлена значительным снижением кровотока в отдельных областях или во всем головном мозге. Ишемический инсульт характеризуется поэтапным прогрессированием от ишемии до инфаркта. При окклюзии СМА, являющейся наиболее частой ситуацией, формируется более ишемизированное центральное ядро инфаркта и менее ишемизированная область «полутени» (пенумбра). Ядро инфаркта, как правило, является зоной необратимых повреждений, кроме случаев быстрого обеспечения его реперфузии в то время как клетки пенумбры могут оставаться жизнеспособными, но только в течение нескольких часов. На данный момент целью лечения является «спасти» такие клетки.
В настоящее время протоколы исследования, применяемые при остром инсульте различными учреждениями, разнятся между собой. Такие протоколы часто зависят от наличия КТ или МРТ в данном лечебном учреждении, технических/программных аспектов, давности инсульта, квалификации врача, а также возможности осуществления лечебного вмешательства. Обычно разработка плана обследования, лучше всего отвечающего потребностям пациента, ведется совместно неврологами и нейрорадиологами.
Большинство протоколов исследования начинаются с бесконтрастной КТ головы для исключения кровоизлияния или объемного образования, что непосредственно влияет на лечебную тактику. Кроме того, в > 1/3 случаев, при которых обнаруживается гиподенсная область в бассейне кровоснабжения СМА, тромболизис большинством специалистов считается противопоказанным, поскольку это связано с большим риском фатального кровотечения. КТ-ангиография полезна в идентификации окклюзии крупных сосудов. КТ-перфузия, при ее доступности, является отличным методом оценки ишемии, обусловленной окклюзией крупных сосудов.
При отрицательных результатах КТ-перфузии в сочетании сохранением клинических подозрений на инсульте диагностике острой ишемии чрезвычайно полезна МРТ с применением диффузно-взвешенного изображения (ДВИ). МРТ также является основным инструментом визуализации при наличии подозрений на инсульт в области мозговых структур задней черепной ямки или ствола головного мозга. Перфузионная МРТ (ПВИ) оказалась чрезвычайно полезной для выбора тактики лечения.
Большинство протоколов лечения негеморрагического ишемического инсульта используют трехчасовое и шестичасовое окна для осуществления необходимых вмешательств. Если после первого появления симптомов прошло менее шести часов, как правило, первичным методом выбора для исключения объемного образования или кровоизлияния является бесконтрастная КТ. При наличии кровоизлияния тромболитическая терапия не показана. При отсутствии кровоизлияния или объемного образования и отсутствии истечения трехчасового окна после появления симптомов пациенту показан внутривенный (в/в) тромболизис.
Если от начала симптомов прошло от трех до шести часов, необходимо проведение КТ-ангиографии с КТ-перфузией или МРТ с ДВИ и ПВИ для определения показаний к проведению лечения. При выявлении тромбоза внутричерепных артерий, а также наличия пенумбры, пациенту рекомендован внутриартериальный (в/a) тромболизис или в/a тромбэктомия. При отсутствии пенумбры, в/a терапия может не принести пользу пациенту, поэтому каждый случай должен оцениваться индивидуально.
Считается, что эффективное терапевтическое окно при инсульте в бассейне задней циркуляции длиннее 3-б-часового окна, при этом точное время вариабельно и зависит от коллатерального кровообращения. Таким образом, у пациентов с вертебробазилярным тромбозом соотношение степени риска и пользы в/a тромболизиса или тромбоэктомии должно оцениваться индивидуально.
е) Ишемическая пенумбра. При ишемическом инсульте формируется ядро необратимого повреждения мозговой ткани. Ишемическая полутень-это область мозговой ткани, жизнеспособность которой может быть полностью восстановлена при соответствующем лечении. Область пенумбры обычно окружает ишемическое ядро, ее жизнеспособность поддерживается коллатеральным кровообращением.
Ишемическая полутень может быть идентифицирована с помощью комбинации диффузионной МРТ (ДВИ) и перфузионного МР исследования (ПВИ). ДВИ обеспечивает наиболее надежную идентификацию ишемического ядра, которое обычно коррелирует с областью необратимого повреждения мозговой ткани. Тем не менее, при ранней реперфузии путем тромболизиса, возможна некоторая инверсия изменений на ДВИ. ПВИ обеспечивает оценку наличия области полутени. При МРТ несоответствие данных между ДВИ и ПВИ позволяет идентифицировать пенумбру.
Такой метод обеспечивает практическую оценку ишемической полутени. В целом, при отсутствии несоответствия между данными диффузии/перфузии терапия может оказаться неэффективной.
Область пенумбры также может быть идентифицирована с помощью новых методик КТ-перфузии.
В условиях неотложной ситуации при остром инсульте МРТ может быть неосуществима. Тем не менее при использовании новых более бы стрых МР методик и с учетом превосходства МРТ над КТ в выявлении ишемии в области кровоснабжения мелких сосудов и ишемии ствола головного мозга, первая может являться более предпочтительным методом диагностики.
ж) КТ-перфузия (пКТ). Перфузия головного мозга характеризует кровоток на уровне его ткани. Этот кровоток оценивается при пКТ с помощью трех основных параметров: скорость мозгового кровотока (cerebral blood flow, CBF), объем мозгового кровотока (cerebral blood volume, CBV) и среднее время циркуляции (mean transit time, MTT).
1. CBF – объем крови, проходящий через выбранный объем мозговой ткани в единицу времени. CBF измеряется в миллилитрах крови на 100 г мозговой ткани в минуту. Согласно исследованиям, CBF является обоснованным маркером наличия ишемической полутени
2. CBV – общий объем крови в выбранном объеме мозговой ткани, что включает в себя кровь непосредственно в ткани, а также в сосудах с большой емкостью, таких как артерии, артериолы, капилляры, венулы и вены. Единица измерения CBV-миллилитры крови на 100 г мозговой ткани. Согласно некоторым исследованиям, CBV, рассчитанный при КТ-перфузии, является обоснованным надежным маркером ишемического ядра.
3. МТТ – среднее время прохождения крови через выбранную область мозга. Время прохождения крови через паренхиму мозга варьирует в зависимости от расстояния, которое проходит кровь от артериального притока до венозного оттока. МТТ = CBV/CBF.
Несоответствие между CBF/CBV коррелирует с увеличением зоны инфаркта у пациентов, неуспешно или вообще не подвергавшихся лечению. У пациентов с соответствием между CBF/CBV или пациентов, которым была проведена ранняя реканализация, отсутствует прогрессирование ишемического инсульта.
Общие принципы лечения пациентов, которым проводилась пКТ следующие. Хорошим кандидатом для проведения лечения, наиболее вероятно, является пациент, у которого имеется несоответствие между CBF/CBV с преобладанием CBF, что предполагает наличие пенумбры.
Многие рекомендации по лечению ишемического инсульта предполагают, что для рассмотрения возможности проведения тромболизиса, несоответствие между CBF/CBV должно составлять> 20%. Некоторые авторы предполагают, что при отсутствии несоответствия между CBV и CBF лечение маловероятно принесет пользу пациенту.
ж) Советы по интерпретации данных КТ-перфузионного исследования. МТТ является наиболее чувствительным параметром, характеризующим перфузионный дефицит. Несмотря на то, что этот показатель, как правило, является повышенным вследствие тромбоэмболического процесса, он может быть повышен у пациентов со значительным атеросклеротическим сужением артерии. На начальных этапах ишемии, МТТ повышается, a CBF снижается. При этом CBV может быть сохранен или даже повышен за счет дилатации сосудов капиллярного русла на очень раннем этапе ишемии. После достижения CBF порога CBV начинает снижаться. Это приводит к появлению ишемического ядра, которое характеризуется соответствующим снижением как CBF, так и CBV, в то время как несоответствие между CBF и CBV предполагает наличия зоны полутени.
з) Дифференциальная диагностика. При диагностике инсульта у ребенка или молодого взрослого необходимо рассматривать такие возможные причины, как повреждение артерии, сосудистая мальформация, осложненная кровотечением, наркотическая зависимость или нарушения свертываемости крови. У детей младшего возраста к другим возможным причинам относится эмболия вследствие врожденного порока сердца и идиопатическая прогрессирующая артериопатия препубертатного возраста (болезнь мойамойа).
У людей средних лет или пожилого возраста типичной этиологией инсульта является артериальная тромбоэмболия, гипертензивное кровоизлияние, а также церебральная амилоидная ангиопатия.
При оценке геморрагического инсульта следует помнить, что его причины у детей включают сосудистые поражения, гематологические заболевания, васкулопатии, а также венозный инфаркт. У молодых взрослых необходимо исключить сосудистые мальформации, наркотическую зависимость и, что менее вероятно, венозные окклюзии или васкулит. У пожилых людей с внутричерепным кровоизлиянием необходимо исключать гипертензивное кровоизлияние, новообразование, церебральную амилоидную ангиопатию и, что встречается реже, окклюзию синуса твердой мозговой оболочки/вен головного мозга и коагулопатию.
– Также рекомендуем “Примеры лучевой диагностики инсульта по КТ, МРТ”
Редактор: Искандер Милевски. Дата публикации: 13.3.2019
Источник
Головной мозг человека может жить без кислорода не более 5-7 минут. После этого нервные клетки начинают погибать. При инсульте в результате перекрытия просвета сосудов либо кровоизлияния приток крови к мозговой ткани нарушается. Происходит повреждение нервных центров, отвечающих за те или иные функции.

Наш эксперт в этой сфере:
Заведующий стационаром, врач-терапевт
Позвонить врачу
Некоторые цифры и факты:
- Ежегодно инсульт случается впервые или повторно примерно у 800 000 человек.
- Каждые 40 секунд у кого-то в мире возникает это состояние.
- Каждые 4 минуты один человек погибает от инсульта.
В 80% случаев патологию можно предотвратить.
Виды инсульта
В зависимости от патологических процессов, происходящих в головном мозге, различают три разновидности инсультов:
- Геморрагический. Возникает в результате кровоизлияния, например, при разрыве аневризмы мозгового сосуда. Это наиболее грозное состояние, которое чаще всего приводит к смерти.
- Ишемический. Приток крови к мозговой ткани нарушается в результате перекрытия сосуда, чаще всего тромбом.
- Транзиторные ишемические атаки. Это состояние, при котором происходит кратковременное нарушение кровообращения в головном мозге. Возникают инсультоподобные симптомы, которые обычно проходят в течение 24-х часов.
Раннее начало лечения помогает спасти жизнь человека, у которого произошел инсульт, и предотвратить серьезные последствия.
Чем опасно это состояние? Каковы возможные последствия инсульта?
Более 2/3 выживших пациентов становятся инвалидами. Могут развиваться различные осложнения:
- Частичная (парез) или полная (паралич) утрата движений в определенных группах мышц. Нарушения могут быть выражены в разной степени: от расстройства походки до паралича правой или левой половины тела. У некоторых больных возникают расстройства глотания, речи.
- Нарушение чувствительности и неприятные ощущения. При потере чувствительности в определенных частях тела могут возникать неприятные ощущения, боль, покалывание.
- Расстройства в познавательной сфере. У многих больных ухудшается память, мышление.
- Изменение поведения и нарушения в эмоциональной сфере. Человек может стать замкнутым, апатичным, ему становится сложнее контролировать свои эмоции.
Серьезное повреждение головного мозга может привести к гибели больного.
Современные методы лечения инсульта
С момента возникновения первых симптомов критическое значение имеет время. Больной должен быть как можно быстрее осмотрен неврологом, нужно сразу начать вводить лекарственные препараты.
Лечение зависит от вида инсульта. Препараты, которые подходят в одних случаях, могут навредить в других.
При ишемическом приступе нужно сразу, в первые 4 часа, начать вводить препараты, которые растворяют тромбы и предотвращают образование новых. Применяют аспирин, тканевой активатор плазминогена.
Иногда применяют хирургические методы лечения: введение тканевого активатора плазминогена непосредственно в мозговые артерии, стентирование сосудов, удаление их внутренней оболочки, пораженной атеросклерозом.
При геморрагическом приступе необходимо снизить общее артериальное давление и давление крови в мозговых сосудах. Если до этого больной принимал препараты, уменьшающие свертываемость крови, врач может назначить лекарства с противоположным эффектом или переливание крови.
Важное значение имеет реабилитационное лечение. Пациентам, перенесшим приступ, назначают занятия с логопедом, физиопроцедуры, лечебную физкультуру, механотерапию, массаж. Это помогает улучшить и ускорить восстановление нарушенных функций. Может потребоваться психологическая помощь.
При инсульте счет идет буквально на секунды. Прогноз сильно зависит от того, насколько быстро начато лечение. При любых подозрениях на сосудистую катастрофу в головном мозге нужно сразу обратиться к врачу. Получите помощь доктора в нашем неврологическом центре “Медицина 24/7”, позвонив по телефону: +7 (495) 230-00-01
Инсульт – опасное состояние, которое может привести к смерти, инвалидности. Прогноз напрямую зависит от того, насколько быстро больного осмотрел врач, было начато лечение. Поэтому важно уметь распознавать первые признаки этого состояния, а при их возникновении нужно сразу вызвать доктора.
На какие первые признаки и симптомы инсульта нужно обратить внимание?
У некоторых больных приступ проявляется ярко: они падают, теряют сознание. Но бывает и так, что признаки не выражены четко, распознать катастрофу в сосудах головного мозга сложно. Человек может подумать, что просто так сильно проявляется другое заболевание, например, гипертонический криз.
Характерные признаки инсульта у мужчин и женщин:
- Головная боль. Она довольно сильная, нередко сопровождается головокружением, тошнотой, рвотой.
- Параличи и онемения в разных частях тела. Нарушения могут возникать в одной руке, ноге, на лице или на целой половине тела. Они бывают выражены в разной степени, в зависимости от того, какая часть головного мозга повреждена, насколько сильно.
- Нарушение речи. Больному сложно произнести слова, фразы, либо он испытывает проблемы с пониманием чужой речи.
- Нарушение зрения. Может возникать двоение в глазах, появляются темные пятна, «мушки» перед глазами.
- Нарушение координации движений, чувства равновесия, сильное головокружение.
Даже если симптомы, которые возникли у человека, не указывают явно на инсульт, но есть хотя бы малейшее подозрение, нужно немедленно обратиться к неврологу. Лучше перестраховаться. Позвоните в «Скорую помощь».
Что можно сделать, чтобы выявить у больного симптомы инсульта?
Некоторые простые тесты помогают выявить дополнительные признаки инсульта:
- Попросите больного поднять руки. Рука на стороне поражения не поднимается совсем, либо поднимается ниже, чем здоровая.
- Попросите больного улыбнуться. Одна часть лица «улыбается», другая — остается опущенной.
- Попросите больного высунуть язык. Язык отклоняется в сторону.
- Попросите больного оскалить зубы. Одна половина рта оскаливается, другая — закрыта.
- Попросите больного нахмурить брови. Одна бровь нахмуривается сильнее другой, заметна асимметрия.
- Попросите больного повторить какую-нибудь фразу. Речь больного невнятная, звучит не так, как обычно.
Если вы заметили хотя бы один из этих симптомов, есть риск того, что у человека случился инсульт. Немедленно вызывайте «Скорую». До прибытия врача нельзя оставлять больного одного, он должен постоянно находиться под присмотром – его состояние может ухудшиться в любой момент.
При возникновении подозрительных симптомов нужно сразу обратиться к врачу в клинику неврологии. Помните: минуты идут! Чем позже больному оказана помощь, тем хуже прогноз. Признаки инсульта у мужчины или женщины требуют немедленной помощи врача. Для того чтобы получить консультацию невролога, свяжитесь с нами по телефону +7 (495) 230-00-01.
К возникновению ишемического и геморрагического инсульта приводят разные причины. Ишемические приступы встречаются чаще – примерно в 85% случаев.
Основные причины развития инсультов:
Ишемический инсульт
Когда сосуды головного мозга оказываются сильно суженными или перекрытыми, в ткани возникает ишемия — нарушение притока крови. Если это состояние сохраняется достаточно долго, нервные клетки начинают погибать.
Основные причины:
- Сужение или перекрытие просвета сосудов тромбом.
- Сужение или перекрытие просвета сосудов атеросклеротической бляшкой.
- Эмболия — состояние, когда тромб или другая частица с током крови проникает в мозговые сосуды и закупоривает их.
Геморрагический инсульт
В ткани головного мозга возникает кровоизлияние. В результате нарушается приток крови к нервным клеткам.
Основные причины:
- Повышенное кровяное давление, гипертонический криз (приступ, во время которого происходит сильное повышение артериального давления).
- Разрыв аневризмы — участка стенки артерии, в котором имеется её выпячивание и истончение.
- Длительный прием препаратов, которые понижают свертываемость крови.
Лечение инсульта зависит от его причин. Поэтому с момента возникновения первых симптомов очень важно, чтобы больного как можно быстрее осмотрел врач.
Какие факторы повышают риск инсульта?
Если в вашей жизни присутствуют эти факторы, ваши риски повышены:
- Нездоровое питание: когда в рационе много жиров, сахара.
- Высокое артериальное давление. В норме оно должно находиться на показателях 120 и 80 мм. рт. ст. Чем выше эти цифры, тем выше риск.
- Курение, в том числе пассивное.
- Возраст старше 55-60 лет.
- Избыточный вес, ожирение.
- Наследственность: если у вас есть родственники, которые перенесли инсульт, вы рискуете сильнее.
- Сахарный диабет.
- Высокий уровень «вредного жира» холестерина в крови, атеросклероз.
У мужчин патология встречается чаще, чем у женщин.
Какие меры помогают предотвратить инсульт?
Профилактика сводится к устранению или минимизации воздействия всех тех факторов, которые повышают риск нарушения мозгового кровообращения. Рекомендации просты:
- Придерживайтесь здорового питания.
- Поддерживайте нормальный вес.
- Постарайтесь совсем отказаться от курения и других вредных привычек.
- Следите за артериальным давлением. Хорошо иметь домашний тонометр и проводить измерения ежедневно.
Существуют скрининговые исследования, которые помогают оценить состояние мозговых сосудов, риски. Видя результаты исследований и анализов, наши неврологи могут дать рекомендации, которые помогут предотвратить катастрофу в мозговых сосудах.
Согласно данным статистики, до 80% случаев инсульта можно предотвратить. Помимо здорового образа жизни, людям из групп повышенного риска важно вовремя посещать врача, проходить обследования, соблюдать рекомендации невролога. Получите консультацию специалиста в нашей клинике неврологии “Медицина 24/7”. Свяжитесь с нами по телефону: +7 (495) 230-00-01.
Человек, у которого произошел инсульт, должен быть как можно быстрее доставлен в больницу. Чем раньше установлен правильный диагноз и начато лечение инсульта, тем выше вероятность того, что больной выживет, и в будущем у него не разовьются тяжелые осложнения.
Для родственников и людей, которые находятся рядом, очень важно быстро понять, что произошло с человеком, и сразу вызвать «Скорую помощь». В англоязычных странах врачи рекомендуют использовать аббревиатуру FAST (если прочитать по буквам – получится слово, которое переводится на русский язык как «быстро»),которая помогает легко запомнить, что нужно делать:
- F – face drooping: «опущение лица». Когда человек пытается улыбнуться, это получается сделать только одной половиной рта, а вторая остается опущенной.
- A – arm weakness: «слабость в руке». При попытке поднять руки вверх одна из них не поднимается совсем, либо поднимается хуже, меньше, чем на здоровой стороне.
- S – speech difficulty: «сложности с речью». Человеку сложно понимать чужую речь, повторять фразы, он говорит невнятно, у него «заплетается язык».
- T – time: «время». Важно действовать быстро. Если возник один из этих признаков, нужно немедленно звонить в «Скорую помощь».
Отзывы наших пациентов
«31 октября я поступила по скорой помощи в стационар 24/7 в предынсультном состоянии и сразу попала в нежные руки санитарки Танечки. Татьяна окружила меня заботой и я почувствовала, что мне будет здесь хорошо. Пробыв в клинике с 31/X — 9/XI, я каждый день в восхищении наблюдала и ощущала на себе…
читать дальше
В нашу клинику часто попадают пациенты, которым отказали в лечении в государственных медицинских учреждениях. Мы не боимся браться за сложные случаи и всегда стараемся помочь, насколько это возможно.
У мамы пациентки случился инсульт. Дочь не знала, что делать, ведь врачи обычной скорой помощи не стали их госпитализировать. В «Медицине 24/7» их приняли, провели обследования и лечение. Теперь дочь едет домой вместе с мамой.
«Мы…читать дальше
Никогда не знаешь, что ждет тебя впереди. Всю жизнь занимался спортом, не курил, пил только по праздникам, летом отдых на море. И тут вся жизнь обрушилась. Инсульт. Лучше бы умер, чем остаться таким на всю жизнь. Говорить толком не мог, на улицу выйти стыдно, все оглядываются и рассматривают тебя, место…
читать дальше
Благодаря ежедневной заботе сестры-хозяйки Веры Алекcандровны, в отделении создана необыкновенно комфортная обстановка. Огромное спасибо за чуткое и отзывчивое отношение буфетчицу Лене и Свете. Всегда все вкусно и безупречно! Спасибо за человеческую доброту, помощь и дружбу всем санитарам клиники. Всегда идеальная чистота и комфорт!
Отдельное спасибо супер профессионалам врачам-реабилитологам Кириллу и …читать дальше
При подозрении на инсульт врач должен действовать быстро. Специалисты бригады «Скорой помощи» проводят осмотр, выявляют характерные симптомы, измеряют артериальное давление, проводят ЭКГ портативным аппаратом. Больному вводят необходимые препараты и немедленно транспортируют в стационар.
В больнице пациента снова оперативно осматривают, помещают в отделение интенсивной терапии, начинают лечение и назначают обследование.
Помните: правильно диагностировать инсульт и помочь может только врач-невролог. Больной должен быть немедленно доставлен в клинику. Не тяните время и не занимайтесь самолечением. От того, насколько быстро вы действуете, может зависеть жизнь человека.
Инструментальные методы диагностики инсульта
В стационаре назначают следующие исследования:
- Ангиография сосудов головного мозга. В сосуды вводят специальное контрастное вещество, затем проводят рентгенографию. На снимках видны контуры прокрашенных сосудов. Исследование проводят, как правило, если есть подозрение на то, что инсульт произошел в результате кровоизлияния из аневризмы или артериовенозной мальформации.
- МРТ и КТ. Помогают обнаружить участки повреждения мозговой ткани, кровоизлияния, опухоли и другие патологические изменения.
- Электрокардиография. Проводится для диагностики аритмии, тромбов в полостях сердца, которые могли оторваться, проникнуть в сосуды головного мозга и стать причиной инсульта. Иногда для выявления аритмии назначают суточное ЭКГ-мониторирование.
- ЭХО-кардиография (УЗИ сердца). При помощи ультразвука можно осмотреть полости желудочков и предсердий, обнаружить тромбы.
- УЗИ сонных артерий. Позволяет обнаружить атеросклеротические бляшки, тромбы.
Анализы крови в составе диагностического обследования при инсульте помогают определить наличие атеросклероза, повышение свертываемости крови. С этими состояниями нужно бороться, чтобы не допустить повторной катастрофы в сосудах головного мозга. Общий анализ крови помогает выявить воспалительные процессы в организме, изменение числа тромбоцитов.
Какое значение имеют современные методы диагностики в профилактике инсульта?
Если вовремя проходить обследование, знать о своих рисках и принимать необходимые меры, риск инсульта можно сильно снизить. Как показывают данные исследований, это состояние можно предотвратить в 80% случаев.
Людям старшего возраста нужно регулярно посещать врача, сдавать общий и биохимический анализ крови, проходить исследования, которые помогают оценить состояние сердечно-сосудистой системы и сосудов головного мозга. Это – важная мера профилактики инсульта.
В нашей неврологической клинике вы можете пройти обследование и получить рекомендации врача-специалиста. Это не занимает много времени, но помогает сильно снизить риски. Многие люди, прикованные к постели тяжелыми осложнениями инсульта, могли бы еще вести довольно активную жизнь, работать, заниматься любимыми делами, наслаждаться общением с детьми, внуками. Позаботьтесь о своем здоровье вовремя. Запишитесь на прием к неврологу: +7 (495) 230-00-01.
Нервные клетки могут выжить без кислорода всего несколько минут, поэтому первая помощь при инсульте должна быть оказана врачом как можно быстрее. Чем раньше начато лечение инсульта, тем меньше клеток головного мозга погибнет, а это напрямую влияет на прогноз.
Медикаментозные препараты помогают стабилизировать состояние больного, предотвратить тяжелые осложнения, в ряде случаев – спасти жизнь.
Но большое значение имеет и другое направление лечения – реабилитация больного после инсульта. Ведь катастрофа в головном мозге уже произошла, часть нейронов успела погибнуть. Это приводит к тем или иным неврологическим расстройствам, сказывается на последующей жизни больного.
Для чего нужна реабилитация? В идеале – для того чтобы полностью восстановить нарушенные функции нервной системы. Если это невозможно, нужно сделать так, чтобы последующая жизнь человека, насколько это возможно, была максимально полноценной, чтобы он мог обслуживать себя, заниматься делами, не испытывал психологического дискомфорта, мог чувствовать себя полноценным членом общества.
Перенесенный инсульт влияет на все сферы жизни человека: его физическое и психологическое состояние, способность справляться с повседневными делами, социальную активность, материальное положение (если прежде он мог работать и обеспечивать себя, а теперь прикован к постели). Реабилитация может продолжаться годами. Максимально полноценное восстановление после инсульта может произойти только при участии врачей-неврологов и других специалистов.
Какие мероприятия проводятся в центре реабилитации после инсульта?
Мероприятия, которые могут проводиться для восстановления нарушенных функций нервной системы и адаптации человека к новым условиям жизни:
- Занятия с логопедом. Требуются пациентам, которые испытывают проблемы с речью и общением. Если речь восстановить не удастся, больному придется научиться общаться с окружающими по-новому, при помощи жестов, мимики.
- Лечебная физкультура. Может осуществляться самостоятельно с инструктором или с применением специальных аппаратов для механотерапии. Больной должен научиться хотя бы в минимальном объеме самостоятельно передвигаться, обслуживать себя.
- Физиотерапия, массаж. Проводятся по назначению лечащего врача для восстановления нарушенных нервных функций.
- Помощь психолога. Многие пациенты испытывают депрессию, у них происходят нарушения в эмоциональной сфере.
Важно правильно составить программу реабилитации в зависимости от того, какие функции были нарушены, насколько сильно. У некоторых пациентов восстановление происходит достаточно быстро, у других – годами. Грамотную помощь после инсульта могут оказать специалисты реабилитационного центра. Обычно с пациентом работает команда, состоящая из врачей и инструкторов, других профессионалов.
Для того чтобы обеспечить наиболее быстрое и полноценное восстановление после инсульта, приемлемое качество жизни, желательно найти центр неврологии и реабилитации после инсульта в Москве, где есть все специалисты и проводится весь спектр необходимых мероприятий. Чем раньше начато восстановительное лечение, тем лучших результатов удается добиться. Запишитесь на прием к нашему неврологу по телефону: +7 (495) 230-00-01.
Материал подготовлен врачом-терапевтом, заведующим стационаром клиники «Медицина 24/7» Тафинцевой Екатериной Анатольевной.
Источник
