Локальный статус при инфаркте
(Санкт-Петербург, 2009)
Диагностика.
В анамнезе – факторы риска или клинические признаки ИБС, появление впервые или изменение привычной ангинозной боли.
При нестабильной стенокардии появление впервые частых или тяжелых ангинозных приступов (или их эквивалентов), ухудшение течения имевшейся ранее стенокардии, возобновление или появление стенокардии в первые 14 дней развития инфаркта миокарда. Особенно опасно возникновение впервые ангинозной боли в покое.
При инфаркте миокарда ангинозный статус, реже другие варианты начала заболевания:
астматический (сердечная астма, отек легких),
аритмический (обморок, внезапная смерть, синдром МАС), цереброваскулярный (острая неврологическая симптоматика),
абдоминальный (боль в надчревной области, тошнота, рвота),
малосимптомный (слабость, неопределенные ощущения в грудной клетке).
В первые часы заболевания изменения ЭКГ могут отсутствовать или быть неопределенными, в части случаев регистрируются подъем сегмента ST в двух и более смежных отведениях или острая (предположительно острая) блокада левой ножки пучка Гиса с формированием патологического зубца Q в дальнейшем.
Через несколько часов от начала заболевания положительные биохимические маркеры некроза миокарда (в частности, положительный тест с тропонином Т).
Основные направления дифференциальной диагностики.
При нестабильной стенокардии в большинстве случаев – с кардиалгиями, внекардиальными болями, редко – с ТЭЛА, острыми заболеваниями органов брюшной полости (панкреатитом и др.).
При инфаркте миокарда в большинстве случаев с нестабильной стенокардией, кардиалгиями, внекардиальными болями, ТЭЛА, острыми заболеваниями органов брюшной полости (прежде всего с панкреатитом и др.), иногда с расслаивающей аневризмой аорты, спонтанным пневмотораксом
Помощь при ОКС
1. Базисная терапия:
– ацетилсалициловая кислота (аспирин) – 0,25 (разжевать);
– клопидогрел (плавикс) – 300 мг внутрь;
– гепарин 5000 ЕД внутривенно;
– пропранолол (обзидан, анаприлин) – 20-40 мг или метопролол
(беталок, эгилок) – 25-50 мг внутрь или сублингвально.
2. При ангинозной
боли:
– нитроглицерин аэрозоль (нитроминт и др.) под язык повторно: в зависимости
от выраженности боли и состояния пациента:
– морфин до 10 мг либо фентанил 0,05 – 0,1 мг с 2,5-5 мг
дроперидола;
– оксигенотерапия.
3. При сохраняющейся
или рецидивирующей ангинозной боли или острой застойной сердечной
недостаточности:
– 10 мг нитроглицерина (перлинганит и др. водные растворы
нитроглицерина) в 100 мл изотонического раствора натрия хлорида в виде
постоянной в/в инфузии. Увеличивая скорость введения с 25 мкг/мин до получения
эффекта, под контролем АД.
4.Стабилизировать АД
и ЧСС на привычных («рабочих») для пациента значениях.
Примечание. Для
оказания неотложной помощи (особенно в первые часы заболевания или при
осложнениях) показана катетеризация периферической вены, следует обеспечить
готовность к проведению сердечно-легочной реанимации.
Врачи специализированных бригад СМП при наличии дополнительных
показаний (сохраняющаяся или рецидивирующая ангинозная боль, артериальная
гипертензия) и при условии обеспечения контроля показателей гемодинамики и
сердечного ритма могут начинать лечение с внутривенного введения
β-адреноблокаторов:
Пропранолола (по 1 мг повторно через 3-5 минут до достижения
клинического эффекта, но не более 6-8 мг) или метопролола (по 5 мг повторно
через 5-10 до эффекта, но не более 15 мг).
Для проведения инвазивного вмешательства (баллонная
дилатация, стентирование) госпитализировать пациентов с учетом минимального
времени транспортировки.
Север – Больница №2, Центр им. В. А. Алмазова, Медицинская академия им.И. И. Мечникова;
Центр – Мариинская больница, Покровская больница, ВМА им. С.М.Кирова, Медицинский университет им. И. П. Павлова.
Клинический пример
Прибытие на вызов 19:05.
Мужчина, 51
г. Инвалид 3 гр. Жалуется на давящую боль под левой
лопаткой, ощущение удушья за в/3 грудины и в шее. Вышеописанные жалобы
беспокоят вторые сутки. Периодически боли уменьшаются, затем усиливаются.
Перенес ОИМ в 2008 г.
Принимает кардикет, верошпирон, фуросемид, предуктал, метопролол.
ЧСС 95 в мин. Пульс аритмичный. АД 130/80 мм рт ст. Систолический шум. Дыхание
везикулярное.
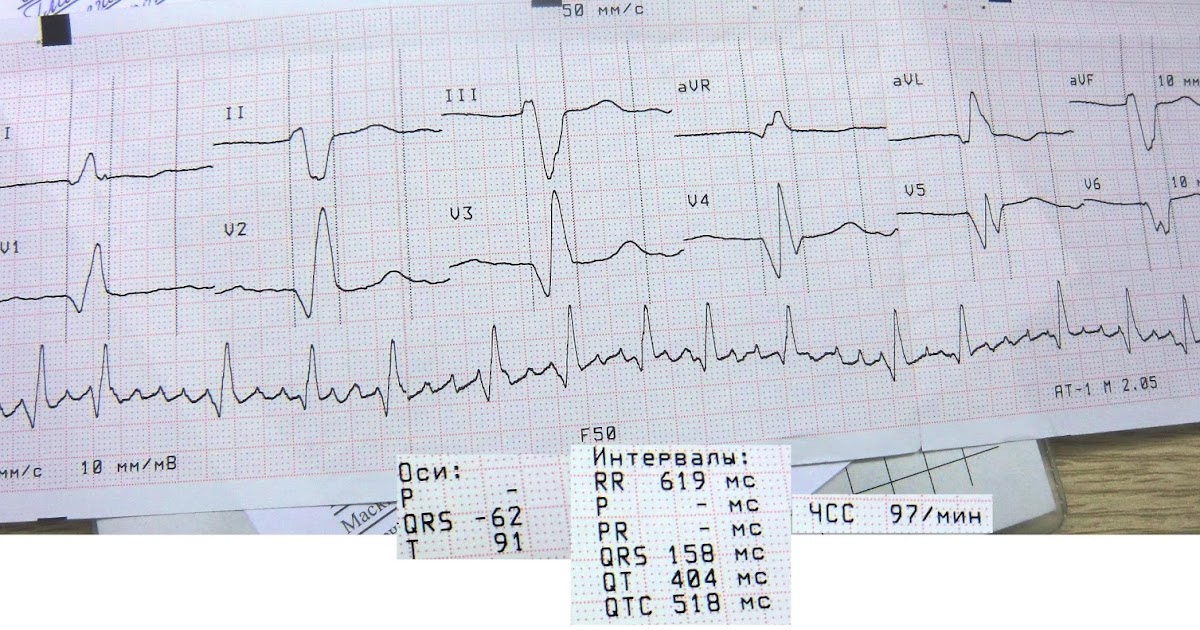
ЭКГ. 19:07. Трепетание предсердий. Отклонение ЭОС влево. Блокада правой ножки, передне-верхнего разветвления левой ножки пучка Гиса. Патологический
зубец Q в V2 –V6.
Ds. ИБС. ОКС. Трепетание предсердий, неправильная
форма. (I20.0, I49.9)
Промедол 20 мг/мл – 1 мл в/в на физрастворе;
Метоклопрамид 0,5% – 2 мл в/в;
Фраксипарин 0,6 мл п/к;
Ацетилсалициловая кислота 0,25 внутрь;
Панангин 10 мл, Коргликард 0,6% – 1 мл в 200 мл физраствора
в/в капельно.
Боль до конца не купировалась.
Прибытие в стационар 19:50.
***
Мужчина 50 лет, узбек. В 04:20 обратился на подстанцию СМП с жалобами на боли в области сердца. Контакт с больным затруднен из-за плохого владения русским языком. Не может определить характер боли. Боль появилась около 00:00 часов. Наличие хронических заболеваний отрицает. Алкоголь в течение суток не употреблял.
Ясное
сознание, кожа обычной окраски и влажности. Дыхание везикулярное. ЧД =
18 в минуту. ЧСС = 70 в минуту. Ритм правильный. АД = 130/80 мм рт ст.
Живот мягкий, безболезненный.
ЭКГ. Синусовый ритм. Элевация сегмента ST в V1 – V3.
Ds. Острый коронарный синдром с подъёмом ST. (I21.0)
Назначено:
Sol. Promedoli 20 mg/ml – 1 ml в/в (с целью купирования болевого синдрома),
Sol. Fraxiparini 0,6 ml п/к.,
Tab. Acidi Acetylsalicylici 0,25 внутрь.
Боли купировались. В 05:00 больной доставлен на носилках в п/о больницы №2.
***
09:18.
Вызов к больному 67 лет. Жалобы на
постоянные ноющие боли за грудиной,
чувство нехватки воздуха, сильную общую
слабость. Со слов больного, боли появились
около полутора часов назад, самостоятельно
принимал корвалол. В последние дни
беспокоили неприятные ощущения за
грудиной. Никуда за медицинской помощью
не обращался. У участкового врача
поликлиники не наблюдается. Хронические
заболевания отрицает. Постоянно никаких
лекарств не принимает.
Объективно.
Состояние удовлетворительное. Ясное
сознание. Спокоен. Кожа обычной окраски
и влажности. Дыхание везикулярное,
хрипов нет. ЧДД=16 в минуту. ЧСС 60 в минуту.
АД = 150/100 мм рт.ст. Тоны сердца ясные,
ритмичные. Язык влажный, чистый, живот
мягкий, безболезненный.
ЭКГ.
Ритм синусовый, правильный, подъем ST
в II,
III, aVF, депрессия
ST в aVR,
aVL, V1
-V3.
Ds.
Острый инфаркт миокарда
(I21.9)
С
целью обезболивания назначено: Sol.
Morphini 10 mg/ml – 1 ml (одна
ампула) Врач: —— Инъекцию выполнил
фельдшер ———.
Heparini
5000 ME в/в, Aer.
“Nitrospray”1 доза под
язык.
Боли
уменьшились. Отмечается улучшение. В
10:10 больной доставлен в п/о больницы №2
на носилках.
***
Источник
Московский Государственный Медико-СтоматологическийУниверситет
Кафедра терапии
ИСТОРИЯ БОЛЕЗНИ
Общие сведения
Жалобы при поступлениина боли сжимающего характера за грудиной, иррадиирующие в левую руку, продолжительностью более 30 минут (не купирующиеся нитроглицерином), общую слабость, чувство нехватки воздуха, страха смерти, головную боль, повышенное потоотделение.
Anamnesismorbi
В течение длительного времени (около 10 лет) страдает гипертонической болезнью (отмечает эпизоды головных болей, головокружения, быструю утомляемость), с максимальными подъемами систолического АД до 220 мм рт. ст. Регулярного лечения не проводилось. Ранее проявлений ИБС не было. В течение последней недели стала отмечать боли за грудиной продолжительностью около 1 мин. Боли возникали после физической нагрузки и исчезали в покое самостоятельно, нитроглицерин и аналогичные препараты больная с целью купирования приступов не принимала. 27.02.2004 г. больная находилась на работе в состоянии покоя (физических и эмоциональных нагрузок не было), появились давящие, жгучие боли за грудиной, иррадиирующие в левую руку, длительностью более 30 мин, слабость, чувство нехватки воздуха, страха смерти, головная боль, повысилось потоотделение. Была вызвана СМП. Больную с диагнозом ИБС, острый инфаркт миокарда доставили в ГКБ №20, где она была госпитализирована с диагнозом ИБС, острый переднебоковой инфаркт миокарда.
Anamnesisvitae
Краткие биографические данные – родилась в селе, доношенным ребенком, в полной семье. Росла и развивалась соответственно возрасту.
Семейный анамнез – замужем, 2 детей.
Гинекологический анамнез – менструальный цикл продолжительностью 28 дней, менструации регулярные, дата последней – 10.02.04, количество беременностей – 5, родов – 2, аборты – 3.
Трудовой анамнез – закончила 8 классов средней образовательной школы с 1977 года обучалась в торговом училище по специальности товаровед, с 1981-1989 год работала в магазине продавцом, с 1989-1997 зав. отделом. С 1998 года работает в автопарке кондуктором. На работе умеренные физические нагрузки (работает сидя).
Бытовой анамнез – бытовые условия в детстве и на данный момент удовлетворительные. Ведет малоподвижный образ жизни.
Перенесенные заболевания – с 1994 – гипертоническая болезнь.
Аллергологический анамнез – аллергические реакции на пыль, пыльцу растений, шерсть животных, лекарственные препараты, бытовую химию отрицает.
Вредные привычки – не курит, алкоголем не злоупотребляет.
Наследственность – не отягощена.
Status preasens
Состояние больной средней степени тяжести, сознание ясное, ориентирована во времени и месте. Положение активное. Конституциональный тип – нормостенический. Температура тела – 37,2С, рост – 160 см, вес – 80 кг.
Кожные покровы – цвет розовый, напряжение и эластичность несколько снижены. Слизистые оболочки розовые, язык обложен по спинке белым налетом. Подкожно-жировая клетчатка излишне развита, толщина кожной складки на уровне пупка – 5 см. Отеков нет.
Лимфатические узлы – подчелюстные, шейные, затылочные, надключичные, подключичные, подмышечные, локтевые, паховые, забрюшинные не пальпируются.
Мышечная система – степень развития мышц достаточная, тонус несколько понижен, болезненности при пальпации нет.
Костная система – деформаций, искривлений нет, болезненности при пальпации и поколачивании нет. Суставы обычной конфигурации, движения в полном объеме во всех суставах, болезненности при пальпации и пассивных движениях нет.
Нервная система – обоняние, вкус, зрение, слух не изменены, координация движений не нарушена.
Органы дыхания
Осмотр грудной клетки
Дыхание через нос не затруднено. Тип дыхания – грудной. Дыхание ритмичное, ЧДД – 18 в минуту. Форма грудной клетки правильная, грудная клетка симметричная, обе половины равномерно участвуют в акте дыхания.
Пальпация грудной клетки
Болезненности при пальпации грудной клетки нет. Голосовое дрожание проводится одинаково на симметричных участках грудной клетки, не изменено. Грудная клетка при сдавлении упругая.
Перкуссия легких
Сравнительная перкуссия – на всем протяжении слышен ясный легочный перкуторный звук.
Топографическая перкуссия
Верхняя граница легкихсправаслева
Высота стояния верхушек спереди 3 см 3 см
Высота стояния верхушек сзади 7 шейный позвонок
Ширина полей Кренига 5 см 5 см
Нижняя граница легких
По окологрудинной линии VI ребро
По срединно-ключичной линии VI ребро
По передней подмышечной линии VII ребро VII ребро
По средней подмышечной линии VIII ребро VIII ребро
По задней подмышечной линии IX ребро IX ребро
По лопаточной линии X ребро X ребро
По околопозвоночной линии XI ребро XI ребро
Дыхательная экскурсия нижнего края легких
По средней подмышечной линии вдох 6 см 6 см, выдох 4 см 4 см
Аускультация
Основные дыхательные шумы – выслушивается везикулярное дыхание, равномерно проводится во все отделы.
Побочные дыхательные шумы – не выявлены
Бронхофония – ослаблена, над симметричными участками грудной клетки одинаковая с обеих сторон.
Система органов кровообращения
Осмотр области сердца
Грудная клетка в области сердца не деформирована. Верхушечный толчок визуально не определяется.
Пальпация
Сердечный толчок не определяется, верхушечный толчок расположен в V межреберье слева по срединно-ключичной линии, положительный, ослабленный, шириной 1 см, низкий.
Перкуссия
Границы относительной тупости сердца
Правая – в IV межреберье на 1 см кнаружи от правого края грудины.
Левая – в V межреберье на 1 см кнутри от срединно-ключичной линии.
Верхняя – на уровне III ребра
Поперечник относительной тупости сердца
Правый – 3 см
Левый – 8 см
Общий – 11 см
Ширина сосудистого пучка – 5 см
Конфигурация сердца – нормальная
Границы абсолютной тупости сердца
Правая – левый край грудины
Левая – на срединно-ключичной линии
Верхняя – на уровне IV ребра
Аускультация
Тоны сердца ритмичные, приглушенные, I тон ослаблен, II тон более громкий, выслушиваются III тон (ритм галопа), шумов нет. Ритм сердца правильный
Исследование сосудов
Осмотр сосудов
Видимой пульсации артерий нет, симптом Мюссе отрицательный, артерии плотные.
Пальпация
Пульс на левой руке совпадает с пульсом на правой руке, полный, напряженный, нормальной величины, равномерный, частота 105 уд/мин, дефицита пульса нет. Капиллярный пульс отсутствует.
Аускультация
Двойные тоны Траубе и шум Дюрозье над бедренной артерией не выслушиваются.
Исследование вен
Набухания и видимой пульсации шейных вен нет, венный пульс выражен слабо, отрицательный, при аускультации шум волчка отсутствует.
Артериальное давление – правая рука – 140/90 мм рт ст, левая рука – 140/90 мм рт. ст.
Система органов пищеварения
Осмотр
Полость рта – слизистая розовая, влажная, высыпаний нет. Язык розовый, влажный, обложен по спинке белым налетом. Слизистая мягкого, твердого неба, зева розовой окраски. Глотка розового цвета, влажная, гладкая. Миндалины средних размеров, припухлости и налета нет.
Живот – правильной формы, симметричный, грыжевые выпячивания не обнаруживаются. Видимой перистальтики кишечника нет. Подкожные вены не расширены. Отмечается избыточное развитие подкожно-жировой клетчатки. Окружность живота – 100 см.
Пальпация живота
Поверхностная пальпация – брюшная стенка мягкая, безболезненная, расхождения прямых мышц живота, грыж нет. Симптом Щеткина-Блюмберга отрицательный.
Глубокая пальпация – пальпация безболезненная.
Перкуссия
Над всей поверхностью живота выслушивается тимпанический звук.
Аускультация
При аускультации кишечника выслушивается урчание, шума трения брюшины нет. Перитонеальные симптомы отрицательные.
Печень и желчный пузырь
Осмотр – видимого увеличения и пульсации печени нет, желчный пузырь не пальпируется.
Пальпация – нижний край не выступает из-под реберной дуги, гладкий, безболезненный, мягкой консистенции.
Перкуссия – границы печени по Курлову 9 – 8 – 7 см.
Система органов мочеотделения
Мочеиспускание свободное, безболезненное. Суточный диурез 1,5 л, дизурических расстройств нет.
Осмотр – поясничная область без изменений.
Пальпация почек – безболезненная, болезненности мочевого пузыря нет.
Перкуссия – симптом Пастернацкого отрицательный, болезненности мочевого пузыря нет.
План обследования
1) Общий анализ крови
2) Биохимический анализ крови
3) Общий анализ мочи
4) ЭКГ
5) ЭхоКГ
6) Рентгенография грудной клетки
Данные дополнительного обследования
Общий анализ крови 27.02.04
Hb 130 г./л
Эритроциты 3,9 млн./л
Лейкоциты 10,2 тыс./л
Палочкоядерные 1%
Сегментоядерные 76%
Эозинофилы 0%
Базофилы 0%
Моноциты 3%
Лимфоциты 20%
СОЭ 43 мм/ч
Биохимический анализ крови 27.02.04
Холестерин 5,17 ммоль/л
Белок общий 75 г./л
Глобулины 26 г./л
Альбумины 46 г./л
Фибриноген 3 г/л
Билирубин общий 10 мкмоль/л
АЛТ 0,36
АСТ 0,75
Креатинин 1,4 мг%
Мочевина 3,7 ммоль/л
Сахар 5,6 ммоль/л
Общий анализ мочи 27.02.04
Количество 100 мл
Цвет соломенно-желтый
Реакция кислая (pH 6,0)
Удельный вес 1016
Прозрачная
Белок – отрицательно
Сахар – отрицательно
Эпителиальные клетки 1-2 в поле зрения
Лейкоциты 1-2 в поле зрения
Бактерии – отрицательно
ЭКГ27.02.04
Патологические зубцы Q, подъем сегмента ST, отрицательные зубцы Т в отведениях I, aVL, V2-V6
Рентгенография грудной клетки 04.03.04
Увеличение левого желудочка, удлинение и уплотнение аорты, артериальная гипертензия в легких.
Эхокардиография 04.03.04
Уплотнение аорты, умеренное утолщение межжелудочковой перегородки, расширение левых отделов сердца со снижением сократимости левого желудочка. Зоны гипокинезии в области переднебоковых сегментов.
Диагноз и его обоснование
Диагноз ИБС, острый трансмуральный переднебоковой инфаркт миокарда поставлен на основании.
– болевого синдрома – на момент поступления больная жаловалась на интенсивные боли сжимающего характера за грудиной, иррадиирующие в левую руку, продолжительностью более 30 минут, в покое.
– резорбтивно-некротического синдрома – плохое самочувствие, повышение t тела (37,2 С), нарастание уровня АСТ (0,75 мкмоль/л), лейкоцитоза (10,2 тыс/л), ускоренное СОЭ (43 мм/ч), повышение КФК-МВ (16 МЕ/л) и подъем ЛДГ1 (7 МЕ/л).
– гипертензионного синдрома – головные боли, головокружение, быстрая утомляемость, повышение САД до 220 мм рт ст, ЭКГ и ЭхоКГ – признаки гипертрофии миокарда левого желудочка.
– синдрома изменений на ЭКГ – патологические зубцы Q, подъем сегмента ST, отрицательные зубцы Т в отведениях I, aVL, V2-V6 – что свидетельствует об острой стадии переднебокового инфаркта миокарда. Возвращение сегмента ST на изолинию при сохраняющихся патологических зубцах Q и отрицательных Т – переход в подострую стадию.
– синдрома лабораторных изменений – повышение КФК-МВ (16 МЕ/л), подъем ЛДГ1 (7 МЕ/л).
– синдрома сердечной недостаточности – быстрая утомляемость, одышка ночью и при легкой физической нагрузке, при объективном исследовании – дилатация левого желудочка, ритм галопа, данные ЭхоКГ и РГ грудной клетки – гипертензия в малом круге кровообращения, снижение сократительной способности, дилатация левого желудочка.
Дифференциальный диагноз
1) Острый перикардит – боли связаны с фазами дыхания, движениями, усиливаются в положении лежа, при объективном исследовании сердца выявляется шум трения перикарда, на ЭКГ высокий Т и поднятие ST выше изолинии во всех отведениях.
2) Тромбоэмболия легочной артерии – начало заболевания после операции у больных с глубоким тромбозом вен нижних конечностей, наличие клинических и ЭКГ синдромов инфарктов легкого и инфарктной плевропневмонии с кровохарканием, шумом трения плевры, цианозом, отсутствие симптомов на ЭКГ, характерных для инфаркта миокарда.
3) Расслаивающая аневризма аорты – внезапные длительные загрудинные боли, отсутствие ЭКГ-признаков инфаркта миокарда, асимметрией пульса и АД на руках и ногах.
У данной больной нет симптомов характерных для данных заболеваний, но есть симптомы, подтверждающие диагноз острый инфаркт миокарда.
Лечение
1) Режим – постельный с последующим расширением.
2) Стол №10.
3) Фибринолитики (стрептокиназа 1,5 млн ЕД в/в капельно в 100 мл 0,9% раствора NaCl).
4) Оксигенотерапия.
5) Антикоагулянты (гепарин 25000 ЕД п/к по 5000 ЕД 4 раза в день).
6) Антиагреганты (аспирин по 1/2 таблетки 1 раз в день).
7) Ингибиторы АПФ (энап по 1 таблетке 1 раз в день).
8) Поляризующая смесь (5% глюкоза 250 мл, 4% хлорид калия 100 мл, инсулин 6 ЕД) в/в капельно 1 раз в день.
9) Нитроглицерин.
10) Нитросорбит.
11) ?-адреноблокаторы (метопролол).
Дневник
11.03.04
Общее состояние удовлетворительное, жалобы на одышку при умеренных нагрузках, t тела 36,7 С. Объективно – тоны сердца ослаблены, пульс 75 уд/мин, АД 135/85 мм рт ст, ЧДД – 17 в минуту. В легких дыхание везикулярное, хрипов нет. Язык, слизистая полости рта влажные, розовые. Живот симметричный, не вздут, при пальпации безболезненный.
12.03.04
Общее состояние удовлетворительное, жалоб нет, t тела 36,9 С. Объективно – тоны сердца ослаблены, пульс 80 уд/мин, АД 140/85 мм рт. ст., ЧДД – 16 в минуту в легких дыхание везикулярное, хрипов нет. Язык, слизистая полости рта влажные, розовые. Живот симметричный, не вздут, при пальпации безболезненный.
Эпикриз
Больная находится на стационарном лечении в кардиологическом отделении с 27.02.2004 г. по поводу ИБС, острый трансмуральный переднебоковой инфаркт миокарда Сопутствующие – гипертоническая болезнь III, ожирение II ст Осложнения – сердечная недостаточность II.
Больная поступила с жалобами на боли сжимающего характера за грудиной, иррадиирующие в левую руку, продолжительностью более 30 минут, общую слабость, чувство нехватки воздуха, страха смерти, головную боль, повышенное потоотделение.
Объективно-повышенная масса тела, повышение t тела (37,2С), тахикардия (105 уд/мин), при перкуссии – расширение границ сердца, при аускультации – ослабленный I тон над верхушкой, выслушивается III тон (протодиастолический ритм галопа).
Были произведены исследования – общий анализ крови, биохимический анализ крови, общий анализ мочи, ЭКГ, ЭхоКГ, рентгенография грудной клетки.
Были выделены клинические синдромы – болевой, резорбтивно-некротический, гипертензионный, синдром изменений на ЭКГ, синдром лабораторных изменений, синдром сердечной недостаточности.
Назначено лечение – тромболитики, антикоагулянты, дезагреганты, нитраты, ингибиторы АПФ, препараты калия.
На настоящий момент состояние больной удовлетворительное, исход заболевания в результате лечения – улучшение.
Рекомендации – лечебная физкультура, избегать тяжелых физических нагрузок, эмоционального напряжения, стрессов, диета с пониженным содержанием животных жиров, легкоусвояемых углеводов, богатая полиненасыщенными жирными кислотами, антиатерогенными веществами, растительной клетчаткой, продуктами моря, проживание в экологически чистой местности, частые прогулки на свежем воздухе, санаторно-курортное лечение. Периодически наблюдаться у кардиолога. При ощущении симптомов стенокардии принимать нитроглицерин.
Прогноз благоприятный.
Источник
