Левосторонний гемипарез у взрослых после инсульта
Существует множество заболеваний, фундаментом которых является отклонение в работе кровеносной системы. По статистическим данным, одним из частых недугов является инсульт.
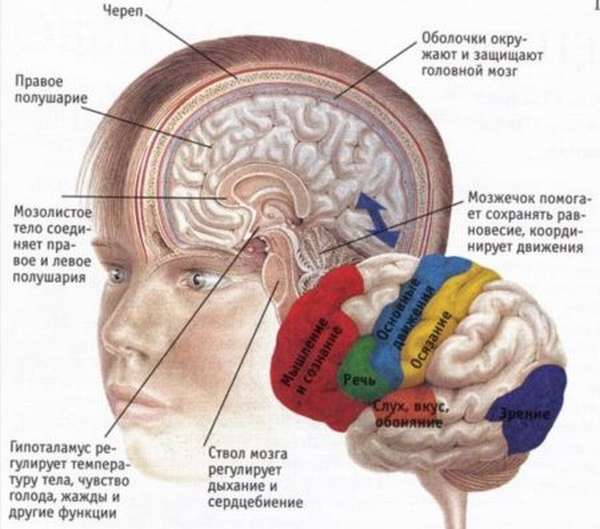
Под инсультом принято понимать нарушение кровоснабжения полушарий головного мозга, которое протекает в острой форме. Характеризуется внезапностью, сопровождается тяжелой неврологической симптоматикой, является частой причиной смертности и инвалидности населения разных возрастных категорий. По праву считается основной проблемой в социально-медицинской неврологии, так как имеет непоправимые последствия. В большинстве случаев перенесшие инсульт пациенты остаются инвалидами.
В зависимости от причины возникновения патологии инсульт может быть двух видов:
- Ишемический – (до 85%). Наблюдается при тромбообразовании, эмболии и появлении холестериновой бляшки, которые, сужая просвет сосуда, препятствуют нормальной циркуляции крови в головном мозге. Это приводит к тому, что нервная ткань не получает необходимого количества кислорода, что способствует гибели части клеток. Это содействует появлению паралича любой из сторон тела, гемиплегии, нарушению слуха и зрения. Страдает речь, моторика, сознание и равновесие. Характерной особенностью заболевания является развитие в ночное время. В этот момент пациент в сознании. Больше всего заболеванию повержены люди пожилого возраста, достигшие 60-ти лет с сахарным диабетом и заболеваниями сердечно–сосудистой системы.
- Геморрагический – (до 15%). Наблюдается при разрыве артерии. Иногда называют нетравматическим внутримозговым кровоизлиянием. Чаще всего возникает в возрасте 45–60 лет у людей, страдающих гипертонической болезнью, церебральным атеросклерозом, гипертензией и заболеваниями крови. Его предугадать невозможно, так как развитие болезни наблюдается при свете дня, а причиной может быть эмоциональное или физическое перенапряжение.
К этому виду инсульта относят и субарахноидальное кровоизлияния (5 %). Происходит у пациентов 30-ти лет и старше. В большей степени недугу повержены люди, которые ведут нездоровый образ жизни.
К факторам риска относится:
- Алкоголизм в хронической форме.
- Ожирение.
- Заболевания сердечно–сосудистой системы.
- Курение.
К основным причинам субарахноидального кровоизлияния относят:
- Разрыв артериальной аневризмы.
- Черепно-мозговую травму.
- Патологические изменения в структуре работы сосудов спинного мозга.
- Если местом локализации кровоизлияния становится опухоль.
- Кокаиновую наркоманию.

Интересный факт! Инсульт – это катастрофа, которая влияет на общее состояние организма. Наличие недуга подразумевает спонтанную остановку снабжения кровью гемисфер головного мозга, что способствует деформации и гибели нервных клеток. А это приводит к лишению или явно выраженному нарушению жизненно важных функций. К ним относится: двигательная деятельность, речь, зрение, слух, восприятие. По своей природе мозговой удар делится на 2 вида: ишемический (образование тромба) и геморрагический (повреждение артерии). По форме различают: микро-(ТИА) и макро–инсульты. У ребенка субарахноидальное кровоизлияние обычно диагностируют при серповидно–клеточной анемии.
Как распознать инсульт?
Развитие заболевания полностью зависит от того, какая часть мозга повреждена, и работает по принципу «обратной симметрии». За паралич левой стороны тела отвечает правое полушарие, а левое полушарие за состояние и работоспособность противоположной стороны.
Паралич левой части тела может быть последствием и геморрагического, и ишемического вида апоплексии. Для последнего характерны локальные изменения. Диагностировать инсульт правой гемисферы намного сложнее, так как при этой аномалии речь человека, что является одним из самых заметных симптомов, не подвергается искажению. Явление затягивает и усугубляет шансы на выздоровление пациента и на восстановление функциональных способностей пострадавшей части тела.
В этом случае паралич может начаться с ощущения незначительной слабости в конечности – гемипареза, которая со временем перерастает в полную утрату двигательной деятельности – гемиплегию.
Чтобы оказать первую помощь человеку в момент мозгового удара, необходимо знать его первые признаки.
К главным признакам внезапного мозгового кровоизлияния относятся:
- Деформация мышц лица поврежденной стороны (угол рта и веки глаза заметно опускаются).
- Мимические действия равны нулю. Человек не в силах улыбнуться.
- Не может одновременно поднять обе руки.
Другие показатели инсульта:
- Происходит патологические процессы в работе внутренних органов, располагающихся в левой части тела.
- Нарушается восприятие пострадавшей части тела: пациент не владеет в полной мере конечностями, не может оценить размер и расстояние.
- Проявление необъяснимой агрессии.
- Постоянное чувство депрессии.
- Деформация восприятия цветовой гаммы.
- Спонтанное головокружение.
- Дезориентация в пространстве,
- Нарушение в работе вестибулярного аппарата.
- Проблемы со зрением и слухом: у такого пациента может двоиться в глазах, не видит четких границ, изображения кажутся расплывчатыми.
- Рассеянность.

Как оказать первую помощь при мозговом кровоизлиянии?
Чтобы правильно оказать доврачебную помощь человеку с симптоматикой апоплексии, необходимо:
- Оповестить специализированную бригаду о случившимся.
- Положить больного, голову рекомендуется приподнять.
- Позаботиться о подаче свежего воздуха.
- Освободить пациента от сдавливающей одежды.
- Если требующий помощи человек без сознания, его голову повернуть немного набок. Это для того, чтобы перекрыть ход слюне, слизи и рвотным массам в дыхательные пути.
- Удалить из ротовой полости съемные зубные протезы.
- Важно прикладывать холод к ЗДОРОВОЙ стороне. Делать с помощью холодной грелки, льда и холодных предметов.
- Согреть больного, укрыв одеялом.
- Такой больной нуждается в частом измерении артериального давления, скрупулезном наблюдении за дыханием и частотой сердечных сокращений.
- При клинической смерти (прекращении работы сердца, долгой задержки дыхания и расширении зрачков) провести искусственную вентиляцию легких и непрямой массаж сердца.
Оказание экстренной помощи при ишемическом инсульте включает:
- Положить больного на спину так, чтобы голова была в приподнятом состоянии.
- Бессознательного больного запрещается приводить в чувство с помощью лекарственных препаратов, так как это может усугубить состояние человека и содействовать прогрессированию неврологической симптоматики.
- Сохранять чистоту ротовой полости и следить за состоянием дыхательных путей.
- Обеспечить больного необходимым количеством свежего воздуха, освобождая от сдавливающей одежды.
- Растирать поврежденную часть тела полуспиртовым раствором или массировать.
- Применение фармакологических средств запрещается.
- Не кормить больного до осмотра врачом.
Специализированная медицинская помощь содержит:
- Инструментальную диагностику. Ее задача помочь определить точный вид и место нахождения и развития патологических изменений в мозге.
- Проведение мониторингов с применением нанотехнологий.
- Для регенерации поврежденных клеток вводят церебропротекторы (цераксон, актовегин).
- Назначается стол № 10.
- Для восстановления движений назначаются водные процедуры и лечебная гимнастика. Применяются тренажеры и массажеры.
- Проводятся профилактические мероприятия пролежней, уход за слизистыми оболочками, контролируется дефекация и мочеиспускания.
- Пациент нуждается в логопедических занятиях.
- Активацию движений посредством выполнения простых действий.

Интересный факт! Инсульт не щадит никого и в качестве жертвы может выбрать человека любой возрастной категории. Приступ мозгового удара происходит внезапно. Поэтому, чтобы спасти свою жизнь или жизнь «своему ближнему», каждому человеку важно знать основную симптоматику кровоизлияния в мозг и алгоритм действий для оказания первой помощи.
Левосторонний гемипарез после инсульта
Под гемипарезом подразумевается истощение мышц одной из сторон, вторая часть тела полностью сохраняет дееспособность и остается в обычном состоянии. Степень тяжести процесса определяют по симптоматике, которая зависит от индивидуальных нюансов. К ним относятся:
- Возраст.
- Общее состояние.
- Факторы, способствующие появлению аномального явления.
Основные признаки гемипареза:
- Частая мигрень.
- Отсутствие аппетита.
- Невыносимая суставная боль.
- Явно выражено похудение.
- Ускоренная утомляемость.
В зависимости от локализации гемипарез делится на два вида:
- Левой стороны – одна из форм ДЦП, возможен полный паралич мышц.
- Правосторонний – наблюдается у взрослых. Страдает правая сторона (происходят нарушения в движениях).
К первостепенным причинам моментального появления правостороннего гемипареза можно отнести:
- Инсульт.
- Новообразования в головном мозге.
- Травматические повреждения.
- Энцефалит.
- Частые, продолжительные головные боли.
- Проявления рассеянного склероза.
- Развитие диабетической энцефалопатии.
Диагностика
К диагностическим мероприятиям относятся:
- Осмотр пострадавшей руки/ноги.
- Оценка работоспособности угнетенной стороны.
- Определение первопричины.
- Исследования с помощью электромиографии, КТ и МРТ.
Лечение левостороннего гемипареза включает:
- ЛФК и лечебная гимнастика.
- Физиопрацедуры (по назначению врача, для каждого пациента персонально).
- Иппотерапию (использование движений лошади).
- Рефлексотерапию.
- Массаж поврежденной конечности.
- Водные процедуры, к ним относятся: плаванье, обливание, закаливание, душ Шарко.
В более тяжелых случаях назначается медикаментозная терапия.

После инсульта парализована левая сторона. Прогноз.
Составить прогноз для больного, который перенес инсульт, очень сложно, так как зависит от стадии развития заболевания, от масштабности пораженного участка, отношения к здоровью самого пациента и его семьи. Для благоприятного прогноза лечение инсультного больного важно начинать в кротчайшие сроки, применяя медикаментозное лечение и реабилитационные мероприятия.
Восстановление левой стороны после инсульта в стационаре включает:
- Коррекцию двигательных нарушений. Врач–реабилитолог в зависимости от общего состояния пациента и степени тяжести заболевания подбирает индивидуальный курс упражнений.
- Предотвращение контрактуры.
- Применение базисной терапии.
- В зависимости от вида заболевания назначается специфическое лечение.
- Возобновление речи благодаря занятиям с логопедом.

Даже излечившись от инсульта, такой человек нуждается в продолжении лечения.
Лечение левостороннего инсульта в домашних условиях имеет свои особенности и предусматривает:
- Соблюдение постельного режима. Причем из-за поражения левого глаза кровать больного и предметы в комнате должны находиться с правой стороны.
- Применение дыхательных упражнений.
- Регулярные занятия лечебной физической культурой, которые со временем увеличиваются по продолжительности и физической нагрузке.
- Чередования положения с вертикального на горизонтальное. Делать можно благодаря поручням и ремням, которыми должна быть оснащена кровать больного.
- Применение действий, которые помогают разрабатывать парализованную конечность.
- Постоянно общаться с послеинсультным больным. Задаваемые вопросы должны быть: простыми, лаконичными, понятными.
- Массажировать поврежденную часть тела. Это будет способствовать нормализации кровотока, устранению болевых ощущений и восстановлению тонуса мышц, ликвидации спазмов конечности и предотвращению пролежней.
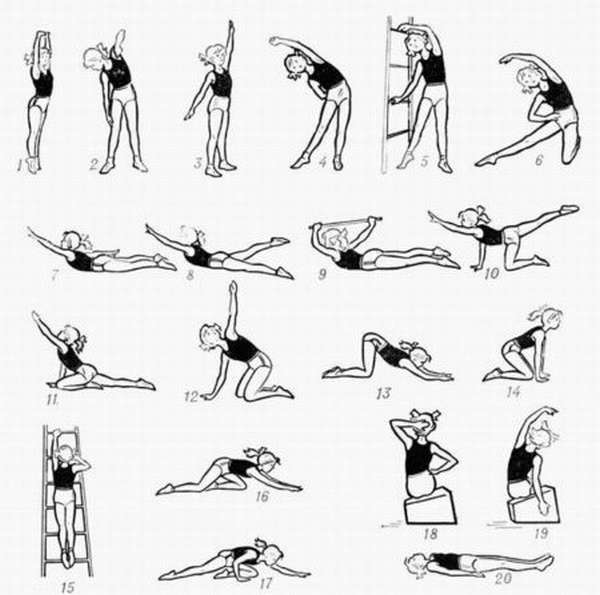
Упражнение после инсульта. Левая сторона парализована
При левостороннем параличе большое внимание уделяется комплексу упражнений. Его задача в:
- Полном или частичном возвращении двигательной активности пораженному участку тела.
- Уменьшение тонуса.
- Увеличении количества и улучшении качества движений.
Первый этап восстановления включает упражнения, которые можно выполнять, соблюдая строгий постельный режим. Это упражнения для:
- Рук. Конечность в согнутом состоянии выпрямляют. Начинают работу от пальцев с переходом на кисть и предплечья. В таком состоянии фиксируют к твердому основанию (оптимальным вариантом является дощечка) и оставляют на 25–30 минут.
- Глазных мышц. Больному предлагается выполнить круговые движения влево, вправо глазами в открытом и закрытом виде. Для расслабления – поморгать 5–7 секунд.
- Мышц шеи. Упражнение предусматривает повороты головой в противоположные стороны. Пациенту необходимо взгляд фиксировать перед собой.
- Пальцев верхних конечностей. Придать больному удобное положение для сгибания и разгибания пальцев руки. Задание можно выполнять поочередно или задействуя обе конечности одновременно. Сжимание пальцев в кулак и разжимание проводить не менее 10 раз.
- Локтевых суставов. Положить пациента так, чтобы тело было вытянутым, а руки лежали вдоль туловища. Теперь сгибаем поочередно левую и правую конечности в локтевом суставе 10 раз. Поврежденную руку или ногу можно подвесить на ткань (имеет вид петли) и проводить вращательные движения. Остальные конечности сгибаем, разгибаем, отводим в сторону и вращаем от 10 до 30 минут.
- Сгибания колена. Придав пациенту положение лежа на спине, чередуем сгибание ног в коленном суставе, не отрывая конечность от постели. Применить не менее 10 раз.
- «Подтягивание». Выполнять медленно, 5–6 раз. Обеими руками ухватиться за спинку постели, распрямить плечи и вытянуть носки.
- Для восстановления мелкой моторики пациенту дают предметы маленького размера и помогают удерживать их.
Важно! До начала занятий пассивной гимнастикой необходимо подготовить мышцы пациента к физическим нагрузкам. Делают это с помощью массажа. Для предотвращения пролежней необходимо менять положение больного с интервалом 1,5–2 часа. При полном параличе важно зафиксировать валик в области подмышечной впадины. Его задача сохранить природное положение конечности. После каждого упражнения проводить дыхательную гимнастику.
Для пациента, который переходит ко второму этапу выздоровления, меняя лежачее положение на сидячие, существует другой ряд упражнений. Это происходит в конце второй–начале третьей недели реабилитации. В этот период времени особое внимание уделяется:
- Возобновлению работоспособности конечностей.
- Укреплению мышц спины.
- Обучению ходьбе.
К этим упражнениям относятся:
- Прогибы.
- Махи ногами.
- Упражнения для моторики рук.
Третий этап включает 2 комплекса упражнений, которые содержат задания простой и повышенной нагрузки.
К простым физическим упражнениям относятся:
- Потягивания.
- Повороты.
- Приседания.
- Наклоны.
- Выпады.
- Ходьба на месте.
С повышенной:
- Бег трусцой.
- Прыжки.
- Вращения.

Для лучшего прогноза и эффективной реабилитации применяются тренажеры и массажеры.

Для более глубоко понимания темы есть возможность просмотреть видеоматериалы, находящиеся ниже. Первое видео полноценный комплекс упражнений для послеинсультного больного, второе – расскажет, что такое инсульт, его причины, статистику и методы лечения.
Загрузка…
Источник
Нарушение функционирования нервной системы происходит под воздействием разнообразных факторов. Некоторые из них – предшествующая черепно-мозговая травма (ЧМТ), инсульт, травмирование позвоночного отдела в анамнезе. Если одна из причин вызвала поражение двигательных нейронов периферической или центральной нервной системы, ограничиваются активные мышечные движения, что именуют таким термином, как «гемипарез». Стоит подчеркнуть, что парез – это лишь ограничение подвижности. При полном ее прекращении имеет место паралич.
Состоянию присвоен код по МКБ-10 — G81.
Причины развития и классификация
Гемипарез – не отдельное заболевание, а симптом иного первичного патологического процесса. Данное состояние характеризуется частичным параличом, ослаблением силы мышечных тканей с одной стороны туловища. Вторая половина тела – здоровая.
Левосторонний парез возникает в том случае, если поражены верхние мотонейроны, их аксоны. В большинстве случаев нарушается работа и двигательных нейронов. Часто диагностируют церебральное, а не спинальное поражение. Иными словами, первичным патологическим процессом выступает нарушение деятельности центральной нервной системы, головного мозга.
Для определения степени тяжести патологических изменений требуется изучение симптомов, характерных для очагового поражения коры головного мозга. Это – нарушенная речь, трудности с передвижением, нарушение координации и восприятия. Кроме того, часто возникает эпилептический синдром, теряется чувствительность кожного покрова, происходит развитие когнитивных расстройств.
При некоторых отдельных поражениях головного мозга сочетаются ипсилатеральные нарушения работы нервов, которые расположены в головном отделе, с контралатеральным парезом. При сопутствующих аномалиях в строении головы происходит более стремительное развитие патологии. В таком случае наблюдается возникновение постиктального гемипареза.
Основные причины развития левостороннего (а также правостороннего) пареза у взрослого человека и у ребенка – врожденные или приобретенные болезни. К ним относят:
- формирование в стволе головного мозга опухолевидного новообразования;
- наличие внутримозговых или эпидуральных повреждений;
- субдуральная гигрома травматического происхождения;
- инсульт или инфаркт в анамнезе;
- развитие острой ишемии;
- наличие внутримозгового кровоизлияния, обусловленного тромбозом сонной артерии;
- наличие паренхиматозного кровоизлияния;
- развитие болезни Фара, которая протекает с формированием камнеподобных отложений в области головного мозга;
- развитие рассеянного склероза;
- частые истерические припадки (как у женщин, так и у мужчин);
- наличие гемиплегической мигрени спонтанного или генетически обусловленного характера;
- развитие синдрома Броун-Сикара, характеризующегося формированием спинномозговой опухоли, локализующейся в шейной зоне;
- наличие сифилитической гуммы – мягкого опухолевидного образования в тканях.
При появлении левостороннего гемипареза в детском возрасте чаще причиной выступает врожденная аномалия головного мозга, которая возникла еще во внутриутробный период. К источникам состояния относят и осложнения, возникшие во время родоразрешения, например, компрессию волокон нервов.
Выявить первые клинические проявления левостороннего гемипареза у ребенка можно уже через 2-3 месяца после появления на свет. Определиться окончательно с диагнозом можно по истечении 1 — 1,5 лет, когда ребенок делает первые движения. В тяжелом случае на фоне гемипареза у человека нарушается умственная способность, речь. Кроме того, поражение левого полушария головного мозга вызывает психическое расстройство. Это можно объяснить локализацией в данном отделении максимального количества нервных центров, ответственных за психическую функцию.

Классификация
Существует несколько разновидностей гемипареза, которые имеют свои причины развития. Один из таковых – спастический, который встречается в большинстве случаев и характеризуется поражением центральных двигательных нейронов. Среди причин возникновения:
- развитие транзиторной ишемической атаки;
- инсульт в анамнезе;
- наличие опухолевидного образования, абсцесса в головном мозге;
- воспалительный процесс, имеющий инфекционную или неинфекционную этиологию;
- развитие рассеянного склероза;
- травма мозга в анамнезе.
Вторая форма гемипареза – вялая, обусловленная поражением периферических двигательных нейронов. Среди причин возникновения:
- токсическое отравление головного мозга;
- прием некоторых препаратов (в таком случае гемипарез – это побочное действие терапии);
- аутоиммунная нейропатия;
- миастения;
- воспалительная миопатия.
Третья форма гемипареза – сосуществующая, сочетающая в себе спастический и вялый парез. Среди причин возникновения:
- склероз боковой амиотрофической формы;
- поперечный воспалительный процесс, иное патологическое состояние в спинном мозге.
Определить форму патологии сможет только врач на основании проведенных диагностических мероприятий.
Характерные симптомы
Рассматривая клинические проявления такого состояния, как гемипарез, можно определиться с локализацией патологических изменений в головном мозге и тяжестью процесса.
При центральном характере первичного заболевания наблюдается спастичность мышечного аппарата конечностей с одной стороны туловища. В таком случае повышается напряжение руки или ноги, движения скованы, частично утрачивается двигательная активность. При периферической форме патологии, развивающейся на фоне повреждения нервов, расположенных на выходе из спинномозгового отдела, снижается мышечный тонус.

При левостороннем гемипарезе можно говорить о поражении левого полушария головного мозга. В большинстве случаев такое состояние характерно для детей, тогда как у взрослых чаще выявляют правосторонние изменения. Характерная клиническая картина патологии возникает спустя несколько недель после начала развития первичного процесса и постепенно нарастает.
Если не начать при появлении первых признаков соответствующее лечение, исключить реабилитационные мероприятия, патология будет прогрессировать, что повышает риск формирования гемиплегии. Возникают выраженные негативные последствия, среди которых – стойкая контрактура суставных и мышечных структур. Как итог – присвоение группы инвалидности.
Общие клинические симптомы левостороннего гемипареза:
- головная боль, присутствующая на постоянной основе в течение 2-3 недель, имеющая различную интенсивность;
- нарушение режима труда и отдыха, вялость, быстрая усталость;
- снижение интереса к пище, заметное похудание;
- повышенная температура;
- умеренный болевой синдром со стороны мышечных и суставных структур;
- давление на диафрагму, дискомфорт в области груди (что часто сопровождает психогенный гемипарез, патологию, возникающую на фоне заболеваний щитовидной железы).
Чаще развитие левостороннего гемипареза у взрослого человека диагностируют в постинсультный и посттравматический период. Если произошло очаговое поражение тканей в головном мозге, нарушается двигательная функция, снижается чувствительность кожных покровов с левой стороны туловища.
Походка больного изменяется: левая конечность плохо сгибается, при движении (ходьбе) делает полукруг через сторону. В медицине такое состояние именуют «походкой Вернике-Манна». В данном случае патология характеризуется легким течением и имеет благоприятный прогноз. Утраченные функции можно полностью восстановить при грамотном выполнении реабилитационных мероприятий.
Если кровоизлияние в мозг (как причина развития гемипареза) имеет большую площадь, или наблюдается обширное повреждение нервных тканей, двигательные расстройства дополняются неврологическими симптомами, среди которых:
- измененная речь (при левостороннем гемипарезе диагностируют редко);
- наличие эпизодических эпилептических припадков;
- нарушение умственных способностей, сложности с восприятием;
- нарушение трудоспособности;
- эмоциональная нестабильность, расстройство личности.
Врожденная форма патологии у детей характеризуется следующими симптомами:
- ассиметричными движениями конечностей;
- слабыми пассивными и активными движениями ног и рук;
- распластанным состоянием бедер при нахождении в лежачем положении;
- сжатием кисти в кулак;
- слабостью опорной функции нижней конечности со стороны поражения мозга.
Часто врожденный левосторонний гемипарез сопровождает ДЦП и выступает одной из форм паралича.
Методы диагностики
В первую очередь для постановки диагноза врач собирает сведения, опрашивая предполагаемого больного о точном месте локализации слабости, возможных провоцирующих факторах, а именно, о травмах головы и мозга в анамнезе, перенесенном инсульте, др. Также исследуют наследственный анамнез, выясняя, были ли случаи развития патологии у ближайших родственников. Выясняют, какой образ жизни ведет человек, какую должность занимает, курит ли, злоупотребляет ли алкоголем.

Далее проводится неврологический осмотр, который позволяет определить мышечную силу и, как следствие, степень тяжести патологических изменений. Существует специальная шкала, которая имеет 5 баллов:
- 5 баллов указывают на отсутствие пареза, сохранение мышечной силы;
- 4 балла указывают на развитие пареза в легкой форме;
- 3 балла говорят об умеренном парезе;
- 2 балла свидетельствуют о выраженном парезе;
- 1 балл указывает на резко выраженную патологию;
- 0 баллов – паралич.
Проведение неврологического осмотра необходимо для дифференциальной диагностики между периферическим и центральным парезом. Исследуют активные и пассивные движения, рефлексы, проверяют мышечный тонус, выявляют атрофию, фасцикулярные и фибриллярные подергивания.
Требуется проведение инструментальных и лабораторных исследований. Чтобы обнаружить признаки отравления, проводится токсикологическое исследование кровяной жидкости. С помощью общего анализа крови выявляют признаки воспалительного процесса, а это – повышенный уровень содержания лейкоцитарных клеток и скорости оседания эритроцитов.
Точные диагностические результаты дает электронейромиография, которая проводится для оценки электрической активности мышечных структур, скорости проведения нервных импульсов по периферическим нервам.
Проведение электроэнцефалографии назначают для оценки электрической активности определенных зон в головном мозге. Изменение данного показателя характерно для различных заболеваний центральной нервной системы, которые могут протекать с левосторонним гемипарезом.
Компьютерная и магнитно-резонансная томография мозга (спинного и головного) – эффективные методы диагностики причины гемипареза, которые помогают выявить кровоизлияния, опухолевидные новообразования, иные патологические процессы.
В комплексе проводят магниторезонансную ангиографию – исследование сосудов, расположенных в головном мозге, изучение анатомических особенностей, выявление функциональных дефектов даже на начальном этапе.
Лечение
Лечить гемипарез левосторонний нужно вовремя, на начальном этапе развития, что позволяет предотвратить гемиплегию – полный паралич мышечных структур. Наиболее благоприятный прогноз наблюдается в тех случаях, если терапия спастического синдрома начата в первые 12 месяцев от начала развития патологических изменений. На более позднем этапе двигательное расстройство становится стойким и плохо поддается коррекции.
Левосторонний, а также правосторонний гемипарез у детей и взрослых лечат разными методами, с учетом выраженности первичного заболевания и сопутствующих симптомов. Также во внимание берут возраст и общее состояние. Консервативное лечение левостороннего гемипареза заключается в следующем:
- в использовании лонгет, предназначенных для физиологического укладывания конечностей, что позволяет предотвратить контрактуры мышечных и суставных структур;
- в приеме средств из группы миорелаксантов, которые уменьшают мышечный тонус, вызванный болевым синдромом (препараты назначают в индивидуальном порядке);
- в назначении средств, улучшающих кровоснабжение головного мозга и нормализующих трофику нервных тканей;
- в приеме противосудорожных препаратов;
- в проведении физиотерапевтических процедур – электрофореза, ультразвуковой терапии, диадинамических токов;
- в проведении общего и сегментарного массажа туловища со стороны поражения;
- в проведении лечебной гимнастики, физкультуры, которая позволяет нормализовать двигательную активность пораженного отдела.
Гемипарез у ребенка и у взрослого требует проведения массажа, способствующего снижению рефлекторной возбудимости спастических мышечных структур, ослаблению контрактур, активизации расслабленных мышц, восстановлению двигательной функции, устранению трофических нарушений.
Массаж проводится на паретичных конечностях, спине с поясничным отделом, груди со стороны поражения. В первую очередь обрабатывают переднюю поверхность нижней конечности, переходя на большую грудную мышцу, верхнюю конечность, заднюю поверхность нижней конечности, спину. Пораженную область поглаживают, разминают, растирают. Запрещено ударное воздействие, поколачивание.

Массаж при гемипарезе дополняют ЛФК, что в комплексе позволяет достичь максимальных результатов. Время проведения сеанса массажа – до 20 минут. Курс лечения составляет 20-30 сеансов. Между курсами нужно делать перерывы в 2 недели.
Полное восстановление организма при гемипарезе после инсульта возможно только при комплексном лечении. Так, требуются консультации психолога, которые помогают улучшить эмоциональное состояние, достичь нормализации социальной адаптации больного. Если нарушена речевая функция, помогут занятия с логопедом. Операция требуется при тяжелом поражении мышечных структур.
Лечение левостороннего гемипареза народными средствами неэффективно.
Профилактические рекомендации
Предотвратить развитие левостороннего пареза можно, направив силы на первичное заболевание, которое может повлечь спастические изменения со стороны мышечных и суставных структур. Можно лишь назвать общие для всех болезней профилактические меры, а именно:
- Соблюдение правильного питания. Придерживаясь сбалансированного рациона можно предотвратить атеросклеротические изменения, которые повышают риск возникновения инсульта – причины развития гемипареза. Рекомендуется ограничить продукты, богатые холестерином и животными жирами. В рацион включают овощи и фрукты, злаки, растительное масло. Полезно употребление морской рыбы, ведь в ней содержатся ненасыщенные жирные кислоты, предупреждающие повреждение сосудов.
- Ведение подвижного образа жизни. В таком случае можно предотвратить ожирение, увеличение веса, артериальную гипертензию – серьезные факторы риска. Кроме того, систематическое занятие спортом способствует улучшению свойств крови, снижению риска образования тромбов и развития инсульта.
- Исключение вредных привычек. Предотвратить ишемический инсульт и его последствие – гемипарез – можно, исключив табакокурение, которое вызывает сужение сосудов, повышает риск развития атеросклеротических изменений.
- Исключение стрессовых ситуаций. Не нужно нервничать, впадать в депрессию, ведь это не самым лучшим образом сказывается на состоянии центральной нервной системы. Если не удается решить проблему самостоятельно, нужно обратиться к психологу.
Важно следить за здоровьем сердца, контролировать уровень сахара в крови. И, конечно же, при обнаружении настораживающих симптомов не стоит заниматься самолечением. Только врач может поставить правильный диагноз и назначить эффективное лечение гемипареза.
Источник
