Лекция в слайдах по инфаркту миокарда

Слайд 1
Инфаркт миокарда
Слайд 2
Понятие «инфаркта миокарда» Инфаркт миокарда — это острая форма ишемической болезни сердца. Он возникает, когда прекращается доставка крови к какому-либо отделу сердечной мышцы.
Слайд 3
Этиология Главная причина болезни — атеросклероз , который есть почти у каждого из нас. Кроме этого, назовем обстоятельства жизни (и зависящие от нас, и нет), при которых вероятность заболеть наиболее высока: мужской пол; для женщин опасный возраст наступает после 50 лет; наследственность (ИБС, инфаркт, мозговой инсульт, хотя бы у одного из прямых родственников: родителей, бабушки, дедушки, брата, сестры, особенно если болезнь у них началась до 55 лет); повышенное содержание холестерина в крови (более 5 ммоль /л или более 200 мг/дл); курение (один из наиболее существенных факторов риска!); избыточная масса тела и малоподвижный образ жизни; повышение артериального давления.(более 140/90 мм рт.ст . в любом возрасте); сахарный диабет.
Слайд 4
Патогенез Атеросклероз — процесс, при котором в стенке крупных артерий откладываются некоторые жиры (холестерин и другие липиды), если они в избытке содержатся в крови. Те места на сосудистой стенке, где липидных скоплений особенно много, называются атеросклеротическими бляшками. Бляшка — наиболее уязвимое место в сосудистой стенке. Особенно если она «молодая» и в ней еще не успел отложиться кальций. В самый неожиданный момент стенка бляшки, а значит, и внутренняя оболочка артерии сердца может треснуть, надорваться.
Слайд 5
В зависимости от величины инфаркты разделяют на крупноочаговые , при которых некроз распространяется на всю толщину сердечной мышцы, и мелкоочаговые . Более опасны крупноочаговые инфаркты передней стенки миокарда.
Слайд 6
Симптомы и диагностика инфаркта Первым признаком, позволяющим заподозрить инфаркт, обычно становится жестокая боль за грудиной, то есть в середине грудной клетки. Обычно в состоянии покоя; давит, жжет, сжимает, может отдавать в руку, плечо, спину, челюсть, шею. При стенокардии подобная боль возникает во время нагрузки, а при инфаркте она более сильная и чаще начинается в покое и не проходит после принятых друг за другом 3 таблеток нитроглицерина (по 1 таблетке под язык через каждые 5 минут). При наличии этих признаков немедленно вызывайте «Скорую помощь». Умение терпеть в данном случае — опасный враг. Иногда заболевание проявляет себя рвотой или неприятными ощущениями в животе, перебоями в сердце или затруднением дыхания, потерей сознания или… ничем.
Слайд 7
Лечение Чтобы не рисковать, при малейшем подозрении на инфаркт, врачи отправляют человека в реанимационное отделение больницы. И чем быстрее, тем лучше. Ведь только в течение первых нескольких часов, вводя специальные препараты, можно растворить «свежий» тромб и восстановить кровоток в коронарной артерии. Затем следует предотвратить образование новых тромбов. Для этого используют лекарства, замедляющие свертывание крови. Одно из самых надежных средств — ацетилсалициловая кислота, то есть обычный аспирин. Он уменьшает число осложнений и продлевает жизнь людям, перенесшим инфаркт.
Слайд 8
Реабилитация после инфаркта Восстановление после инфаркта растягивается на несколько месяцев. Ведь заболевание не шуточное, оно требует пересмотреть свой образ жизни, что-то в нем поменять. Реабилитация начинается еще в больнице, где попутно с приемом лекарственных препаратов и прохождением физиотерапевтических процедур постепенно наращивается интенсивность физических упражнений.
Слайд 9
Профилактика От некоторых факторов риска (пол и наследственность) никуда не деться. Зато все остальные вполне поддаются нашим усилиям! Поддерживайте в норме артериальное давление, а также следите за погодой — например, для людей с повышенным артериальным давлением опасными являются жара и геомагнитные бури. Нормализуйте уровень сахара в крови. Больше двигайтесь! Совсем не обязательно «бегать от инфаркта», достаточно гулять на свежем воздухе не менее 5-6 километров в день. Очень важно бросить курить — это один из самых «агрессивных» факторов риска. Постарайтесь сбросить лишний вес. Каким должен быть нормальный вес? Давайте посчитаем: свой вес в килограммах разделите на рост в метрах, возведенный в квадрат. Полученное число называется индексом массы тела. Нужно стремиться к тому, чтобы он не превышал 26. Питание должно быть с минимальным содержанием животных жиров и холестерина. Больше овощей и фруктов. Вместо жирной свинины — белое мясо птицы, сливочное масло замените подсолнечным, сало — рыбой. Такая диета позволяет снизить не только уровень холестерина, но и расходы.
Источник
Слайд 1
Инфаркт миокарда Инфа́ркт миока́рда — одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка миокарда, обусловленного абсолютной или относительной недостаточностью его кровоснабжения. .
Слайд 2
Причины ифаркта миокарда Кислород и питательные вещества к клеткам сердечной мышцы доставляет специальная разветвленная сеть сосудов, которые называются коронарными. При инфаркте миокарда происходит закупорка одного из таких сосудов тромбом (в 95% случаев тромб коронарной артерии образуется в области атеросклеротической бляшки). Запаса кислорода клеткам сердечной мышцы, которые питала перекрытая артерия, хватит на 10 секунд. Еще около 30 минут сердечная мышца остается жизнеспособной. Потом начинается процесс необратимых изменений в клетках и к третьему-шестому часу от начала окклюзии мышца сердца на этом участке погибает. В зависимости от размера погибшего участка выделяют крупно и мелкоочаговый инфаркт.
Слайд 3
Инфаркт миокарда возникает у больных ишемической болезнью сердца (ИБС), при атеросклерозе, артериальной гипертонии. К факторам риска развития инфаркта миокарда относится курение (т.к. оно вызывает сужение коронарных сосудов сердца и снижает снабжение сердечной мышцы кровью), ожирение, недостаток двигательной активности.
Слайд 4
Клиническая картина основной клинический признак боль за грудиной .пациент может жаловаться на чувство дискомфотра в груди ,боли в животе ,в горле в лопатке ,в руке
Слайд 5
ЧТО МОЖЕТЕ СДЕЛАТЬ ВЫ Если вы заметили у себя или у близких описанные выше симптомы, необходимо в срочном порядке вызвать скорую помощь. До приезда врача следует оказать первую помощь – придать человеку удобное сидячее или лежачее положение, дать нитроглицерин (его рассасывают под языком) и корвалол (30-40 капель внутрь).
Слайд 6
СИМПТОМЫ ИНФАРКТА МИОКАРДА Обычно при инфаркте миокарда выявляются следующие признаки: длительная интенсивная сжимающе-давящая боль за грудиной в области сердца, может отдавать в руку, шею, спину или область лопаток; боль не проходит после приема нитроглицерина ; бледность кожи, холодный пот; обморочное состояние. Далеко не всегда болезнь проявляется такой классической картиной. Человек может ощущать лишь дискомфорт в груди или перебои в работе сердца. В ряде случаев боль вообще отсутствует. Кроме того, встречаются нетипичные случаи инфаркта миокарда, когда заболевание проявляется затруднением дыхания с одышкой или болью в животе . Такие случаи особенно трудны в диагностике.
Слайд 7
ПРОФИЛАКТИКА ИНФАРКТА Профилактикой инфаркта миокарда является ежегодная диспансеризация и своевременная адекватная терапия хронических заболеваний, таких как ишемическая болезнь сердца, гипертоническая болезнь, атеросклероз и др. Диагноз ишемической болезни сердца является основанием для оценки состояния коронарных артерий с помощью коронарной ангиографии ( коронарографии ). Специальным образом выполненные рентгеновские снимки позволяют определить точное местоположение атеросклеротических бляшек и степень сужения коронарных артерий. При наличии показаний найденные сужения могут быть расширены изнутри сосуда – эта процедура называется коронарная ангиопластика . Кроме того, в коронарную артерию может быть имплантирован стент – металлический каркас, который будет поддерживать раскрытое состояние сосуда. В отдельных случаях проводят сложную операцию аортокоронарное шунтирование, когда вставляют дополнительные сосуды между аортой и коронарными артериями, огибая место сужения коронарного сосуда и создавая возможность, чтобы кровь поступала к сердечной мышце
Слайд 8
Лечение помощь при инфаркте миокарда: Основная вное воздействие нитратами; введение либо препарата, лизирующего тромб, либо прямого антикоагулянта внутривенно; применение препарата, блокирующего бета-адренергические влияния на сердце; введение хлорида калия в составе поляризующей смеси. Совокупность этих мер, в особенности если они приняты в первые часы заболевания, направлена на ограничение размера повреждения миокарда в инфарктной и периинфарктной зонах.
Источник
1. Презентация по теме:
:
е
м
е
т
о
п
я
и
ц
а
т
н
е
з
е
а
Пр
д
ар
к
о
и
м
т
к
р
а
ф
н
И
2. Инфаркт миокарда –
3. Этиология. Инфаркт миокарда развивается в результате обтурации просвета сосуда кровоснабжающего миокард (коронарная артерия). Причинами
Атеросклероз
коронарных
артерий
(тромбоз,
обтурация бляшкой) 93-98 %
Хирургическая обтурация (перевязка артерии или
диссекция при ангиопластике)
Эмболизация коронарной артерии (тромбоз при
коагулопатии, жировая эмболия т. д.)
Спазм коронарных артерий
4.
5.
По объему поражения:
Мелкоочаговый
Крупноочаговый
Классификация
По анатомии поражения:
Трансмуральный
Интрамуральный
Субэндокардиальный
Субэпикардиальный
По локализация очага некроза:
Инфаркт миокарда левого желудочка (передний, боковой, нижний,
задний)
Изолированный инфаркт миокарда верхушки сердца
Инфаркт миокарда межжелудочковой перегородки
Инфаркт миокарда правого желудочка
Сочетанные локализации: задне-нижний, передне-боковой и др
6.
7.
Периоды течения инфаркта миокарда
I.Острейший период – от развития ишемии до
появления некроза миокарда, продолжается до 12
часов;
II.Острый – от образования некроза до миомаляции
(ферментативного расплавления некротизированной
мышечной ткани), продолжается до 12 дней.
III.Подострый – начальные процессы организации
рубца, развитие грануляционной ткани на месте
некротической, продолжительность до 1 месяца
IV.Период рубцевания – созревание рубца, адаптация
миокарда к новым условиям функционирования до 6
месяцев.
8.
Клиническая картина
Основной клинический признак – жестокая боль за грудиной. Она
бывает настолько интенсивной, что практически парализует волю
пациента, вызывает страх смерти. Давит, жжет, сжимает, может
иррадиировать (отдавать) в плечо, руку (чаще слева), спину,
верхнюю часть живота, шею, челюсть.
Кроме того могут быть следующие симптомы:
Частое поверхностное дыхание
Непродуктивный кашель
Учащенное неритмичное сердцебиение
Болевые зоны
Учащенный и слабый пульс на конечностях
при инфаркте
Обморок (синкопе) или потеря сознания
миокарда
Ощущение слабости, может быть очень выраженным
Обильный липкий холодный пот
Тошнота и даже рвота
Бледность кожных покровов
9.
10.
Осложнения
ранние:
острая сердечная недостаточность
кардиогенный шок
нарушения ритма и проводимости
тромбоэмболические осложнения
разрыв миокарда с развитием тампонады сердца
перикардит
поздние:
постинфарктный синдром (синдром Дресслера)
тромбоэмболические осложнения
хроническая сердечная недостаточность
аневризма сердца
11.
Диагностика инфаркта миокарда:
ЭКГ
Общий анализ крови
В биохимическом анализе крови появляются
маркеры повреждения сердечной мышцы — КФК,
миоглобин, тропонины.
Узи сердца
Рентгенография грудной клетки позволяет выявить
осложнения инфаркта (застой в лёгких)
12.
Неотложная помощь при инфаркте миокарда
Вызвать врача через третье лицо
Придать больному положение Фаулера (приподнять изголовье)
Обеспечить полный физический и психический покой.
Дать таблетку нитроглицерина под язык, при контроле АД
В измельченном виде (разжевать) 1/2 таблетку аспирина
Провести ЭКГ
Приготовить к приходу врача:
•Для снятия боли – фентанил с дроперидолом – в/в,
морфин или промедрол с атропином под контролем ЧДД
•Для профилактики нарушения ритма – лидокаин в/в струйно
•При снижении АД – мезатон, преднезалон
•Для
профилактики
тромбоэмболических
осложнений
антикоагулянты – гепарин, стрептокиназа
Обязательна неотложная госпитализация в блок интенсивной
терапии
13.
Профилактика
Отказ от вредных привычек
Правильное питание (отказ от пищи богатой
холестерином, отказ от животных жиров)
Активный образ жизни – постоянные физические
нагрузки способствуют развитию окольных путей
кровоснабжения сердечной мышцы, что в свою очередь
повышает выносливость сердца к недостатку кислорода и
снижает риск развития инфаркта
Борьба с ожирением и гипертонией значительно
повышают шансы на выживание больного с инфарктом
миокарда
Источник

Острый инфаркт миокарда /лекция для курсантов 3 курса ФПВ/ к. м. н. Филиппов Владимир Юрьевич

Первое описание клинических проявлений тромбоза коронарных сосудов Василий Парменович Образцов Николай Дмитриевич Стражеско 1 съезд российских врачей – 1909 Zeitschrift fur klinische Medizin – 71. 116. 1910

Инфаркт миокарда (ИМ) – некроз участка сердечной мышцы в результате острой коронарной недостаточности, которая может быть следствием внезапного прекращения кровотока по коронарной артерии или невозможности адекватного кровоснабжения при резко возникшем повышенном потреблении кислорода миокардом.

Термин «ОКС» Термин “острый коронарный синдром” (ОКС) был предложен новозеландским клиницистом Harvey White в 1996– 1997 гг. В 1998 г. Всемирной федерацией кардиологии в Каннах было проведено первое международное совещание по этому вопросу.

Термин «ОКС» В 2005 г. К. Кэннон и Ю. Браунвальд предложили включать в рубрику “острый коронарный синдром” больных с инфарктом миокарда, имеющих подъем интервала ST на ЭКГ (STEMI–ST elevated myocardial infarction) и больных с нестабильной стенокардией и инфарктом миокарда без подъема ST (NSТEMI-non–STsegment elevation myocardial infarction). Eugene Braunwald

Острый коронарный синдром предварительный диагноз догоспитального этапа • Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ОИМ) или нестабильную стенокардию (НС) • Включает в себя ОИМ, ИМ с подъемом ST (ИМП ST), ИМ без подъема ST (ИМБП ST) и нестабильную стенокардию.
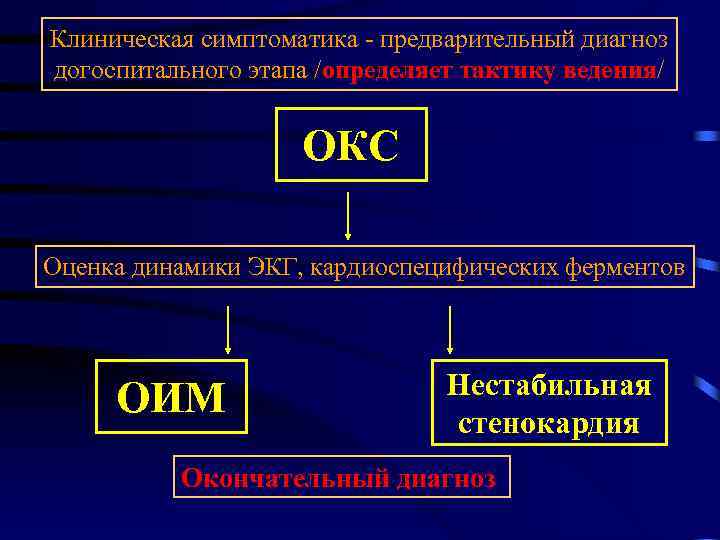
Клиническая симптоматика – предварительный диагноз догоспитального этапа /определяет тактику ведения/ ОКС Оценка динамики ЭКГ, кардиоспецифических ферментов ОИМ Нестабильная стенокардия Окончательный диагноз
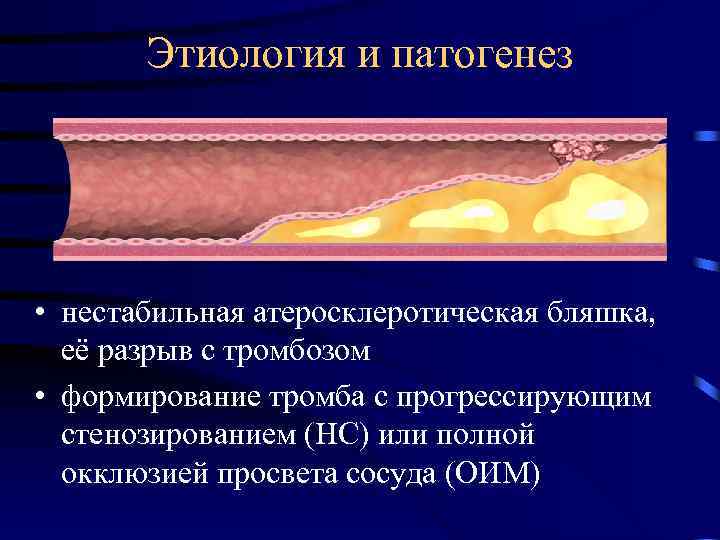
Этиология и патогенез • нестабильная атеросклеротическая бляшка, её разрыв с тромбозом • формирование тромба с прогрессирующим стенозированием (НС) или полной окклюзией просвета сосуда (ОИМ)

От нестабильной бляшки к тромбу в коронарной артерии Контактная активация (внутренняя активация) Калликреин XII Повреждение сосуда Прекалликреин VIIa XI XIIa VIIa XIa IX X VIII IXa Xa IIa VIIIa II Тромб V IIa Va Фибриноген Фибрин Из З. С. Баркаган, А. П. Момот
Атеросклеротическая бляшка с тромбом
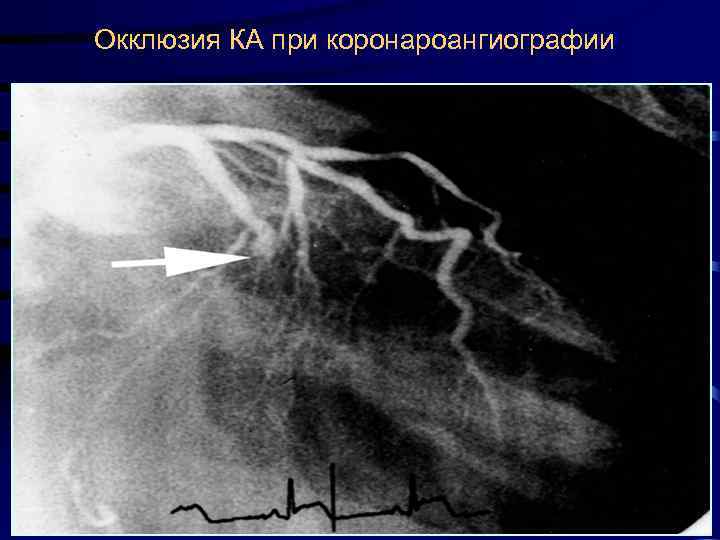
Окклюзия КА при коронароангиографии

Другие (не связанные с атеротромбозом) этиологические факторы: – спазм коронарных артерий на фоне стрессовых ситуаций, перенапряжения; – алкогольная, наркотическая и никотиновая интоксикация; – коронарииты, обусловленные ревматизмом, инфекционным эндокардитом, СЗСС; – эмболии и тромбозы коронарных артерий; – врожденные аномалии сердца и магистральных сосудов (аневризмы, синдром Кавасаки).

Классификация ОИМ: • В зависимости от величины некроза: – с зубцом Q / крупноочаговый / проникающий – без зубца Q / мелкоочаговый / непроникающий (субэндокардиальный/субэпикардиальный)

Классификация: По локализации (левый желудочек): n передне-перегородочный n передний n верхушечный n боковой n задний (заднебазальный, заднедиафрагмальный а также их сочетания – передне-боковой, …….

Классификация: По характеру течения: – Рецидивирующее течение – новые очаги некроза в сроки от 72 часов до 8 недель. Если очаги некроза появляются в течение первых 72 часов – говорят о расширении зоны. – Повторный ИМ – развивается в сроки позже 2 -х месяцев.

В клиническом течении ИМ выделяют периоды (стадии): – Острейший период, охватывающий время острой ишемии миокарда и начало его некроза (первые 2 ч от начала заболевания) – Острый период – время формирования очага некроза (до 10 -го дня от начала заболевания) – Подострый период, продолжающийся от 4 до 8 нед. и характеризующийся формированием рубца – Постинфарктный период, в течение которого происходит адаптация миокарда к новым условиям функционирования. По времени он продолжается от 2 до 6 мес.

Осложнения инфаркта миокарда • Кардиогенный шок (ОСН) • Аневризма ЛЖ, разрыв миокарда • Отёк легких (острая левожелудочковая недостаточность, сердечная астма) • Нарушения ритма • Нарушение проводимости • Синдром Дресслера

Пример формулировки диагноза: Основной: ИБС. Острый крупноочаговый переднеперегородочный инфаркт миокарда от 02. 11. 2015 г. , подострая стадия. Атеросклероз аорты, коронарных артерий. Атеросклеротический кардиосклероз. Осложнения: атриовентрикулярная блокада 2 ст. (ОСН Killip 1) ХСН 2 б ст. , 3 ФК. Соп. заболевания: Гипертоническая болезнь ……. .

СИНДРОМЫ ПРИ ИМ: – БОЛЕВОЙ; – ПОРАЖЕНИЯ МЫШЦЫ СЕРДЦА; – НЕДОСТАТОЧНОСТИ КРОВООБРАЩЕНИЯ; – РЕЗОРБЦИОННО-НЕКРОТИЧЕСКИЙ; – СИНДРОМ ФЕРМЕНТАТИВНОГО СДВИГА СПЕКТРА КРОВИ – НАРУШЕНИЙ РИТМА И ПРОВОДИМОСТИ; – ЭКГ ПРИЗНАКИ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА

Болевой синдром. Клинические проявления острой ишемии миокарда • Боль за грудиной в покое, давящая, сжимающая с иррадиацией, длительностью более 20 -30 мин. • Испарина, липкий холодный пот, страх, вегетативные проявления, рвота • Одышка, слабость, коллапс (снижение сократительной функции ЛЖ – ОСН, снижение АД) • …. . (симптоматика осложнений)

Сравнительная характеристика болей при ОИМ и стенокардии Параметр сравнения ОИМ Стенокардия Характер боли Изменение стереотипа Идентичен ранее имевшимся приступам Интенсивность Больше обычной Обычная для пациента Длительность > 20 -30 минут 1 – 20 минут Провоцирующие факторы Физическая нагрузка, стресс, часто в покое Нагрузка или стресс Ослабляющие факторы Недостаточный Нитроглицерин, эффект НГ, прекращение сохраняются в покое нагрузки

Клинические критерии диагностики: (отличие от стабильной стенокардии) • Ангинозные боли в грудной клетке – не купирующиеся в покое после прекращения нагрузки и после приема нитроглицерина; – в покое, продолжаются более 30 минут; – изменение «стереотипа» боли (при наличии ранее предшествующей стенокардии напряжения); – появление нарастающей одышки, нарушений ритма и проводимости, других осложнений.
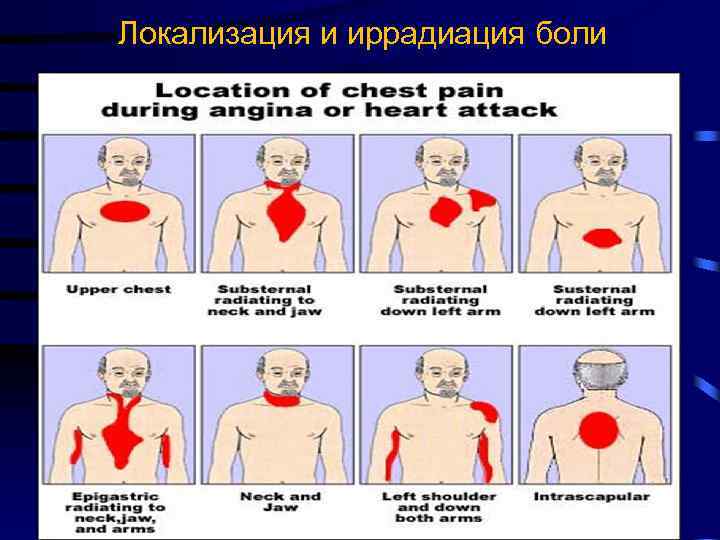
Локализация и иррадиация боли

Физикальные данные: • При общем осмотре отмечается бледность кожи, возможен акроцианоз, повышенная потливость. На второй-третий день возможно повышение температуры тела (субфебриальная). • При пальпации пульса возможны различные изменения ритма и частоты пульса (частый пульс, экстрасистолия, паузы (блокада), мерцательная аритмия; может быть малого наполнения.

• АД в самом начале болевого приступа может несколько повышаться, но затем, как правило, снижается в связи с уменьшением сердечного выброса. • При перкуссии возможно смещение левой границы сердца кнаружи. • При аускультации – ослабление I тона на верхушке сердца, появление маятникообразного ритма или “ритма галопа”. систолический шум в 1, 2 точках. СИНДРОМЫ: ПОРАЖЕНИЯ МЫШЦЫ СЕРДЦА, НЕДОСТАТОЧНОСТИ КРОВООБРАЩЕНИЯ, НАРУШЕНИЙ РИТМА И ПРОВОДИМОСТИ

Лабораторная диагностика (резорбционно-некротический синдром) Лейкоцитоз (1 -7 день), повышение СОЭ (3 день-2 недели) в общем анализе крови; Кардиоспецифические ферменты: Тропонин – белок тропонинового комплекса миокарда, который повышается в крови через 3 часа после повреждения миокарда. КФК-МВ повышается через 3 -4 часа. • Риск смерти у больных ОКС коррелирует со степенью повышения уровня тропонина. Тропонины могут оставаться повышенными в течение одной – двух недель, что затрудняет диагностику повторного некроза у больных с недавним ИМ. Повышение АСТ, АЛТ, ЛДГ не являются кардиоспецифическими, но также могут быть учтены в диагностике.

Динамика кардиоспецифических ферментов

Электрокардиография • Формирование зубца Q – некроз крупноочаговый ИМ • Элевация или депрессия сегмента ST – повреждение (преходящая или сохраняющаяся – динамика ЭКГ) ИМ или НС • «коронарные» зубцы Т ишемия • Впервые возникшая БЛНПГ – ИМ ?


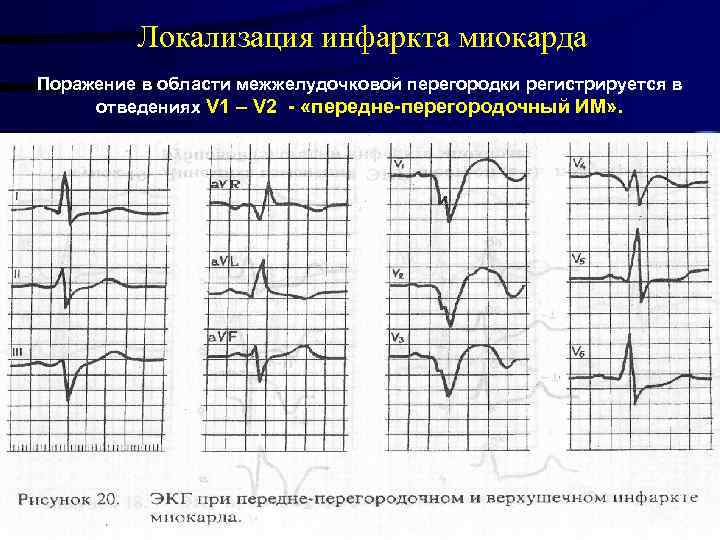
Локализация инфаркта миокарда Поражение в области межжелудочковой перегородки регистрируется в отведениях V 1 – V 2 – «передне-перегородочный ИМ» .
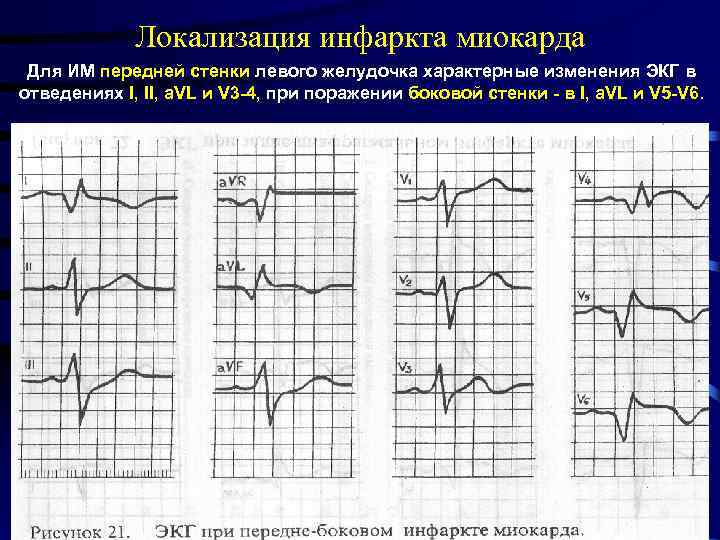
Локализация инфаркта миокарда Для ИМ передней стенки левого желудочка характерные изменения ЭКГ в отведениях I, II, a. VL и V 3 -4, при поражении боковой стенки – в I, a. VL и V 5 -V 6.
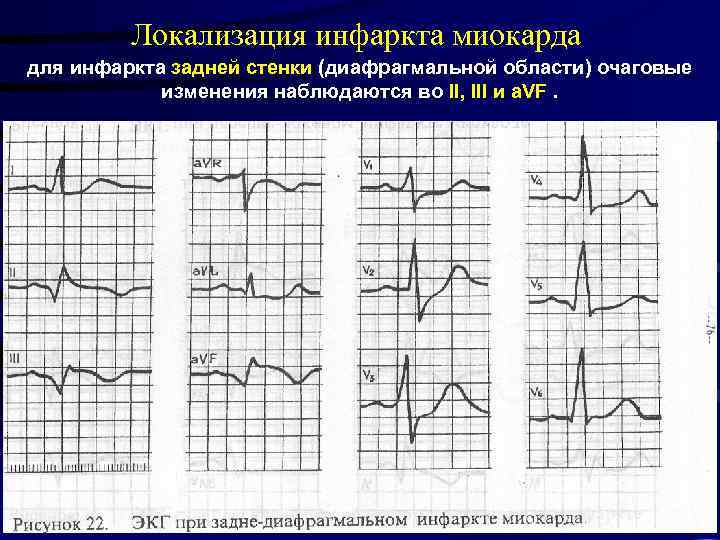
Локализация инфаркта миокарда для инфаркта задней стенки (диафрагмальной области) очаговые изменения наблюдаются во II, III и a. VF.

Электрокардиография

Электрокардиография
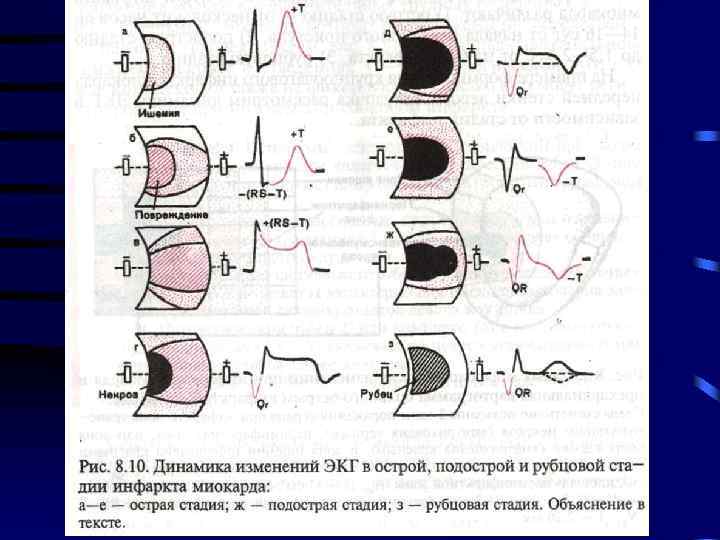
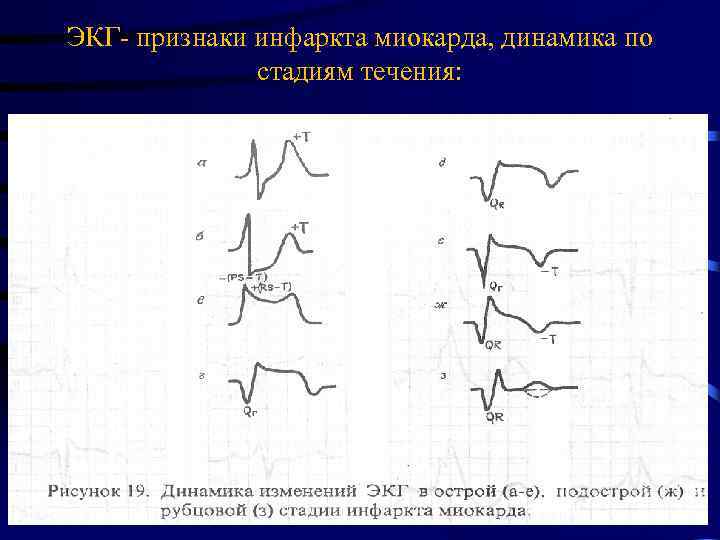
ЭКГ- признаки инфаркта миокарда, динамика по стадиям течения:
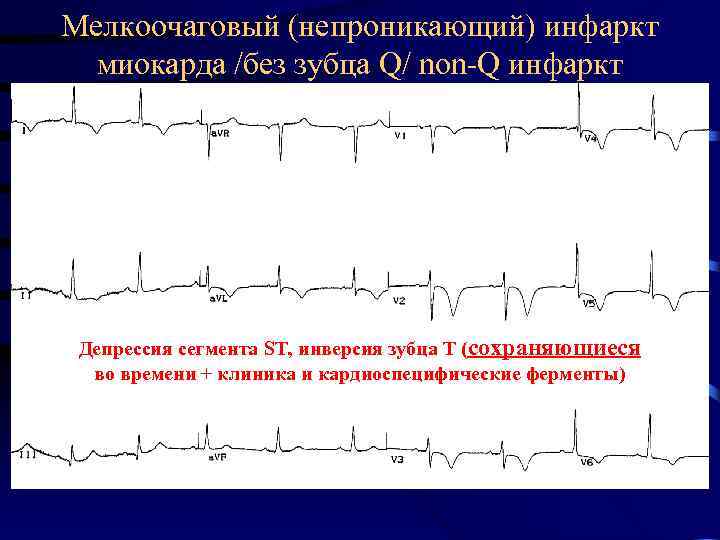
Мелкоочаговый (непроникающий) инфаркт миокарда /без зубца Q/ non-Q инфаркт Депрессия сегмента ST, инверсия зубца Т (сохраняющиеся во времени + клиника и кардиоспецифические ферменты)

Дополнительные методы (стационарный этап) • Эхокардиография • Суточное мониторирование ЭКГ по Холтеру, ВЭМ (при неподтверждённом ОИМ для верификации ИБС) • Сцинтиграфия миокарда • Спиральная компьютерная томография • Коронароангиография

Пример формулировки диагноза: Основной: ИБС. Острый крупноочаговый переднеперегородочный инфаркт миокарда от 02. 11. 2015 г. , подострая стадия. Атеросклероз аорты, коронарных артерий. Атеросклеротический кардиосклероз. Осложнения: атриовентрикулярная блокада 2 ст. (ОСН Killip 1) ХСН 2 б ст. , 3 ФК. Соп. заболевания: Гипертоническая болезнь ……. .

Цели лечения Улучшить прогноз смертности осложнений реабилитация Устранить симптомы и синдромы • боль • СН • аритмии • …. .

Неотложная помощь при ОИМ • Обезболивание (нитраты, наркотические анальгетики, нейролептанальгезия) • Восстановление и поддержание коронарного кровотока (антиагреганты, антикоагулянты, тромболизис) • Атиишемическая терапия (бета-блокаторы, и. АПФ, нитраты, статины) • По показаниям лечение осложнений

Обезболивание – Нитроглицерин сублингвально или нитроспрэй внутривенное введение инфузоматом (стационар) – Наркотические аналгетики: морфин в/в 2 -8 мг уменьшение боли, устранение тревоги и страха, снижение тонуса периферических сосудов – Нейролептаналгезия: фентанил 0, 005 % р-р. + дроперидол 0, 25 % р-р.

Антитромботическая терапия Препарат Догоспитальный этап Стационар Аспирин Разжевать 162 -325 мг ( «обычный» ) Клопидогрел 300 мг перорально 75 – 150 мг ежедневно 75 мг/сут Тромболизис Стрептокиназа Альтеплаза Тенектеплаза Гепарин НМГ (эноксапарин) 5000 Ед болюсом внутривенно Инфузоматом 12 Ед/кг/ч (макс. 1000 Ед/ч) под контролем АЧТВ или подкожно с контролем ВСК После выписки 75 – 162 мг ежедневно

Тромболитические препараты Альтеплаза Внутривенно 1 мг/кг массы тела (но не более 100 мг): болюс 15 мг; последующая инфузия 0, 75 мг/кг массы тела за 30 мин (но не более 50 мг), затем 0, 5 мг/кг (но не более 35 мг) за 60 минут (общая продолжительность инфузии 1, 5 часа). Стрептокиназа Внутривенно инфузионно 1500000 МЕ за 30 -60 минут. ). Тенектеплаза Внутривенно болюсом: 30 мг при массе 90 кг.

Догоспитальный тромболизис: выигрыш во времени = спасение миокарда Решение вызвать скорую Приезд скорой Прибытие в больницу Возникновение боли Постановка диагноза Оформление в приемном покое Актилизе SK сегодня PTCA Метализе в ОРИТ завтра Возникновение боли Решение вызвать скорую Метализе в Метализе на Приезд Постановка приемном покое диагноза догоспитальном скорой этапе Стратегия «Раннего тромболизиса»

Базисная антиишемическая терапия Препараты Первые 24 часа Стационар После выписки БАБ (метопролол, бисопролол) Внутрь или в/в Ежедневно внутрь и. АПФ (эналаприл, периндоприл Пациентам с Ежедневно передним ИМ, ФВ внутрь менее 40% Ежедневно внутрь Нитраты Перорально, в/в Ежедневно внутрь Статины (симвастатин, аторвастатин, розувастатин) Цельс?
