Лекция для медсестры инфаркт миокарда

Сестринский процесс при инфаркте миокарда лекция

Инфаркт= ишемический некроз • Основые синдромы: – Болевой – Сердечная недостаточность – Нарушения ритма и проводимости – Изменения на ЭКГ – Воспалительный – Цитолитический • • • Аминотрансферазы (АСТ, АЛТ) Креатинкиназа (КФК общая, КФК-МВ) Лактатдегидрогеназа (ЛДГ, фракции 1 -2) Миоглобин Тропонин

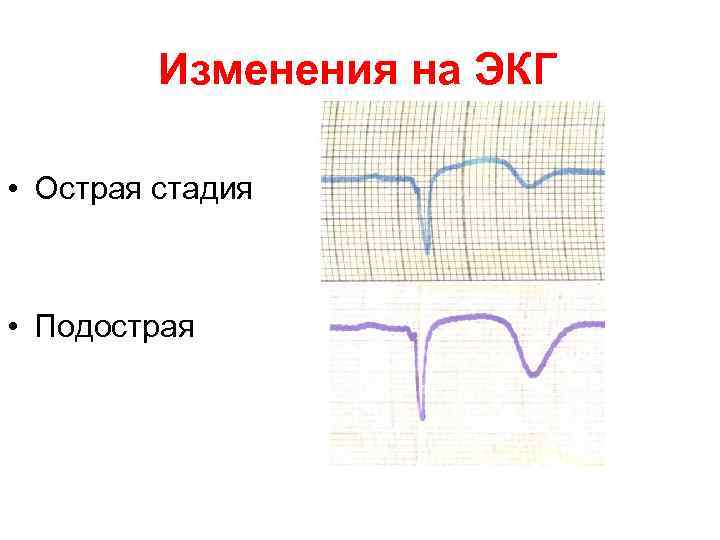
Изменения на ЭКГ • Острая стадия • Подострая

Воспалительный синдром • Лихорадка • Лейкоцитоз • Повышение СОЭ • Появление С-реактивного белка (СРБ)

Цитолитический синдром • Аминотрансферазы (АСТ, АЛТ) • Креатинкиназа (КФК общая, КФК-МВ) • Лактатдегидрогеназа (ЛДГ, фракции 1 -2) • Миоглобин • Тропонин

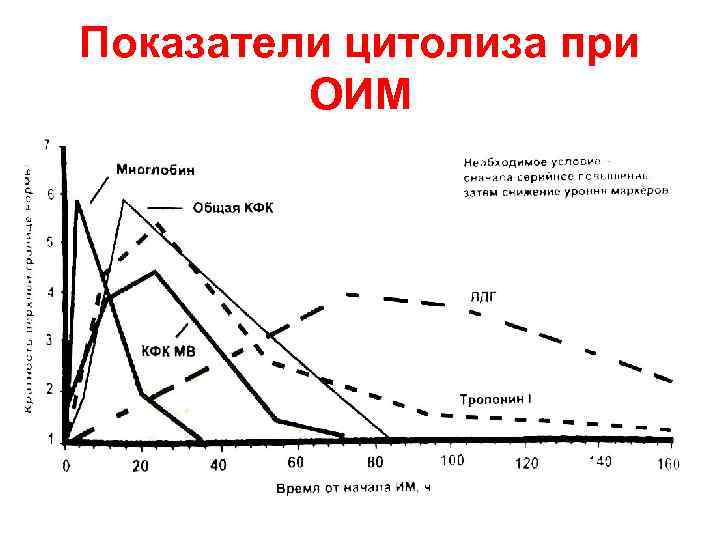
Показатели цитолиза при ОИМ

Болевой синдром и как с ним бороться • Причина : нарушения метаболизма с накоплением недоокисленных продуктов. • Проявления: сжимающая (или иная, но интенсивная) боль с возможной широкой иррадиацией продолжительностью более 30 минут, не купируемая нитратами. Локализация боли: – Типичная: за грудиной – Атипичная: • • • Абдоминальная – в эпигастрии Под лопаткой В области шеи , челюсти В области верхушки сердца В правой половине грудной клетки Дискомфорт, не воспринимаемый как боль • Тактика: боль нужно купировать как можно быстрее во избежание осложнений ( болевой шок, нарушения ритма и пр. )

Купирование боли (тактика медсестры) • • • Покой (строгий постельный режим) Контроль частоты пульса, АД, ЧДД Доступ кислорода (свежего воздуха) Нитраты сублингвально Аспирин (разжевать)-как дезагрегант Зависимые вмешательства: – Наркотические анальгетики (морфин, промедол, фентанил) – Инфузии нитратов (нитроглицерин, изосорбида динитрат)-медленно!!!

Сердечная недостаточность • В подавляющем большинстве случаев – острая левожелудочковая • Причины: – нарушение сократительной активности пораженных участков миокарда – Нарушения ритма сердца • Проявления: – Сердечная астма → отек легких – Кардиогенный шок – Нарушения кровообращения в других органах (кардиоцеребральная форма)

Помощь при отеке легких • Симптомы : удушье, цианоз, кашель с пенистой мокротой, влажные хрипы в легких, в т. ч. дистанционные • Тактика м/с: – – – Срочный вызов врача Возвышенное положение (сидя с упором на руки) Ингаляции кислорода с пеногасителем Контроль ЧСС, ЧДД, АД Венозные жгуты на конечности Зависимые вмешательства: лазикс , инфузии нитроглицерина, другие вазодилататоры, противоаритмические и кардиотоники ( в зависимости от цифр АД и нарушений ритма – эналаприлат, лидокаин, допамин и др. )- по назначению врача

Лечение кардиогенного шока • Горизонтальное положение с приподнятыми ногами • Контроль АД, ЧСС, ЧДД • Ингаляции кислорода • Инфузионная терапия: – Допамин 2 -5 мкг/кг/мин – Препараты, улучшающие метаболизм миокарда (ГИКС, неотон и др. ) • Лечение причины (ОИМ) • Механические устройства (баллонная контрпульсация, искусственный левый желудочек и др. )

Аритмии при ОИМ • Мерцательная аритмия (фибрилляция предсердий – ФП) – Контроль ЧСС, дефицита пульса, АД, ЧДД – Новокаинамид – Амиодарон (кордарон) – Пропафенон – Электроимпульсная терапия – При невозможности купирования –коррекция ЧСС: • Бета –адреноблокаторы • Врапамил • Дигоксин

Желудочковые нарушения ритма • Экстрасистолия: – Лидокаин – Соталол • Пароксизмальная тахикардия – При неободимости – сердечно-легочная реанимация – Лидокаин – Магния сульфат – ЭИТ • Фибрилляция желудочков – Сердечно-легочная реанимация – Дефибрилляция (ЭИТ)

Атипичные фомы инфаркта миокарда • • • Абдоминальная Астматическая Кардиоцеребральная Аритмическая Безболевая (амбулаторная, малосимптомная)

Принципы лечения инфаркта миокарда • Купирование боли • Защита миокарда от гипоксии – Строгий постельный режим (в первые дни) – β-блокаторы – кислородотерапия • Восстановление коронарного кровотока – Фибринолиз – Антикоагулянты – Реваскуляризация миокарда • • Коррекция сердечной недостаточности Коррекция нарушений ритма и проводимости Ранняя реабилитация (при неосложнённом ИМ) Профилактика повторного ИМ (коррекция липидного обмена, дезагреганты)

Тактика ведения неосложненного инфаркта миокарда • В стационаре – При неосложненном ИМ передней локализации 10 -12 суток – При ИМ задне-нижней локализации – 5 -7 дней – При ТБКА (транслюминальной баллонной коронарной ангиолпастике) сроки могут быть сокращены • Перевод в отделение реабилитации либо на амбулаторное лечение – Устарнение факторов риска повторного ИМ – Коррекция СН и нарушний ритма – Трудовая и физическая реабилитация

Медикаментозная терапия после выписки • • β-адреноблокаторы Антиагреганты Коррекция липидного обмена (статины) При СН, диабете или АГ – ингибиторы АПФ (при непереносимости – АРА) • Наблюдение и обследование у кардиолога – В первые 3 дня после выписки – В дальнейшем 1 раз в месяц (при стабильном течении) – в течение полугода – Затем 1 -2 раза в год + по необходимости
Источник
1. Этиология и патогенез Инфаркт миокарда характеризуется развитием ишемического очага некроза сердечной мышцы с возникновением клинического симптомокомплекса.
У 97-98 % больных в возникновении инфаркта миокарда основное значение имеет атеросклероз венечных артерий. Нарушение коронарного кровообращения обусловливается прогрессирующим стенозирующим атеросклерозом коронарных артерий. Тромбоз коронарных артерий приводит к возникновению острого инфаркта миокарда. Большое значение в патогенезе придается развитию спазма коронарных артерий. Чаще всего имеется сочетание нескольких патогенных факторов по типу “порочного круга”: спазм – агрегация тромбоцитов – тромбоз – освобождение вазоконстрикторных веществ из тромбоцитов – спазм. Болевой приступ сопровождается активацией мозгового слоя надпочечников с максимальным повышением уровня катехоламинов, которые воздействуют на миокард.
2. Патолого-анатомическая картина Можно выделить 3 основные зоны изменений миокарда при инфаркте:
– очаг некроза;
– пренекротическую зону;
– область сердечной мышцы, отдаленную от очага некроза.
Исходом некроза миокарда является образование соединительно-тканного рубца.
3. Клиническая картина Основным клиническим симптомом инфаркта является болевой приступ. Возникают боли обычно в загрудинной, прекардиальной областях.
Боли иррадиируют: в левую руку, плечо, лопатку.
Характерным для болевого приступа при инфаркте миокарда являются его интенсивность и длительность. Боли носят давящий, сжимающий или жгучий характер. Длительность болевого приступа может быть различной – от 1-2 ч до нескольких суток.
При объективном обследовании больного отмечаются:
– бледность кожных покровов;
– цианоз губ;
– повышенная потливость.
При пальпации области сердца отмечаются:
– увеличение зоны верхушечного толчка;
– парадоксальная пульсация слева от грудины.
При аускультации:
– приглушение тонов;
– появление IV тона;
– выслушивается систолический шум над верхушкой в пятой точки;
– шум трения перикарда.
Выделяют следующие клинические формы инфаркта миокарда:
– атипичную. Присутствуют “атипичные” симптомы;
– гастралгическую. Характеризуется появлением болей в эпигастральной области с распространением в загрудинное пространство. Возникает отрыжка воздухом, икота, тошнота;
– аритмическую. Характеризуется развитием острой левожелудочковой недостаточностью;
– астматическую;
– церебральную (развиваются очаговые симптомы со стороны головного мозга);
– бессимптомную.
О повторном инфаркте миокарда говорят в том случае, если он развивается через несколько месяцев или лет после перенесенного ранее инфаркта. Обычно повторный инфаркт протекает более тяжело.
Лабораторные показатели. К концу первых суток заболевания в крови отмечаются лейкоцитоз в пределах 8-12 * 10(9)/л, анэозинофилия. Длительность лейкоцитоза до 3-5 суток. Длительное сохранение лейкоцитоза на протяжении 2-3 недель свидетельствует о развитии осложнений в подостром периоде инфаркта миокарда. В период снижения количества лейкоцитов увеличивается скорость оседания эритроцитов.
ЭКГ при инфаркте миокарда показывает развитие трех зон:
– некроза;
– повреждения;
– ишемии.
На ЭКГ наблюдаются:
– изменение комплекса QRS;
– образование патологического зубца Q;
– над зоной некроза регистрируется комплекс QS;
– расщепление зубца R;
– изменение сегмента ST;
– глубокоотрицательный зубец Т;
– исчезновение или уменьшение R.
Реципрокные изменения при переднеперегородочном и боковом инфарктах отмечаются в отведениях II, III, aVF, при нижнем инфаркте – в отведениях V1-V3; I; aVL. Задний инфаркт в системе стандартных отведений ЭКГ распознается только по наличию реципрокных изменений в отведениях V1 и V2.
Диагноз устанавливают на основании сопоставления данных клинического, лабораторного и инструментального исследований.
4. Осложнения – кардиогенный шок;
– отек легких;
– острая аневризма аорты и ее разрыв;
– нарушение ритма.
* Кардиогенный шок. В основе развития лежит нарушение сократительной функции левого предсердия с последующим снижением его минутного объема. К основным критериям кардиогенного шока можно отнести:
– периферические признаки шока (бледность, холодный пот, цианоз, спавшиеся вены);
– резкое падение артериального давления (ниже 80 мм рт. ст.);
– болевой синдром;
– почечная недостаточность.
* Отек легких. Развитие связано прежде всего с обширным поражением миокарда с вовлечением в процесс более 40 % объема стенки левого желудочка. Дыхание становится клокочущим. Вдох и выдох чередуются без заметных пауз. Во время выдоха выделяется пенистая мокрота белого, серого или розового цвета. Количество и окраска мокроты зависят от степени проницаемости альвеолярно-капиллярной мембраны.
* Нарушения ритма. Особенно часто аритмии возникают в первые часы после начала инфаркта. Развитию аритмий при инфаркте способствуют боль, гипоксия, ацидоз, электролитные нарушения. Основным методом выявления является ЭКГ. Одним из самых тяжелых нарушений ритма сердца является желудочковая тахикардия. Фибрилляция желудочков – самая частая причина смерти больных острым инфарктом миокрада.
* Аневризма сердца и тромбоэндокардит. Острая аневризма формируется в период развития миомаляции миокарда в остром периоде инфаркта миокарда. Полость аневризмы заполнена тромбами. Основными клиническими проявлениями аневризмы сердца являются прогрессирующая недостаточность кровообращения, протекающая по левожелудочковому типу с нарастающей одышкой, цианозом, развитием застольных явлений в малом круге кровообращения. Факторами, способствующими развитию тромбоэндокардита, являются:
– обширное повреждение миокарда;
– наличие периинфарктной зоны;
– нарушение процессов свертываемости крови.
* Постинфарктный синдром. Характеризуется клиническим симптомокоплексом в виде перикардита, плеврита, пневмонита. В основе синдрома лежат аутоиммунные процессы.
Клинические проявления характеризуются:
– лихорадкой;
– болями в области сердца.
Развитие болевого синдрома всегда заставляет дифференцировать это осложнение и повторный инфаркт миокарда на основании отсутствия гиперферментемии крови, динамических сдвигов на ЭКГ.
* Постинфарктная недостаточность кровообращения. Недостаточность кровообращения после перенесенного инфаркта протекает в основном по левожелудочковому типу. Клинические проявления могут быть различными – от упорной тахикардии и одышки до развернутых приступов сердечной астмы.
5. Лечение Обезболивающая терапия. Купирование болевого приступа начинается с внутривенного введения препаратов группы опиатов: морфина – 1 мл 1%-ного раствора; промедола – 1-2 мл 1-2%-ного раствора на 5%-ном растворе глюкозы. Эффективно потенцируют действия анальгетиков гепарин и фибринолитические препараты. Желательно, чтобы все больные в первые дни заболевания получали кислород со скоростью 2-6 л/мин.
* Профилактическая антиаритмическая терапия. Применяют лидокаин по 100 мг внутривенно с интервалом в 10 мин и одновременно начинают проводить длительную инфузию со скоростью 2-4 мг/мин.
* Лечение нарушений ритма сердца. Всем больным назначают кислород, определяют содержание калия в крови. При гипокалиемии внутривенно через катетер вводят раствор хлорида калия – 4-12 мг/мин; панангин. Наиболее опасными нарушениями ритма сердца при инфаркте являются желудочковая экстрасистолия и желудочковая пароксизмальная тахикардия. Поэтому при обнаружении подобных изменений немедленно вводят антиаритмические средства:
– лидокаин – 80-160 мг внутривенно;
– новокаинамид – 500-1000 мг внутривенно;
– верапамил – 10 мг внутривенно;
– пропранолол – 5-10 мг внутривенно медленно.
При синусовой брадикардии менее 50 сокращений в минуту необходимо ввести внутривенно 0,5 мг атропина.
При передних инфарктах показано введение электрода в полость правого желудочка.
* Реанимация при инфаркте миокарда. Реанимационные мероприятия проводятся по общим правилам. Необходимо проведение дефибрилляции еще до регистрации ЭКГ. Одновременно необходимо установить внутривенный катетер и начать внутривенное введение антиаритмических средств, а также инфузию 4%-ного раствора бикарбоната натрия.
Источник
5. Инфаркт миокарда
Инфаркт миокарда – заболевание сердца, вызванное острой недостаточностью кровообращения и возникновением очага некроза в сердечной мышце. Важнейшая клиническая форма ишемической болезни сердца.
Патогенез
Причиной инфаркта является:
1) коронаротромбоз – закупорка просвета артерии, которая приводит к формированию зоны ишемии, а в дальнейшем – к некрозу – крупноочаговому, чаще транануральному инфаркту;
2) коронаростеноз – острое сужение просвета артерий набухшей атеросклеротической бляшкой;
3) стенозирующий распространенный коронаросклероз – сужение просвета 2 – 3-х артерий сердца чаще приводит к мелкоочаговым инфарктам.
Клиника
Инфаркт миокарда характеризуется ярко выраженным болевым синдромом продолжительностью более 30 мин, часто многочасовым, не снимающимся приемом нитроглицерина. Часто больные жалуются на удушье или боль в области эпигастрия при астматической или гастрологической формах инфаркта миокарда.
В остром периоде появляется артериальная гипертензия (часто ярко выраженная), которая снижается после стихания боли; тахикардия, гипертермия на 2–3 сутки. В общем анализе крови – лейкоцитоз и повышение СОЭ; повышается уровень гликемии, фибриногена, АСТ, АЛТ, ЛДГ. Аускультативно – шум трения перикарда левого края грудины. На ЭКГ – уширение зубца Q, куполообразный подъем сегмента ST, возникает QS-форма желудочкового комплекса, снижение амплитуды R.
В 25 % случаев инфаркт миокарда не сопровождается применением ЭК. Осложнения острого периода – левожелудочковая недостаточность, кардиогенный шок, отек легких, тахиаритмия с артериальной гипотензией, клиническая смерть вследствие асистолии.
Появление желудочковых эктопических аритмий говорит о лизисе тромба и проходимости венной артерии.
Осложнения госпитального периода инфаркта миокарда – возбуждение, неадекватное отношение к своему состоянию, нередко психические нарушения, возобновление болей за грудиной, появление фибринозного перикардита, колебания частоты ритма сердца, инфаркта легкого; пароксизмы тахикардии, ранние желудочковые экстрасистолы, атриовентрикулярная блокада II–III степени; аневризма левого желудочка; острая сердечная недостаточность, кардиогенный шок, тромбоэмболия в системе легочной артерии; эмболия артерий нижних конечностей (постинфарктный синдром).
Для мелкоочагового инфаркта миокарда характерны те же симптомы, что и для обширного инфаркта миокарда, но в меньшей степени.
Дифференциальный диагноз проводится с перикардитом, эмболией легочной артерии, с массивным внутренним кровотечением, с острым панкреатитом, с аневризмой аорты.
Лечение:
1) непрерывное воздействие нитратами;
2) введение препаратов, лизирующих тромб;
3) введение ?-блокаторов;
4) введение хлорида калия в виде поляризующей смеси. Если введение нитроглицерина не дает обезболивающего эффекта, то целесообразно введение наркотических анальгетиков. Ингаляция закиси азота и кислорода (1: 1).
Гепарин вводят внутривенно, начиная с 1000 ЕД (эффективно в первые часы (2–3) после инфаркта), инфузионную терапию гепарином продолжают 5–7 дней. Стационарный режим больному, перенесшему инфаркт миокарда, – не менее 21 дня. Застойные явления купируются назначением диуретиков.
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
Инфаркт миокарда
Инфаркт миокарда – заболевание, связанное с острой коронарной недостаточностью, которая приводит к возникновению участков некроза сердечной мышцы. В большинстве случаев он развивается в результате коронарного атеросклероза при сужении коронарных
Инфаркт миокарда
Инфаркт миокарда – образование одного или нескольких очагов омертвения ткани в сердечной мышце в результате нарушения кровообращения сердца. В основе инфаркта миокарда лежит поражение коронарных артерий сердца при атеросклерозе, приводящее к сужению
Инфаркт миокарда
Инфаркт миокарда — тяжелое заболевание, характеризующееся гибелью части сократительных клеток сердечной мышцы в результате недостаточного кровоснабжения с последующим замещением омертвевших клеток соединительной тканью. В подавляющем большинстве
Инфаркт миокарда
Инфаркт миокарда – это некроз участка сердечной ткани. Между стенокардией и инфарктом миокарда существует тесная связь; но если при стенокардии нарушение питания сердечной мышцы кровью является процессом кратковременным и обратимым, то при инфаркте
Инфаркт миокарда
МассажДля устранения последствий инфаркта миокарда необходимо проводить легкий массаж тела. Его необходимость обусловлена тем, что кровь, кроме сердца, разносится и капиллярной системой организма, поэтому массаж существенно разгружает сердце.
Сеанс
Инфаркт миокарда
Гибель (некроз) участка сердечной мышцы из-за недостаточного снабжения его артериальной кровью называется инфарктом миокарда, причиной которого могут быть сужение питающих сердце кровеносных сосудов, одавливание их окружающими тканями, например, при
Инфаркт миокарда
Инфаркт миокарда (от лат. infarcire – «начинать», «набивать»; mio – «мышца»; card – «сердце») – это острая фаза ишемической болезни сердца, завершающаяся омертвением части сердечной мышцы вследствие прекращения притока крови по одной из ветвей коронарных
Инфаркт миокарда
Массаж
Для устранения последствий инфаркта миокарда необходимо проводить легкий массаж тела. Его необходимость обусловлена тем, что кровь, кроме сердца, разносится и капиллярной системой организма, поэтому массаж существенно разгружает сердце.Массаж.
Инфаркт миокарда
МассажДля устранения последствий инфаркта миокарда необходимо проводить легкий массаж тела. Его необходимость обусловлена тем, что кровь, кроме сердца, разносится и капиллярной системой организма, поэтому массаж существенно разгружает сердце.
Массаж.
Инфаркт миокарда
Рецепт 1
Сок из моркови – 200 млМед – 30 гРазвести мед в морковном соке и принимать смесь в течение дня в 2–3 приема до или после еды.Рецепт 2
Сок из моркови – 200 млСок березы – 200 млМед – 250 гСмешать соки, развести в смеси мед. Принимать по 70–80 мл 3 раза в день за
Инфаркт миокарда
Если бросить на спокойную гладь воды камень, то мы обнаружим, что от места падения побегут концентрические волны, которые по мере удаления от центра будут уменьшаться по амплитуде и частоте (будет увеличиваться расстояние между волнами).Наоборот, если на
Инфаркт миокарда
Тем, кто перенес инфаркт миокарда, для общего укрепления организма очень полезно пить отвар из сухофруктов, смешанный с соком алоэ.Состав: сок алоэ – 2 ст. л., сухофрукты – 3 ст. л., вода – 1/2 стакана.Залейте сухофрукты горячей водой и оставьте в закрытой
Инфаркт миокарда
Если у вас приступ стенокардии не снимается нитроглицерином и длится более 20 минут, немедленно вызывайте «скорую помощь»! До приезда бригады откройте окно, лягте на кровать, положите под голову высокие подушки, избавьтесь от стесняющей одежды.
Инфаркт миокарда
Инфаркт миокарда — очаговый или множественный некроз мышцы сердца, обусловленный острой коронарной недостаточностью. Некротизированная ткань впоследствии заменяется рубцом. При инфаркте появляются сильные боли в области сердца, учащение пульса,
Источник
