Легочная сердечная недостаточность при туберкулезе это
Легочно-сердечная недостаточность с формированием синдрома легочного сердца (cor pulmonale) возникает и развивается у больных туберкулезом органов дыхания в тех случаях, когда имеется выраженный продуктивный компонент воспаления.
Патогенез хронического легочного сердца у больных туберкулезом преимущественно бронхолегочный — обструктивные и рестриктивные изменения в органах дыхания. Основным механизмом в его формировании является легочная гипертензия. Она возникает в связи с развитием у больных гипоксемии, снижения парциального давления О2 и повышением СО2 в альвеолах. Это ведет к сужению артерий, гипервентиляции, полицитемии и повышению сопротивляемости в малом круге кровообращения.
Длительные функциональные механизмы постепенно декомпенсируют, что ведет к раскрытию артериовенозных шунтов, а при выраженных продуктивных процессах — к склерозу и запустению легочных капилляров. В дальнейшем происходит нарушение процесса метаболизма в миокарде и прежде всего в гипертрофированном и дилятированном правом желудочке.
В клинической картине легочного сердца ведущими являются симптомы основного заболевания, дыхательная и сердечная недостаточность по правожелудочковому типу.
Дыхательная недостаточность возникает тогда, когда не обеспечивается поддержание нормального газового состава крови. Различают три ее степени: при 1-й степени одышка и тахикардия возникают при физических напряжениях, а показатели функции внешнего дыхания (ФВД) (МОД, ЖЕЛ, МВЛ) изменяются мало; при 2-й степени одышка и тахикардия появляются даже при незначительных физических усилиях, показатели ФВД отклонены от нормы, появляется цианоз, а в крови определяется дыхательный алкалоз; при 3-й степени дыхательной недостаточности одышка и тахикардия беспокоят в покое, имеется выраженный цианоз, значительно сниженная ФВД, в организме развиваются гипоксемия и гиперкапния, которые ведут к дыхательному ацидозу.
Хроническое легочное сердце начинает развиваться у больных туберкулезом на фоне дыхательной недостаточности 2-й и 3-й степеней.
Компенсированное легочное сердце в начале его формирования жалоб не дает. При пальпации прекардиальной и подложечной областей определяется разлитой сердечный толчок. Аускультативно при этом может определяться акцент 2-го тона надлегочной артерии. Над трехстворчатым клапаном выслушиваются усиленный 1-й тон и диастолический шум Грехема—Стилла.
Значимость ДМИ различна. Исследование ФВД может выявить обструктивный, рестриктивный или смешанный тип нарушения дыхания различной степени. Типы и степени нарушения дыхания наиболее удобно определять по методике Репина—Соловьевой с оценкой индекса вентиляции (ИВ) по данным ЖЕЛ, ДЖЕЛ, МВЛ и ДМВЛ.
Рентгенологическим признаком компенсированного легочного сердца является умеренное выбухание и расширение 2-й дуги левого контура сердца, принадлежащей основному стволу и левой ветви легочной артерии.
Увеличение правого желудочка и правого предсердия определяется не только по 2-й дуге левого контура сердца, но и по перемещению кверху правого ат-ривазального угла, а также по оценке взаиморасположенности пищевода и сердца после тугого контрастирования пищевода водной взвесью сульфата бария. На рентгенограмме сердца в правой косой проекции при увеличении правого предсердия пищевод оттеняется кзади, образуя дугу. Электро- и рентгенокимог-рафическими методами по амплитуде зубцов в систолу и диастолу выявляется увеличение подъема кривой, определяемой в точке a. pulmonale.
На ЭКГ имеются признаки, свидетельствующие о гипертрофии правых отделов сердца, зависящие от легочной гипертензии: P. pulmonale во 2-м, 3-м и aVF-отведениях, неполная или полная блокада правой ножки пучка Гиса, инверсия зубца Т в отведениях V1—V2, увеличение зубца R в отведении V1 более 7 мм и комплекса QRS в V1.
Самым точным методом в диагностике легочной гипертензии является измерение давления с помощью катетера в правом желудочке и в легочной артерии. В норме оно равно 25—30 мм рт. ст.
Декомпенсированное легочное сердце возникает при дыхательной недостаточности 2-й и 3-й степеней. Признаком его развития является нарастание одышки, которая становится постоянной, даже в покое. Нарастают явления гипоксии и гиперкапнии, ведущие к снижению работоспособности, сонливости, к головным болям и болям в области сердца. У больных появляются тяжесть в правом подреберье, увеличение размеров живота (гепатомегалия, асцит) и отеки.
При осмотре выявляются набухшие вены шеи, цианоз, акроцианоз. В эпигастральной области выявляется пульсация. При аускультации тоны сердца становятся глухими, появляется функциональный систолический шум над трехстворчатым клапаном.
Рентгенологически выявляются признаки выраженного увеличения правых отделов сердца и патологии со стороны легочных артерий. При оценке ФВД и на ЭКГ определяются признаки прогрессирования симптомов гипертрофии правого желудочка и предсердия. Исследование давления в правом желудочке и в легочной артерии выявляет повышение его до 45 мм рт. ст., повышение венозного давления. Это уже не только дыхательная, но и сердечная недостаточность.
Лечебные мероприятия при возникновении и развитии легочно-сердечной недостаточности у больных туберкулезом предусматривают полноценную терапию туберкулостатическими и патогенетическими средствами, а также воздействие на различные звенья развития cor pulmonale.
С этой целью применяют препараты, улучшающие бронхиальную проходимость и ликвидацию бронхоспазма. Дренажу бронхиального дерева способствуют бронхолитики, отхаркивающие средства и лечебная физкультура (ЛФК). Ликвидации вентиляционных нарушений способствуют оксигенотерапия, терапия с вдыханием СО2 и применение препарата алмитрена (дыхательный аналептик).
Средствами, влияющими на снижение давления в системе легочной артерии, являются эуфиллин, салуретики, блокаторы альдостерона, а-адреноблокаторы. На микроциркуляцию в легких оказывают влияние ангиопротекторы, курантил, компламин, гепарин, реополиглюкин. Присоединение сердечной недостаточности требует дополнительного назначения мочегонных препаратов, сердечных гликозидов, пролонгированных нитратов и средств, улучшающих метаболические процессы в миокарде.
Неотложная помощь при дыхательной недостаточности
– Вернуться в оглавление раздела “Фтизиатрия”
Оглавление темы “Туберкулез и его осложнения”:
- Туберкулезный плеврит – частота, механизмы развития
- Клиника туберкулезного плеврита
- Диагностика туберкулезного плеврита
- Туберкулез бронхов, трахеи и верхних дыхательных путей – клиника, диагностика
- Профессиональный пылевой туберкулез (кониотуберкулез) – клиника, диагностика
- Спонтанный пневмоторакс при туберкулезе – клиника, диагностика
- Лечение пневмоторакса при туберкулезе
- Кровохарканье и легочное кровотечение при туберкулезе – клиника, диагностика
- Лечение кровохарканья и легочного кровотечения при туберкулезе
- Легочно-сердечная недостаточность при туберкулезе – клиника, диагностика
Источник
Дыхательная недостаточность при туберкулезе. Туберкулез и вентиляционная недостаточность.Для вентиляционной недостаточности рестриктивного типа характерно снижение ЖЕЛ, МВЛ и КИ02. увеличение МОД за счет учащенного и более поверхностного дыхания. Показатели тока воздуха по бронхам в этих случаях нормальные. Вентиляционные нарушения обструктивного типа характеризуются нарушением тока воздуха по бронхам и проявляются увеличением длительности фазы выдоха по отношению к вдоху, снижением показателя пробы Вотчала—Тисффно, а также мощности воздушной струи сначала на выдохе (иногда до 0,3—1,2 л/с), а при более выраженных нарушениях — и на вдохе. Применяя некоторые бронхолитические средства (атропин, эфедрин и др.), можно выявить наличие функционального бронхоспазма. При заболеваниях легких, сопровождающихся рестриктивными и обструктивными изменениями, нарушается распределение газа в легких. О равномерности вентиляции альвеол можно судить по времени смешения гелия при определении остаточного объема или, что более точно, путем вычисления индекса эффективности смешения гелия (ИЭС). В норме время смешения гелия в легких не превышает 3 мин, а ИЭС равен 75—100%. Пои неравномерной вентиляиии первый показатель увеличивается до 12— 15 мин, а второй уменьшается до 20—30%. По наблюдениям нашей клиники, основанным на изучении остаточного объема гелиевым и ксеноновым методами, при свежих формах туберкулеза легких легочные объемы существенно не изменяются и лишь у небольшой части больных отмечается небольшое нарушение равномерности вентиляции. При хронических и эволютивных формах процесса остаточный объем газа часто увеличен, а равномерность вентиляции значительно парушена. Представление о неравномерности вентиляции и несоответствии между объемом вентиляции и количеством притекающей к легким крови можно получить и на основании изучения содержания углекислоты в выдыхаемом воздухе с помощью приборов ГУХ-2 и ГУМ-2 (капнометрия и капнография). В порме содержание СО9 в последних порциях выдыхаемого воздуха составляет в среднем 4,0—4,5%, а кривая, регистрирующая содержание С02 на выдохе, имеет вид квадратной волны. При гипервентиляции отмечается снижение содержания СО2 до 3—3,5%, а при гиповентиляции — ее увеличение до 6% и более (гиперкапиия). Кроме того, изменяется форма капнографической кривой — отсутствует альвеолярное плато и нарастает концентрация СО2 в течение всего выдоха (до 7—10%) (О. А. Вотчал, 1973).
Исследования, проведенные в нашей клинике К. В. Дмитриевой (1968), показали, что у большинства больных туберкулезом легких, особенно с распространенными и длительно протекающими процессами, капнограмма становится вместо прямоугольной остроконечной. Одновременно возрастают величина и скорость прироста парциального напряжения СО2, что указывает на выход воздуха из плохо вентилируемых альвеол с низким отношением вентиляции — кровоток. К дыхательной недостаточности ведут не только вентиляционные и перфузионные, но и диффузионные нарушения. К. И. Волкова (1970) у 79% больных с хроническими формами туберкулеза, а также у больных с ограниченными формами процесса, но при наличии выраженной интоксикации выявила снижение диффузионной способности -легких, которое в ряде случаев служило более ранним признаком улучшения или, наоборот, ухудшения туберкулезного процесса по сравнению с динамикой вентиляционных показателей. Благодаря компенсаторным механизмам нарушения функции внешнего дыхания не всегда выявляются при исследовании в покое, но они становятся очевидными при дозированной физической нагрузке и регистрации показателей вентиляции и газообмена с помощью аппарата Белау или аналогичного прибора ПГИ в сочетании с оксигемографией. Вместе с тем следует учитывать, что суммарные показатели газообмена не выявляют степени потери функции и компенсаторные резервы каждого легкого. Для этой цели пользуются отечественным бронхоспирометром СГ-1М, который позволяет определить ЖЕЛ, потребление кислорода, минутный объем дыхания каждого легкого. В норме на долю правого легкого приходится 55%, а на долю левого — 45% от функции обоих легких. Помимо указанного метода, для раздельного исследования вентиляционной функции каждого легкого используют латеральный тест, предложенный Bergan. Этот способ прост и проводится без анестезии и интубации. Нарушение газообмена и недостаточность сердечно-сосудистой системы ведут к изменению газового состава крови и кислотно-щелочного равновесия. Гиповентиляпия, неравномерность вентиляции по отношению к кровотоку, нарушение диффузии вызывают различную степень гипоксемии. Ее можно определить по содержанию кислорода в артериальной и венозной крови, а также по степени насыщения кислородом гемоглобина. У значительной части больных очаговым, инфильтративным, ограниченным гематогенно-диссеминированным туберкулезом легких не отмечается выраженной гипоксемии. Но при острых и хронических процессах большой протяженности, а также у больных фиброзно-кавернозным и цирротическим туберкулезом легких, при выраженной интоксикации уменьшается содержание кислорода как в артериальной, так и в венозной крови, т. е. определяется легочная форма гипоксемии и сопутствующая ей гипоксемическая гипоксия. Одпако более чувствительным показателем, чем насыщение артериальной крови кислородом, является напряжение кислорода в артериальной крови, так как в соответствии с формой кривой диссоциации оксигемоглобина насыщение артериальной крови снижается позднее, чем падение напряжения кислорода. Содержание кислорода в крови может уменьшиться не только в связи с недостаточным его поступлением из альвеол, но и в результате гипохромиой анемии, а также вследствие инактивации гемоглобина. При такой сниженной кислородной емкости крови появляется гемическая (анемическая) гипоксия. По мере истощения резервных сил сердечной мышцы и при нарушении нормального транспорта газов крови наступают застойные явлепия, еще в большей мере усиливающие гипоксемию. При этих условиях возникает циркуляторный тип кислородного голодания. При далеко зашедших формах туберкулеза легких из-за уменьшения содержания в организме каталазы, пероксидазы, глютатиона, а также в результате накопления в крови и тканях большего количества промежуточных продуктов белкового, жирового и углеводного обмена страдает тканевое дыхание. Так образуется тканевая гипоксия. При туберкулезе наблюдаются, следовательно, различные виды гипоксемии и гипоксии, причем чаще отмечается смешанный тип кислородного голодания. Недостаточность выведения легкими СО2 проявляется увеличением содержания и напряжения СО2 в артериальной крови и всегда сопровождается снижением напряжения кислорода, что свидетельствует о глобальной дыхательной недостаточности. Патофизиологические расстройства, захватывающие все системы организма больного человека, вызывают и поддерживают нарушения углеводного, белкового, жирового и минерального обмена, гипо- и авитаминоз. Вместе с тем следует подчеркнуть, что они характерны не только для туберкулеза, но и для других хронических заболеваний органов дыхания. Вот почему выявление расстройств и изучение физиологических приспособительных механизмов важно не столько для целей дифференциальной диагностики, сколько для рационального выбора того или иного лечебного и прежде всего оперативного вмешательства, а также для определения трудоспособности больного и прогноза болезни. – Также рекомендуем “Туберкулин. История туберкулинодиагностики.” Оглавление темы “Туберкулинодиагностика.”: |
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При туберкулёзе лёгких, особенно при его хронических формах и при распространённом процессе, возникают нарушения в сердечно-сосудистой системе. Центральное место в структуре сердечно-сосудистой патологии при туберкулёзе лёгких принадлежит хроническому легочному сердцу.
Хроническое лёгочное сердце – гипертрофия правого желудочка с последующей дилатацией или недостаточностью, обусловленная повышенным давлением в малом круге кровообращения (прекапиллярная лёгочная гипертензия), нарушениями газообмена в результате поражения лёгких, поражений мелких и крупных сосудов, деформации грудной клетки.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11],
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11],
Код по МКБ-10
I26-I28 Легочное сердце и нарушения легочного кровообращения
A15-A19 Туберкулез
Что вызывает хроническое легочное сердце при туберкулезе?
На протяжении нескольких лет частота выявления хронического легочного сердца при туберкулёзе лёгких нарастает. При неполноценном лечении туберкулёза и при изменении характера течения болезни многие больные туберкулёзом становятся пациентами кардиологов. Это связано с тем. что синдром хронического легочного сердца с течением времени приобретает доминирующее значение и определяет исход заболевания. Ранняя инвалидизация и высокая смертность при развитии лёгочного сердца свидетельствуют о медицинской и социальной значимости проблемы.
Группы риска развития правожелудочковой недостаточности среди больных туберкулёзом лёгких:
- впервые выявленные больные с распространёнными острыми процессами (инфильтративный туберкулёз, казеозная пневмония), сопровождающимися выраженной интоксикацией;
- больные с выраженным бронхообструктивным синдромом – следствием как активного, так и неактивного туберкулёза (обострение процесса при хронических формах туберкулеза лёгких, после травматичных оперативных вмешательств).
Наличие фоновой патологии (пневмосклерозы, хронические бронхиты, бронхоэктазии, эмфизема лёгких) утяжеляет течение заболевания.
Патогенез хронического легочного сердца при туберкулезе
Независимо от этиологии механизм развития хронического легочного сердца типичен: в основе патогенеза лежат постепенное увеличение давления в малом круге кровообращения, увеличение нагрузки на правый желудочек сердца и его гипертрофия.
Возможные механизмы патогенеза:
- уменьшение площади поверхности альвеол и капилляров лёгких;
- лёгочная вазоконстрикция как результат альвеолярной гипоксии (рефлекс Эйлера-Лильестранда) или ацидоза;
- повышение вязкости крови;
- увеличение скорости лёгочного кровотока.
Симптомы хронического легочного сердца при туберкулезе
Клиническая картина заболевания включает симптомы основного процесса и признаки лёгочно-сердечной недостаточности.
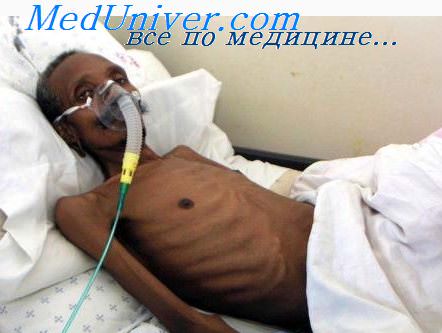
На ранних стадиях хронического легочного сердца симптомы поражения сердца у больных туберкулёзом скрыты проявлениями основного заболевания. Доминируют симптомы интоксикации или дыхательной недостаточности: кашель, одышка, повышение температуры тела и др. Одышку выявляют более чем у половины больных при отсутствии органических заболеваний сердца, она обусловлена дыхательной недостаточностью, уменьшается при применении бронхолитиков, вдыхании кислорода. Важный симптом – «тёплый» цианоз (следствие артериальной гипоксемии), интенсивность цианоза соответствует степени выраженности респираторных расстройств и степени дыхательной недостаточности. Цианоз обычно имеет диффузный характер, но может быть и менее выраженным («мраморная кожа» или акроцианоз).
Помимо цианоза и одышки, признаками гипоксемии и гиперкапнии считают головокружение, головные боли, сонливость и сжимающие приступообразные боли в области сердца. Боли в области сердца могут быть связаны с метаболическими нарушениями (гипоксия, токсическое влияние туберкулёзной инфекции). По мере увеличения правых отделов сердца возможно возникновение «ангинозных болей» вследствие сдавления левой коронарной артерии увеличенным лёгочным стволом У больных пожилого возраста с хроническим легочным сердцем боли могут быть обусловлены атеросклерозом коронарных сосудов.
Как и при других поражениях сердца, больные с лёгочно-сердечной недостаточностью I стадии могут длительное время оставаться в состоянии полной компенсации. Продолжающееся воздействие микобактерий приводит к декомпенсации.
Выделяют три степени декомпенсации. При I степени выявляют одышку в покое. ЖЕЛ менее 55% должной величины, сокращение в два раза (до 12-15 с) времени задержки дыхания (проба Штанге). При осмотре: умеренный цианоз, эпигастральная пульсация, незначительное увеличение печени. Тоны сердца приглушены, выслушивают акцент 11 тона над лёгочной артерией, выявляют повышение венозного давления, снижение насыщения артериальной крови О2 до 90%.
При декомпенсации II степени больного беспокоят выраженная одышка в покое, цианоз, тахикардия, гипотония. Печень увеличена, отмечают болезненную пастозность или отёчность ног. Граница сердца сдвинута вправо, тоны на верхушке сердца глухие, акцент II тона над лёгочной артерией отчётливый. Снижено насыщение артериальной крови кислородом до 85%. В клинической картине доминируют симптомы длительно протекающих лёгочных нарушений: кашель, приступы удушья (аналогичные приступам при бронхиальной астме), субфебрильная температура. В лёгких выслушивают сухие и влажные звонкие хрипы разного калибра, при наличии очагового процесса хрипы выслушивают на определённом участке.
III степень декомпенсации – тотальная сердечная недостаточность. Её развитию способствуют метаболические нарушения, глубокие необратимые дистрофические изменения в миокарде, возникающие вследствие тканевой гипоксии и интоксикации, обусловленной наличием очага поражения. Акцент II тона над лёгочной артерией исчезает, выявляют симптомы относительной недостаточности трёхстворчатого клапана и венозного застоя в большом круге кровообращения. У таких больных резко нарушается гемодинамика (увеличивается печень, становятся более выраженными отёки, набухают шейные вены, уменьшается диурез, появляется выпот в брюшную или в плевральную полость). Хотя некоторые симптомы (цианоз, одышка и др.) могут быть обусловлены как лёгочной, так и сердечной недостаточностью, у больных с ХЛС отмечают симптомы и собственно правожелудочковой недостаточности («застойная» печень, асцит, отёки). В патологический процесс вовлекается левый желудочек, по-видимому, в связи с увеличением нагрузки на левые отделы сердца, обусловленным наличием сосудистых анастомозов и из-за сужения полости желудочка в результате выпячивания перегородки влево.
Диагностика хронического легочного сердца при туберкулезе
Для развития сердечной недостаточности у больных туберкулёзом лёгких характерна стадийность. Диагностика лёгочного сердца на ранних стадиях процесса вызывает определённые трудности. Большинство врачей считает, что для диагностики хронического легочного сердца достаточно выявить на фоне основного заболевания признаки лёгочной гипертензии, гипертрофии правого желудочка, правожелудочковой недостаточности.
Для выявления повышенного давления в лёгочной артерии используют рентгенографию органов грудной клетки, электрокардиографию, эхокардиографию, радионуклидную вентрикулографию, МРТ. «Золотым стандартом» диагностики лёгочной артериальной гипертензии считают катетеризацию правых отделов сердца с измерением давления заклинивания в лёгочной артерии.
Патогномоничные рентгенологические признаки хронического легочного сердца: увеличение правого желудочка, правого предсердия и выбухание ствола лёгочной артерии при вертикальном (капельном) положении сердца.
Изменения ЭКГ:
- признаки, свидетельствующие об изменении положения сердца (ротация по часовой стрелке, вертикальное положение ЭОС, сдвиг верхушки сердца назад), вызываемые как гипертрофией правых отделов сердца, так и эмфиземой лёгких;
- увеличение амплитуды зубцов Р во II и III стандартных отведениях более 0.25 mv (2,5 мм);
- уплощение, инверсия и двухфазность зубцов Т во II и III стандартных и правых грудных отведениях, нарастающие с увеличением степени правосердечной недостаточности, изменения более выражены в III стандартном отведении и в отведении V1:
- полная или неполная блокада правой ножки пучка Гиса;
- признаки гипертрофии правых отделов сердца (преобладание R в правых грудных отведениях и (или) S – в левых грудных, наличие высокого остроконечного
Р в отведениях II, III, AVF, V1 и V2. снижение сегмента ST в тех же отведениях, увеличение суммы R в отведении V1 и S в отведении V5 до 10 мм). Эхокардиография позволяет определить размеры камер сердца и толщину их стенок. выявить гипертрофию, определить функцию изгнания, применение допплеровского исследования позволяет на основании скорости трикуспидальной регургитации и давления в правом предсердии рассчитать систолическое давление в лёгочной артерии. Информативность метода может быть меньше при тахикардии и плохой визуализации вследствие ожирения или эмфиземы лёгких.
Другие методы визуализации (КТ, МРТ, радионуклидная диагностика) позволяют оценить размеры камер сердца и магистральных сосудов.
 [12], [13], [14], [15], [16], [17], [18], [19], [20]
[12], [13], [14], [15], [16], [17], [18], [19], [20]
Какие анализы необходимы?
Лечение хронического легочного сердца при туберкулезе
Главное в лечении – лечение основного заболевания. При выборе тактики лечения необходимо учитывать все известные в настоящее время патофизиологические механизмы развития хронического легочного сердца. Поиск оптимальных методов лечения больных туберкулёзом с хроническим легочным сердцем в последние годы направлен на разработку рациональных схем комбинированного лечения различными по структуре и механизму действия препаратами.
Лечение больных с хроническим легочным сердцем:
- кислородотерапия;
- блокаторы медленных кальциевых каналов (верапамил, дилтиазем, нифедипнн, амлодипин и др.);
- препараты простагландинов (алпростадил и др.);
- блокаторы эндотелиновых рецепторов (бозентан и др.);
- ингибиторы фосфодиэстеразы V типа (силденафил);
- диуретики (применяют при гиперволемии).
Длительная оксигенотерапия увеличивает продолжительность жизни больных с артериальной гипоксемией. механизм её воздействия не ясен.
Блокаторы медленных кальциевых каналов – периферические вазодилататоры уменьшают потребление кислорода, увеличивают диастолическое расслабление, улучшают гемодинамику.
При значительной перегрузке объёмом правого желудочка лечение диуретиками улучшает работу как правого, так и левого желудочков. Из диуретиков предпочтение отдают антагонистам альдостерона (спиронолактон по 0,1-0.2 г 2-4 раза в день). Иногда применяют салуретики (фуросемид по 0.04-0.08 г один раз в день).
Эффективность сердечных гликозидов и ингибиторов АПФ при хроническом легочном сердце без левожелудочковой недостаточности не доказана.
Источник
