Легкие при инфаркте миокарда
Во время отёка легких при инфаркте миокарда отмирают и погибают клетки сердечной мышцы на фоне нарушенного кровообращения. Это приводит к утрате способности сокращения и снижению функциональности легких. Состояние крайне критическое, способствует полному удушью (асфиксии), после чего наступает смерть. Поэтому необходимы неотложные мероприятия.
Почему при инфаркте миокарда отекают легкие?
Отёчность легочной системы является осложнением инфаркта миокарда и сопутствующим заболеванием сердечной недостаточности. В этом случае происходит омертвение кардиомиоцитов и некроз клеток сердечной мышцы. Основная причина – несоответствие потребностям сердца в кислороде. При этом венечные сосуды не способны полноценно наполнить миокард необходимым объемом крови для нормального обмена веществ.

Отёчность легких является следствием закупорки коронарных артерий сердечной мышцы, на фоне чего скапливается плазменная часть крови в альвеолах, после чего перекрывается просвет в артериях легких, так как образуется тромб и эмболия. Это же приводит к нехватке кислорода (гипоксии) и отмиранию легочных тканей, что является причиной дыхательной недостаточности.
Есть еще причины дыхательной дисфункции – недостаточность митрального клапана слева, что приводит к завышенному давлению. Если же стремительно развивается сердечная недостаточность, особенно в декомпенсированной форме, то возникают застойные явления, из-за чего в легких скапливается чрезмерно много жидкости. Это способствует нарастанию давления в капиллярах дыхательной системы, высвобождению плазмы через стенки сосудов.
Механизм развития отека легких при инфаркте миокарда
Когда погибает значительная часть сердечной мышцы, сердце приостанавливает свою работу, из-за чего прекращается снабжение кровью. Следовательно, в клетки и ткани не поступает кислород и питательные вещества. Миокард пытается самостоятельно справиться с проблемой, поэтому усиленно сокращается. Но кровяной жидкости поступает настолько мало, что её хватает только на желудочки, а аорта остается ненаполненной.
На этом фоне ретроградно повышается давление в сосудах легких, предсердии и желудочке слева, поэтому легочная система перегружается. В ответ на повышенное давление происходит спазмирование сосудов, из-за чего они резко сужаются, что приводит к сердечной недостаточности, при которой жидкие элементы крови проникают в интерстиции (соединительные ткани) и альвеолы. Далее развивается сердечная астма и альвеолярная отёчность.
Сопутствующая симптоматика
Инфаркт миокарда сопровождается мучительными болями и другими признаками, но при отёке легких возникают специфические симптомы, по которым можно дифференцировать отечность от других осложнений:
- очень стремительное нарастание симптоматики;
- внезапное ощущение нехватки воздуха и удушье;
- учащение поверхностного дыхания;
- затрудненность вдоха;
- страх смерти;
- беспокойство;
- попытки вдохнуть воздух широко раскрытой ротовой полостью.
Когда кровь проникает в альвеолы, возникают следующие симптомы:
- больной сильно кашляет;
- при кашле выходит мокрота розового цвета, пенистой структуры;
- дыхание клокочет и хрипит;
- сердцебиение учащается до 180-200 ударов в минуту;
- набухают вены;
- человек испытывает сильное удушье, особенно в горизонтальном положении;
- выступает холодный пот;
- кожные покровы синеют.
В начале развития отёка легких кашель характеризуется сухостью, но по мере стремительного прогрессирования он становится мокрым. При этом обязательно выделяется пенистая мокрота с примесями крови.
Оказание первой помощи
Если инфаркт миокарда случился в домашних условиях, необходимо незамедлительно вызвать бригаду скорой помощи. Но и самостоятельно действовать также немаловажно, так как от этого зависит исход приступа.
Что нужно делать до приезда медиков:
- уложить пострадавшего в постель, подложив под голову высокую подушку, но лучше придать ему полусидящее положение;
- положить под язык таблетку Нитроглицерина (после давать её через каждые 15-20 минут);
- для разжижения крови дать Аспирин (если больной не в состоянии самостоятельно разжевать ацетилсалициловую кислоту, надо предварительно истолочь таблетку в порошок);
- периодически измерять артериальное давление.
Какой врач занимается лечением?
Диагностикой и лечением отёка легких при инфаркте миокарда занимаются кардиолог, пульмонолог, реаниматолог. В дальнейшем подключается диетолог, реабилитолог и прочие специалисты.
Методы диагностики
Для постановки точного диагноза экстренно проводятся диагностические мероприятия, которые включают следующее:
- Визуальный и пальпаторный осмотр пациента, сбор анамнеза, измерение артериального давления, прослушивание частоты пульса и сердечного ритма.
- Электрокардиограмму.
- Ультразвуковое исследование легких и сердца.
- Рентгенограмму легких.
- Сбор крови для биохимического и общего анализа на определение уровня содержания ферментов и белков.
- Анализ мочи.

Обязательно проводится дифференциальная диагностика. Осуществляется сравнение отёка легких с эмболией, внутренним кровотечением, пневмотораксом, расслоением аорты, перикардитом, панкреатитом, прободением язв органов ЖКТ.
Лечение отека легких при инфаркте миокарда
После приезда скорой помощи врачи вводят следующие препараты:
- Нитроглицерин внутривенно способствует расширению кровеносных сосудов, снижению возврата венозной кровяной жидкости.
- Для купирования болевого синдрома вводят Инапсин или Дроперидол. Данные препараты обладают противошоковыми, антиаритмическими и адренолитическими свойствами. Для ускорения процесса обезболивания инъекционный раствор разбавляют препаратом Фентанил. Категорически запрещено использовать Морфин и Промедол, так как средства угнетают дыхательные способности.
- Для купирования отёчности легких целесообразно введение увлажненного кислорода посредством интубации, канюли или маски. Чаще всего в таких случаях образуется пена, поэтому для исключения побочной реакции кислород вводят через марлевую маску, которую смачивают в спиртосодержащем растворе или препарате Антифомсилан. Это необходимо для предупреждения инфицирования.
- Для выведения излишней жидкости из организма и снижения уровня артериального давления пациенту дают одно из лекарств: Урегит, Лазикс, Пиретанид, Буметанид.
- При подозрении на возникновение кардиогенного шока вводится Допамин или Добутамин.
- Чтобы нормализовать сердечный ритм и поддержать проводимость сердца, больной должен принять Амринон, Метопролол, Изопротеренол, Эналаприл.
По приезде в реанимационное отделение пациенту назначают следующие группы препаратов:
- Антикоагулянтные средства снижают свертываемость крови, разжижают биологическую жидкость, восстанавливают кровоток.
- Бета-блокаторы уменьшают артериальное давление.
- Ганглиоблокаторы снижают нагрузку на сердце.
- Антиаритмические препараты.
- Ингибиторы АПФ ускоряют кровоснабжение миокарда.
- Глюкокортикостероиды нормализуют мембраны клеток и лизосом.
- Антиагрегантные медикаменты предупреждают образование тромбов.
При отсутствии положительной динамики после введения указанных препаратов специалисты проводят дефибрилляцию. То есть воздействуют на миокард при помощи электроимпульсов.
Хирургия
При высоком риске летального исхода назначается хирургическое вмешательство. Оно предполагает вскрытие кровеносного сосуда, в котором образовалась закупорка (тромб) с обязательной установкой баллонного пульсатора (коронарного). Во время операции осуществляются следующие манипуляции:
- В бедренной артерии хирург делает прокол, через который вводит специальный катетер с полиуретановым баллоном. Он содержит гелий, который закачивается насосом. При раздутии увеличивается давление в аорте, благодаря чему ускоряется кровообращение. Это приводит к снижению нагрузок на миокард и улучшению работы сердца.
- Далее баллон сдувают, поэтому уменьшается сопротивляемость и давление к потоку крови. Благодаря этому сердце не нуждается в повышенном поступлении кислорода.
- В поврежденный сосуд устанавливается стент или шунт в зависимости от ситуации. Стентирование используется для того, чтобы артерия не сужалась в дальнейшем. Шунтирование нужно в том случае, когда сосуд слишком поврежден. Стент представляет собой протезную накладку сетчатого типа, которая устанавливается внутрь сосуда. Шунт – своеобразный имплантат, который изымают из подкожных вен нижней конечности. Этот отрезок вживляют в поврежденный участок.
- При полной окклюзии используется коронарное шунтирование, которое предполагает удаление закупоренной части и установку артерии из левой стороны грудной клетки.
Выбор метода хирургического вмешательства основывается на таких показателях:
- клиническое течение приступа;
- результаты обследования;
- степень запущенности;
- наличие сопутствующих патологий и осложнений;
- общее состояние пациента.

Существует ряд противопоказаний к проведению операции:
- атеросклероз;
- сахарный диабет;
- раковые новообразования;
- невозможность снижения высокого артериального давления;
- воспалительные процессы.
Народные средства
Методы народной терапии не применяются при стационарном лечении, но их рекомендовано использовать в реабилитационный период и в дальнейшем. Каждый рецепт основан на компонентах природного происхождения, которые оказывают всесторонне действие на организм.
Что можно делать:
- Ешьте больше орехов, смешанных с мёдом, что значительно укрепит иммунитет и миокард, а также стенки кровеносных сосудов.
- Заваривайте стандартным способом шиповник и боярышник.
- Пейте настойку пустырника аптечную.
- Готовьте в домашних условиях свежие соки из моркови, граната, свеклы, тыквы.
- Устранить отёки сердечного происхождения можно при помощи такого отвара: взять 2 ст. л. полевого хвоща, залить стаканом кипящей воды (в термосе) и дать настояться 40-60 минут. Принять полученную дозу за сутки. Продолжительность терапии – 21 день.
- Залейте стаканом кипятка 4 ч. л. семенной части петрушки, проварите 5-7 минут, дайте остыть. Пить до 6-ти раз в день по 1 ст. л.
- Используйте кукурузные рыльца. На 200 мл воды нужно взять 30 грамм травы. Настаивать в термосе или под теплым одеялом 2-3 часа. Употреблять за полчаса до принятия пищи по 1 ст. л. трижды в день.
- Есть отличная трава от отёчности – грыжник. На стакан кипятка надо взять 1 ст. л., дать настояться в тепле пару часов, после чего выпить на протяжении дня за полчаса до еды.
- Используйте свежую калину. Разотрите ягоды. Добавьте мёд по вкусу. Получившуюся массу можно есть по 1 ст. л. 4-5 раз в сутки или залить кипятком и пить в качестве чайного напитка.
Применять рецепты народной медицины можно только после консультации с лечащими специалистами (кардиологом, пульмонологом). Категорически нежелательно заниматься самолечением.
Другие методики
После того как больной пройдет основной курс лечения, его направляют в реабилитационное отделение, где осуществляются следующие мероприятия:
- Постельный режим на протяжении 3-х суток.
- Если отсутствуют осложнения, пациент должен дважды в день подниматься с кровати, приняв сидячее положение. Изначально разрешено сидеть 15 минут, после чего время постепенно увеличивается до часа.
- Процесс дефекации и мочеиспускания производится в судно, кормление больного осуществляется медработниками или родственниками.
- Примерно через 5 дней (если нет серьезных осложнений) пациента поднимают на ноги и водят по коридору для разработки двигательных способностей. Расстояние определяется лечащим доктором.
- Выписывают больного через 10-12 суток, после чего ему рекомендовано посетить санаторно-лечебное учреждение для реабилитации.
- Во время восстановления с больным занимаются специалисты – проводят физиотерапевтические процедуры, массажи. В программу обязательно включается комплекс лечебной физкультуры.
Особое внимание уделяется рациону питания, поэтому придется придерживаться таких правил:
- Диета – низкокалорийная, подбирается на индивидуальном уровне диетологом.
- Пища в первую неделю должна перетираться, иметь структуру супа-пюре.
- Дневная норма делится на 6 приемов, порции небольшие.
- Исключается потребление соли, продуктов, которые богаты холестерином, жирами животного происхождения, клетчаткой, азотистыми веществами.
- Блюда готовятся исключительно на воде или пару.
- Запрещено жареное, копченое, маринованное, консервированное, жирное, фаст-фуд.

Разрешенная пища:
- вместо хлеба – сухарики;
- каши из овсянки, манки, риса, гречки;
- мясо – телятина, курица;
- рыба нежирных сортов;
- яйца в виде омлета, приготовленного на пару;
- обезжиренные сыры, творог, кисломолочные изделия;
- масло сливочное (небольшими порциями);
- соки, морсы, компоты, чистая негазированная вода, травяные отвары;
- фрукты, овощи;
- мёд;
- легкие супы.
Запрещенная пища:
- колбаса, ветчина, балык и подобное;
- консервы;
- сдобная выпечка, свежий хлеб;
- мясные, грибные, рыбные бульоны;
- икра и морепродукты;
- сок томатный, виноград, щавель;
- макаронные изделия;
- шоколад и прочие сладости;
- кофе, крепкий чай;
- острые специи;
- грибы.
Прогноз
При отёке легких, который сопровождает инфаркт миокарда, прогноз считается неблагоприятным. Примерно в 30-ти случаях из 100-а отмечается летальный исход. К этому приводят следующие факторы:
- разрывы внутри сердца;
- чрезмерно завышенное артериальное давление;
- несвоевременное обращение за медицинской помощью;
- возникновение осложнений.
Есть группа риска – люди преклонного возраста. Связано это с тем, что организм уже не способен быстро восстанавливаться, и многие функциональные возможности ограничены.
Какие могут быть последствия?
Инфаркт миокарда несет в себе множество опасных осложнений, но когда он сопровождается отёком легких, риски еще больше увеличиваются. Самое опасное последствие – смерть больного, но кроме этого, могут возникнуть такие осложнения:
- фибрилляция желудочков сердечного органа;
- кардиогенный шок (резкое снижение артериального давления);
- асфиксия;
- аритмия;
- сердечная недостаточность;
- постинфарктный кардиосклероз;
- фиброзный перикардит в острой форме (скопление жидкости в перикарде);
- аневризма (пораженный участок стенок левого желудочка выпячивается);
- тромбоэмболия артерий легких (обструкция сосудов, отмирание тканей);
- остановка проводимости электроимпульсов внутри сердца;
- ишемический инсульт.

Профилактика отека легких при инфаркте миокарда
Профилактические мероприятия необходимы людям с заболеваниями сердечно-сосудистой системы, представителям, которые входят в группу риска, а также в постинфарктный период. Обязательно нужно придерживаться следующих рекомендаций:
- Вести физически активную жизнь, потому что это способствует укреплению сердечной мышцы, полноценному поступлению в организм кислорода, улучшению состояния иммунной системы и стенок сосудов. Нагрузки должны быть умеренными, соответствовать возрастной категории и физическим способностям конкретного человека. Самые полезные упражнения – кардиотренировки. Обязательно ежедневно прогуливаться по свежему воздуху, полезно плавать. Исключаются виды спорта с интенсивным темпом.
- Избавиться от лишних килограммов, которые оказывают дополнительную нагрузку на миокард.
- Изменить рацион питания – потреблять больше свежих фруктов, ягод, овощей. Исключить жирные, копченые, жареные и пересоленные блюда. Помните, что инфаркт развивается на фоне атеросклероза, который возникает из-за холестериновых отложений.
- Избегать стрессовых ситуаций, стараться воспринимать любые проблемы спокойно.
- Отказаться от табакокурения, потому что на стенках кровеносных сосудов откладывается огромное количество смол и никотина.
- Не злоупотреблять алкогольными напитками, так как они способствуют развитию гипертензии. Исключением является красное вино, которое можно потреблять в очень небольшом количестве.
- Своевременно лечить любые патологические нарушения в организме.
- Раз в год посещать терапевта, кардиолога для профилактического осмотра (после перенесенного инфаркта с отёком легких – раз в полугодие).
При инфаркте миокарда отёчность легких во много раз осложняет течение приступа. Поэтому важно при проявлении первичных признаков вызвать медиков и оказать больному посильную доврачебную помощь. Но еще лучше – придерживаться профилактических мероприятий, которые предупреждают возникновение инфаркта и других заболеваний сердечно-сосудистой системы.
Источник
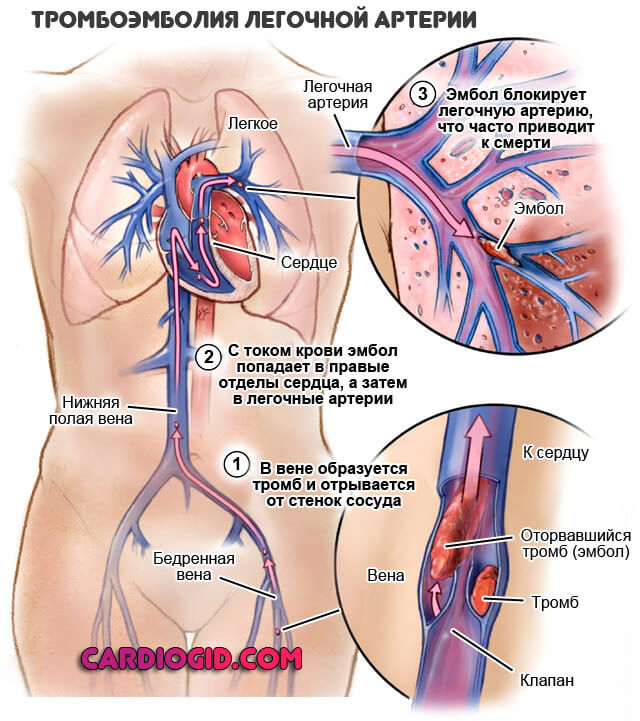
Инфаркт легкого — это острый процесс, сопровождающийся нарушением целостности кровеносного сосуда малого круга. Обычно страдают артерии.
Причина всегда примерно одинакова: тромбоз, закупорка полой структуры сгустком крови, критический рост давления на локальном уровне, разрыв, геморрагия, компрессия паренхимы органа.
Затем возможны варианты. Еще на стадии кровотечения вероятна гибель больного, причем почти мгновенная. Если повезло, нужно следить за состоянием человека. Возможна гангрена, абсцесс, компрессия легкого с развитием дыхательной недостаточности и асфиксии.
Лечение срочное. Консервативное или оперативное. Часто в сочетании. Прогнозы туманны, поскольку нужно учитывать огромное количество факторов.
Механизм развития
В основе лежат два процесса. Первый и самый распространенный — тромбоз. То есть закупорка артерии малого круга сгустком крови.
Чаще всего он образуется далеко от локализации поражения. Конечности как основное место развития. Чуть реже сердце. Например, после перенесенных травм, прочих состояний.
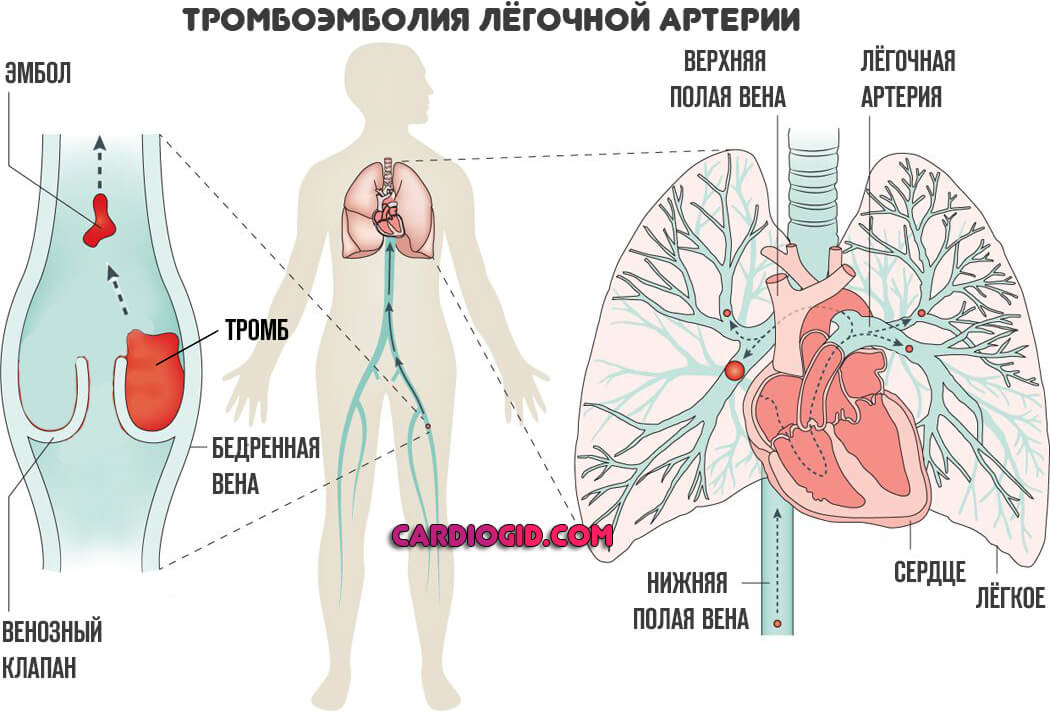
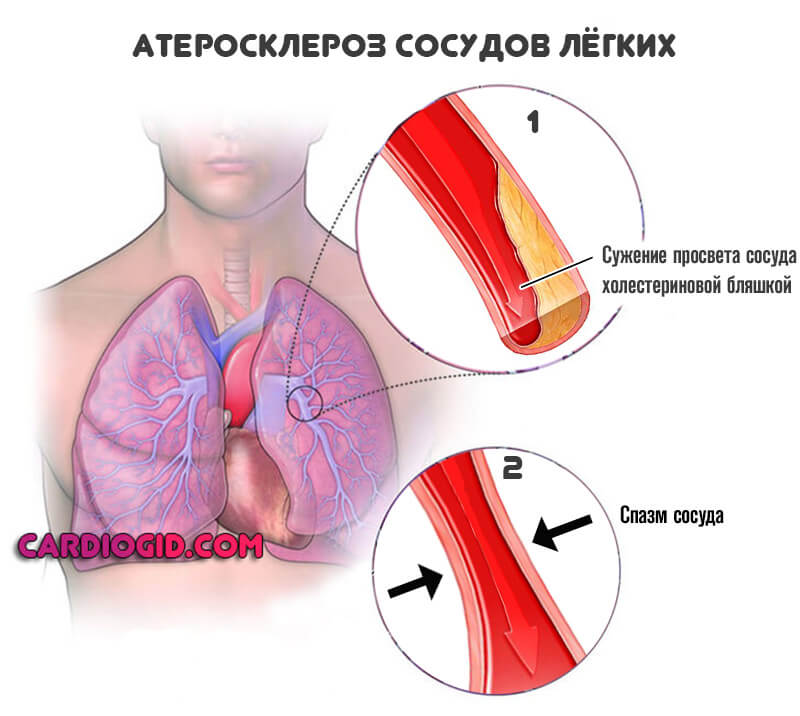
Второй вариант — атеросклероз. Сам по себе он разделяется еще на два типа. Образование на стенках сосуда холестериновых бляшек, отложений жирных соединений, которые радиально обволакивают эндотелий, создают механическое препятствие и не дают крови двигаться в нормальном темпе.
Сужение или стеноз также относится к типу атеросклероза. Сопровождается спонтанным спазмом, изменением диаметра просвета сосуда. Реже отмечаются прочие причины, вроде воспаления (артериита) с рубцеванием и заращением стенки.
Как бы то ни было, в любом случае развивается выраженный рост давления на локальном уровне. Потому как крови приходится преодолевать большее сопротивление.
Риск сохраняется в течение каждого цикла сокращения сердца, то есть постоянно, пока присутствует патологическое состояние.
В отклонение вовлекается один сосуд или сразу несколько. Дальнейший этап развития сопровождается разрывом артерии.
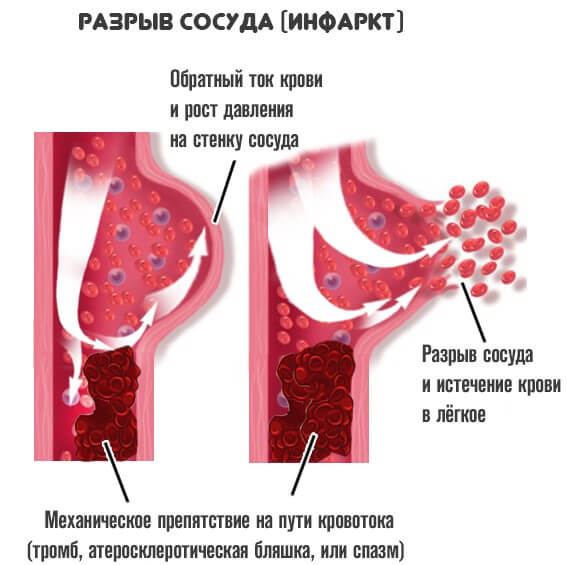
Обычно это не спонтанное и не случайное явление. Оно обусловлено растяжением и истончением тканей.
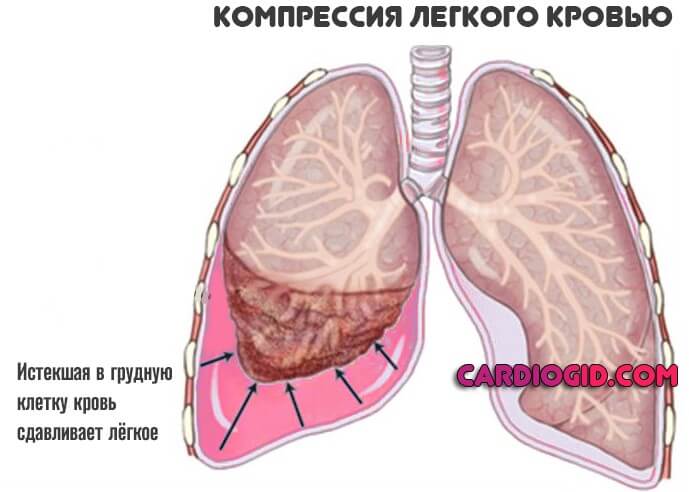
Кровь обильно изливается в межклеточное пространство, возможно попадание и в грудную клетку, что неминуемо спровоцирует воспаление.
Если пациент не погиб от массивного истечения жидкой ткани, возникают многие осложнения. Причина — в компрессии дыхательных структур, попадании крови в альвеолы (геморрагическая консолидация легочной паренхимы), в грудную клетку и прочие поражающие факторы.
На каждом этапе терапии нужно внимательно следить за состоянием пострадавшего, чтобы не упустить важный момент и вовремя купировать надвигающуюся угрозу.
В одночасье инфаркт легкого не развивается, если не считать острых случаев. Патология формируется вторично, как ответ на текущее заболевание. Обычно речь идет о гипертонии, отклонениях в работе сердца (ИБС, прочие варианты), атеросклероз, холестеринемию.
Симптомы присутствуют в большинстве случаев, но они неявные, слабые, не мотивируют человека обратиться в больницу.
Классификация
Общепринятой типизации рассматриваемого заболевания не существует. Легочный инфаркт можно разделить по нескольким моментам.
- Первый — количество пораженных сосудов. При этом далеко не всегда множественный процесс опаснее единичного. Зависит от типа, диаметра кровоснабжающих структур. Понятно, что разрыв артерии будет фатальнее разрушения нескольких более мелких сосудов.
- Далее, этиология или происхождение. Как правило, инфаркт легких — вторичен по отношению к тому или иному заболеванию.
Но возможны первичные отклонения. При непосредственной закупорке сосуда после перенесенной травмы, при спонтанном образовании тромбов.
Наконец, можно классифицировать патологический процесс по характеру развития. Острый или хронический.
Первый несет летальный исход в 95% случаев. Пациент, окружающие и даже врачи не успевают среагировать. Массивное кровотечение приводит к скорой гибели человека.
Во втором случае прогрессирование происходит месяцы, годы, заканчивается геморрагией и опасным кровотечением. В этот момент разница уже не велика и вероятность гибели идентична.
Симптомы
Для заболевания характерно острое, внезапное начало. Примерная клиническая картина включает в себя группу расстройств самочувствия:
- Невыносимая боль в грудной клетке. Обычно со стороны пораженного легкого, хотя и не всегда.
Врачей и пациентов путает расположение дискомфортного ощущения.
Во время инфаркта возможен отраженный характер синдрома, диффузный тип, когда определиться с локализацией вообще не получается: болит вся грудная клетка.
По характеру ощущение давящее, тянущее, распирающее, жгучее. Прострелов почти не бывает. Возможна пульсация, с усилением дискомфорта с каждым ударом сердца.
- Одышка. Сопровождает человека на протяжении всего острого периода и после него. Если развиваются осложнения, то вероятность сохранения признака многократно растет.
Возможно усугубление проявления. Симптом инфаркта лёгкого присутствует и в полном покое, осложняется при минимальной физической нагрузке, а при перемене положения тела перерастает в удушье, асфиксию.
Это смертельно опасное состояние. Чреватое гибелью от дыхательной недостаточности. В более легких случаях дает минимальный дискомфорт.
- Кровохаркание. Кашель практически сразу становится продуктивным, с отхождением жидкой алой соединительной ткани, возможно с пенистой мокротой. В тяжелых случаях речь идет о полноценном кровотечении, фатальном для человека.
- Слабость, сонливость, ощущение усталости. Астенические проявления возникают в один момент. Связаны с резкой потерей крови.
- Коллаптоидная реакция. В ответ на тот же фактор. Сопровождается потливостью, бледностью кожных покровов, ощущением холода, зябкостью, спутанностью сознания, тремором (дрожанием конечностей, подбородка).
Это специфические признаки патологического процесса. Примерно в 86% случаев и даже более развиваются дополнительные проявления. Причина в формировании вторичного инфаркта миокарда.
Почему добавляется еще и деструкция сердечной мышцы? Поскольку легкие не способны обеспечить кровь кислородом, наступает ишемия всех систем. В том числе недополучает питания и орган. Развивается коронарная недостаточность.
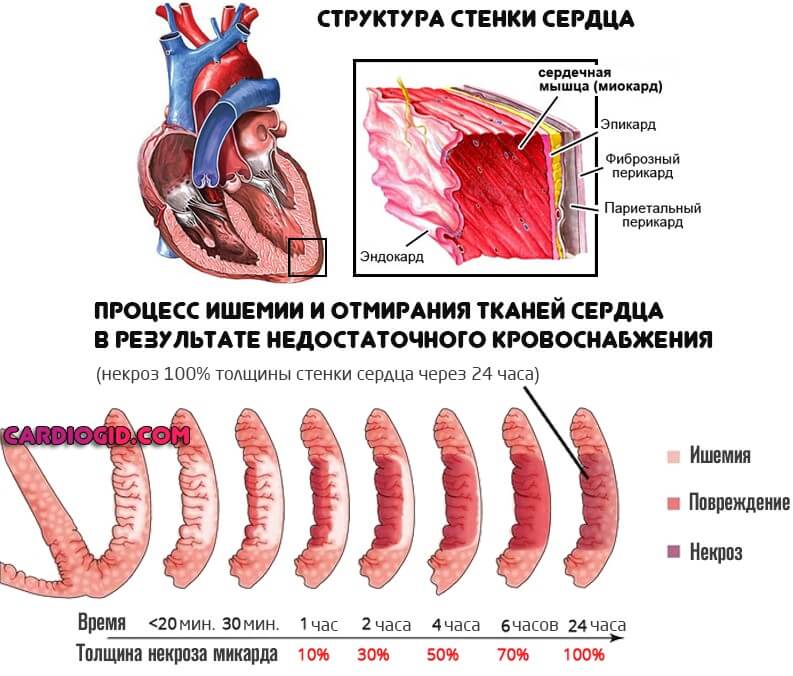
Дополнительные симптомы инфаркта миокарда путают всю клиническую картину и могут сбить врача со следа, особенно, если недостаточно опыта. Требуется дифференцировать состояния, медлить нельзя. Счет идет на минуты.
Внимание:
При присоединении коронарной недостаточности риск гибели возрастает почти на 60% вне зависимости от обширности поражения.
Среди прочих признаков:
- Изменение сердечного ритма. По типу брадикардии. Урежения ЧСС, до критических отметок, ниже 50 ударов в минуту.
- Резкое падение артериального давления. Также до минимальных значений, что только усложняет общее состояние. Сократительная способность миокарда падает, орган не обеспечивает питательными веществами и кислородом даже себя.
- Тошнота, рвота. Кратковременные.
- Потеря сознания.
Процесс продолжает двигаться по цепи. В течение считанных минут рискует развиться полиорганная недостаточность и гибель больного.
Не всегда все так плачевно. В некоторых случаях, если объем поражения не велик, симптомов может не оказаться вовсе.
При этом, спонтанное восстановление наступает довольно быстро. Требуется от 4 до 12 дней. Лечение ускоряет процесс. Но обнаруживается нарушение случайно.
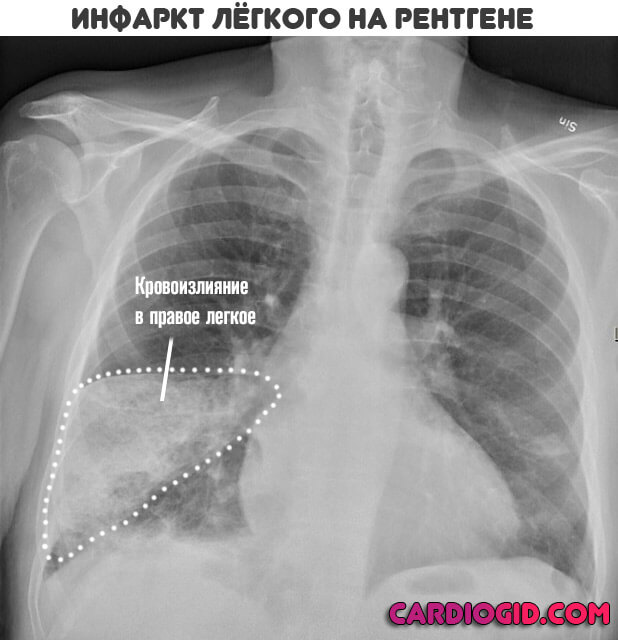
Возможна картина, напоминающая туберкулез или воспаление легких. Геморрагия выявляется во время рентгена.
Клиника может включать в себя и неврологические признаки: болевой синдром, головокружение, тошноту, рвоту, потерю сознания, обмороки. Развивается генерализованная дисфункция всего организма. Это крайне опасный процесс.
Причины
Факторы многообразны. На раннем этапе помощи этиология играет второстепенную роль, не считая непосредственной сиюминутной связи между основным расстройством и легочным инфарктом.
Потом определиться с фактором жизненно важно: никто не даст гарантий, что не случится фатального рецидива. Это ключевой момент терапии.
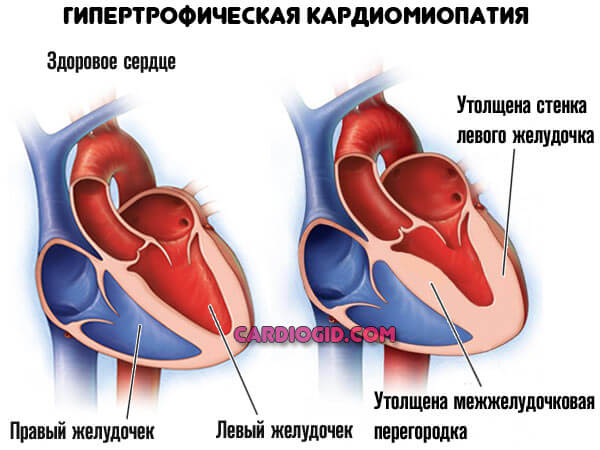
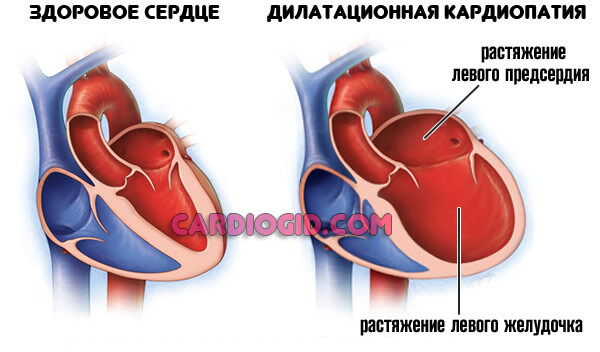
- Кардиомиопатия. Аномальное утолщение стенок мышечного органа, также расширение камер (дилатация).
- Артериальная гипертензия. Несколько реже провоцирует рассматриваемое расстройство.
- Чрезмерное количество холестерина в крови. Развивается в результате обменных нарушений, заболеваний эндокринного плана.
- Опухоли любой локализации. Особенно, злокачественные, инфильтрирующие прочие ткани и обуславливающие кровоизлияния. Также доброкачественные, сдавливающие сосуды и провоцирующие геморрагию.
- Ревматизм. Аутоиммунный процесс. Сопровождается тяжелым воспалением сердечных структур.
- Анемия, также и обратное явление, с избытком гемоглобина, загустеванием крови.
- Чрезмерно быстрая свертываемость жидкой ткани. Гиперкоагуляция.
- Переломы, травмы костей грудной клетки. Прочих структур с развитием кровотечений. Ключевой момент — обязательная геморрагия. Потому как основу в подавляющем большинстве описанных ситуаций составляет образование тромба, его отрыв и дальнейшее движение в сторону малого круга.
Другой вариант обусловлен холестеринемией. Развивается она как итог обменных нарушений. Классическое заболевание — атеросклероз.
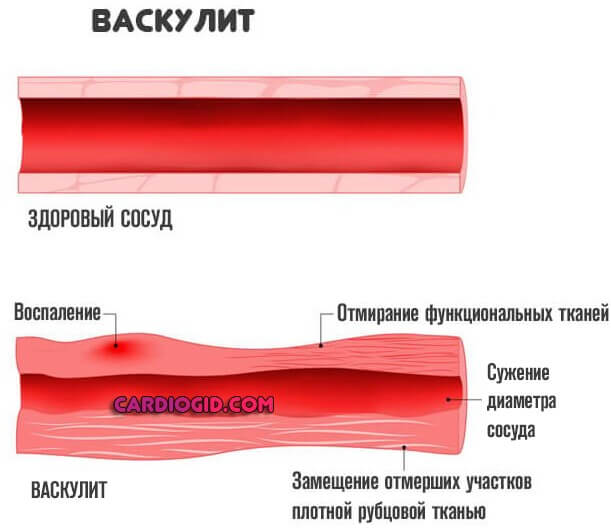
Прочие факторы, вроде артериита, васкулита имеют место, но встречаются в разы реже, потому их исключают в последнюю очередь. На долю приходится 3-4% от общей массы.
Часто фактором развития инфаркта выступает ТЭЛА — тромбоэмболия легочной артерии. Заболевание в большинстве своем фатальное, шансов на выживание при разрыве сосуда минимум, если не сказать что таковые вообще отсутствуют.
Консолидация легочной ткани (заполнение альвеол кровью, вместо воздуха) оказывается смертельной в 98% случаев и более в перспективе считанных минут. Остальные погибают в течение суток, максимум двух.
Случаи выживания можно пересчитать по пальцам одной руки, что связано со стремительным развитием расстройства, массивным кровотечением. Времени на реагирование и тем более помощь не хватает.

Диагностика
Проводится под контролем врача-кардиолога или сосудистого хирурга. Часто над таким «сложным» пациентом работает целый консилиум. В том числе может понадобиться помощь торакального специалиста, пульмонолога.
Обследования проводятся в срочном порядке при поступлении пациента в больницу. На долгие изыскания времени нет.
Ограничиваются первичным осмотром, который включает в себя оценку симптомов, полной клинической картины, артериального давления, частоты сердечных сокращений. Типично сочетание коллаптоидной реакции с кровохарканием. Обязательна рентгенография. Затем оказывают первую помощь.
Только потом можно приступать к более тщательной диагностике. Она преследует две цели: выявить последствия неотложного состояния, определиться с первопричиной нарушения, чтобы предотвратить развитие рецидива в будущем.
Перечень мероприятий довольно широк:
- Устный опрос и сбор анамнеза для определения ключевых факторов.
- Измерение артериального давления, частоты сердечных сокращений.
- Рентген грудной клетки.
- МРТ той же области. Более предпочтительная методика, направлена на выявление мельчайших анатомических дефектов. Считается золотым стандартом.
- Коронография.
- Электрокардиография. Для определения аритмических расстройств, возможных функциональных нарушений.
- Эхокардиография. Визуализирует ткани, по сути представляет собой УЗИ. Используется в рамках ранней диагностики. В системе с ЭКГ дает много информации.
- Анализ крови общий, биохимический с определением липопротеидов низкой и высокой плотности (плохой и хороший холестерин соответственно), атерогенного индекса. Используется для косвенного подтверждения атеросклероза.
Диагностика проводится быстро, чтобы начать восстановление исходного положения больного, насколько это возможно в рамках перенесенного смертельно опасного состояния.
Лечение
Терапия на раннем этапе консервативная. Применяется большая группа разнородных средств.
Как только человек поступил в стационар в остром состоянии, показано применение ряда медикаментов:
- Тромболитики. Растворяют сгусток, нормализуют проходимость сосуда. Стрептокиназа, Урокиназа. Нужно учитывать некоторые противопоказания.
- Антиагреганты, противокоагуляционные средства. Аспирин, Гепарин. Нормализуют реологические свойства крови. В первую очередь — текучесть.
- Болеутоляющие наркотического ряда. Для снятия выраженного, мучительного дискомфорта.
- Спазмолитики. С теми же целями. Папаверин как вариант.
- Критическое падение артериального давления и частоты сердечных сокращений, коллапс купируют Дофамином, Эпинефрином. Это опасные средства, но вариантов не так много.
По окончании можно думать о коррекции последующих отклонений. Используются медикаменты других групп:
- Ангиопротекторы. Анавенол. Для укрепления сосудов.
- Средства для восстановления нормального кровотока: Актовегин и аналоги.
Эуфиллин, Преднизолон для приведения в порядок дыхательной деятельности. - Противогипертензивные срочного действия (в рамках купирования повышенных показателей АД). Лучше ограничиться диуретиками вроде Фуросемида.
- Также вводятся сердечные гликозиды для нормализации сократительной способности миокарда.
В обязательном порядке уже по окончании острого периода легочного инфаркта применяют анти?
