Лечение стенокардии после инфаркта
Инфаркт миокарда — опаснейшее состояние, уносящее тысячи жизни ежедневно. Не менее серьёзными считаются и его осложнения. Одним из них является постинфарктная стенокардия. Именно она повышает вероятность повторной сердечной-сосудистой катастрофы, которая может стать фатальной.
Почему возникает постинфарктная стенокардия?
За годы врачебной практики я довольно часто встречал пациентов, страдающих от данной болезни, и теперь хочу поделиться с вами своими наблюдениями. Стенокардия после инфаркта диагностируется в четверти всех клинических случаев. Она представляет собой возобновление приступов загрудинных болей на ранних (до 2 недель) или поздних сроках (свыше 14 дней). Согласно классификации, принятой международными кардиологическими сообществами, патология относится к нестабильным формам ИБС, куда также входят следующие разновидности «грудной жабы»:
- вазоспастическая (Принцметала, вариантная);
- впервые возникшая;
- прогрессирующая.
Исходя из своего практического опыта, я могу сделать вывод, что наиболее часто данную ситуацию можно встретить после острого некроза передней стенки сердечной мышцы без подъема на электрокардиограмме сегмента ST.
Постинфарктная стенокардия увеличивает шанс смертельного сердечного приступа в течение первого года до 50 %.
Возникновение патологии связывают с обширным поражением коронарных артерий атеросклерозом, расслоением или разрывом бляшки, стенозом сосудистых стенок и следующими функциональными нарушениями:
- коронароспазмом — резком неконтролируемом сокращении мышечной оболочки сосудов сердца;
- некорректной работой гемокоагуляции и фибринолиза — специфических процессов, ответственных за свертывание крови;
- повреждением внутренней стенки коронарных артерий — эндотелиальной дисфункцией.
Общие причины
К ним можно отнести следующие важные интеркуррентные заболевания и патологические состояния:
- гиперлипидемия — увеличение количества «вредных жиров»;
- сахарный диабет — заболевание, связанное с патологией углеводного обмена;
- экзогенно-конституциональное ожирение — значительное повышение общей массы тела;
- склонность организма к образованию тромбов (определить свой индекс массы тела можно здесь);
- артериальная гипертензия — повышение цифр давления свыше 130/80 мм рт. ст. (согласно данным Американской ассоциации кардиологов);
- хронические стрессы — выброс специфических гормонов (кортизол, норадреналин, адреналин) негативно влияет на сосудистую стенку.
Специфические факторы
В данную группу входят:
- остаточное сужение коронарных артерий после незавершенного рассасывания тромба спонтанным или медикаментозными способами;
- значительное постинфарктное расширение полости левого желудочка (ЛЖ);
- рост диастолического давления;
- нарушение систолической (сократительной) функции ЛЖ;
- поражение, затрагивающее сразу несколько важных сосудов сердца.
Советы специалиста
- Раз в год сдавайте липидограмму. При плохих показателях помогут статины («Розувастатин», «Аторвастатин»), а также соблюдение диеты, которая включает в себя большое количество зеленых овощей и исключает продукты, содержащие трансжиры — сдоба, маргарин, мороженое, пирожные, копчености, майонез, крекеры и другие. Подробнее о рационе после инфаркта читайте здесь.
- Контролируйте уровень глюкозы крови. Наиболее достоверный показатель — гликозилированный гемоглобин.
- Следите за своим весом. Рассчитайте индекс массы тела и придерживайтесь рекомендованных норм.
- При необходимости принимайте препараты для разжижения крови — «Клопидогрел», «Кардиомагнил» и прочие.
- Регулярно проверяйте артериальное давление.
- Нормализуйте режим труда и отдыха. Избавьтесь от нелюбимой работы, проводите больше времени с родными, обзаведитесь хобби. Хорошее настроение — путь к здоровой жизни.
Основные проявления
Встречаются 2 варианта клинических проявлений постинфарктной стенокардии. Типичная картина представляет собой возникновение болей за грудиной пекущего, жгучего характера в покое или после незначительных усилий. Период формирования — до 4 недель спустя острой сердечно-сосудистой катастрофы. Они способны отдавать в левую половину тела — лопатку, предплечье, плечо, угол нижней челюсти.
Хочу отметить особый момент — болевой синдром при стенокардии после инфаркта плохо нивелируется при помощи нитратов и сиднониминов, поэтому зачастую применяются наркотические анальгетики.
Атипичная симптоматика складывается из отсутствия выраженных ангинозных болей. Пациентов беспокоит лишь чувство дискомфорта в загрудинной области, но чаще присоединяются сердечные аритмии — фибрилляция предсердий, экстрасистолия и другие. Прогноз при данном течении постинфарктной стенокардии менее благоприятный. Такая клиника встречается чаще у представителей мужского пола. Кроме этого возможны:
- учащение частоты сердечных сокращений;
- тошнота, реже рвота;
- нестабильность артериального давления;
- ощущение тревоги;
- одышка.
Диагностика
При ведении своих пациентов я всегда придерживаюсь следующего диагностического алгоритма. Сначала я провожу расспрос больного, затем выполняю аускультацию его сердца и легких. В результате можно выявить перенесенный ранее инфаркт миокарда, после которого появился характерный болевой синдром в области грудной клетки. Для уточнения диагноза «постинфарктная стенокардия» нужны дополнительные методы исследования. О них и пойдет дальше речь.
Лабораторная диагностика
Используется с целью исключения рецидива острого инфаркта сердечной мышцы. Для этого в крови определяют уровень специфических маркеров, говорящих о поражении сердца — миокардиальной фракции креатинфосфокиназы и тропонинов I и T. Их количество при остром некрозе миокарда будет значительно выше. Тропониновый тест становится положительным уже спустя 4 — 8 часов.
Инструментальные методы
Они являются приоритетными для выявления постинфарктной стенокардии. Применяются:
- Электрокардиограмма. Не совсем специфична, так как на ней также регистрируются изменения, свидетельствующие о перенесенном сердечном приступе.
- Нагрузочные тесты — наиболее информативны, но применяются с осторожностью и только при удовлетворительном состоянии пациента. Могут назначаться тредмил, велоэргометрия, проба с гипервентиляцией.
- Холтеровское мониторирование ЭКГ. Предполагает запись кардиограммы в течение нескольких суток.
- ЭхоКГ — ультразвуковое исследование сердца.
- Коронарография — рентгеноконтрастный метод, при помощи которого выявляют поражение сосудов. Чаще в патологический процесс вовлекаются передняя нисходящая и левая венечные артерии.
Клинический случай
Женщина, 65 лет, находясь на лечении в кардиологическом отделении по поводу острого инфаркта миокарда, на 7-е сутки пожаловалась на боль пекущего характера в загрудинной области при попытке встать с кровати, чувство тошноты, учащение сердцебиения.
Незамедлительно были проведены ЭКГ и тропониновый тест. Последний оказался отрицательным, но на кардиограмме отмечалась депрессия сегмента ST в I, AvL, V5-V6 отведениях. Данные изменения были интерпретированы как ишемия боковых отделов сердечной мышцы. Проведенный нагрузочный тест (тредмил) подтвердил предполагаемый диагноз «ранняя постинфарктная стенокардия». Болевой синдром был успешно купирован внутривенным капельным введением «Нитроглицерина». Дальнейшее лечение включало в себя назначение статинов, антиагрегантов и бета-блокаторов. Пациентка была выписана на 21-е сутки со значительным улучшением.
Ранняя форма заболевания у данной пациентки говорит о том, что в боковых отделах сохранились живые клетки миокарда. Их гибель будет способствовать выраженному нарушению сократительной способности сердечной мышцы, а риск повторного инфаркта значительно возрастет. В целом я могу сделать вывод, что постинфарктная стенокардия обладает неблагоприятным прогностическим статусом. В 50 % случаев возникает необходимость проведение хирургического лечения.
Современные способы лечения
Лечение постинфарктной стенокардии включает в себя консервативную терапию и хирургическое вмешательство. Наиболее эффективными лекарственными препаратами являются бета-блокаторы («Небиволол», «Бисопролол», «Метопролола сукцинат»). При наличии противопоказаний (АВ-блокада, брадикардия, синдром слабости синусового узла и некоторые другие) используются антагонисты кальция («Амлодипин») и пролонгированные нитраты («Изосорбида динитрат»). Для улучшения реологических свойств крови я также назначаю антиагрегантные («Аспирин») и антикоагулятные средства («Гепарин»). Однако при всем уважении к медикаментозной составляющей, я считаю, что наилучшим способом лечения постинфарктной стенокардии является кардиохирургическое вмешательство. Стентирование пораженных венечных сосудов и аортокоронарное шунтирование в большинстве случаев полностью избавляет пациентов от проявлений данного заболевания. Оно проводиться спустя 3 недели после перенесенного острого некроза сердечной мышцы.
Источник
Антон Родионовврач-кардиолог, кандидат медицинских наук, доцент кафедры факультетской терапии №1 Первого МГМУ им.Сеченова
Содержание:
- Препараты для профилактики инфаркта
- Лечение стенокардии
- Нужно ли делать операции при стенокардии?
О том, как ставится диагноз «стенокардия» или «ишемическая болезнь сердца» (ИБС), мы подробно рассказали в одной из прошлых публикаций. Сегодня кардиолог Антон Родионов расскажет о лечении стенокардии — о тех лекарственных препаратах, которые позволяют надежно защитить сердце от инфаркта миокарда.
Главная задача лечения стенокардии — сделать так, чтобы атеросклеротическая бляшка не разорвалась, ведь разрыв бляшки — это путь к инфаркту миокарда. Вторая задача — уменьшить частоту приступов стенокардии.
Препараты для профилактики инфаркта
Для решения первой задачи используют три группы препаратов.
Первое — это ацетилсалициловая кислота. Просто так, для профилактики здоровому человеку или даже гипертонику аспирин пить не нужно. А вот если мы установили диагноз «ишемическая болезнь сердца», то постоянный прием ацетилсалициловой кислоты обязателен. Этот препарат мешает слипанию тромбоцитов и, стало быть, препятствует образованию тромбов. Он как бы выступает в роли полицейского, который ходит по площади и командует «больше трех не собираться».
Некоторые пациенты отказываются принимать ацетилсалициловую кислоту, так как она действует на желудок. Да, действует — но, конечно, не напрямую разъедает желудок. Ацетилсалициловая кислота всасывается в кровь и блокирует выработку веществ, образующих защитный слой слизи желудка. И в данном случае риск, связанный с приемом аспирина, гораздо ниже той пользы, которая заключается в профилактике инфаркта миокарда.
Ну, а в том случае, если у вас в прошлом была язва и вы боитесь принимать ацетилсалициловую кислоту, врач порекомендует блокаторы желудочной кислотности, такие как омепразол.
Вторая группа препаратов — статины. Эти препараты обладают свойством стабилизировать холестериновую бляшку, уменьшать отложения холестерина на стенках сосудов и не дают этой бляшке разорваться.
Согласно общемировой практике, статины при ишемической болезни сердца обязательно назначают всем пациентам, независимо от исходного уровня холестерина. Снижать холестерин при установленном диагнозе ИБС только диетой, как это часто пытаются сделать, — очень серьезная ошибка.
У больных ишемической болезнью сердца должен быть очень низкий уровень холестерина. Лучше при коррекции дозы препарата ориентироваться на так называемый «плохой холестерин» или холестерин-ЛНП, уровень которого должен быть <1,8 ммоль/л.
Коротко вспомним основные мифы и легенды, связанные со статинами.
Миф 1. Статины вызывают зависимость, их прием нельзя бросать. Правда: прием статинов не стоит прекращать не потому, что они вызывают зависимость, а потому, что при их отмене бляшка будет расти дальше, симптомы стенокардии — прогрессировать, а вероятность инфаркта миокарда — увеличиваться.
Миф 2. Одно лечим, другое калечим. Статины вызывают изменения печени, почек. Правда. Значимые изменения в печени на фоне приема статинов встречаются у одного-двух пациентов из тысячи. За это время удается предотвратить 4–5 инфарктов. Что касается почек, то, напротив, статины защищают почки даже при почечной недостаточности.
Третья группа препаратов, увеличивающих продолжительность жизни при ИБС — это ингибиторы АПФ. Эти препараты с успехом применяют для снижения артериального давления. Однако еще в прошлом веке была открыта их способность предупреждать развитие сердечной недостаточности у пациентов с высоким риском осложнений. Поэтому если врач рекомендует прием этих препаратов даже при нормальном давлении — не отказывайтесь. Впрочем, поскольку ингибиторы АПФ действительно снижают давление, то у людей с нормальным давлением их назначают в небольших дозах.
Лечение стенокардии
Следующие группы препаратов назначают для уменьшения частоты приступов стенокардии.
Бета-блокаторы урежают частоту сердечных сокращений. Этим свойством препаратов пользуются и для лечения стенокардии, поскольку, урежая сердечный ритм, мы уменьшаем нагрузку на сердце. Соответственно, и доза бета-блокаторов подбирается под контролем частоты пульса. Если врач назначил бета-блокаторы, а у вас пульс всё равно в районе 80 уд./мин, обязательно скажите об этом — доза бета-блокатора у вас недостаточна. На фоне лечения частота пульса в покое должна быть в пределах 55–65 уд./мин.
Антагонисты кальция оказывают сосудорасширяющее действие, с чем и связывают их способность уменьшать ишемию сердца.
Нитраты длительного действия. К сожалению, многие пациенты с ними знакомы. Почему к сожалению? Да потому что эти препараты по современным представлениям назначают только в том случае, когда всё, о чем мы говорили раньше (бета-блокаторы, антагонисты кальция) не помогает и у пациента реально сохраняются приступы стенокардии.
На деле существует очень частая ошибка: больному без всяких на то оснований ставят диагноз стенокардии (какая-то непонятная боль в груди, да и возраст, да и кардиограмма какая-то не такая) и тут же без всякого дообследования назначают нитраты. В результате ситуация не только не улучшается, но даже ухудшается — появляется сильная головная боль. Это основной и очень частый побочный эффект нитропрепаратов.
Примерно 60–70% пациентов получают диагноз ИБС абсолютно без каких-либо оснований. Либо просто за возраст, либо за неспецифические («возрастные») изменения на ЭКГ, либо еще по каким-то неведомым причинам. По опыту моего консультативного приема, примерно у 2/3 пациентов диагноз ИБС стоит необоснованно.
Да, разумеется, нитроглицерин быстрого действия в виде спрея (аэрозоля) по-прежнему сохраняет свою актуальность в том случае, когда приступ стенокардии не проходит в покое самостоятельно.
Итак, давайте напишем примерный рецепт для пациента со стенокардией. Сравните его со своим лечением. Если он очень сильно отличается, это повод обратиться к врачу.
Диагноз: стенокардия
Лечение:
При приступе возможно применения нитроглицерина под язык в форме спрея
Обязательно всем:
Ацетилсалициловая кислота
Статины
Ингибиторы АПФ (если давление не очень низкое)
Скорее всего:
Бета-блокаторы и/или антагонисты кальция
Может быть (довольно редко и только при наличии всех предыдущих позиций):
Нитраты длительного действия
А как же препараты для «улучшения питания», наши любимые «витамины для сердца» или, как их наукообразно называют, «препараты метаболического действия»? Триметазидин, милдронат, мексидол, коэнзим Q-10, L-карнитин, рибоксин, АТФ и кокарбоксилаза. Большая часть из этих препаратов толком не изучена, а та, которая изучена, совершенно не влияет на прогноз, о чем производители предпочитают умалчивать. Так что, если вы увидели эти препараты в своих назначениях, надо серьезно задуматься.
Частота назначения препаратов «для улучшения питания сердца» обратно пропорциональна квалификации кардиолога.
Слава богу, в сердечно-сосудистой медицине XXI века есть серьезно изученные препараты с доказанной эффективностью и безопасностью, которыми действительно можно помочь.
Нужно ли делать операции при стенокардии?
Кому как. При стенокардии (особенно при стенокардии, возникающей при малых напряжениях) имеет смысл провести коронароангиографию — контрастное исследование сосудов сердца. Имея результаты этого обследования, можно обсуждать — кому надо, кому нет.
Еще в 2008 году проведено большое исследование, в котором показано, что всех подряд больных стенокардией оперировать не нужно, продолжительность жизни от этого не меняется. Но в тех случаях, когда есть выраженное сужение крупных магистральных сосудов, например, ствола левой коронарной артерии, без операции уж точно не обойтись. Другое показание к хирургической операции — сохранение стенокардии несмотря на полноценное оптимальное лечение.
Источник
Рейтинг:
Что делать, если после инфаркта появилась стенокардия

Инфаркт является основной причиной внезапной смерти при физической нагрузке, особенно в возрасте от 40 лет. Бывает так, что спортсмены, даже молодые, становятся его жертвой!
Диагноз инфаркта миокарда — ДИФ требует быстроты и оперативности от медработников.
Инфаркт, инсульт и стенокардия
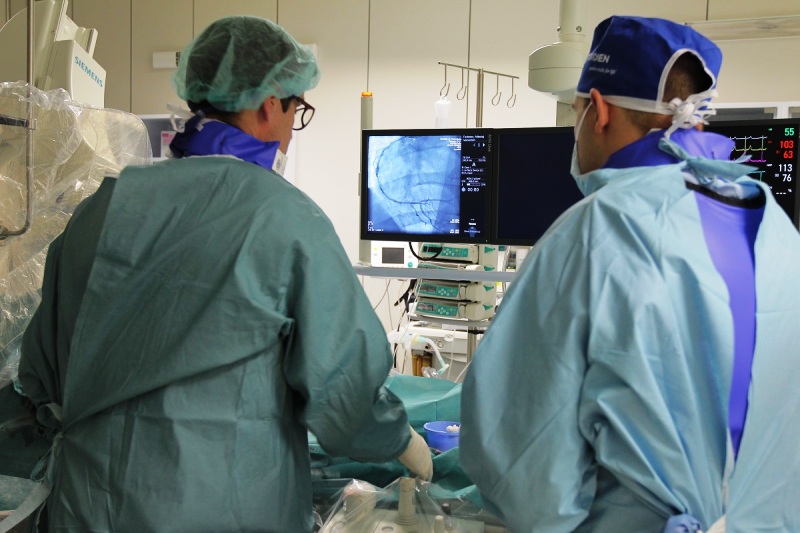
Стенокардия определяются как появление одной или нескольких суженных коронарных артерий. Нет сгустков крови, которые закупоривают их. Приступы стенокардии могут быть вызваны физическими нагрузками, эмоциями или даже пищеварением. Она характеризуется беспокойством, болью в груди, с иррадиацией в челюсть и область верхних конечностей, особенно кисти рук.
 Стенокардия
Стенокардия
Иногда стенокардия вводит в заблуждение, потому что боль возникает в животе, а не в загрудном пространстве.
Инфаркт проявляется в тех же симптомах, но на этот раз коронарный сосуд, который уже был сужен, забивается. Это обычно происходит из-за сгустка крови. Территория миокарда, которую она орошает, подвержена риску некроза, то есть смерти. Поэтому крайне необходимо растворить этот сгусток.
Предупреждающие знаки
Дифференциальная диагностика инфаркта миокарда и стенокардии включает в себя подразумевает различные тесты. У медиков имеются даже специальные таблицы, позволяющие им ориентироваться в этом плане. Многие инфаркты не имеют «предвестников». Некоторые возникают даже после выписки из кардиологии; иногда он атакует пациента после нормальной электрокардиограммы (ЭКГ). Действительно, у человека, у которого еще не было инфаркта и, следовательно, частичного некроза миокарда, ЭКГ не показывает изменений.
 Кардиограмма с нагрузкой
Кардиограмма с нагрузкой
Вот почему применяют практику электрокардиограммы с нагрузкой. Затем у некоторых людей обнаруживается сердечная аномалия в виде нарушенной ЭКГ и, возможно, клинических симптомов (стенокардия). Симптомы стенокардии и ее проявления все же не такие угрожающие, как признаки инфаркта.
Наконец, некоторые инфаркты встречаются после стенокардии. Без присутствия специалиста определить, чем отличается один недуг от другого, почти невозможно.
Лечение
Инфаркт миокарда и стенокардия очень часто идут рука об руку. Стенокардия отступает при приеме тринитрина (нитроглицерина). Это лекарство расширяет кровеносные сосуды, особенно коронарные сосуды. Но, как правило, сразу после постановки диагноза стенокардии кардиолог проводит обследования, чтобы определить сужение и управлять состояние пациента. Лечение стенокардии после инфаркта предполагает не только борьбу с симптоматикой первого недуга, но и терапевтические мероприятия для борьбы с поражением миокарда от инфаркта.
Профилактика
Инфаркт миокарда и стенокардия нередко сопровождают друг друга. Первым шагом является медицинский осмотр для выявления пригодности для занятий спортом. Неблагоприятное действие может оказывать пренебрежение фазами разминки и восстановления. Монитор сердечного ритма является инструментом контроля интенсивности для физических упражнений с преобладанием аэробных комплексов и на этапах восстановления активности. Это позволяет измерить интенсивность упражнения и обеспечить прогресс в целевой области обучения профилактике.
К сердечно-сосудистым факторам риска относятся:
- наследственность;
- курение;
- дислипидемии: когда потребляется слишком много триглицеридов, холестерина (ЛПНП), который называется «плохой холестерин», и недостаточно «хорошего» (ЛПВП);
- диабет;
- гипертензия;
- избыточный вес и сидячий образ жизни.
 Ожирение и неправильное питание
Ожирение и неправильное питание
Неправильное питание (насыщенные жиры, сладости, поваренная соль), потребление табака, алкоголя и стресс должны контролироваться, как и сидячий образ жизни. Этот образ жизни не исключает необходимости выявления генетических предрасположенностей к атеросклерозу (наследственная гиперлипидемия).
Начало стенокардии может быть связано со стрессом или физическим напряжением . Но оно также может иметь место в покое.
Боль, вызванная стенокардией, представляет собой ощущение, будто грудная клетка попала в тиски, к этому добавляются удушье или жжение. Эти боли, которые могут сопровождаться трепетанием или дискомфортом, и исчезают в течение нескольких минут, когда больные ложатся или отдыхают. Некоторые лекарства (тринитрин) могут помочь уменьшить их выраженность.
Боли предупреждают: сердце получает недостаточно питательных веществ и страдает. Стенокардия, в конечном счете, является предвестником более серьезной проблемы сердца, особенно инфаркта.
 Боли в сердце
Боли в сердце
При наличии стенокардии риск сердечного приступа выше. Стенокардия может быть, наконец, первой стадией заболевания коронарных сосудов. Помощь при этих двух состояниях отличается иногда незначительно, все зависит от симптомов. Неотложная помощь при стенокардии, в основном, не предполагает каких-либо сложных комбинаций методов, лекарственных препаратов. Инфаркт отличается от этого состояния тем, что может быстро привести к неблагоприятным последствиям. Вот почему медлить при появлении этого недуга нельзя.
Поэтому необходимо, при появлении симптомов, быстро обратиться к кардиологу для полного медицинского обследования. Последний подтвердит с помощью различных медицинских тестов диагноз стенокардии, выявит ее причины и предложит в случае необходимости лечение.
Стенокардия и инфаркт миокарда должны лечиться в условиях стационара.
 Врач кардиолог
Врач кардиолог
Неотложная помощь при инфаркте миокарда может потребовать непрямого массажа сердца искусственного дыхания. Стенокардия не должна игнорироваться. Надо найти объяснение боли, в качестве предупреждающего знака. Управление, мониторинг и лечение стенокардии помогает предотвратить другие более серьезные сердечные заболевания. Кроме того, если боль длится или имеет значительную интенсивность, необходимо позвонить в скорую. Человек может страдать не от стенокардии, а от инфаркта миокарда.
Различные типы стенокардии
Существуют различные типы стенокардии, некоторые сопровождаются болью, которая проходит быстро, другие происходят внезапно, без связи со стрессом или физической активностью. При так называемой стабильной стенокардии боли остаются неизменными по времени. Их интенсивность примерно одинакова, и триггеры известны (например, подъем по лестнице). Этот тип стенокардии, который может быть вызван стрессом или холодными температурами, хронической ишемической болезнью сердца.
Напротив, в случаях нестабильной стенокардии боли появляются внезапно, без предупреждающего знака. Боли имеют переменную интенсивность. Этот тип стенокардии вызван острой коронарной недостаточностью и не зависит от отдыха или обычно принимаемых лекарств (когда лечение уже утверждено).
Пытаясь понять, какими особенностями отличается стенокардия от поражения инфарктом миокарда, достаточно присмотреться к симптоматике. В соответствии с ней и разрабатывается первая помощь при патологии. В некоторых случаях стабильная стенокардия может ухудшиться и стать нестабильной. Боли становятся более частыми, сильными и появляются, например, при меньших физических нагрузках. Или боли меньше реагируют на лечение препаратами.
Диагностика
Если имели место такие патологии, как стенокардия, инфаркт миокарда, необходимо назначать диагностику с применением лабораторных анализов, объективного осмотра и неинвазивных методов.
Чтобы подтвердить стенокардию, врач после перечисления факторов риска может назначить электрокардиограмму и анализы крови. Он попытается объяснить происхождение боли. Для этого потребуется эхокардиография и применение нагрузки, рентгенография артерий сердца (коронарография).
 Коронарография
Коронарография
Осложнения после стенокардии
Боль, вызванная стенокардией, может мешать определенным ежедневным действиям и требовать отдыха. Но самым серьезным осложнением является, конечно же, инфаркт миокарда с риском внезапной смерти. В этом случае артерия сердца — коронарная артерия не только сужается, как в стенокардии, она полностью забита. И этот риск должен быть принят во внимание. Следовательно, необходимо медицинское наблюдение, как только появляются первые боли.
Причины стенокардии
Стенокардия происходит из-за плохой оксигенации сердечной мышцы, которая чаще всего имеет место по причине сужения кровеносных сосудов. Это сужение в коронарных артериях вызвано атеросклерозом. Атероматические бляшки (состоящие. в основном, из жиров) постепенно формируются на стенках сосуда и предотвращают циркуляцию крови должным образом.
Другие сердечные заболевания, такие как травма сердечного клапана или кардиомиопатия, также могут вызывать стенокардию.
Инфаркт миокарда является основным осложнением стенокардии, но этого осложнения можно избежать или, по крайней мере, задержать в течение многих лет, если лечение назначено рано. Важен контроль факторов риска, лекарств, реваскуляризации с ангиопластикой в соответствии со степенью повреждения артерий.
Стенокардия может начинаться или резко ухудшаться, с обострениями внушительной интенсивности даже при приложении минимальных усилий или даже в состоянии покоя, ночью. Эта нестабильная стенокардия должна рассматриваться, как угроза инфаркта и требует неотложной госпитализации в кардиологию.
И наоборот, благодаря различным методам лечения стенокардия может исчезнуть, и нормальная жизнь — активная или даже занятия спортом (но не всякий спорт для этого годится) — возможна.
Наконец, в некоторых случаях, особенно если факторы риска развития коронарной болезни не контролируются, болезнь прогрессирует до сердечной недостаточности с затруднением дыхания, болезнь может быть осложнена несчастными случаями, острым коронарным синдромом, инфарктом миокарда, нарушениями ритма.
Оценка стенокардии
Врач проверит пациента на наличие других признаков сердечно-сосудистых заболеваний, связанных с ишемической болезнью: артериит нижних конечностей и т. д.
Стресс-тест — часто первое по важности исследование для диагностики ишемической болезни сердца. Это позволяет воспроизвести обстоятельства появления недуга. Существуют протоколы, адаптированные для каждого пациента, независимо от того, является он пассивным и активным, цель состоит в том, чтобы каждый пациент мог максимально использовать то, что он мог сделать (максимальное усилие), что является предпосылкой для правильной интерпретации теста.
 Кардио стресс-тест
Кардио стресс-тест
Действительно, для каждого пациента будет оценена его максимальная физическая работоспособность (которая зависит от пола, возраста, физической подготовки и т. д.). Его потенциал к выздоровлению, симптомы, возникающие при попытке (боль от стенокардии в груди, одышка, недомогание, сердцебиение и т. д.), признаки электрической активности (с ЭКГ по методу Холтера) и уровни артериального давления.
 ЭКГ по Холтеру
ЭКГ по Холтеру
Изменения в электрокардиограмме, записанные во время стресс-теста, часто возникают перед болью, эти аномалии наводят на мысль о сердечном происхождении боли в груди (стресс-тест обозначается электрически положительным). Однако имеются ложные срабатывания (особенно у женщин), поэтому наличие нарушений ЭКГ во время теста является не доказательством, а аргументом в пользу диагностики.
Позитивный тест способствует продолжению оценки путем проведения коронарографии. Отрицательный тест может исключить ишемическую болезнь более чем в 90% случаев.
Другие исследования
Другие тесты могут быть выполнены для завершения диагностики, они используются для идентификации, визуализируя области сердца, которые могут наполниться кровью при физической нагрузке (сцинтиграфия миокарда, стресс-эхокардиография, МРТ с нагрузкой). Обычно они предлагаются в качестве дополнительного метода или в случае сомнений после стресс-теста.
 МРТ
МРТ
Другие исследования, которые используются для визуализации сужения коронарных артерий, ответственных за стенокардию:
- коронарная КТ, предложенная молодым людям с низким риском, в основном используется для устранения диагноза ишемической болезни, когда не обнаруживается аномалий артерий,
- коронарография (инвазивное исследование: зонды вводятся в артерии), что позволяет визуализировать анатомию и сужение коронарных артерий. Этот тест может быть завершен одновременно с процедурой ангиопластики с имплантацией стента.
Видео «Боль в сердце»
В этом видео рассказывается о разных типах болей в сердце. Как ставится диагноз стенокардии, инфаркта. Так же затронута тема лечения сердечных заболеваний.

Автор: Иванченко Михаил Алексеевич
Образование: ФГБУ Клиническая больница, г. Москва. Сфера деятельности: общая хирургия…
Источник
