Лечение последней стадии сердечной недостаточности
Классификация
Сердечная недостаточность – это очень опасное состояние, при котором сердце не способно в достаточной мере выполнять свои функции. Вследствие этого органы и все ткани организма не получают нужное количество крови, с которой поступают кислород и питательные вещества. Данное заболевание имеет несколько этапов развития, самый опасный, третий – декомпенсация.
Сердечная недостаточность в стадии декомпенсации часто приводит к смертельному исходу. В данном случае сердце не справляется со своей задачей не только при физических или эмоциональных нагрузках, но даже если человек находится в спокойном состоянии. Данная форма необратима, и поэтому настолько опасна.
Для декомпенсированной сердечной недостаточности характерно:
- Увеличение миокарда, а точнее – его растяжение и истончение.
- Задержка жидкости в организме.
- Стремительное снижение сердечного выброса.
- Отечность миокарда.
Хроническая форма декомпенсации – это длительный процесс, то есть данная патология развивается на протяжении годов, и при этом прогрессирует. Особенность ее заключается в том, что вследствие какого-либо поражения органа (некроз, воспаление, дисплазия), клетки миокарда изменяются. Это отражается на его функционировании. Но клетки, которые еще не поражены, выполняют работу, компенсируя дисфункцию пораженных миоцитов. Далее происходит декомпенсация, и сердце не способно перекачивать кровь в нужном количестве.
Декомпенсированную сердечную недостаточность разделяют по локализации:
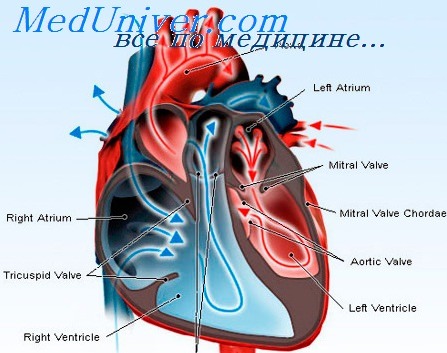
- Патология левого желудочка. Диастолический тип – при этом полость не способна получить нужное количество крови. Это чревато перегрузкой левого предсердия и застойным процессом в легких. Но сердечный выброс в аорту еще сохранен. Систолический тип – левый желудочек расширен, снижен сердечный выброс. Сократительная функция желудочка нарушена.
- Патология правого желудочка. Она характеризируется застойным процессом в большом кругу кровообращения, а малый при этом недостаточно снабжается кровью.
- Смешанная форма. Она встречается очень редко. Для нее характерна дисфункция и левого, и правого желудочков.
Симптомы
Патология проявляет достаточно много симптомов. Нет каких-либо специфических признаков, по которым можно диагностировать болезнь точно.
Декомпенсированная сердечная недостаточность – это последствие других заболеваний сердца, поэтому клиническая картина достаточно разнообразна, так как одни симптомы наслаиваются на другие.
Основные симптомы декомпенсированной сердечной недостаточности:
- Одышка. Она проявляется при небольших нагрузках, но если нет соответствующего лечения, то патология прогрессирует, и беспокоит, даже если человек находится в спокойном состоянии. Возникает это вследствие застойных процессов в легких.
- Отечности ног и рук. Объясняются они нарушенным оттоком жидкости из организма. При этом поражается также и сердечная мышца.
- Сухой кашель.
- Болевые ощущения или дискомфорт в области правого подреберья.
- Асцит – водянка в брюшной полости. При этом живот и вес человека значительно увеличиваются.
- Общая слабость, чувство переутомления.
- Холодные стопы и кисти рук.
- Небольшое количество мочи, редкие позывы к мочеиспусканию.
При обследовании врачи обнаруживают хрипы в легких, аритмию, застойные процессы. Наблюдается повышение давления в яремной вене.
Причины
Причинами хронической сердечной недостаточности в стадии декомпенсации являются различные заболевания сердечно-сосудистой системы, которые не лечились вовремя.
Декомпенсированная сердечная недостаточность возникает по таким причинам:
- Гипертоническая болезнь, а точнее, запустить необратимый процесс может гипертонический криз.
- Врожденные пороки сердца. Это аномалии сердечных клапанов, вследствие которых происходит сбой сердечной работы.
- Миокардит.
- Стабильная тахиаритмия.
- Кардиомиопатия гипертрофического типа.
Вышеперечисленные причины относятся к сердечным патологиям. Также сердечную недостаточность могут вызывать и другие факторы:
- Хронический алкоголизм.
- Отравление организма бактериально-токсического типа.
- Бронхиальная астма, которая не лечилась и перешла в запущенную форму.
- Неправильное лечение или же его отсутствие на первой стадии патологии.
- Ожирение.
- Сахарный диабет.
Лечение
Перед тем как назначить метод лечебной терапии и конкретные препараты, врач проводит полное обследование. К нему относится изучение анамнеза, так как если развилась последняя стадия заболевания, то у человек уже есть история болезни. Также проводится физикальный осмотр.
Обязательно пациенту нужно сдать анализы крови и мочи. Из инструментальных исследований назначается рентренография и ЭХО-кардиография. К современным методам диагностики относятся МРТ и КТ. Они очень информативны, их могут назначать вместо рентгена и УЗИ. Уже после необходимых исследований назначаются лекарственные препараты.
Лечение должно быть направлено на устранение декомпенсации организма и восстановление основных его функций, нейтрализовать застойные процессы. Терапия обязательно проходит под наблюдением врачей, то есть только в условиях стационара. Больному нужен постельный режим, обязательно исключается любая нагрузка (физическая и эмоциональная). Пациент должен периодически садиться или делать несколько шагов. Это поможет предотвратить застойные процессы и образование тромбов.
Медикаментозная терапия
Декомпенсированная сердечная недостаточность лечится комплексом из разнообразных препаратов. Важно принимать:
- Ингибиторы АПФ.
- Бета-ингибиторы. Эти препараты помогают сократить потребности миокарда.
- Сердечные гликозиды. Эти препараты способствуют увеличению сердечного выброса.
- Антагонисты альдостерона. Эти средства повышают артериальное давление и выводят излишки жидкости из организма.
- Антиаритмические препараты.
Важно принимать антигипентензивные препараты, средства, которые влияют на реологические качества крови и липидный обмен. Дополнительно требуются диуретики.
При запущенной сердечной недостаточности назначаются и другие лекарства. Так как от дисфункции сердца страдает весь организм, требуется прием гепатопротекторов, иммуномодуляторов и витаминных комплексов.
Важно, чтобы комплекс препаратов назначал квалифицированный специалист, потому как все сердечные лекарства имеют достаточно большой список побочных эффектов. Только врач может назначить терапию, исходя из всех индивидуальных особенностей организма пациента, чтобы снизить вероятность проявления таких действий на организм.
Хирургические операции
Чаще всего при сердечной декомпенсации назначается хирургическое лечение. К таким методам относятся:
- шунтирование сосудов;
- ангиопластика коронарного типа;
- установка дефибриллятора или кардиостимулятора.
Радикальное хирургическое лечение назначается пациентам, у которых есть необратимые изменения структуры органов. При этом может требоваться пересадка легких, сердца или крупных артерий.
При сердечной недостаточности левого желудочка пациентам имплантируют специальный аппарат, который функционирует за него. Некоторое время назад врачи устанавливали данный аппарат временно, до пересадки сердца, но сейчас доказано, что он значительно продлевает жизнь пациентов.
Сердечная недостаточность в стадии декомпенсации – это такое тяжелое состояние, при котором в большинстве случаев наступает летальный исход. Поэтому заниматься самолечением в данном случае просто противопоказано. Согласно статистике, около 75% мужчин и 62% женщин не проживают больше 5 лет с такой патологией. Но такие цифры обусловлены тем, что люди несвоевременно обращаются к врачам.
Источник
Механизм и причины развития сердечной недостаточности
Снижение сократительной функции сердца, а также весь комплекс симптомов, связанных с этим, получили название «сердечная недостаточность» (СН). Основной механизм развития этого состояния — несоответствие между нагрузкой на сердце и его функциональными возможностями. Приводят к сердечной недостаточности следующие заболевания сердца: инфаркт миокарда, ишемическая болезнь сердца, врожденные и приобретенные пороки сердца. Причинами развития СН могут стать патология со стороны бронхо-легочной системы (хроническая обструктивная болезнь легких, бронхиальная астма) и болезни легочных сосудов, например, первичная легочная гипертензия.
Из факторов, повышающих риск развития сердечной недостаточности, стоит отметить артериальную гипертензию, серьезные соматические заболевания (анемия, гипертиреоз), тяжелые инфекции.
Две формы сердечной недостаточности
Выделяют две основных формы сердечной недостаточности, а именно: правожелудочковую и левожелудочковую. Ведущие симптомы СН первого типа — это затруднение кровообращения по большому кругу, что проявляется чувством тяжести в правом подреберье, отеками ног. Отеки иногда могут возникать и в брюшной полости — развивается так называемый асцит, когда в животе накапливается большое количество жидкости. Левожелудочковая недостаточность, в основном, проявляется одышкой, поэтому этот тип недостаточности называется сердечной астмой. Одышка усиливается во время физической нагрузки, очень часто пациенты принимают вынужденное положение для облегчения дыхания.
Крайней степенью левожелудочковой недостаточности является отек легких, проявляется который резкой одышкой, пропотеванием жидкости в легкие и острой дыхательной недостаточностью. Существует 4 степени сердечной недостаточности — от первой, самой легкой, до четвертой, проявляющейся выраженным ограничением физической активности.
Методы диагностики СН
Диагноз СН, как правило, ставят кардиологи в ходе обследования, которое включает в себя ЭКГ (электрокардиографию) или холтеровское мониторирование (запись ЭКГ на протяжении суток), СМАД (суточное мониторирование артериального давления), биохимический анализ крови, УЗИ сердца, рентгенографию органов грудной клетки.
Основные принципы лечения
Лечение хронической сердечной недостаточности — тяжелая задача, так как резервы сердца уже исчерпаны. В основном врачи назначают лекарства, улучшающие сердечный метаболизм, повышающие сократительную способность сердца. Основная задача — лечение причины заболевания. При пороках развития сердца возможно хирургическое лечение, нарушения ритма исправляют медикаментозным путем и малоинвазивными кардиохирургическими вмешательствами. Отек легких лечится в отделении интенсивной терапии, и в крайне тяжелых случаях больных переводят на искусственную вентиляцию легких.
Прогноз при СН недостаточности определяется ее степенью. При 3–4 степени прогноз крайне неблагоприятный, так как такая СН обычно приводит к летальному исходу. При 1–2 степенях прогноз достаточно благоприятный, но главное — не допустить прогрессирования заболевания. Современные лекарственные препараты позволяют обеспечить пациентам достаточно комфортную жизнь.
Большое значение имеет профилактика СН. Все дети проходят обязательное УЗИ сердца на предмет выявления врожденных пороков. В случае обнаружения такой патологии проводится, как можно более раннее, хирургическое лечение. Пациенты с хронической сердечно-сосудистой патологией должны обязательно проходить регулярные осмотры у кардиолога с последующей коррекцией лечения. Пациенты с СН должны вести здоровый образ жизни — не допускаются курение и употребление алкоголя, рекомендуется санаторно-курортное лечение. Обязательно нужно ограничить физические нагрузки, но это не значит, что пациент должен вести гиподинамичный образ жизни. Регулярные прогулки на свежем воздухе благоприятно сказываются на здоровье сердца.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом.
Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
Хроническая сердечная недостаточность (ХСН) — прогрессирующее заболевание, симптомы которого обостряются с течением времени, особенно если их не лечить.
Часто ХСН становится следствием других состояний, ослабляющих сердце, например:
- сердечного приступа;
- ишемической болезни сердца;
- врождённого порока сердца;
- дефектов клапанов сердца;
- высокого кровяного давления;
- воспаления или повреждения сердечной мышцы.
Есть четыре стадии хронической сердечной недостаточности. Каждая из этих стадий имеет различные перспективы. На развитие ХСН влияют многие другие заболевания и привычки пациента.
В некоторых случаях на продолжительность жизни и перспективы лечения оказывают положительное воздействие лекарственные препараты, операции и смена образа жизни.
Продолжительность жизни
В 2016 году эксперты Американской ассоциации сердца провели исследование и выяснили, что около половины людей, страдающих хронической сердечной недостаточностью, проживают более пяти лет после постановки диагноза.
Однако дать простой и ёмкий ответ на вопрос о продолжительности жизни при ХСН непросто, поскольку средние показатели существенно отличаются на разных стадиях заболевания. Образ жизни человека также может играть в этом значимую роль. Кроме того, решающим фактором является общее состояние здоровья.
Хроническая сердечная недостаточность — неизлечимое заболевание, однако ранняя диагностика и быстрое лечение часто помогают увеличить продолжительность жизни. Если человек будет следовать утверждённому лечащим врачом плану лечения, то он с высокой долей вероятности сможет улучшить качество своей жизни.
Симптомы и стадии
Если человек страдает ХСН, его сердце сталкивается с трудностями при попытке перекачивать кровь в другие органы организма. Данная проблема возникает из-за того, что стенки желудочков, которые обычно занимаются перекачиванием крови, становятся слишком тонкими и слабыми, из-за чего кровь остаётся в желудочках, а не выталкивается из них.
Кровь, которая остаётся в сердце, может вызывать скопление жидкости, поскольку сердце не перекачивает достаточное количество крови через организм, чтобы вывести избыток жидкости.
Хроническая сердечная недостаточность имеет четыре стадии, которые отличаются по степени остроты симптомов. Более подробная информация о каждой из стадий поможет пролить свет на показатель продолжительности жизни и понять, почему этот показатель настолько сильно варьируется у разных людей.
- Стадия 1. Люди с первой стадией хронической сердечной недостаточности могут иметь расстройства, которые затрагивают сердце, или же врачи могут обнаружить в их сердце уязвимости, которые пока не вызывают никаких симптомов.
- Стадия 2. При второй стадии ХСН люди могут замечать незначительные симптомы, но в целом они сохраняют хорошее здоровье. У них могут наблюдаться существенные осложнения в работе сердца, но при этом определяющие симптомы сердечной недостаточности отсутствуют. Врачи могут рекомендовать таким пациентам снижать рабочую нагрузку и вносить в образ жизни изменения.
- Стадия 3. Люди с третьей стадией хронической сердечной недостаточности могут сталкиваться с симптомами регулярно. Они могут заметить, что не способны в полной мере вести ежедневную жизненную активность, особенно если у них имеются другие заболевания сердца.
- Стадия 4 или последняя стадия ХСН. При четвёртой стадии хронической сердечной недостаточности человек может иметь острые или полностью истощающие симптомы, которые проявляются на протяжении всего дня, причём даже во время отдыха. Последняя стадия ХСН часто требует серьезного медицинского или хирургического вмешательства для управления симптомами.
Симптомы ХСН варьируются в зависимости от стадии и наличия у человека других медицинских состояний. При этом к общим симптомам рассматриваемого заболевания относится следующее:
- отёки ног, вызванные чрезмерным скоплением жидкости;
- вздутия;
- одышка;
- утомляемость;
- тошнота;
- боль в грудной клетке.
Другие состояния, затрагивающие сердце, также способны вызывать ХСН, поэтому человек может наблюдать у себя симптомы, которые вызваны этими состояниями.
Ранняя диагностика ХСН часто помогает человеку лучше управлять симптомами и вносить в свою жизнь изменения, которые улучшают долгосрочные перспективы.
Лечение ХСН предусматривает снижение объёмов жидкости в организме для снятия некоторой части напряжения с сердца и улучшения его способности перекачивать кровь.
Врач может выписать ингибиторы ангиотензинпревращающего фермента или блокаторы рецепторов ангиотензина, чтобы помочь сердцу более эффективно перекачивать кровь.
В некоторых случаях врачи также могут назначить бета-блокаторы для поддержки этой функции и контроля сердечного ритма.
Кроме того, врачи часто предлагают людям с хронической сердечной недостаточностью использовать диуретики, которые помогают организму избавиться от избытка жидкости. К числу распространённых диуретиков относятся гидрохлоротиазид, буметанид и фуросемид.
На последних стадиях сердечной недостаточности врачи могут посоветовать операцию для введения искусственного левого желудочка в сердце. Речь идёт о помпе, которая помогает сердечной мышце сокращаться. Ещё одним хирургическим решением проблемы может стать трансплантация сердца, если пациент подходит для выполнения этой операции.
Изменение стиля жизни
Независимо от стадии развития заболевания и применяемых терапевтических стратегий, врач с высокой долей вероятности порекомендует пациенту внести изменения в стиль жизни, чтобы минимизировать влияние ХСН. Эти изменения могут помочь замедлить прогрессирование состояния и повысить качество жизни человека.
Диета и упражнения
Здоровая и разнообразная диета, а также регулярные упражнения могут принести пользу любому человеку, но они особенно важны для людей, страдающих хронической сердечной недостаточностью.
Врачи часто рекомендуют людям с ХСН максимально ограничить потребление соли, которая способствует накоплению жидкости в организме. Врачи также могут посоветовать полностью отказаться от употребления алкоголя.
Полезной будет любая активность, повышающая сердечный ритм и скорость дыхания. К такой активности относятся плавание, езда на велосипеде и лёгкий бег.
Регулярные упражнения помогают укрепить здоровье сердца, улучшают качество жизни и, вероятно, увеличивают продолжительность жизни людей, страдающих хронической сердечной недостаточностью. Врач может разработать комплекс индивидуальных упражнений, который будет полезным для конкретного пациента.
Ограниченное потребление жидкости
Люди с ХСН имеют склонность накапливать в организме избыточную жидкость, поэтому врачи часто рекомендуют таким пациентам свести к минимуму её ежедневное потребление.
Слишком большие объёмы потребляемой жидкости могут нивелировать эффект диуретиков. Притом что человеку важно сохранять здоровый водный баланс, врач может порекомендовать пациенту то количество жидкости, которое ему следует употреблять каждый день.
Для человека с хронической сердечной недостаточностью контроль за своим весом заключается больше в наблюдении за скоплением жидкости, чем жира.
Врачи часто просят пациентов с ХСН следить за весом тела каждый день, чтобы фиксировать любые внезапные увеличения веса, которые могут быть вызваны скоплением в организме лишней жидкости.
Ежедневное отслеживание веса тела поможет врачу назначить корректные дозы диуретиков для снижения уровня жидкости в организме.
Заключение
Каждый человек с хронической сердечной недостаточностью имеет свой опыт борьбы с этим состоянием, а продолжительность жизни у разных людей может широко варьироваться.
Этот период зависит от стадии заболевания, а также от других болезней сердца и проблем со здоровьем, которые имеются у пациента. Люди, у которых ХСН диагностирована на ранней стадии, могут иметь лучшие перспективы, чем больные, узнавшие о сердечной недостаточности на последней стадии.
Многие пациенты находят, что положительные изменения образа жизни могут существенно ослабить симптомы ХСН и улучшить общее самочувствие. Лекарственные препараты также помогают людям с ХСН, а иногда врачи рекомендуют проведение операций.
Тесное сотрудничество с врачом или медицинской командой — чрезвычайно важный момент для разработки индивидуального терапевтического плана и получения лучших результатов лечения.
Третья степень отличается от предыдущей своей необратимостью. При соответствующем лечении может все-таки наступить некоторое улучшение общего состояния и показателей кровообращения, но полное восстановление функций сердечно-сосудистого аппарата невозможно, так как в различных органах и тканях, как и в самом сердце, развиваются тяжелые анатомические нарушения.
Н. Д. Стражеско назвал эту степень дистрофической стадией.
Состояние больного тяжелое, он нередко жалуется на боли в сердце и тягостную одышку, которая не позволяет ему лечь (ортопноэ). В легких определяются разнокалиберные влажные хрипы, иногда приобретающие звонкий характер. При кашле нередко выделяется кровянистая мокрота. В мокроте обнаруживаются клетки сердечных пороков (гистиоциты с зернами кровяного аигмента). При дремоте может появиться чейн-стоксово дыхание как показатель расстройства мозгового кровообращения с понижением возбудимости дыхательного центра. При осмотре больного видны набухшие, иногда резко пульсирующие яремные вены и значительная синюха кожных покровов и слизистых оболочек, иногда с желтушным оттенком (вследствие сдавления желчных капилляров или повторных инфарктов в легких).
Отеки распространяются на все тело, но при сидячем положении больше локализуются в нижних конечностях. В лежачем положении отеки наиболее выражены или на пояснице, или на той стороне, на которой лежит больной; в последнем случае они иногда захватывают и лицо. Крайне тягостен для больного отек половых органов, так как вследствие этого затрудняется мочеиспускание.
При уменьшении отеков в связи с лечением обнаруживается дряблость мускулатуры. Жидкость скопляется в обоих плевральных мешках, в брюшной полости, в перикарде. Печень увеличена, при развитии цирроза мало болезненна.
Со стороны кишечного тракта наблюдается то запор, то понос. В желудочном соке почти всегда отсутствует соляная кислота, уменьшено также выделение сока поджелудочной железы. Нередко развиваются геморроидальные узлы, приводящие к кровотечению, которое, как правило, облегчает состояние больного.
Сердце расширено во всех размерах — так называемое бычье сердце (cor bovinum).
При возникновении относительной недостаточности трехстворчатого клапана определяется систолический шум у нижнего края грудины, положительный венный пульс, пульсация печени, усиление синюхи. Систолический шум на верхушке и акцент второго тона на легочной артерии, выслушивавшиеся до этого, могут исчезнуть в связи с разгрузкой малого круга кровообращения.
Пульс частый, малого наполнения и напряжения, нередко аритмичный, чаще за счет экстрасистол. Наблюдающаяся иногда мерцательная аритмия, а также указанное выше кровохаркание обычно имеют место при сочетании недостаточности двустворчатого клапана с сужением левого предсердно-желудочкового отверстия. Венозное давление, скорость кровотока достигают предельных цифр. Артериальное давление, главным образом диастолическое, изредка повышено (застойная гипертен-зия). Количество циркулирующей крови увеличено, минутный объем уменьшен. На электрокардиограмме отмечается деформация зубцов Р и Т, указывающая на значительные дистрофические изменения в миокарде. Со стороны крови нередко обнаруживается эритроцитоз с большим количеством ретикулоцитов, что свидетельствует о повышенной регенеративной способности костного мозга. Однако при повторных эндомиокардитах и развивающемся упадке питания возникает анемия.
Следует помнить, что у таких больных обычно наблюдается гипотермия и что даже при наличии эндомиокардита температура у них оказывается в пределах нормы и даже несколько ниже. Это приводит к тому, что ревматические вспышки часто просматриваются.
Диурез является стойким показателем состояния кровообращения. Мочеотделение уменьшено и, несмотря на применение сердечных средств, почти не повышается. В этом периоде оказывают действие лишь мочегонные. В моче обнаруживается значительное количество белка (1—3°/оо), различные форменные элементы (эритроциты, гиалиновые, а иногда и зернистые цилиндры), что указывает на далеко зашедшие дегенеративные изменения в почках. Основной обмен, как правило, повышен.
Застойные и дистрофические изменения в центральной нервной системе поддерживают бессонницу с периодами психического возбуждения и спутанности сознания, а иногда обусловливают сонливость, депрессивное состояние. Однако чаще больные умирают, не теряя сознания, если не вводить морфин.
Роковую развязку ускоряет интеркуррентная инфекция (рожа, крупозная пневмония и др.). Однако применяемые в настоящее время химиотерапевтические средства иногда дают эффект и в тех случаях, когда раньше эти инфекционные заболевания всегда приводили к смерти.
Источник
