Лечение ишемического инсульта презентация

1. Особенности лечения ишемического инсульта
Выполнили:
студентки 6 курса
лечебного факультета
Анощенкова В.М.
Романчук А.С.
Старкова А.Э.
2.
Ишемический инсульт составляет
приблизительно 80% от общего числа
инсультов. Наиболее частой причиной ИИ
является:
Тромбоз сосудов мозга ≈ 70%;
Тромбоэмболия сосудов мозга ≈ 25%;
Гипотония и шок ≈ 5%;
3. Реперфузионная терапия
Алтеплаза
«Золотой стандарт» фибринолитической терапии
В/в в дозе 0,9 мг/кг
в первые три часа от
начала заболевания
эффективно после
инсульта в сроки
до 4,5 часов
максимальная доза
90 мг
Реперфузионная терапия
4. Нельзя использовать для проведения реперфузионной терапии тромболитики других групп!!!
Необходимые условия для
проведения тромболизиса:
Возраст больных от
18 до 80 лет;
Время возникновения
симптомов можно точно
установить;
Тромболитическая терапия
может быть начата в течение
трех часов после возникновения симптомов
Нельзя использовать для проведения
реперфузионной терапии тромболитики других
групп!!!
5. Абсолютные противопоказания к проведению тромболизиса.
позднее начало лечения (более 3 ч от момента
появления первых симптомов инсульта);
признаки внутричерепного кровоизлияния и размер
гиподенсивного очага более 1/3 бассейна средней
мозговой артерии при КТ;
низкая степень самообслуживания до инсульта (по
модифицированной шкале Рэнкина менее 4 баллов –
пациент не может ходить без посторонней помощи, не
может полностью за собой ухаживать без посторонней
помощи);
легкий инсульт (NIHSS менее 4 баллов);
Абсолютные противопоказания к
проведению тромболизиса.
6.
тяжелый инсульт (NIHSS более 24 баллов);
уровень систолического АД >185 мм рт. ст. и (или)
диастолического АД >105 мм рт. ст;
количество тромбоцитов менее 100×109 л;
прием варфарина или гепарина до инсульта;
величина международного нормализованного
отношения (МНО) выше 1,7;
клинические признаки продолжающегося внутреннего
кровотечения;
7.
внутричерепное кровоизлияние в анамнезе;
беременность, первые 10 дней после родов;
любое из следующих состояний в течение последних
3 месяцев:
1. внутричерепные или спинальные хирургические
вмешательства,
2. тяжѐлая черепно-мозговая травма,
3. судорожный синдром;
пациенты с артериовенозной мальформацией,
аневризмой или опухолевым процессом;
судорожный синдром в дебюте ИИ.
8. Если имеются абсолютные противопоказания, тромболизис не проводится. При относительных противопоказаниях – решение принимает
Относительные противопоказания к проведению
тромболизиса.
обширное хирургическое вмешательство или тяжѐлая
травма в последние две недели;
кровотечение из ЖКТ или мочевыводящих путей в
последние три недели;
инфаркт миокарда в последние 3 месяца;
уровень глюкозы сыворотки крови менее 2,8 или более
22,5 ммоль/л;
пункции центральных вен, аборты, пе-ренесенный
наружный массаж сердца в течение предшествующих 10
дней.
Если имеются абсолютные противопоказания,
тромболизис не проводится. При относительных
противопоказаниях – решение принимает врач!!!
9. Наиболее распространенные осложнения тромболизиса
Геморрагические трансформации ишемического
очага (ранние – в первые 24- 36 часов после
тромболизиса, поздние)
Кровотечения вне очага
Аллергические реакции (1-5%)
Гипотензия
Ретромбоз (10-15%)
Наиболее распространенные
осложнения тромболизиса
10. Антитромбоцитарная терапия
Ацетилсалициловая кислота
100-300 мг/сут в течение первых 48 часов;
ректально в свечах (100-500 мг/сут.).
В дальнейшем рекомендуется длительный прием по 75150 мг/сутки.
!!! Ацетилсалициловая кислота не назначается, если
планируется тромболизис, и в течение 24 часов
после тромболизиса.
Антитромбоцитарная терапия
11. Профилактика венозного тромбоза и ТЭЛА
Противопоказаниями для проведения
гепаринотерапии являются:
большой объем инфаркта (более 50% бассейна средней
мозговой артерии),
неконтролируемая артериальная гипертензия.
!!!
Не назначается во время проведения тромболизиса и
во время проведения гипотермии.
Назначаются для профилактики тромбоза глубоких вен и
ТЭЛА после окончания острейшего периода.
Ранняя активизация больных также снижает риск ТЭЛА.
Профилактика венозного тромбоза и ТЭЛА
12. Гипотермия
Умеренная терапевтическая гипотермия приводит к
значимому снижению смертности и неврологическому
дефициту после остановки сердца.
На сегодняшний день этот метод не может быть
рекомендован для широкого применения – технически
сложен, сопровождается большим числом
осложнений.
Гипотермия
Источник

Лечение ишемического и геморрагического инсультов

Инсульт бывает двух типов: • ишемический инсульт вызван прогрессированием атеросклероза • геморрагический инсульт – высоким артериальным давлением и микроаневризмами церебральных сосудов. На процесс образования микроаневризм влияют только возраст и уровень артериального давления, поэтому чем оно выше, тем выше риск геморрагического инсульта.

Лечение инсульта Лечение инсультов надо проводить в нескольких направлениях: базисное лечение и специфические методы лечения ишемического и геморрагического инсультов.

Базисная терапия при инсультах включает: • Регуляцию функции сердечно-сосудистой системы. В первую очередь необходимо осуществлять контроль артериального давления. Цифры должны превышать на 15 -20 мм. рт. ст привычные для больного. Для этого применяются бета адреноблокаторы (анаприлин, атенолол), ингибиторы АПФ (каптоприл, эналаприл), блокаторы кальциевых каналов (нифедипин, амлодипин), при артериальной гипотензии средства, оказывающие вазопрессорный эффект (допамин, альфа-адреномиметики) и объемозамещающая терапия (декстраны, одногруппная свежезамороженная плазма).

• Мероприятия, направленные на нормализацию функции внешнего дыхания и оксигенации (санация дыхательных путей, установка воздуховода, интубация трахеи, при необходимости проведение ИВЛ). При развитии отека легкого пациентам назначают сердечные гликозиды (коргликон, строфантин).

• Мероприятия, направленные на уменьшение отека головного мозга. Применяют кортикостероиды (дексазон), осмотические диуретики (маннитол). • Мероприятия по профилактике и лечению осложнений: пневмонии, пролежней, уроинфекции, ДВС-синдрома, флеботромбозов и тромбоэмболии легочной артерии и др.

Лечение ишемического инсульта Основные принципы патогенетического лечения ишемического инсульта включают: • восстановление кровотока в зоне поражения поддержание нормальной работы мозга • защиту его от структурных повреждений

Для восстановления кровотока в зоне поражения применяются: • медикаментозный тромболизис (фибринолитики) (рекомбинантный тканевой активатор плазминогена, альтеплаза, урокиназа), • антиагреганты (аспирин, дипиридамол, тиклид, пентоксифиллин), • антикоагулянты (фраксипарин, гепарин, фенилин, варфарин), • вазоактивные средства (кавинтон, ницерголин, инстенон, эуфиллин, циннаризин) • ангиопротекторы (пармидин, продектин, аскорутин, троксевазин, этамзилат, добезилат, вобэнзим), • экстракорпоральные методы (гемосорбция, ультрагемофильтрация, лазерное облучение крови), • гравитационные методы (плазмаферез).

Для поддержания нормальной работы мозга применяются: • антиоксиданты (эмоксипин, милдронат, витамин Е, аскорбиновая кислота), • препараты преимущественно нейропротективного действия (пирацетам, церебролизин, семакс, глицин, пикамилон) • препараты, улучшающие энергетический тканевой метаболизм (цитохром С, актовегин, рибоксин, карнитина хлорид). • Также применяются хирургические методы: наложение экстраинтракраниального микроанастомоза, тромбэктомия, реконструктивные операции на артериях.

Лечение геморрагического инсульта Основным направлением при лечении геморрагического инсульта является: • уменьшение проницаемости сосудистой стенки • предупреждение разрушения сформировавшегося тромба. Для этого применяют: • ангиопротекторы (пармидин, аскорутин, троксевазин, этамзилат) • вазоактивные препараты (кавинтон, ницерголин, инстенон, эуфиллин, циннаризин) • вазоселективные блокаторы кальциевых каналов (нимодипин)

Для профилактики вторичных ишемических поражений ткани мозга используются: • низкомолекулярные декстраны, антиагреганты в условиях непрерывного мониторинга артериального давления. Необходимо также как при ишемическом инсульте предотвратить отек мозга. Наиболее эффективным в большинстве случаев остается хирургическое лечение геморрагических инсультов.

Нейропротекторная терапия – защита нейронов от повреждающего действия ишемического каскада на клеточном и молекулярном уровне или коррекция его последствий. Нейропротекторы (син. церебропротекторы) – это лекарственные средства, которые купируют и ограничивают повреждение ткани мозга, развивающегося вследствие остро возникающей ишемии (гипоксии). Основным методом лечения цереброваскулярных нарушений являются нейропротекторы, влияющие на мозговой обмен, и нормализация кровоснабжения мозга с помощью вазоактивных препаратов и лекарственных средств, воздействующих на свертывание крови.

К группе нейропротекторов относятся препараты с разной структурой и механизмом действия, которые классифицируют следующим образом. 1. Ноотропные препараты — пирацетам (ноотропил, луцетам), пиридитол (энцефабол), пикамилон и др. 2. Антиоксиданты 2. 1. Производные 3 -оксипиридина — мексидол, мексикор, эмоксипин и др. 2. 2. Фенольные соединения — α-токоферола ацетат (вит Е), биофлавоноиды (витамин Р — рутин, кверцетин, корвитин, флакумин) и др. 2. 3. Карбоновые кислоты — кислота аскорбиновая и др.

2. 4. Аминокислоты — церебролизин, кортексин, глютамин и липоевая кислоты, глицин и др. 2. 5. Производные никотиновой кислоты — ксантинола никотинат (компламин), ниацин. 2. 6. Тиоловые соединения — тиотриазолин. 2. 7. Комбинированные витаминные препараты — аскорутин, аевит, нейровитан, нейронорм, нейрорубин и др.

3. Препараты, улучшающие мозговое кровообращение (вазоактивные) 3. 1. Антиагреганты — кислота ацетилсалициловая (аспирин), клопидогрел (плавике), тиклопидин (тиклид). 3. 2. Антикоагулянты — гепарин, синкумар, варфарин, фенилин. 3. 3. Блокаторы кальциевых каналов — циннаризин (стугерон), нимодипин (нимотон). 3. 4. Производные алкалоидов маточных рожков (аналог алкалоидов спорыньи)— ницерголин (сермион). 3. 5. Производные алкалоидов барвинка — кавинтон (винпоцетин), винкамин (оксибрал). 3. 6. Метилксантины — пентоксифиллин (трентал, агапурин), ксантинола никотинат (компламин).

4. Активаторы метаболизма мозга – актовегин, семакс, милдронат, карнитина хлорид, инстенон. 5. Комбинированные препараты — фезам, тиоцетам. 6. Адаптогены — настойка и жидкий экстракт женьшеня, элеутерококка, китайского лимонника и др. 7. Другие — нафтидрофурил (энальбен, нафтилюкс), гинко билоба (танакан, мемоплант, билобил), инстенон (комбинация этамивана с этофиллином и гексобендином), вазобрал (комбинация дигидроэргокриптина с кофеином), мемантин (акатинол мемантин), нейромидин (амиридин, ипидакрин), рилузол (рилутек). 8. Гомеопатические препараты — мемориа, церебрум композитум.

Механизмы реализации нейропротекции (церебропротекции) могут осуществляться многочисленными метаболическими путями, в том числе: • снижение энергетических затрат, потребности мозговой ткани в кислороде, восстановление энергетических ресурсов; • антиоксидантные реакции; • антагонизм по отношению к глутаматным рецепторам, ингибиция синтеза и пресинаптического освобождения глутамата; • агонистическое действие с ГАМ К, глицином; • антагонистическое отношение к потенциал-зависимым Са 2 каналам; • модуляция нейрональной NO-синтазы; • блокада холинэстеразы и К-каналов; • ангиопротекция; • повышение устойчивости к гипоксии.

Антикоагулянты – это вещества, прерывающие каскад реакций свертывания и тем самым препятствующие образованию тромба. Они не влияют на тромбоциты и практически не действуют на уже образовавшийся тромб. Классификация: а) прямого действия – гепарин и его препараты, гирудин, цитрат натрия → (для консервирования крови, т. к связывает Са). б) непрямого действия – неодикумарин, синкумар, фенилин, варфарин. Прямого действия – действуют на факторы свертывания крови Непрямого действия – угнетают синтез факторов свертывания в печени К наиболее часто применяемым относятся гепарин и варфарин.

Отличие непрямых антикоагулянтов от гепарина: • активность при энтеральном применении ( исп-ся только внутрь) • значительный латентный период • постепенное нарастание эффекта • кумулирует. Максимальное ↓ свертывания крови – ч/з 1 -2 дня, общая прод-ть – до 2 -4 дней. Эффективность контралируется по протромбиновому индексу ( не д. б меньше 40 -50 %)

Механизм действия антикоагулянтов: • прямого действия: в присутствии гепарина повышается активность антитромбина III ингибируется активная форма Х фактора свертывания снижается скорость свертывания крови. • непрямого действия: они близки по структуре в витамину К конкурентно ингибируют эпоредуктазу угнетается включение активных форм витамина К в биосинтез II, VII, IX, X факторов свертывания в печени ингибируется свертываемость крови.

Антикоагулянтную терапию не следует назначать: • больным с завершенным инсультом с большим очагом поражения • отеком мозга • при условии высокого систолического давления (свыше 180 -200 мм рт. ст. ) • при склонности к геморрагии и др.
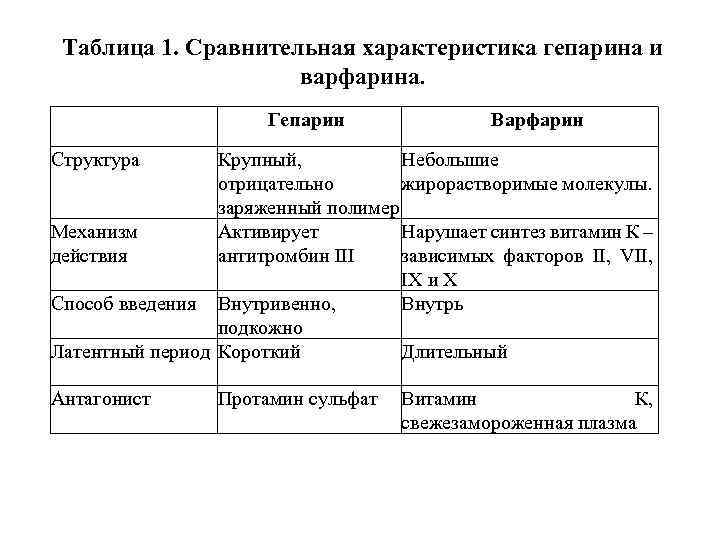
Таблица 1. Сравнительная характеристика гепарина и варфарина. Гепарин Варфарин Структура Крупный, Небольшие отрицательно жирорастворимые молекулы. заряженный полимер Механизм Активирует Нарушает синтез витамин К – действия антитромбин III зависимых факторов II, VII, IX и X Способ введения Внутривенно, Внутрь подкожно Латентный период Короткий Длительный Антагонист Протамин сульфат Витамин К, свежезамороженная плазма
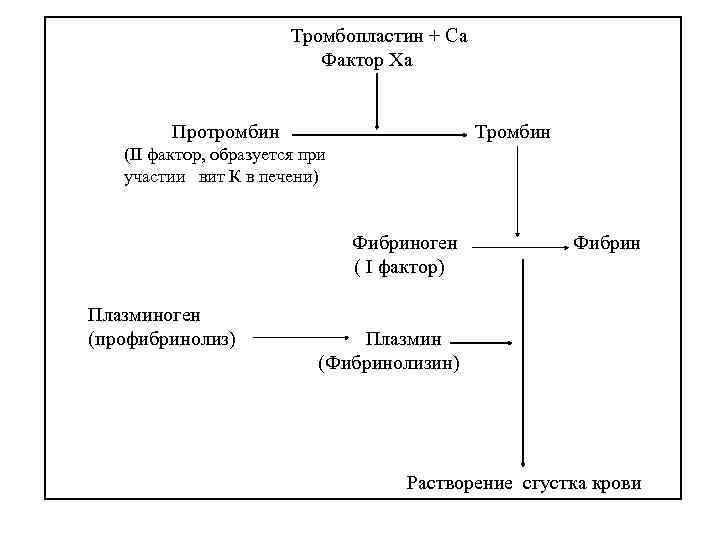
Тромбопластин + Са Фактор Ха Протромбин Тромбин (II фактор, образуется при участии вит К в печени) Фибриноген Фибрин ( I фактор) Плазминоген (профибринолиз) Плазмин (Фибринолизин) Растворение сгустка крови

Антиагреганты (средства, препятствующие агрегации и активацию тромбоцитов): • Средства, угнетающие циклооксигеназу – ацетилсалициловая кислота (аспирин, тромбо АСС, аспирин кардио), индобуфен; • Средства, влияющие на аденилатциклазу – простациклин, тиклопидин (тиклид), клопидогрел (плавикс); • Средства, угнетающие фосфодиэстеразу – дипиридамол (курантил, персантин); Механизм действия: 1. Аспирин – ацетилирование циклооксигеназы угнетение синтеза тромбоксана А угнетение агрегации тромбоцитов. 2. Угнетает специфические GP (гликопротеиновые) – рецепторы мембраны тромбоцитов. 3. Ингибирование фосфодиэстеразы угнетение АДФзависимых реакций тромбоцитов снижение активности тромбоцитов.

Аспирин – ингибитор ЦОГ → нар-ся синтез эндопероксидов и их метоболитов → тромбоксана ( ↑ Са) и простоциклина ( ↓ Са). Это различие эффекта четко проявляется при использовании препарата в небольших дозах. Синтез тромбоксана подавляется больше (более чувствительно) → в результате преобладает антиагрегантный эффект, который сохраняется несколько дней → объясняется необратимостью ингибированного действия аспирина на ЦОГ. Тромбоциты заново ЦОГ не синтезируют. Восполняется в процессе образования новых тромбоцитов ( прод –ть «жизни» тромбоцитов 7 -10 дней). Действие аспирина зависит от возраста. У молодых в больших дозах не влияет на кровотечение, а в малых дозах удлиняет. У пожилых людей во всех дозах удлиняет время кровотечения.

Дипиридомол (курантил, персантин) – таб. по 0, 025 и 0, 075 г и амп. 2 мл 0, 5% р-ра (0, 01 г) препарат влияющий на коронарное кровообращение, т. е. коронарорасширяющее средство. Обычно дипиридомол принимает в сочетании с антикоагулянтами непрямого действия или с аспирином. Он стимулирует биосинтез простациклина ( синтезируется эндотелием сосудов) и тормозит синтез тромбоксанов.

Фибринолитики (тромболитики) разрушают уже образовавшийся тромб. В отличие от антикоагулянтов, они действуют не профилактически, а вызывают растворение уже образовавшихся фибриновых нитей, формирующих основу тромба. Классификация: а) прямого действия – фибринолизин (плазмин) б) непрямого действия – активаторы плазминогена: алтеплаза (актилазе), стрептокиназа, урокиназа, стрептолиаза.

Фибринолизин – расщепляет фибрин, действуя лишь на поверхности тромба. Ликвидирует лишь фибринные тромбы в течение 1–х дней их образования, растворяет лишь свежие нити фибрина в венах. Показания: (препарат экстренной помощи) Тромбоэмболии легочной и периферической артерий, сосудов мозга, глаз, острая фаза инфаркта миокарда (в первые 46 часов), устранение тромба из сосудистого шунта (протезы). Побочные эффекты: кровотечение, аллергические реакции.

Критерии применения тромболизиса в случае острого ишемического инсульта: • стационарные больные в возрасте от 18 до 80 лет с клиническим диагнозом ишемического инсульта, наличием речевых, двигательных, когнитивных, глазодвигательных, зрительных и/или гностических нарушений; • давность инсульта менее 4, 5 ч, неврологические симптомы сохраняются не менее 30 мин, не обусловлены обмороком, эпилептическим приступом или мигренозными нарушениями; • больные дают согласие на лечение тромболизисом.

Тромболитическая терапия эффективна только при лечении больных с тромботическим поражением сосудов мелкого и среднего калибра. Опасным осложнением тромболитической терапии в случае острого инсульта является развитие фатальной интрацеребральной геморрагии или симптоматической геморрагической трансформации инфаркта мозга.
Источник
Слайды и текст этой презентации
Слайд 1
Описание слайда:
Диагностика и лечение ИНСУЛЬТА
Лекция для студентов IV курса ЛФ
Николаева Т.Я.
Слайд 2
Описание слайда:
План лекции
Методы исследований при инсульте
Общие принципы лечения. Этапность помощи
Лечение ишемического инсульта
Лечение геморрагического инсульта
Профилактика
Слайд 3
Описание слайда:
ДИАГНОСТИКА ИНСУЛЬТА
цель: установить характер и локализацию, выяснить патогенез
Общий анализ крови
Биохимические анализы (сахар, креатинин, мочевина, билирубин и др.)
ПТИ
ЭКГ
КТ или МРТ
Люмбальная пункция при САК
Ультразвуковые методы (УЗИ МАГ, ТКДГ, эхо-ЭГ)
Контрастная ангиография или МР-ангиография
Слайд 4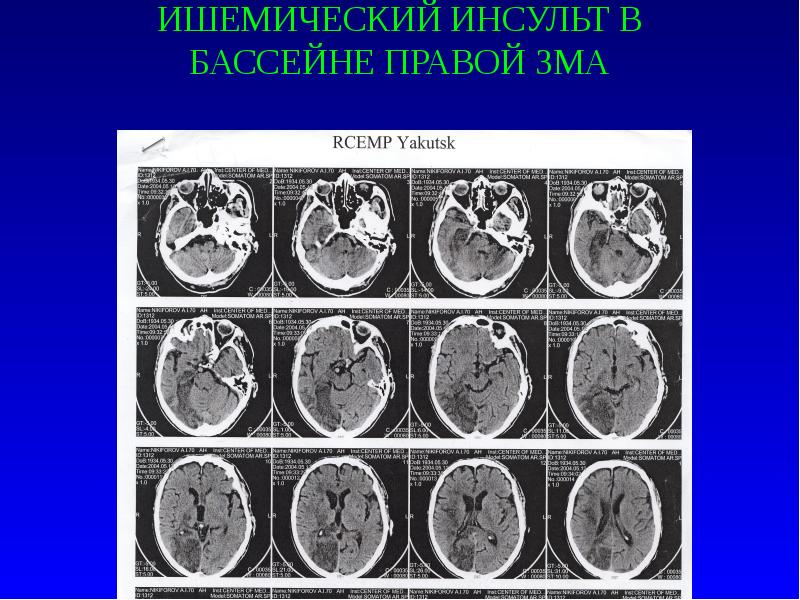
Описание слайда:
ИШЕМИЧЕСКИЙ ИНСУЛЬТ В БАССЕЙНЕ ПРАВОЙ ЗМА
Слайд 5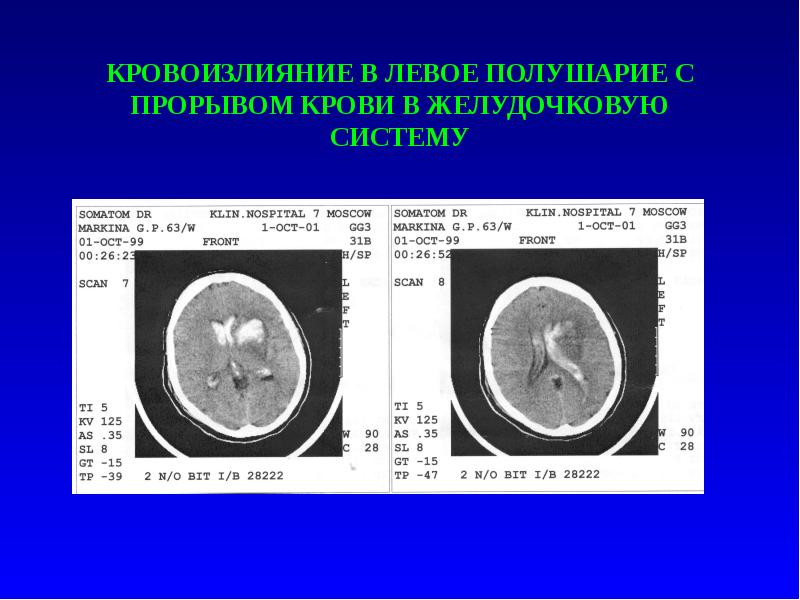
Описание слайда:
КРОВОИЗЛИЯНИЕ В ЛЕВОЕ ПОЛУШАРИЕ С ПРОРЫВОМ КРОВИ В ЖЕЛУДОЧКОВУЮ СИСТЕМУ
Слайд 6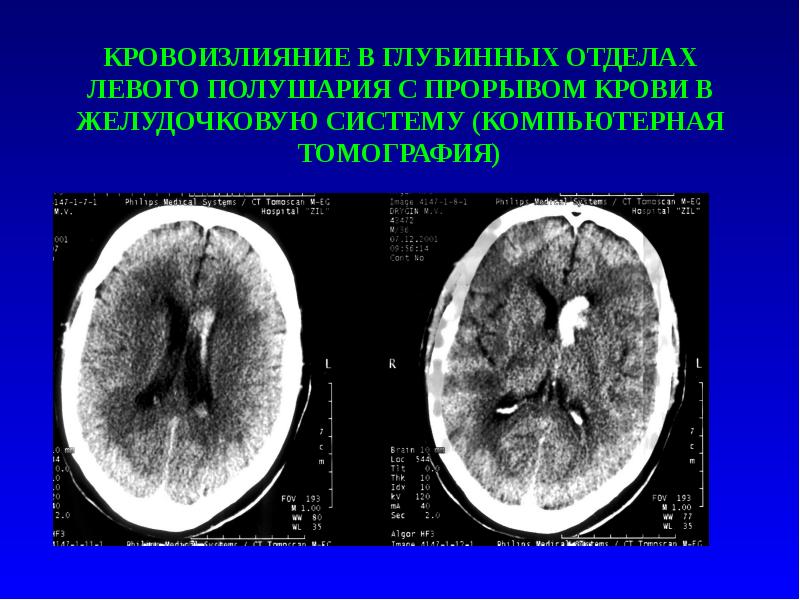
Описание слайда:
КРОВОИЗЛИЯНИЕ В ГЛУБИННЫХ ОТДЕЛАХ ЛЕВОГО ПОЛУШАРИЯ С ПРОРЫВОМ КРОВИ В ЖЕЛУДОЧКОВУЮ СИСТЕМУ (КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ)
Слайд 7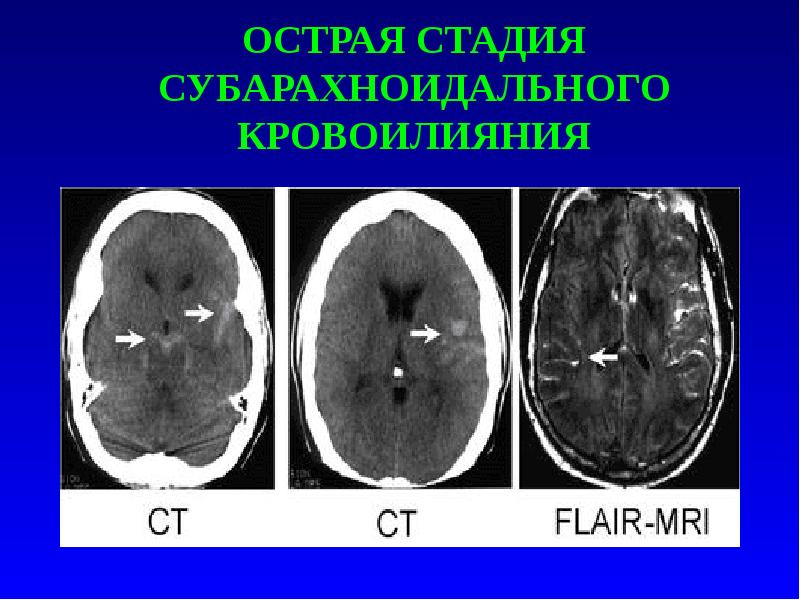
Описание слайда:
ОСТРАЯ СТАДИЯ СУБАРАХНОИДАЛЬНОГО КРОВОИЛИЯНИЯ
Слайд 8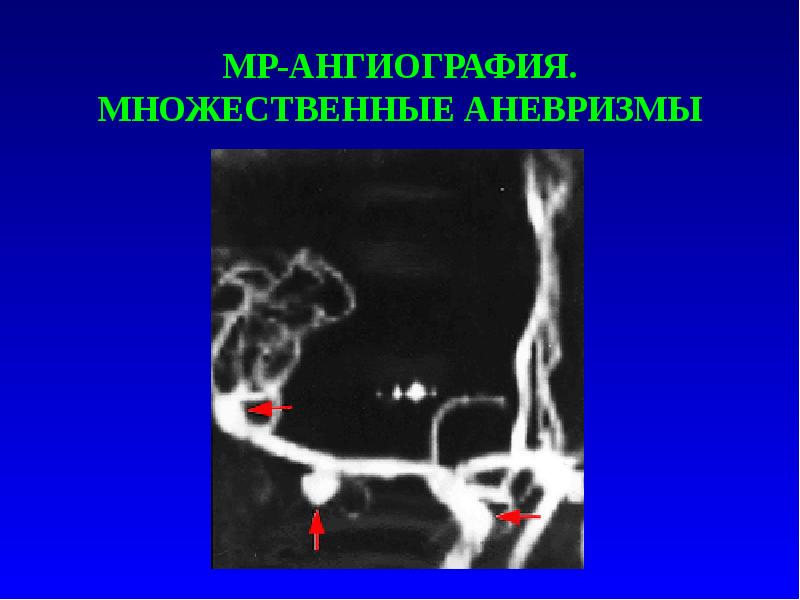
Описание слайда:
МР-АНГИОГРАФИЯ. МНОЖЕСТВЕННЫЕ АНЕВРИЗМЫ
Слайд 9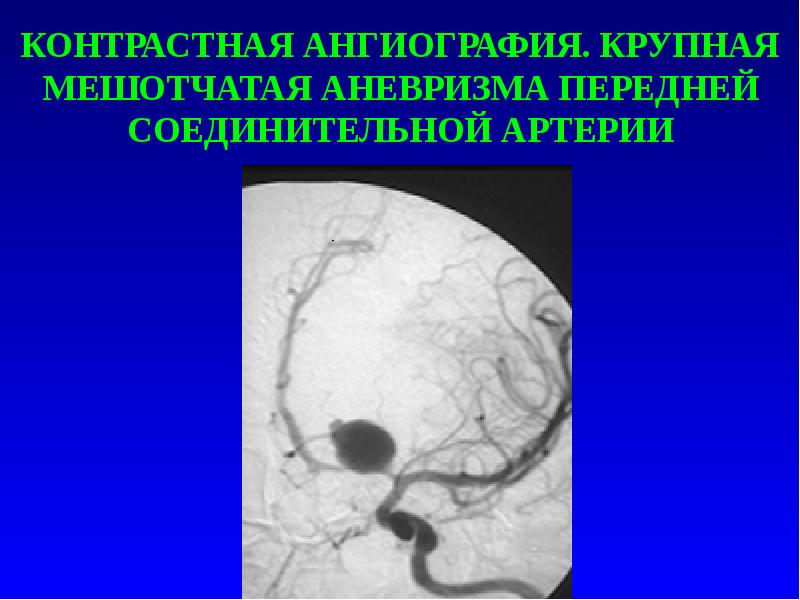
Описание слайда:
КОНТРАСТНАЯ АНГИОГРАФИЯ. КРУПНАЯ МЕШОТЧАТАЯ АНЕВРИЗМА ПЕРЕДНЕЙ СОЕДИНИТЕЛЬНОЙ АРТЕРИИ
Слайд 10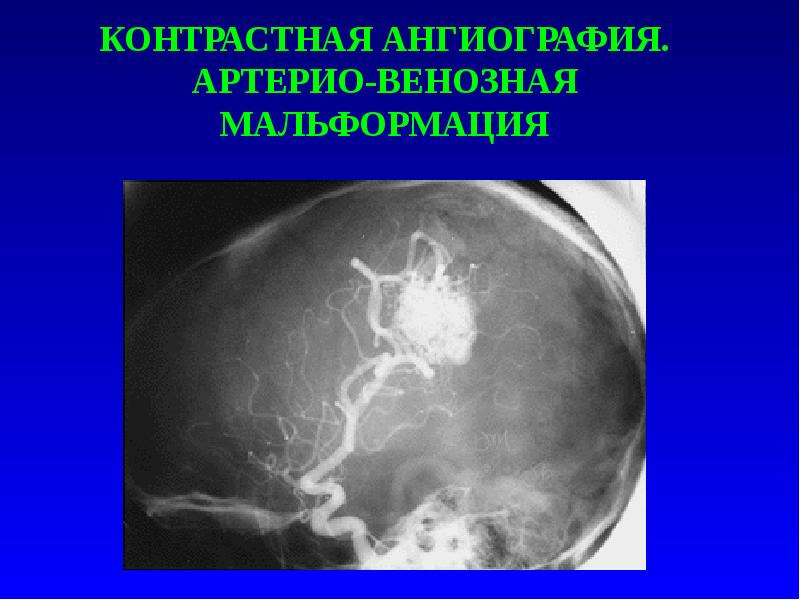
Описание слайда:
КОНТРАСТНАЯ АНГИОГРАФИЯ. АРТЕРИО-ВЕНОЗНАЯ МАЛЬФОРМАЦИЯ
Слайд 11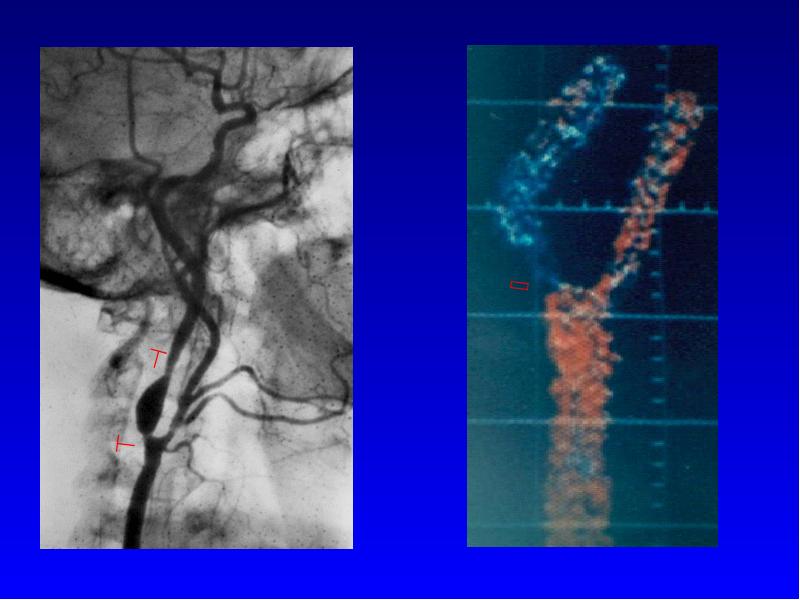
Слайд 12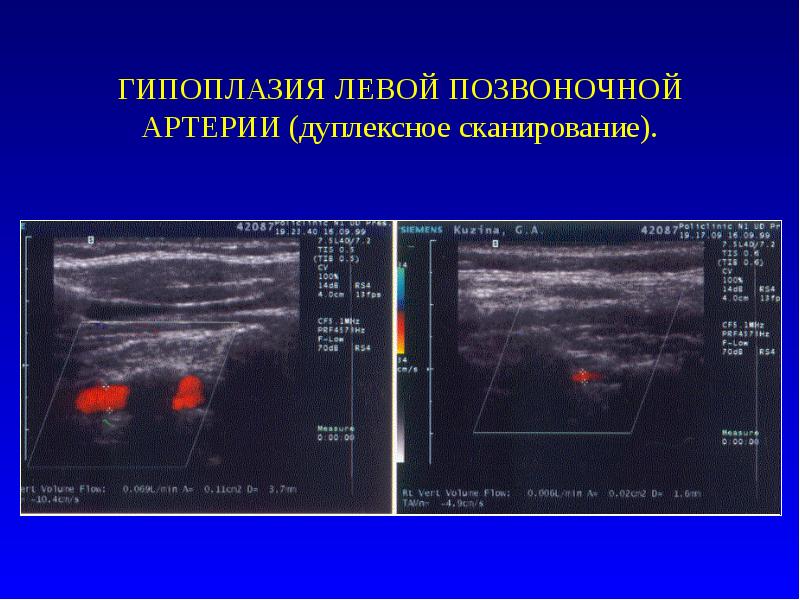
Описание слайда:
ГИПОПЛАЗИЯ ЛЕВОЙ ПОЗВОНОЧНОЙ АРТЕРИИ (дуплексное сканирование).
Слайд 13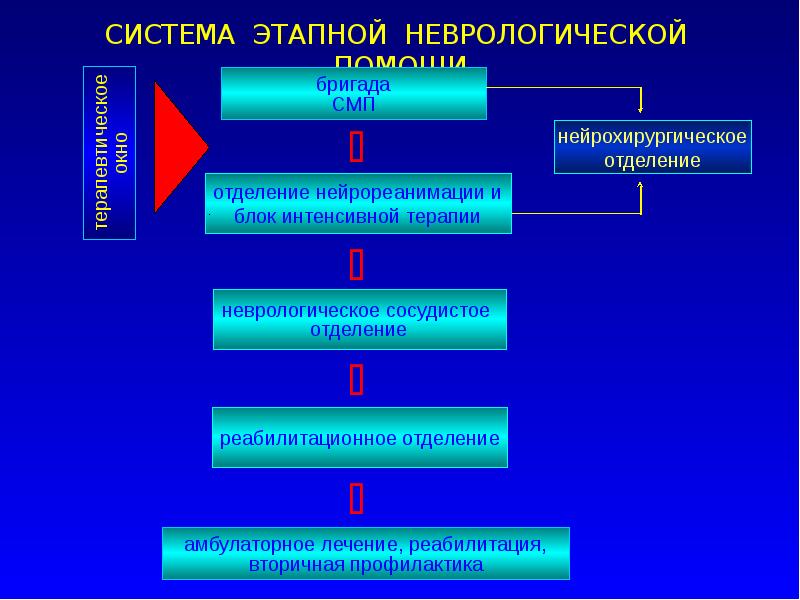
Слайд 14
Описание слайда:
Основные направления базисной терапии
Слайд 15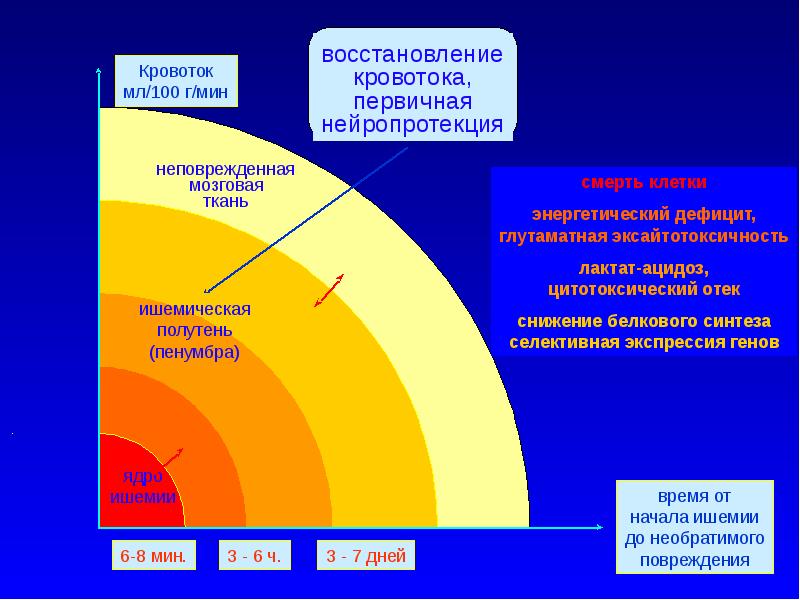
Слайд 16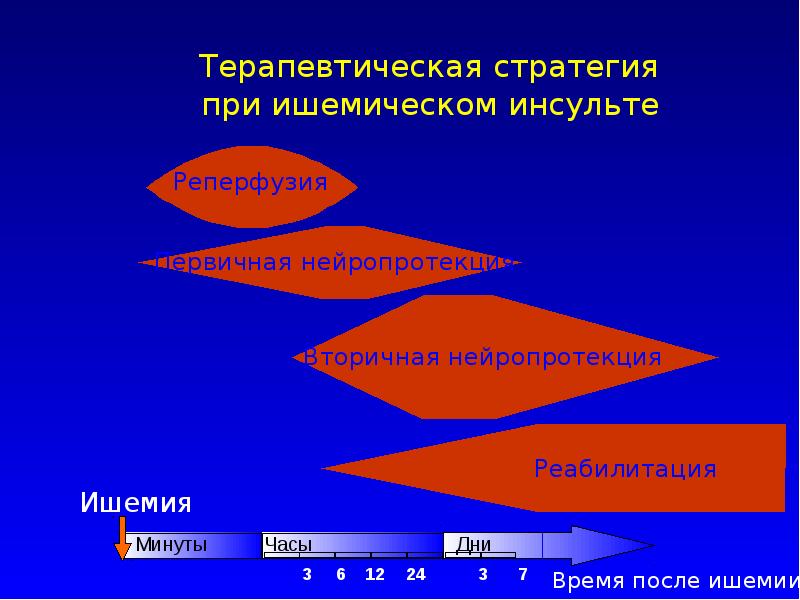
Слайд 17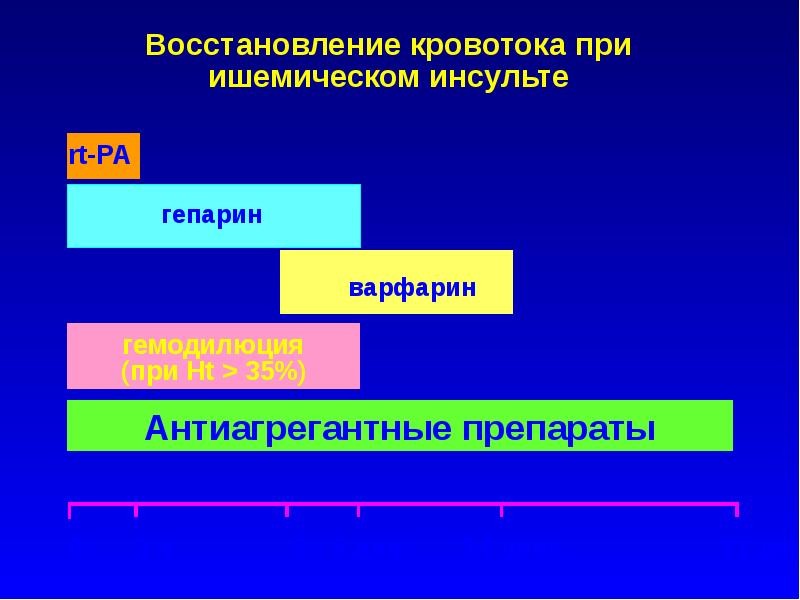
Слайд 18
Слайд 19
Описание слайда:
ОСНОВНЫЕ НАПРАВЛЕНИЯ ТЕРАПИИ ГЕМОРРАГИЧЕСКОГО ИНСУЛЬТА
Контроль артериального давления
Борьба с отеком мозга
Предупреждение повторного кровоизлияния (антифибринолитики)
Профилактика вазоспазма
Метаболическая терапия
Оперативное лечение
Слайд 20
Описание слайда:
КОНТРОЛЬ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Систолическое – 190 мм рт. cт (Haas, 1998)
25% -снижение среднего артериального давления от исходного уровня (Warlow Ch. et al., 2000)
На 15-20 мм рт.ст. выше привычных
цифр
Слайд 21
Описание слайда:
ГЕМОСТАТИЧЕСКАЯ ТЕРАПИЯ
Эпсилон-аминокапроновая кислота 3,0 – 4,5 г через 3 часа внутривенно или внутрь – не более 3-х суток
Трасилол (контрикал, гордокс)
Этамзилат натрия (дицинон)
Активация протромботического потенциала (рекомбинантный фактор VIII)
Слайд 22
Описание слайда:
ПРОФИЛАКТИКА ВАЗОСПАЗМА
Применение нимодипина (нимотоп) почти
вдвое снижает риск неблагоприятного
исхода при субарахноидальном
кровоизлиянии
Применяется перорально (30 мг 4 раза в сутки) или внутривенно
медленно (начиная с 1 мг/час довести до 15-30 мг/час через инфузомат; длительность – до 14 суток)
Слайд 23
Описание слайда:
ПОКАЗАНИЯ К ОПЕРАТИВНОМ ЛЕЧЕНИЮ НЕРАЗОРВАВШИХСЯ АНЕВРИЗМ
ВОЗРАСТ ДО 40 ЛЕТ (ожидаемая
продолжительность жизни – 75 лет);
АНЕВРИЗМЫ ДИАМЕТРОМ БОЛЕЕ
7 мм
АНЕВРИЗМЫ ЗАДНИХ
СОЕДИНИТЕЛЬНЫХ АРТЕРИЙ
ОТСУТСТВИЕ КРОВОИЗЛИЯНИЙ В
АНАМНЕЗЕ
Слайд 24
Описание слайда:
КОНТРАСТНАЯ АНГИОГРАФИЯ И КЛИПИРОВАНИЕ АНЕВРИЗМЫ
ПРОВОДЯТСЯ ДО 4 СУТОК ИЛИ ПОСЛЕ 11-12 ДНЯ ВО ИЗБЕЖАНИЕ УСУГУБЛЕНИЯ ВАЗОСПАЗМА
Слайд 25
Презентация успешно отправлена
