Лечение геморрагического инсульта с прорывом в желудочки
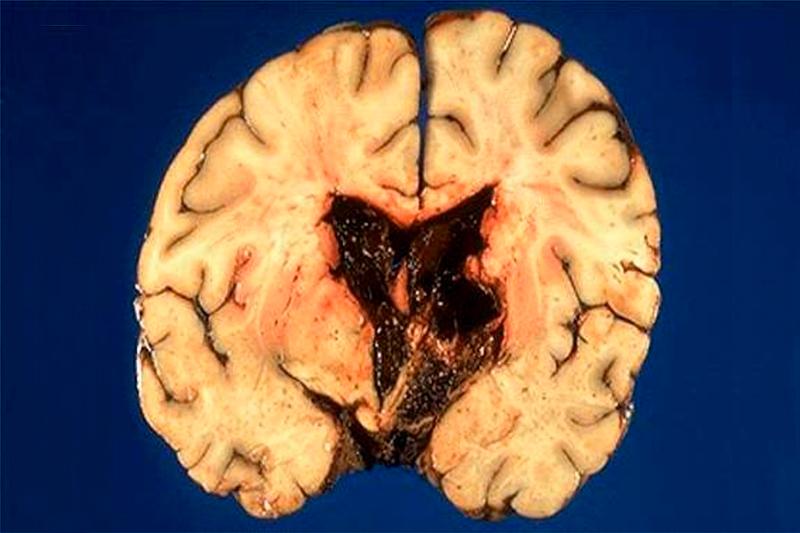
Кровоизлияние в желудочки головного мозга (вентрикулярные геморрагии) — это геморрагический инсульт с прорывом крови в желудочки, то есть внезапное нарушение церебрального тока крови с последующим образованием гематомы в желудочках головного мозга или с пропитыванием кровью нервных тканей. Это одна из наиболее часто встречаемых неврологических патологий, что являются причинами смертности.
Содержание статьи:
- Классификация кровоизлияний в желудочки головного мозга
- Причины кровоизлияний в желудочки головного мозга
- Симптомы кровоизлияния в желудочки головного мозга
- Диагностика кровоизлияния в желудочки головного мозга
- Лечение и профилактика кровоизлияния в желудочки головного мозга

Статистические данные показывают, что внутрижелудочковые кровоизлияния наблюдаются у 3% пациентов с черепно-мозговой травмой, при чем 10% всех случаев переходит в тяжелую форму. Третья часть случаев кровотечения в желудочках головного мозга обнаруживается как следствие гематомы лобной, височной долей мозга или базальных ганглиев.
Кровоизлияния внутри желудочков представляют собой смесь жидкой крови, ее сгустков и ликвора. Часто объем крови, заполняемый желудочки в результате кровоизлияния, гораздо больше, чем их нормальная вместимость, поэтому такие патологии быстро перерастают в гематомы. Внутрижелудочковые кровоизлияния способны заполнить вентрикулярную систему полностью или ее определенные полости. Кровь распределяется неравномерно в полостях желудочков. Это связано с локализацией источников кровотечения, а также с внезапно возникающими изменениями проходимости путей, которые связывают желудочки головного мозга между собой. Иногда вся вентрикулярная система или отдельные ее части могут расширяться, что и способствует образованию гематом.
Данная патология в основном наблюдается у людей старше 50 лет с выраженной артериальной гипертензией. Но в отдельных случаях возникновение кровоизлияния в желудочки головного мозга происходит из-за развития других заболеваний, не связанных с нестабильностью кровяного давления.
Классификация кровоизлияний в желудочки головного мозга
Кровоизлияния в желудочки головного мозга делят на:
- Первичные. Наблюдаются очень редко (примерно один случай из трехсот).
- Вторичные. Составляют основную массу кровоизлияний данного типа.
Кровоизлияние паренхиматозного типа делится на 3 вида:
- Кровоизлияние в боковые желудочки. При этом виде кровоизлияния страдает передняя и задняя части желудочков, реже — центральная. В этом случае может создаться синдром повышения внутричерепного давления и сдавливание ствола головного мозга кровью. Если кровотечение обширное, то порыв крови обычно происходит через зрительный бугор или хвостатое отделение. Далее кровь проникает в III желудочек через монроево отверстие и боковой желудочек соседнего полушария. Затем через сильвиев водопровод проходит отверстие Лушка и попадает в субарахноидальное пространство спинного и головного мозга.
- Кровоизлияние в III желудочек. Происходят через зрительный бугор. Иногда порыв крови наблюдается сразу в нескольких частях желудочковой системы.
- Кровоизлияние в IV желудочек.
Существует несколько вариантов кровоизлияния в желудочки головного мозга.
- Массивные кровоизлияния, которые разрушают стенки III желудочка. В таких случаях изливается очень большой объём крови, которая в сравнительно короткое время заполняет всю желудочковую систему. В мозге образуется обширный некроз. Если производится хирургическое вмешательство, то он расплющивается. Такого рода кровоизлияния приводят к смерти пациента примерно в течение суток.
- Порыв крови движется из паренхимы в боковой желудочек и заполняет сразу несколько рогов полости этого желудочка или все его пространство. Далее кровь заполняет III желудочек и боковой желудочек противоположного полушария и попадает через сильвиев водопровод уже в желудочек. При большом объеме излившейся крови увеличивается и объем мозга, это вызывает двусторонние симптомы. Течение патологии около пяти дней. Происходит разрыв серого вещества под мозолистым телом, таким образом кровь проникает из области базальных ганглиев в боковой желудочек. В данном случае большую роль играет разница в плотности белого и серого вещества.
- Кровоизлияние в III желудочек может быть вызвано медиальными паренхиматозными очагами по отношению к зрительному бугру. Симптоматика нарастает быстро, что и проводит к скорому летальному исходу. Оперативное вмешательство в таких случаях проводится крайне редко из-за малодоступности очага. Латеральные очаги имеют более благоприятный прогноз и дают возможность провести оперативное вмешательство. В таких случаях порыв крови заполняет передний или задний рог боковых желудочков и провоцирует кровоизлияние в подоболочечные пространства.
- В результате кровоизлияния боковой желудочек частично заполняется кровью при кровоизлиянии в паренхиму головного мозга. Кровоизлияние не распространяется на другие желудочки. Такие патологии чаще всего имеют длительное течение.
- Также бывают обширные паренхиматозные кровоизлияния, при которых полностью заполняется кровью боковой желудочек и происходит значительное смещение орального отдела ствола головного мозга. В результате компрессии проход в монроево отверстие сужается и полностью закупоривается, поэтому кровь не проникает дальше в III желудочек. В связи с этим значительно расширяется полость бокового желудочка в соседнем полушарии мозга. Таким образом возникает контралатеральная гидроцефалия.
- Кровоизлияние в III желудочек. В основном, кровь попадает туда из паренхимы после кровоизлияния в области зрительного бугра. В редких случаях поток крови берет свое начало в сосудистых сплетениях.
- Кровь в желудочную систему попадает из мозжечка. Нередки случаи попадания крови в III желудочек, при чем полость желудочка заполняется быстро и полностью. Такого вида кровоизлияния приводят к стремительной смерти пациента.
Существуют разные варианты классификации такого рода патологии.
Согласно одной из них выделяют четыре стадии кровоизлияния в желудочки головного мозга:
- 1 степень — незначительное количество крови скапливается вокруг сосудов. Такое кровоизлияние называют субэпендимальным. Не несет угрозы для жизни и чаще всего устраняется само по себе с истечением некоторого времени без каких-либо последствий.
- 2 степень — кровь попадает в полость желудочка, но влияет на жизнедеятельность пациента незначительно. В большинстве случаев устраняется само по себе, часто без последствий.
- 3 степень — сгусток крови попадает в желудочковый проход и закупоривает его, тем самым вызывая расширение объема желудочка по мере его заполнения кровью. Иногда устранение такой патологии происходит спонтанно, само собой. Но в ряде случаев все же необходимо хирургическое вмешательство, при котором устанавливается шунт для раскупоривания желудочкового прохода и предупреждения развития гидроцефалии. Часто наблюдается неврологическая симптоматика.
- 4 степень — кровь попадает как в желудочки головного мозга, так и в его паренхиму. Такая патология несет угрозу жизни пациента и сопровождается выраженной неврологической симптоматикой (частые судороги, развитие анемии и пр.).
Согласно другой классификации называют три стадии кровоизлияния в желудочки головного мозга:
- Субэпиндемальное — кровоизлияние под слой ткани, выстилающей внутреннюю полость желудочка. Встречается у недоношенных детей, характеризуется отсутствием симптомов неврологии.
- Субэпиндамальное-интравентрикулярное кровоизлияние в полость желудочков. Встречается у недоношенных детей, сопровождается шоковым состоянием, патологией дыхательных путей (ребенок не может самостоятельно дышать), повышением внутричерепного давления, судорогами, в отдельных случаях — комой.
- Субэпиндемальное-интравентрикулярное-перивентрикулярное — кровоизлияние, при котором пропитывается кровью не только желудочек, но также ткань, которая окружает его. Наблюдается у недоношенных детей. Для этой стадии характерен шок, судороги, патологии дыхательных путей, повышение внутричерепного давления, дисфункция стволовых отделов мозга.
Причины кровоизлияний в желудочки головного мозга
Причины образования кровоизлияния в желудочки головного мозга до конца не изучены и конкретных четких причин этой патологии тоже нет.
Среди факторов риска называют следующие:
- Артериальная гипертензия (в первичных кровоизлияниях) — это хроническое повышение артериального давления, особенно опасно при отсутствии хотя бы элементарного лечения.
- Бесконтрольный прием антиагрегантов, фибринолитиков.
- Сосудистые аневризмы — это расширение артерии, могут быть врожденными и приобретенными.
- Сахарный диабет (при этом заболевании постоянно повышается уровень глюкозы в крови, что вызывает всякого рода осложнения).
- Механическое повреждение сосудов головного мозга (травма).
- Геморрагические диатезы — это повышенная ломкость стенок сосудов.
- Онкологические заболевания — опухоли доброкачественные и злокачественные.
- Инфекционно-воспалительные процессы в тканях мозга (энцефалит).
Причин, способствующих кровоизлиянию в желудочки головного мозга много. Они в первую очередь воздействуют на нервную ткань. Первичные факторы провоцируют множественные осложнения, что и приводит к кровоизлияниям такого рода. Одним из первых таких осложнений является повышение проницаемости стенок сосудов желудочковой системы.
Симптомы кровоизлияния в желудочки головного мозга
Один из самых первых симптомов — это стремительное развитие коматозного состояния. Если порыв крови в желудочки произошел быстро, то наблюдается и стремительная потеря сознания. Если желудочковая система заполняется кровью постепенно, то и сознание утрачивается не зразу, а по истечению некоторого времени.
По мере увеличения объема крови в желудочках и возникновении отечности, потеря сознания становится более глубокой, наблюдаются расстройство дыхания, изменения пульса, вазомоторные расстройства в области лица, конечностях и в самом туловище, цианоз. Поражение головного мозга вызывает гемипрепаралич взора в противоположную сторону. Могут наблюдаться скачки температуры тела — изначально температура падает ниже нормы, но в течение суток возможно ее значительное повышение (до 40), а при попадании крови в III желудочек температура может достигнуть критических показателей — 42 градуса.
При лабораторном исследовании наблюдается повышение лейкоцитов в крови, иногда присутствует белок и сахар.
Признаком кровоизлияния в желудочки головного мозга также можно считать раннюю контрактуру. Наблюдаются периодические тонические спазмы, возникающие спонтанно или при дыхательных движениях. Тонический спазм — это состояние, во время которого голова запрокидывается назад, ноги судорожно разгибаются, а руки согнуты, сжаты в пальцах.
Если кровоизлияние произошло в боковые желудочки, то наблюдается такая клиническая картина:
- коматозное состояние развивается стремительно;
- рвота;
- нарушается частота и ритм дыхания;
- изменение ритма пульса — сначала происходит замедление, а потом учащение;
- гиперемия лица;
- обильное потовыделение;
- сильное повышение температуры тела;
- маятникообразные движения глазных яблок, когда тело находится в горизонтальном положении;
- тонические судороги во время дыхания;
- повышение сухожильных рефлексов и одновременно снижение кожных.
Кровоизлияния в желудочек чаще всего приводят к стремительному летальному исходу, так как излившаяся кровь поражает жизненно важные центры.
Диагностика кровоизлияния в желудочки головного мозга
При диагностике кровоизлияния в желудочки головного мозга проводится МРТ, КТ головного мозга, общий анализ крови (подсчет тромбоцитов), коагулограмма, мониторинг ЭКГ. Иногда производится диагностическая пункция желудочков головного мозга.
Лечение и профилактика кровоизлияния в желудочки головного мозга
Даже при подозрении на такого рода патологию пациенту необходима срочная госпитализация и проведение необходимой стандартной терапии — стабилизация дыхательной функции, артериального давления, нормализация температуры тела, введения противосудорожных препаратов, а при необходимости — и препаратов для устранения отека мозга. Терапия направлена на остановку кровотечения.
Хирургическое лечение проводится в строго индивидуальном порядке, учитывая состояние пациента и все противопоказания. Оперативное вмешательство после наступления коматозного состояния целесообразно в только в первые 10-12 часов.
Профилактика кровоизлияния в желудочки головного мозга включает, в первую очередь, своевременное лечение артериальной гипертензии, ответственный прием медицинских препаратов, лечение заболеваний свертываемости крови.
Источник
Геморрагический инсульт – это разрыв сосудов мозга и кровоизлияние в ткани головного мозга. В зависимости от локализации и обширности процесса определяется прогноз заболевания. Геморрагический инсульт случается реже, чем ишемический, но прогноз заболевания более неблагоприятный.
В Юсуповской больнице проводят лечение больных с инсультами, оказывают экстренную помощь с доставкой пациента в отделение реанимации. В больнице пациент пройдет обследование на инновационном оборудовании, получит эффективное лечение с помощью малоинвазивных методов нейрохирургии, последних разработок в области лечения инсультов, современных препаратов. Больница предоставляет комфортные палаты, диетическое питание, врачи составляют индивидуальную программу лечения и реабилитации.
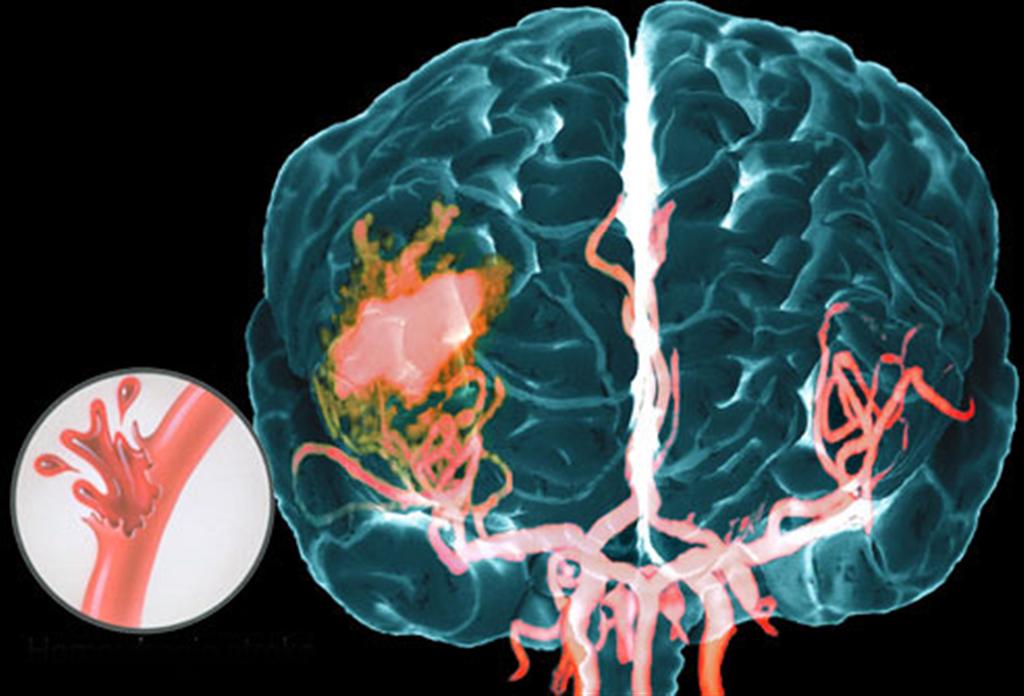
Виды геморрагического инсульта
Эффективность лечения инсульта зависит от своевременно оказанной медицинской помощи. При геморрагическом инсульте симптомы зависят от локализации очага повреждения. Встречается несколько видов геморрагического инсульта:
- Внутрижелудочковый инсульт – характеризуется разрывом сосудов и прорывом крови в желудочки головного мозга. Происходит пропитывание тканей мозга кровью или образуются гематомы в желудочках мозга. Такой инсульт чаще всего заканчивается смертью больного на 2 или 3 сутки.
- Паренхиматозный инсульт – кровоизлияние происходит в веществе головного мозга, может образоваться гематома или нервные ткани мозга напитываются кровью, в результате такого инсульта формируется неврологический дефицит тяжелой формы.
- Субарахноидальный инсульт – кровоизлияние происходит в полость между паутинной и мягкой оболочками мозга.
- Смешанные кровоизлияния – кровотечения сопровождаются изменениями, которые характерны для разных видов инсультов.
Причины
Геморрагический инсульт плохо диагностируется, хотя причины и механизм его развития хорошо изучен. Спровоцировать развитие геморроидального инсульта могут различные факторы:
- Гипертоническая болезнь, артериальная гипертензия.
- Аневризма сосудов.
- Длительный прием антикоагулянтов.
- Заболевания головного мозга, спинного мозга, сердечно-сосудистой системы, сахарный диабет.
- Врожденные дефекты сосудов.
- Болезни крови.
- Системные заболевания.
- Заболевания почек и печени.
- Алкоголизм, наркомания, табакозависимость.
- Ожирение.
- Стресс.
- Тяжелый физический труд.
- Наследственная предрасположенность.
Стойкое повышение артериального давления приводит к формированию фибриноидно-гиалинового некроза стенок артериальных сосудов и может вызвать разрыв стенок аневризмы и развитие кровотечения. Гематома сдавливает окружающие ее ткани мозга, вызывает отек мозга. Кровь из разорвавшихся сосудов может пропитывать нервные ткани мозга или под давление прорваться в желудочки мозга, субарахноидальное пространство.
Симптомы геморрагиечского инсульта
Субарахноидальное кровоизлияние сопровождается сильной головной болью, рвотой, могут начаться судороги, нарушается сознание, наблюдается синдром Терсона, появляются менингеальные симптомы. Паренхиматозный инсульт характеризуется неожиданно возникшей сильной головной болью, бледностью или покраснением лица, асимметрией черт лица, расстройством координации движения, нарушением дыхательной функции, возбуждением. Желудочковый инсульт, наиболее тяжелая форма заболевания, характеризуется быстрым ухудшением состояния больного, могут наблюдаться кровавая рвота, потеря сознания, лихорадка, судороги, кома. Желудочковый инсульт чаще всего приводит к смерти больного. В большинстве случаев геморрагический инсульт происходит в дневное время, больной неожиданно теряет сознание.
При первом осмотре врачи отмечают изменение цвета лица, высокое артериальное давление, нарушение дыхательной функции, замедленность пульса, снижение мышечного тонуса, сухожильных рефлексов. Такие симптомы характерны для первых часов после инсульта, затем происходит повышение мышечного тонуса и сухожильных рефлексов, нарушается функция органов малого таза, состояние ухудшается, больной может впасть в кому.
Отличие геморрагического инсульта от ишемического
Инсульты характеризуются одинаковыми симптомами, но имеют разные причины развития патологии. Геморрагический инсульт имеет более неблагоприятный прогноз, характеризуется развитием различных тяжелых нарушений. При ишемическом инсульте благоприятный прогноз находится в зависимости от степени поражения мозга. Для всех видов инсультов характерны следующие нарушения:
- Потеря речи.
- Паралич тела и конечностей.
- Нарушение чувствительности.
- Нарушение зрения или его полная потеря.
- Нарушение координации.
- Частичная или полная потеря слуха.
- Расстройство функции коры головного мозга.
- Высокое артериальное давление.
Последствия инсульта зависят от локализации и обширности очага поражения мозга. Геморрагический инсульт начинается остро, заболевание быстро прогрессирует, в течение первых минут или нескольких часов возможно развитие комы. При геморрагическом инсульте симптомы появляются раньше, чем при ишемическом, они более выраженные.
Лечение
Больному с геморрагическим инсультом следует оказать доврачебную помощь. Больного укладывают на кровать, расстегивают одежду, чтобы облегчить дыхание, открывают окно для доступа свежего воздуха. Голова больного должна находиться выше уровня тела. Больному следует измерить артериальное давление, пульс, при потере сознания следить за дыханием и в случае необходимости провести реанимационные мероприятия. Основная задача врачей при геморрагическом инсульте – это остановка кровотечения, поддержание дыхательной функции, работы сердечно-сосудистой системы, снятие отека мозга.
При обширном кровоизлиянии в мозг прибегают к нейрохирургическим микротехническим операциям – проводят удаление гематомы, чтобы снизить давление на ткани мозга, предупредить развитие отека мозга. Хирургическая операция при геморрагическом инсульте проводится строго по показаниям. Для уменьшения головной боли назначают обезболивающие препараты. Если причиной геморрагического инсульта была аневризма, врачи проводят операцию, для остановки кровотечения назначают больному кровоостанавливающие препараты. Нередко субарахноидальный инсульт сопровождается сужением сосудов (вторичным ангиоспазмом) и развитием ишемического инсульта. В этом случае назначают блокаторы кальциевых каналов, чтобы предотвратить сужение, спазм сосудов.
.jpg)
Последствия
Последствия геморрагического инсульта могут беспокоить больного всю оставшуюся жизнь. В зависимости от тяжести нарушений происходит восстановление, наиболее тяжелое состояние у больных с обширным геморрагическим инсультом. В зависимости от того, какое полушарие мозга было поражено, наблюдаются последствия кровоизлияния в мозг. Геморрагический инсульт правого полушария мозга:
- Частичная или полная потеря зрения.
- Нарушение мочеиспускания и дефекации.
- Парез или паралич тела, снижение чувствительности левой половины тела.
- Развитие психических расстройств.
Инсульт левого полушария мозга вызывает паралич правой стороны тела. При кровоизлиянии в область ствола мозга, мозжечка происходит потеря чувствительности, больной не может глотать, говорить, происходит частичная или полная потеря слуха правого уха, нарушается зрение, координация движений, больной не может совершать односторонние или двухсторонние произвольные движения. Нередко последствием геморрагического инсульта становится слабоумие (деменция), которая развивается постепенно.
Реабилитация
Реабилитация больного в первые 6-12 месяцев заключается в поддержании его жизненных функций, восстановлении утраченных способностей. В этот период, когда больной утратил двигательные функции, возрастает риск появления пролежней, застойных явлений. Больного несколько раз в день поворачивают, изменяют положение тела, проводят гигиенические процедуры, массаж, инструктор занимается с больным упражнениями лечебной физкультуры. В этот период времени состояние пациента контролируют несколько врачей – терапевт, невролог, кардиолог и психолог. Реабилитационные мероприятия направлены на улучшение качества жизни больного, восстановление утраченных функций.
Прогноз
Прогноз при геморрагическом инсульте зависит от тяжести поражения мозга и времени обращения за первой помощью. Если инсульт не был обширным, не поразил жизненно важные центры мозга, была оказана своевременная помощь – есть шанс вернуться к нормальной жизни. Нельзя прогнозировать продолжительность жизни больного – прогноз зависит от многих факторов:
- Возраста пациента.
- Тяжести поражения мозга.
- Сопутствующих заболеваний.
По данным статистики, более 30% больных погибает в течение нескольких недель после инсульта, более половины пациентов умирают в течение года, больше 60% пациентов становятся инвалидами. Не более 20% пациентов могут восстановиться полностью через несколько лет.
Эффективные программы реабилитации разработаны и испытаны в Юсуповской больнице. Процесс восстановления после геморрагического инсульта непредсказуемый, длительный и тяжелый. Получить консультацию по лечению и реабилитации больного можно по телефону больницы.
Источник
