Лакунарный инсульт головного мозга
Острое нарушение мозгового кровообращения имеет множество разновидностей. Большая часть несет потенциальную опасность для здоровья и жизни пациентов.
Речь идет не об одном заболевании, а о большой группе. В то же время, большая часть острых вариантов цереброваскулярной недостаточности потенциально летальна.
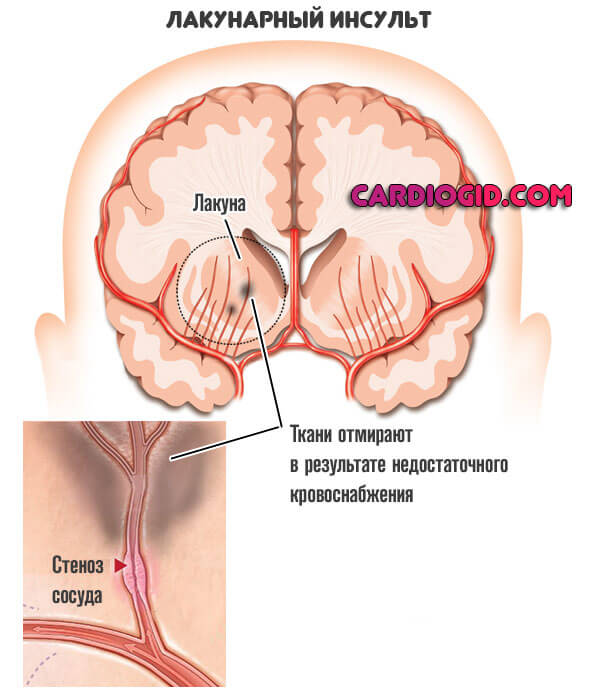
Лакунарный инсульт — это выраженное нарушение питания церебральных структур на уровне особых углублений и белом веществе головного мозга.
В отличие от прочих разновидностей патологического процесса как таковые нарушения общемозгового характера отсутствуют. Нет ни головной боли, ни тошноты, ни тем более рвоты. Потому как очаги мелкие, редко достигают в диаметре свыше сантиметра, хотя и описаны такие случаи.
Момент возникновения инсульта также не поддается описанию. Симптоматика нарастает постепенно, точно сказать, когда развилось нарушение, не получится. Часто оно формируется в ночное время суток и пациент уже просыпается в таком состоянии.
Терапия срочная, необходима госпитализация в неврологический стационар. Лакунарный инфаркт — заболевание двойственное.
При общем мягком течении процесса велика вероятность становления проблем в будущем. Осложнения включают в себя аневризмы глубоких артерий головного мозга и возможные геморрагические явления (кровотечения) в будущем.
Механизм развития и причины
В основе развития заболевания лежит стабильный выраженный рост артериального давления.
Согласно статистическим данным, профильным исследованиям, патологический процесс формируется только у пациентов с гипертонической болезнью.
В течение становления рассматриваемого инсульта, происходит нарушение движения крови по особым сосудам, локализованным в углублениях в белом веществе головного мозга. Они называются лакунами.
Далее процесс течет по классической схеме: острая ишемия (недостаток питания) и отмирание участков церебральных тканей.
В то же время, размеры очагов минимальны. Однако одиночные формы встречаются крайне редко. Чаще имеется сочетанный процесс. Отсюда вялая клиническая картина, минимальная симптоматика, преимущественно неврологического местного характера. Общемозговых признаков нет.
Причины типичны для всех форм инсульта с незначительными поправками:
- Артериальная гипертензия. В этом случае играет наибольшую роль. Выступает ключевым фактором развития лакунарного инсульта. Отличительная особенность рассматриваемого вида процесса — отсутствие четкой корреляции между возрастом и рисками.
Внимание:
Описаны многочисленные случаи становления патологии у молодых людей задолго до наступления 30 лет.
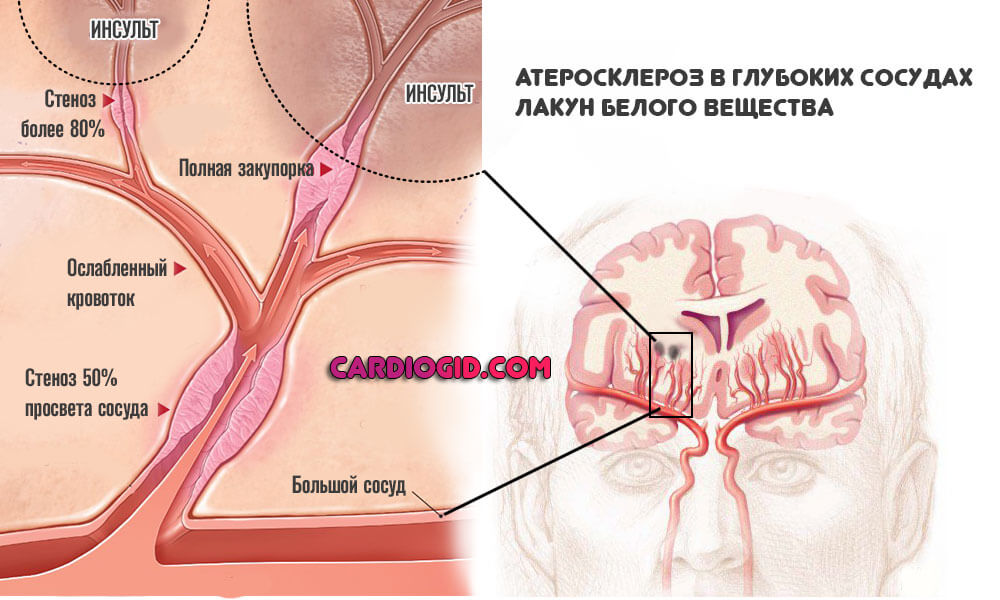
- Атеросклероз. В глубоких сосудах лакун белого вещества холестериновые бляшки не откладываются. Это еще одна особенность именно данной формы патологии. Однако артерии могут стенозироваться, сузиться.
Подобный процесс наблюдается у пациентов с большим стажем курения, лиц, злоупотребляющих алкогольными напитками, наркоманов. Стеноз трудно устраним собственными силами, требуется медицинская помощь.
- Сахарный диабет. Строго говоря, сам по себе не провоцирует лакунарный инсульт и даже не участвует в механизме его формирования прямым образом. Оказывает косвенное влияние. Потому как на фоне течения развивается вторичный атеросклероз.
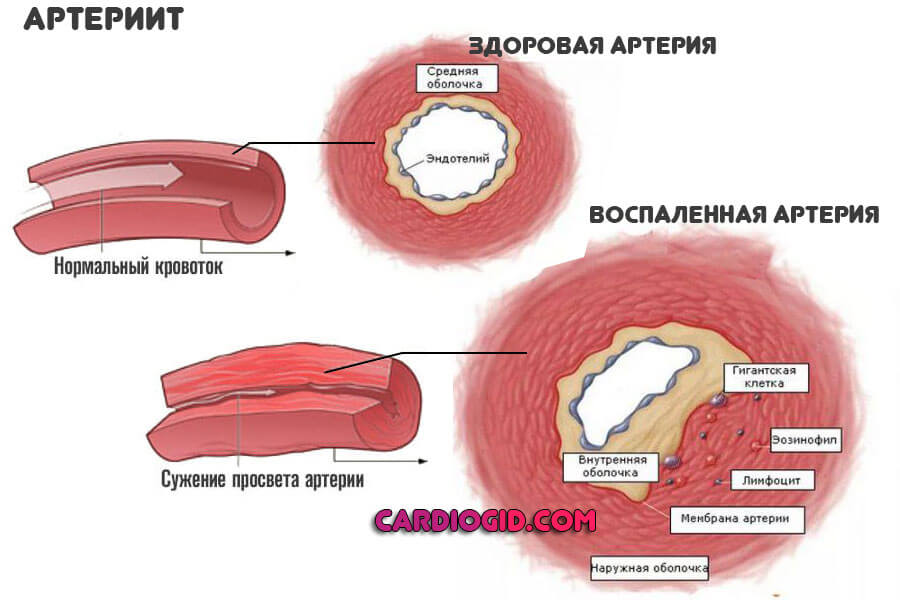
- Артериит. Воспаление стенки сосуда. Может быть инфекционным или же аутоиммунным (много реже). Само по себе заболевание нечасто встречается. Вне качественного лечения артерии заращиваются, просвет суживается.
После перенесенного лакунарного инсульта восстановление мозговой трофики идет долго. В отличие от прочих локализаций, в данной формирование побочной кровеносной сети происходит медленно. Потом воспаления лечатся срочно, возможны рецидивы и смерть пациента.
- Генетические отклонения, врожденные аномалии сосудов. Поскольку речь о лакунарных структурах, на МРТ или КТ их не видно. Обнаружить аномалию практически невозможно.
- Тромбоз. Образование кровяных сгустков. Они закупоривают артерии, нарушают трофику (питание), приводят к гибели нервных скоплений.
Факторы используются специалистами для обнаружения этиологии процесса и назначения лечения, которое может повлиять на первопричину.
Клиническая картина
Лакунарный ишемический инсульт имеет массу вариантов течения.
Ключевая особенность патологического процесса заключается в крайне скудной симптоматике, которая обуславливается точечным поражением отдельных церебральных структур.
Всего выделяется более 10 типов или синдромов или комплексов. Чаще встречаются такие (по мере возрастания: от самого редкого до наиболее распространенного).
- Большая часть прочих случаев приходится на классическую моторную разновидность. Лакунарный инсульт головного мозга сопровождается параличом конечностей и всей половины тела, противоположной локализации поражения.
Страдают также и мимические мускулы. Прочих неврологических явлений нет. Это единственный симптом.
Возможны парезы — нарушения чувствительности при почти полностью сохранной двигательной активности.
- Чувственный вариант. Пациент утрачивает способность тактильно распознавать предметы, явления, внешние стимулы. Болевые, температурные реакции и прочие раздражители не воспринимаются.
Это временно, продолжается оно от нескольких суток до пары месяцев. В рамках реабилитации чувствительность полностью восстанавливается. Встречается подобная форма у 25% пациентов.
- Гипотонический тип. Наблюдается в 10-15% клинических ситуаций. Сопровождается падением мышечной силы.
Мускулы становятся дряблыми, плохо сокращаются, что делает передвижение и физическую активность если не невозможной, то затруднительной.
С одной стороны вероятен парез или паралич. Координация несущественно отклоняется от нормы, что проявляется в ходе специальных тестов и стандартных неврологических исследований.
- Нарушения координации и частичные параличи. Отклонение проявляется несколькими путями. Наблюдается неловкость в руках, невозможность выполнять мелкие точные движения.
Нередка речевая дисфункция: структура высказываний правильная и логичная, однако возможна заторможенность или же нечеткость артикуляции. Из-за недостаточной чувствительности и управляемости мимическими мышцами, языком.
Описаны случаи паралича шеи, потому пациент не в силах держать голову, руки и ноги с одной стороны. Встречаемость дизартрической формы — 10% и менее.
Еще реже встречаются другие признаки лакунарного инсульта головного мозга:
- Паркинсонический. Если страдает экстрапирамидная система. Возникают типичные симптомы, основной из которых — мышечная ригидность. Мускулы в гипертонусе, спазмированы, но слабы. При этом пациент не способен нормально передвигаться, быстро утомляется.
- Недержание мочи, императивные позывы опорожнить полый орган. Также единственный симптом патологического процесса в котором заподозрить признак инсульта сложно даже квалифицированным врачам.
- Дискинетическая форма. Сопровождается мышечной слабостью при сохранности чувствительности и моторной активности. Больные вынуждены ходить мелкими приставными шагами, чтобы не упасть. Движения руками вялые, неточные, человек не может удержать предмет на весу.
Основные симптомы определяются нарушением моторного компонента. При этом речь и работа органов чувств не страдает, интеллектуально-мнестическая составляющая тоже.
Клиническая картина развивается постепенно, в течение нескольких часов, реже двух суток.
Точный момент не понятен. Часто в ночное время, пациент уже просыпается с признаками острого нарушения церебрального кровотока.
Общая тяжесть отклонений незначительна, если сравнивать состояние с прочими формами инсульта.
Диагностика
Лакунарный инфаркт головного мозга подтверждается в стационаре, в амбулаторных условиях сделать что-либо невозможно, состояние сложное для оценки. Профильный специалист — невролог.
Стандартная схема пациентов следующая:
- Устный опрос. При сохранности речи. Если наблюдаются нарушения, нужно поговорить с родственниками. Типичные жалобы фиксируются, объективизация симптомов позволяет составить полную клиническую картину и сопоставить ее с известными выкладками. Выдвинуть гипотезы.
- Сбор анамнеза. Играет не меньшую роль. Необходим для быстрой оценки вероятной этиологии процесса. Всегда у пациентов имеет место артериальная гипертензия.
- Измерение давления и частоты сердечных сокращений. Первый показатель стабильно изменен в большую сторону, второй может быть в норме. Зависит от состояния кардиальных структур.
- Энцефалография. Используется для исследования мозговой активности в различных участках. При лакунарном инсульте сигналы от очага ослабевают, но незначительно. Врач должен обратить внимание на любые отклонения, и не принять их за погрешность.
- МРТ-диагностика. Большого смысла не имеет даже с контрастным усилением гадолинием. Однако при достаточном размере пораженной области обнаруживается очаг гипоинтенсивного сигнала, что может расцениваться как верифицирующий (подтверждающий) признак. Примерно в 60% случаев томография не дает никакого результата.
- Допплерография сосудов головного мозга, дуплексное сканирование. Для выявления скорости и качества кровотока.
По мере необходимости назначаются дополнительные исследования. На усмотрение специалиста.
Лечение
Терапия строго в стационарных условиях. По крайней мере, в первые несколько дней. До стойкой коррекции состояния. Назначаются препараты ряда фармацевтических групп:
- Тромболитики. В первые 4-8 часов от начала патологического процесса. Фибринолизин или стрептокиназа. Растворяет сформировавшиеся кровеносные сгустки. Не позволяет прогрессировать гемодинамическим нарушениям.
- Антиагрегантные медикаменты. Предотвращают дальнейшее развитие тромбов. Аспирин-Кардио или Гепарин, возможны прочие наименования.
- Диуретики быстрого действия. Например, Фуросемид или осмотические мочегонные — Маннитол в ограниченных количествах. Лекарства предотвращают отек головного мозга и возможные летальные последствия на фоне этого неотложного состояния. Для длительного использования не подходят, оказывают негативное влияние на сердце и сосуды.
- Цереброваскулярные медикаменты. Нормализуют питание головного мозга. Пирацетам или Актовегин. Курс терапии этими средствами продолжают и после окончания острого периода.
- Ангиопротекторы. Укрепляют стенки сосудов, увеличивают их эластичность. Наименования подбираются специалистом.
Также используются такие медикаменты:
- Противогипертензивные. Снижают артериальное давление. Ингибиторы АПФ, антагонисты кальция, бета-блокаторы. Медикаменты центрального действия. Назначаются строго врачом, обычно к работе привлекается кардиолог для определения наиболее безопасного сочетания. Резистентные формы гипертензии не купируются монотерапевтическими методами. Нужна группа препаратов.
- Седативные средства. Легкие, можно использовать транквилизаторы для уменьшения тревожности.
Одних таблеток будет мало. Требуется коррекция рациона (лечебный стол №10), по возможности рекомендуется проконсультироваться с диетологом, отказ от курения, алкоголя, тем более психоактивных веществ, наркотиков.
Физическая активность приводится в норму, она должна быть адекватной уровню развития человека, значительно ниже потенциального предела. Показан сон не менее 7 часов за ночь, избегание стрессов, освоение методик релаксации.
Реабилитационный период составляет 2-3 месяца. Это рекордно короткое время для инсульта. Позитивная черта — возможность полного восстановления без неврологического дефицита даже в наиболее сложных клинических случаях.
Составные компоненты этого ответственного периода:
- Применение медикаментов. Используется триада групп препаратов: цереброваскулярные для стабилизации церебрального кровотока, противогипертензивные, в рамках снижения артериального давления, ангиопротекторы, чтобы укрепить сосуды.
- Лечебная физкультура. Пациенты с перенесенным лакунарным инсультом редко находятся в столь тяжелом положении, что не могут двигаться. Рекомендуются активные упражнения, пассивные применяются в первые дни, чтобы нормализовать трофику в парализованных конечностях. В этом случае движения совершает помощник.
- Массаж. В рамках нормализации трофики рук и ног, восстановления периферического кровотока.
Постепенно пациент должен начинать ходить сам, сначала с помощью медицинского персонала, затем без нее.
Госпитальный период продолжается порядка 1-2 недель. Возможно направление в центр реабилитации, это еще 2-3 недели. Затем с понятными рекомендациями человек отправляется восстанавливаться дома.
При грамотном и ответственном подходе, соблюдении советов специалиста, есть все шансы на полную компенсацию нарушения.
Прогноз
Инсульт лакунарного типа считается единственным исключением (если не брать в расчет транзиторную ишемическую атаку), редко приводящим к летальному исходу и инвалидности пациента.
Есть шансы полностью восстановиться. Особенно, если имеются благоприятные факторы. Это: молодой возраст, отсутствие соматических патологий, эндокринных, сердечнососудистых в анамнезе, артериальная гипертензия не стойкого характера, хорошо реагирующая на лечение.
Дополнительно — положительный ответ на медикаментозную терапию, минимальный неврологический дефицит.
Общая выживаемость составляет 90% и более. Летальность не превышает 5-8%. Большинство случаев сопряжено с несвоевременным обращением в стационар.
Согласно исследованиям, коррекция должна начаться в первые 6, максимум 8 часов. Затем риски выше на 10-20%.
Патология коварна не своими симптомами и текущими опасностями, а вероятным результатом в среднесрочной и длительной перспективе.
Возможные последствия
Осложнения в момент начала самого патологического процесса почти не развиваются, что с одной стороны облегчает состояние больного и ход лечения, с другой — может направить неопытного специалиста на ложный путь.
Наиболее очевидное последствие лакунарного инсульта — стойкий неврологический дефицит уже после реабилитации. Обычно не когнитивного, а моторного характера: двигательные дисфункции. Но это сравнительно редкое явление.
Подспудно развиваются сосудистые проблемы. Артерии нечасто деструктурируются. Чаще некоторый кровоток сохраняется. Давление растет, стенка истончается, ослабевает.
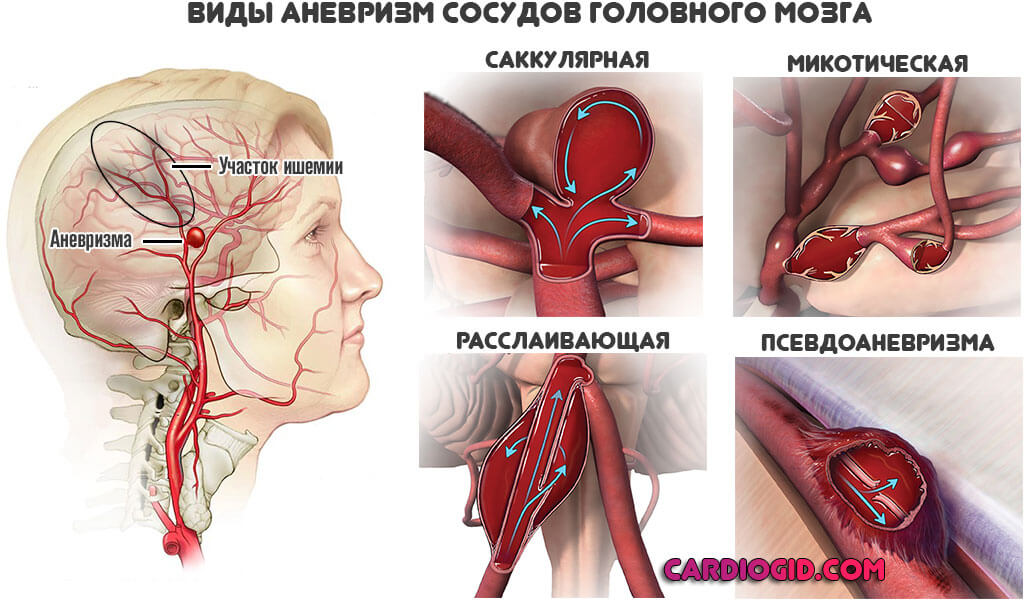
Развиваются аневризмы — выпячивание мешкообразного характера. Редко одиночные, чаще в процесс вовлекается сразу группа сосудов. В определенный момент происходит разрыв и истечение крови в мозговое пространство.
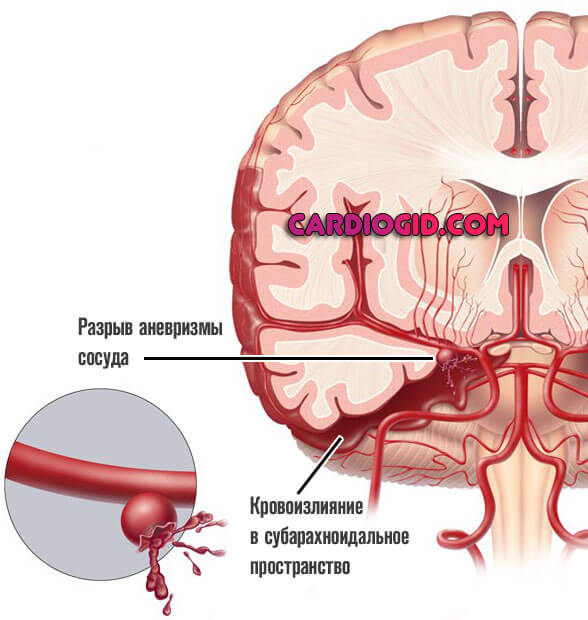
Заканчивается это уже геморрагическим лакунарным инсультом, который протекает в разы тяжелее и приводит к тяжелой инвалидности и дефектам. Превенция опасных для жизни и здоровья осложнений входит в состав лечения.
Аневризмы лакунарных сосудов определить крайне трудно, но в один момент они не формируются. Требуется время. Потому врачи назначают церебропротекторы, препараты для повышения эластичности сосудов, противогипертензивные. Это, в том числе, мера по предотвращению неочевидных итогов.

Инсульт в лакунах головного мозга — редкая и сравнительно легкая форма цереброваскулярной недостаточности. Терапия проводится в стационаре. Риски все равно присутствуют, но перспективы полного излечения почти максимальны.
Источник
Лакунарный инсульт развивается в результате ишемического поражения тканей на фоне закупорки сосудов в глубинных слоях мозга. Последствия данного патологического состояния крайне тяжело подаются прогнозированию.
У одних пациентов наблюдается полное восстановление утраченных функций, в то время как у других остаточные неврологические нарушения сохраняются на всю оставшуюся жизнь. Однако эта форма инсульта сопряжена с высоким риском появления повторной ишемической атаки мозга в будущем. Наиболее часто это расстройство развивается у людей старше 60 лет.
Особенности патологии

Свое название лакунарная разновидность инфаркта получила из-за особенностей изменений в тканях мозга, наблюдающихся на фоне данной патологии.
Характерные очаги формируются в глубоких тканях мозга, в т. ч.:
- в белом веществе;
- в зрительном бугре;
- во внутренней капсуле;
- в варолиевом мосте;
- в мозжечке.
При этом кора больших полушарий, которая отвечает за мыслительные процессы, не страдает. Из-за нарушения мозгового кровообращения в структуре тканей формируются очаги, размер которых варьируется от 1 до 20 мм. Подобные образования имеют округлую или неправильную форму. На фоне данных изменений могут формироваться микроаневризмы, которые в будущем способны спровоцировать кровоизлияния.
Классификация
В зависимости от характера нарушений, возникающих на фоне поражения тканей мозга, лакунарный инисульт может быть следующих типов:
- моторной;
- сенсорной;
- дизартрической;
- атаксической.
Клинические проявления заболевания и его прогноз во многом зависят от типа инсульта.
Причины патологии
В большинстве случаев лакунарная разновидность инсульта является результатом длительного течения у больного артериальной гипертонии. Частые резкие скачки давления и кризы без направленной терапии создают условия для нарушения мозгового кровообращения.
Другой распространенной причиной появления инсульта считается атеросклероз сосудов. Данное нарушение сопровождается формированием холестериновых бляшек. Эти образования сначала сужают просвет сосудов, замедляя кровоток. В дальнейшем сосуды могут быть полностью блокированы. Это ведет к тому, что ткани мозга начинают испытывать дефицит кислорода и питательных веществ. Из-за этого наблюдается появление выраженных очагов повреждения тканей.
Часто развитие ишемического поражения мозга наблюдается на фоне сахарного диабета, сопровождающегося выраженными нарушениями электролитного и углеводного обмена.
Кроме того, нередко ишемическое поражение структур мозга такого типа наблюдается на фоне воспалительного поражения кровеносных сосудов, вызванного патогенной микрофлорой или аллергической реакций.
Выделяется ряд факторов, которые оказывают влияние на состав и свертываемость крови и повышают риск развития лакунарного поражения мозга.
К таким факторам относятся:
- обширные ожоги;
- травмы;
- обезвоживание организма;
- тромбозы;
- вегето-сосудистая дистония;
- нерациональное питание;
- длительный стаж курения;
- патологическое пристрастие к спиртным напиткам;
- работа на вредных производствах;
- проживание в экологически неблагоприятных зонах.
Данное ишемическое поражение структур головного мозга может возникнуть на фоне наследственной предрасположенности к подобным патологиям. Люди, имеющие близких кровных родственников, страдающих подобным нарушением мозгового кровообращения, находятся в особой группе риска его развития.
Симптомы и виды лакунарного инсульта
Часто лакунарный инсульт головного мозга протекает без каких-либо клинических проявлений. Бессимптомный вариант патологии наблюдается примерно у трети пациентов. В остальных случаях клинические признаки такого патологического состояния, как лакунарный ишемический инсульт, зависят от типа его течения.
Наиболее часто встречается моторный изолированный вариант патологии, при котором характерные лакуны формируются внутри моста и капсулы. Проявляется данное нарушение параличом на стороне, противоположной от места расположения лакуны. Нарушение чувствительности нередко присутствует только в одной конечности или в половине лица.
Несколько реже встречается изолированный сенсорный инсульт головного мозга. В данном случае области повреждения появляются в вентральном таламическом нервном узле. Подобный вариант течения патологии встречается в большинстве случаев только у пожилых людей, перешагнувших 70 -летний возрастной рубеж.
Патология может проявляться такими симптомами, как:
- невозможность распознать температуру окружающих предметов;
- нарушения работы мышечно-суставного аппарата;
- потеря осязания.
При таком варианте течения патологии характерные проявления заболевания могут наблюдаться в области головы, конечностей и туловища. В этом случае происходит быстрое восстановление после инсульта.
Относительно редко встречается астенический лакунарный инсульт головного мозга. При таком течении наблюдаются:
- нарушение координации движений;
- пирамидные расстройства;
- снижение мышечного тонуса конечностей.
При дизартрическом варианте характерные очаги при проведении магнитно-резонансной томографии (МРТ) определяются в области моста мозга. Подобные изменения становятся причиной появления неловкости при движениях руками.
Кроме того, развитие лакунарного инсульта может сопровождаться такими проявлениями, как:
- частые позывы к мочеиспусканию;
- недержание мочи;
- нарушение координации движений;
- вынужденная ходьба мелкими шагами;
- ухудшение памяти.
Чаще лакунарные инсульты происходят в ночное время. Перед тем как человек отходит ко сну, у него могут быть жалобы на боли в голове. Наутро, если развивается инсульт, у пациента появляются характерные признаки поражения мозга. При этом данная разновидность патологии не сопровождается нарушениями сознания, зрения и речи, т. к. она не затрагивает кору головного мозга.
Лакунарный инсульт: диагностика
При появлении признаков развития инсульта пациенту необходимо обратиться за консультацией к неврологу. Кроме того, может потребоваться обследование у кардиолога и ряда других узконаправленных специалистов. Сначала врач собирает анамнез и проводит внешний осмотр и неврологические тесты.
Для уточнения диагноза нередко выполняются следующие исследования:
- общий и биохимический анализы крови;
- транскраниальная доплерография;
- КТ;
- МРТ.
После проведения комплексного обследования может быть назначено лечение.
Лечение
Терапия лакунарного инсульта проводится консервативными методами. В первую очередь подбираются препараты, позволяющие стабилизировать работу сердечно-сосудистой системы и подавить активность первичной патологии, которая вызвала ишемическое поражение тканей мозга. Кроме того, прописываются средства, помогающие устранить симптомы и снизить риск повторного инсульта.
В схему лечения могут вводиться:
- средства для устранения артериальной гипертензии;
- ноотропы;
- ангиопротекторы;
- диуретики;
- антиагреганты;
- антидепрессанты;
- статины.
Для снижения риска повторного инсульта пациентам могут быть рекомендованы высокие дозы Аспирина. Кроме того, больному необходимо нормализовать режим работы и отдыха, выделяя не менее 8-9 часов на ночной сон. Желательно спать и в полуденное время.
Нужно бросить курить и избегать стрессовых ситуаций.
Для быстрого восстановления пациенту необходимо соблюдать диету. При этом патологическом состоянии рекомендован стол №10. Данная диета предполагает исключение сладких, острых, жирных, соленых и жареных блюд, а также спиртных напитков и кофе.
При наличии двигательных расстройств в рамках реабилитации может быть показан курс массажа и ЛФК.
Профилактика
Существует ряд правил, соблюдение которых позволяет снизить риск развития лакунарного инсульта. Людям старше 35 лет необходимо отказаться от всех вредных привычек.

Обязательно нужно придерживаться правил здорового питания, включая в рацион нежирные сорта мяса и рыбы, а также овощи и фрукты. Важны и регулярные физические нагрузки. Для снижения риска развития инсульта рекомендуется часто бывать на свежем воздухе. Обязательно нужно следить за весом и не допускать появления лишних килограммов.
Необходимо проходить плановые обследования. При наличии повышенного давления нужно принимать препараты для его нормализации. Некоторым пациентам требуется прием лекарств, предупреждающих появление атеросклеротических бляшек и тромбов.
Последствия лакунарного инсульта
После перенесенного инсульта в мозге формируются полости, заполненные жидкости. Такие образования представляют угрозу для жизни и не становятся причиной появления дополнительных неврологических нарушений. В то же время у людей, которые в прошлом перенесли инсульт данного вида, велика вероятность его рецидива.
В редких случаях наблюдаются отсроченные осложнения на фоне множественных лакун, выраженные сосудистой деменцией, т. е. снижением интеллекта, эмоциональной лабильностью и т. д. Если своевременно не принять меры, велика вероятность утраты человеком способности к самообслуживанию.
Осложнения и прогноз
У пациентов, у которых инсульт случился единожды, прогноз благоприятный. Нарушения чувствительности и другие проявления исчезают в течение 3-6 месяцев. Лишь в редких случаях сохраняются остаточные явления, которые не сказываются на возможности ведения полноценного образа жизни.
Хуже прогноз при наличии множественных случаев инсульта и расположении лакун около ствола головного мозга. Велика вероятность остановки дыхания и нарушения работы сердца. Кроме того, сохраняется риск развития стойких параличей. При таком течении патологии возможен летальный исход.
Источник
