Лакунарный инфаркт в левой гемисфере мозжечка
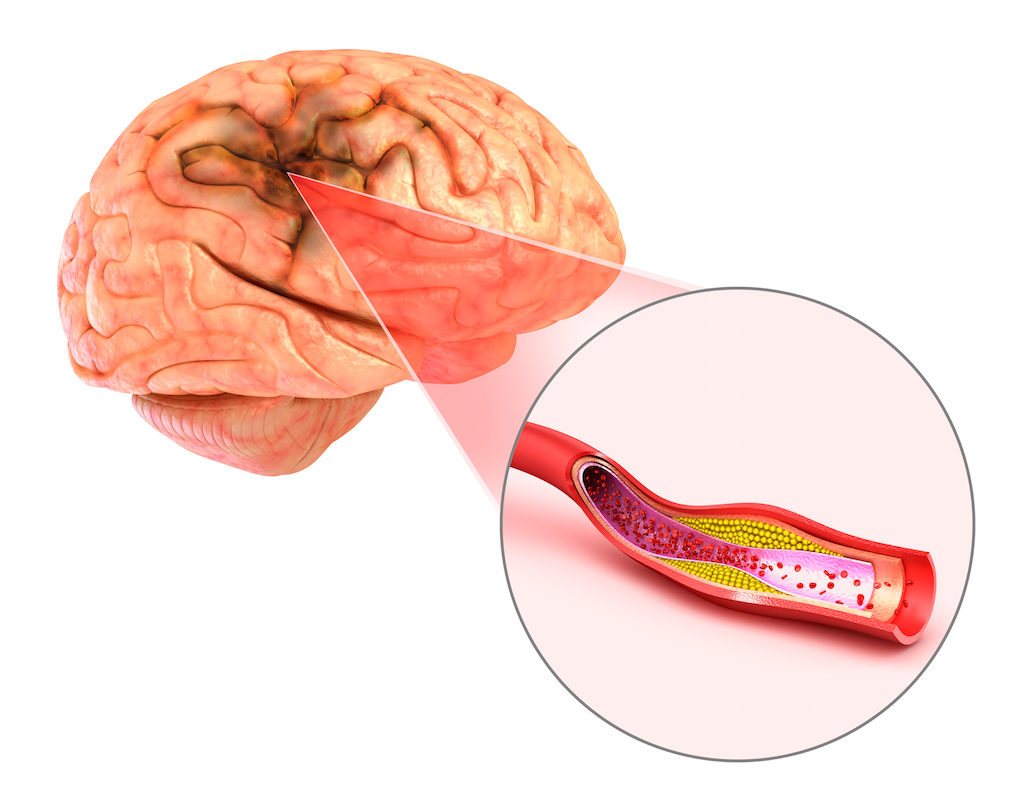
У многих людей слово “инсульт” или “инфаркт мозга” ассоциируется с яркой симптоматикой и тяжелыми, часто необратимыми, последствиями. Однако существуют и такие нарушения тока крови в головном мозге, которые не проявляются параличами или нарушениями речи, такими характерными для инсульта симптомами. К таким нарушениям кровообращения и относится лакунарный инфаркт. Но нужно отметить, что даже бессимптомный инсульт может быть коварным и привести к тяжелым последствиям.
Лакунарный инфаркт головного мозга: что это такое?
Это один из видов инсульта, то есть острого нарушения кровообращения в головном мозге, который характеризуется наличием очагов отмирания ткани мозга (некроза) небольших размеров, расположенных глубоко в тканях больших полушарий или ствола головного мозга. Такой размер некроза определяется небольшим диаметром сосудов, закупоренных тромбом или эмболом (при ишемическом инсульте) или же поврежденных разрывом истонченной стенки (при геморрагическом инсульте). Чаще всего возникает именно лакунарный ишемический инфаркт, а не геморрагический.
Так как диаметр поврежденных сосудов незначителен, изменения в головном мозге часто обнаруживают случайно, при обследовании по поводу других заболеваний. Если участок некроза имеет малый диаметр, то даже современная магнитно-резонансная томография неспособна визуализировать его. А некроз размером более 20 мм встречается крайне редко и получил название гигантского.
Классификация
Данное нарушение мозгового кровообращения подразделяют в зависимости от того, в сосудах какого бассейна кровоснабжения головного мозга произошла катастрофа. Всего существует два сосудистых бассейна: каротидный и вертебробазилярный. Таким образом, существует два вида инфаркта головного мозга:
- лакунарный инфаркт в области базальных структур – возникает при нарушении кровотока в вертебробазилярном бассейне;
- инфаркт в области больших полушарий – появляется при нарушении каротидного кровообращения.

Основные причины
Причины развития инсультов, в том числе лакунарного, очень индивидуальны. Патология, которая вызвала лакунарный инфаркт мозга у одного человека, может никогда не вызвать таких проблем у другого. Однако нужно знать, что перечисленные ниже факторы риска развития инсульта требуют консультации врача с целью их коррекции и предотвращения развития тяжелых последствий. К основным причинам лакунарного инфаркта относятся:
- повышенное артериальное давление (гипертоническая болезнь);
- чрезмерная масса тела;
- атеросклероз – повышение уровня холестерина с отложением жировых бляшек на стенке сосуда;
- васкулит – воспаление стенки сосудов;
- сахарный диабет;
- нарушение сердечного ритма (аритмии);
- ишемическая болезнь сердца.

Общие клинические проявления
Как уже было отмечено выше, лакунарный инфаркт часто проходит бессимптомно, не вызывая у пострадавшего никаких неудобств. Но при наличии более крупных очагов некроза может развиваться стертая симптоматика, которая склонна к постепенному нарастанию при увеличении размера поврежденной мозговой ткани.
Для всех видов лакунарного инсульта характерными являются такие особенности:
- наличие гипертонической болезни в анамнезе;
- частое начало в ночное время;
- постепенное нарастание очаговой симптоматики;
- быстрое восстановление в течение 6 месяцев, во время которого также возможно развитие повторных лакунарных инфарктов.
Клинические проявления в зависимости от локализации
Кроме размера повреждения, симптомы также зависят от того, в каком бассейне кровоснабжения головного мозга произошло нарушение кровообращения: каротидном или вертебробазилярном.
Так, если произошла закупорка сосуда в каротидном бассейне, характерным будет медленное, в течение нескольких часов или даже дней, нарастание очаговой симптоматики: легкая слабость в мышцах конечностей, лица, которая сменяется более сильной (парезы), нарушение чувствительности кожи. Такие изменения обычно возникают изолированно, то есть только на одной руке или ноге, или же только на лице. Также они склонны к быстрому восстановлению, примерно через полгода чувствительность и двигательные функции полностью возвращаются в норму.
Если же произошли изменения в вертебробазилярном бассейне, пациент испытывает головокружение, головную боль, тошноту, редко – рвоту. Развитие парезов и нарушение чувствительности не характерно.
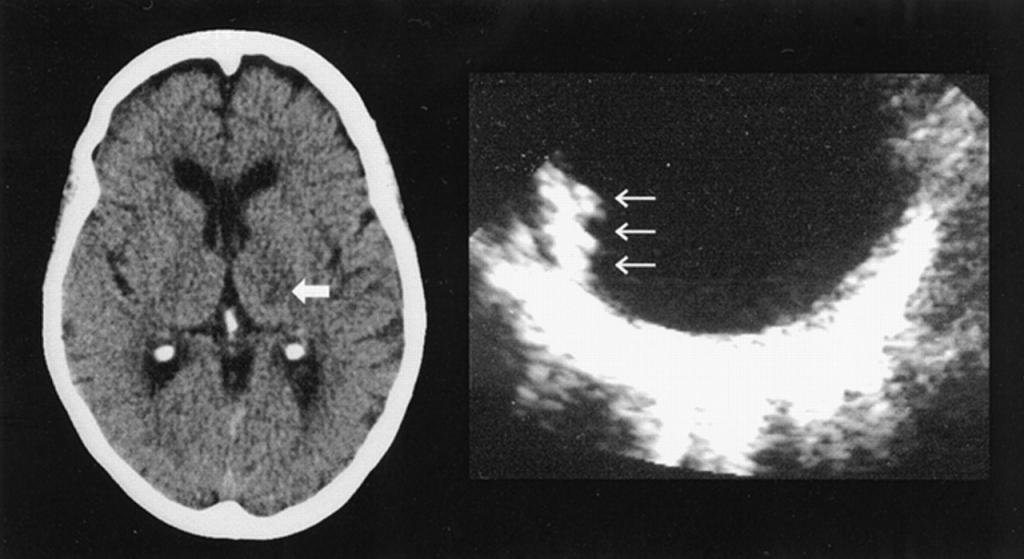
Диагностика
Определить очаг лакунарного инфаркта в головном мозге довольно трудно, учитывая его маленький размер и частое отсутствие или незначительность симптомов, которые и заставляют больного обратиться к врачу. Поэтому такой очаг визуализируется только при его размерах более 15 мм. Часто это происходит спонтанно, при обследовании по поводу других заболеваний.
Основные методы визуализации головного мозга при любом инсульте, в том числе и лакунарном:
- Компьютерная томография.
- Магнитно-резонансная томограмма – наиболее современный и эффективный метод для визуализации небольшого очага инсульта в головном мозге.

Последствия заболевания
Так как лакунарный инсульт характеризуется своим, в большинстве случаев бессимптомным течением, часто его диагностика, а следовательно, и своевременное лечение затруднены, что приводит к развитию осложнений. Среди основных последствий лакунарного инфаркта головного мозга выделяют как те, что возникают в кратковременный срок после инфаркта (первые полгода), так и более отдаленные последствия.
В первые шесть месяцев может возникнуть прогрессирование сосудистых нарушений с развитием более тяжелого инсульта, повторные лакунарные инсульты.
Среди более отдаленных последствий, которые развиваются спустя несколько лет после эпизода лакунарного инсульта, наиболее часто встречаются сосудистая деменция, то есть слабоумие, и нарушения психического здоровья. Это проявляется резкими перепадами настроения, изменением поведения вплоть до полной невозможности самообслуживания.
Основным исходом лакунарного инфаркта, не представляющим опасности, является образование кисты головного мозга. Это полость круглой формы, заполненная жидкостью. Именно ее визуализация на МРТ подтверждает перенесенный в прошлом лакунарный инсульт.
Принципы лечения
Лечение лакунарного инфаркта проводится в отделении неврологических болезней. Должно проводиться не только лечение непосредственно нарушения мозгового кровообращения, но и терапия факторов риска, которые привели к его развитию, восстановление нервной ткани, профилактика рецидивов лакунарного инсульта и предотвращение развития отдаленных последствий и осложнений.
Терапия нарушения кровообращения
Лечение непосредственно лакунарного инсульта зависит от его вида. При ишемии, то есть закупорке тромбом, применяются антиагреганты (препятствуют склеиванию тромбоцитов и образованию тромба) и антикоагулянты (предотвращают образование факторов свертываемости – белков, сгущающих кровь). Основной антиагрегант – ацетилсалициловая кислота, антикоагулянт – гепарин, варфарин.
При геморрагическом инсульте терапия направлена на остановку кровотечения в паренхиму головного мозга из разорванного сосуда. Для этого применяют ингибитор фибринолиза – альфа-аминокапроновую кислоту.
Иногда при обнаружении значительного стеноза артерии (больше 80 %) и большом очаге некроза показано нейрохирургическое вмешательство. Но хирургия – большая редкость у больных с лакунарным инфарктом.

Устранение факторов риска
Так как практически в 100 % случаев развитие лакунарного инсульта сопровождается повышением артериального давления, необходимо проводить медикаментозную терапию для его снижения. Однако следует помнить, что снижение давления должно быть постепенным и не очень значительным. В стационаре чаще всего в этих целях применяется магнезия, также возможно использование ингибиторов АПФ (“Каптоприл”, “Эналаприл”), мочегонных (“Фуросемид”), блокаторов кальциевых каналов (“Нифедипин”, “Верапамил”).
Для профилактики повторных ишемических инсультов при наличии у больного повышенного уровня холестерина в крови применяются препараты для его снижения. Наиболее эффективной является группа статинов (“Аторвастатин”, “Ловастатин”). Стоит отметить, что для достижения эффекта необходимо также придерживаться диеты, а препараты принимать систематично.
Если же у больного присутствуют заболевания сердечно-сосудистой системы, необходима консультация кардиолога, который подберет необходимые лекарства. Например, при аритмии помимо применения антиаритмических препаратов, необходимым также является прием антикоагулянтов для профилактики повторных тромбозов и эмболий.
Препараты для восстановления нервной ткани
Чтобы укоротить восстановительный период после лакунарного инсульта и обеспечить полное восстановление нервной системы, применяют такие препараты, как:
- ноотропы – улучшают кровообращение в головном мозге, увеличивают доставку кислорода к нервным клеткам и ускоряют обмен веществ (“Церебролизин”);
- поливитаминные комплексы – особенно витамины группы В, которые оказывают благоприятное воздействие на нервы, в частности на их оболочку;
- средства для укрепления сосудистой стенки – “Трентал”.
Прогноз
Прогноз при развитии лакунарного инсульта при своевременной диагностике благоприятный, характерно быстрое и полное восстановление. Однако рецидивы инсульта, наличие множества очагов поражения уменьшают шансы на полное восстановление.
Существуют данные, что спустя 10 лет после перенесенного лакунарного инсульта в живых остаются лишь 30 % больных, у многих из которых определяются признаки сосудистой деменции.
Многих также интересует вопрос: можно ли работать с лакунарным инфарктом головного мозга? Во время лечения и реабилитационного периода стоит отказаться от повышенных умственных и физических нагрузок, так как это может привести к рецидиву инфаркта или же развитию в дальнейшем неблагоприятных последствий (слабоумия, нарушений психики).
Можно сделать вывод, что такая, с первого взгляда, незначительная патология, как лакунарный инсульт, может привести к необратимым последствиям при отсутствии своевременной диагностики и лечения. Поэтому данной патологии должно уделяться особое внимание неврологов и лучевых диагностов, а человек, который почувствовал у себя перечисленные выше симптомы должен не откладывать, а немедленно обратиться за квалифицированной помощью. Ведь наше здоровье в наших руках!
Источник
Актуальность. В структуре цереброваскулярных заболеваний частота инфарктов мозжечка варьирует от 0,5 до 1,5% от всех инфарктов головного мозга, смертность при них превышает 20%. Случаи кровоизлияний в мозжечок составляют около 10% всех внутричерепных кровоизлияний, летальность при них достигает 30% и более. Тем не менее, инсульты в области ствола мозга и мозжечка относятся к наименее изученным вопросам сосудистой патологии головного мозга. Многообразие клинических проявлений мозжечковых инсультов, нередкое их сходство с некоторыми проявлениями полушарных инсультов и различных поражений периферического вестибулярного аппарата значительно затрудняют их своевременную диагностику. К тому же при сосудистых заболеваниях головного мозга в изолированном виде мозжечковый синдром встречается редко и обычно сопровождается признаками поражения ствола головного мозга, что закономерно объясняется общностью кровоснабжения этих структур.
О кровоизлияниях в мозжечок Вы можете прочитать в статье (лекции) «Геморрагический инсульт задней черепной ямки» В.В. Крылов, В.Г. Дашьян, А.А. Мурашко, С.А. Буров, НИИ скорой помощи им. Н.В. Склифосовского, Московский государственный медико-стоматологический университет (журнал «Нейрохирургия» № 4, 2006) [читать].
Кровоснабжение мозжечка подробно изучено. При нормальной анатомии мозжечок получает кровоснабжение из вертебрально-базилярной системы, от 3 парных мозжечковых артерий: верхней мозжечковой артерии (ВМА), передней нижней мозжечковой артерии (ПНМА) и задней нижней мозжечковой артерии (ЗНМА). Проксимальные отделы всех мозжечковых артерий участвуют в кровоснабжении дорсолатеральных отделов ствола головного мозга. При нормальной анатомии все мозжечковые артерии анастомозируют друг с другом через хорошо развитую коллатеральную сеть. ВМА частично кровоснабжает нижние бугры четверохолмия, вентральные отделы мозжечка, а также его верхне- и среднедорсальные отделы, большую часть зубчатого ядра. ПНМА кровоснабжает латеральные отделы нижней трети моста и верхней трети продолговатого мозга, клочок мозжечка и прилегающие к нему участки полушария; важной ветвью ПНМА является лабиринтная артерия, кровоснабжающая внутреннее ухо. ЗНМА кровоснабжает латеральные отделы средней трети продолговатого мозга, каудальные и базальные отделы мозжечка.
В структуре мозжечкового ишемического инсульта поражение его сосудистых бассейнов распределяется следующим образом: ВМА – 30 – 40%, ПНМА – 3 – 6%, ЗНМА – 40 – 50%, инсульт в бассейнах 2 и более мозжечковых артерий – до 16%. С введением в клиническую практику методов нейровизуализации были установлены новые типы инфарктов мозжечка: инфаркты водораздела или пограничные инфаркты, очень малые (лакунарные) инфаркты. При тромбозах ОА инфаркты чаще локализуются в бассейне верхней артерии мозжечка (ВАМ) и обычно сочетаются с инфарктами ствола мозга.
При хроническом нарушении кровообращения в бассейнах мозжечковых артерий у пациентов с транзиторными ишемическими атаками или без них наблюдается развитие лакунарных, глубоко расположенных инфарктов, обусловленных поражением пенетрирующих артерий диаметром 40 – 900 мкм. Их частота составляет 25 – 28% от всех случаев мозжечковых инфарктов. Малые глубокие церебеллярные инфаркты обнаруживаются преимущественно в пограничных зонах васкуляризации трех мозжечковых артерий. Характерной чертой лакунарных инфарктов является благополучный исход с частичным или полным клиническим восстановлением. Размеры лакун на горизонтальных срезах мозга при КТ- и МРТ-сканировании обычно не превышают 12 – 20 мм, а средний объём – 1,7 – 1,8 мл.
Современная топография мозжечковых инфарктов оценивается по карте, которая позволяет устанавливать анатомическое соответствие главным артериальным бассейнам. В настоящее время используется топографическая классификация инфарктов мозжечка, предложенная Р. Amarenco (1991) и дополненная L. Tatu et al. (1996):
Инфаркты мозжечка встречаются обычно у больных среднего и пожилого возраста, причём у мужчин примерно в 2,5 – 3 раза чаще, чем у женщин. Мозжечковые ишемические инсульты возникают преимущественно вследствие тромбоэмболии из сердца, позвоночной или основной артерии или по гемодинамическому механизму. Описаны эмболии в артерии мозжечка при свежих инфарктах миокарда и фибрилляции предсердий. Среди иных факторов следует также отметить различного рода манипуляции на шее (особенно ротации), проведение которых может осложниться травматизацией позвоночных артерий и возникновением острого нарушения мозгового кровообращения. Поражение мелких артериальных ветвей (вызывающие лакунарные инфаркты) связано с развитием в них микроатеом, липогиалиноза и фибриноидного некроза. Причиной развития лакунарных инфарктов являются также микроэмболии. Факторами риска развития лакунарных инфарктов общепризнаны артериальная гипертония, сахарный диабет, васкулиты. У пациентов моложе 60 лет наиболее частой причиной мозжечкового инфаркта является интракраниальная диссекция ПА, включающая устье задней нижней мозжечковой артерии (ЗНМА). Более редкие причины инфаркта мозжечка – гематологические заболевания, фибромускулярная дисплазия. В ряде случае причину установить не удается.
Диагностика изолированных инсультов мозжечка весьма затруднительна, если в первые два дня заболевания не проводится КТ- или МРТ исследование. Небольшие инфаркты мозжечка весьма часто клинически не выявляются в силу быстрой обратимости клинических проявлений. В то же время известно, что в 25% случаев обширным инфарктам мозжечка предшествуют малые инсульты или преходящие нарушения мозгового кровообращения преимущественно в вертебробазилярной, реже в каротидной системах (около 40% больных с инфарктами мозжечка одновременно имеют инфаркты в других сосудистых бассейнах головного мозга). Обширные же инфаркты и гематомы мозжечка при их своевременной диагностике могут поддаваться хирургическому лечению, препятствующему фатальным дислокациям. При отсутствии прогрессирующей вторичной гидроцефалии 80 – 90% больных с инсультами мозжечка выживают при консервативной тактике лечения. МР-томографическое исследование является ведущим методом в диагностике стволовых и церебеллярных инсультов.
Рассмотрим клинику изолированный мозжечковый инфаркт (в бассейнах мозжечковых артерий). В случае изолированного поражения мозжечка в бассейне ЗНМА в клинической картине превалируют вестибулярные нарушения, наиболее часто встречаются следующие симптомы: головокружение (80%), головная боль в шейно-затылочной области (64%), тошнота (60%), нарушение походки (70%), атаксия (50%), нистагм, редко дизартрия. По наблюдениям некоторых авторов, в случае инфаркта в бассейне медиальной ветви ЗНМА в клинической картине заболевания может быть только головокружение, (!) таким пациентам нередко ставят диагноз «лабиринтит». В случае изолированного поражения мозжечка в бассейне ВМА в клинической картине превалируют координаторные расстройства, так как поражены зубчатые ядра. Симптоматика в этом случае обычно представлена следующим: атаксия (73%), нарушение походки (70%), дизартрия (60%), тошнота (40%), головокружение (37%), нистагм (7%) [Kase C. и соавт., 1993]. В клинической картине инфаркта в бассейне ПНМА частым симптомом является потеря слуха на стороне инфаркта, другие типичные мозжечковые симптомы вариабельны по своей выраженности, это также атаксия, нарушение походки, головокружение, тошнота, нистагм [Lee H. и соавт., 2002].
читайте также статью «Мнемоническое правило мозжечковой дисфункции: экспресс-помощь практикую-щему врачу» Мурашко Н.К., НМАПО им. П.Л. Шупика, Киев (Международный неврологический журнал, №6, 2013) [читать]
Среди изолированных инфарктов мозжечка отдельно следует выделить обширный мозжечковый инфаркт ввиду клинических особенностей течения этой формы инсульта. Обширный инфаркт мозжечка обычно возникает при поражении всего бассейна ВМА или ЗНМА, наиболее часто в бассейне ЗНМА при острой окклюзии позвоночной артерии (ПА). Обширный мозжечковый инфаркт в большинстве случаев клинически характеризуются острым развитием общемозговых, вестибулярных, координаторных и ствловых нарушений (альтернирующие синдромы, нарушение уровня бодрствования, дыхательные нарушения и т.д.) в различных комбинациях [поскольку все три мозжечковые артерии широко анастомозируют между собой, обширные инфаркты, сопровождающиеся исключительно мозжечковым синдромом, наблюдаются очень редко и, как правило, они протекают на фоне развития стволовых нарушений]. При этой форме мозжечкового ишемического инсульта на 2 – 3-и сутки заболевания развивается выраженный отек инфарктной зоны, обладающий масс-эффектом. Такое осложненное течение инфаркта мозжечка является злокачественным и встречается в 5 – 15% всех случаев мозжечковых инсультов (главным фактором, способствующим развитию злокачественного течения инфаркта мозжечка, является объем поражения – не менее 1/3 его полушария или [по данным M. Koh и соавт., 2000] ~24 см3). При этом происходит сдавление ликворопроводящих структур задней черепной ямки (ЗЧЯ), что ведет к развитию острой окклюзионной гидроцефалии (ООГ) и далее фатальному повреждению ствола головного мозга. Даже в случае своевременно диагностированной и экстренно дренированной ООГ нарастание масс-эффекта в ЗЧЯ может привести к восходящему транстенториальному вклинению и/или вклинению миндалин мозжечка в большое затылочное отверстие, что приводит к вторичной фатальной травме ствола головного мозга. Летальность при данной злокачественной форме инсульта при консервативном лечении составляет 80%. Такое злокачественное течение мозжечкового инфаркта в экстренном порядке требует привлечения нейрохирурга и решения вопроса о хирургическом лечении: наружном вентрикулярном дренировании и/или декомпрессивной краниотомии ЗЧЯ. Вовремя выполненное хирургическое вмешательство позволяет снизить летальность до 30%. В ряде случаев клиническое ухудшение связано с расширением зоны ишемии и вовлечением в нее стволовых отделов, при этом положительный эффект от хирургического вмешательства становится уже маловероятен.
Подробнее об обширном инфаркте мозжечка Вы можете прочитать в статье «Обширный инфаркт мозжечка, вызывающий дислокационный синдром, и показания к экстренной операции» С.А. Асратян, А.С. Никитин, Городская клиническая больница №12, Москва (Журнал неврологии и психиатрии, 12, 2012; Вып. 2) [читать].
Соотношение вестибулярных и мозжечковых нарушений при церебеллярных (мозжечковых) инсультах представляет собой одну из наиболее сложных диагностических проблем. Изучение клинических и МР-томографических проявлений у пациентов с острыми и подострыми мозжечковыми и вестибулярными нарушениями на фоне артериальной гипертонии и церебрального атеросклероза показало наличие структурных очаговых патологических изменений сосудистого характера у всех без исключения пациентов. Эти данные подчеркивают необходимость проведения МР-томографического исследования в течение 1 – 3-х суток от начала острого эпизода вестибулоатактического синдрома у пациентов с сосудистыми факторами риска.
Системное головокружение (vertigo) является ведущим симптомом при одиночных и множественных инфарктах мозжечка, локализованных в зоне территорий какой-либо из трех парных мозжечковых артерий либо в зонах смежного кровоснабжения. Выявляемые головокружение и нистагм, присущие центральному поражению, в случаях локализации инфарктов в бассейне передней нижней мозжечковой артерии, имеющей как известно, мозжечковую, понтинную и лабиринтную ветви, могут имитировать периферический характер поражения вестибулярного анализатора, маскировать мозжечковые нарушения, осложняя при этом диагностику острого сосудистого процесса. Возникновение псевдолабиринтного синдрома при мозжечковых инфарктах связывают с нарушением ингибирующих влияний мозжечка на вестибулярные ядра. В острейшей фазе ишемического инсульта или кровоизлияния мозжечковой локализации возможны наибольшие диагностические трудности, так как неврологическая симптоматика, характерная для непосредственного поражения мозжечка, на этом этапе может отсутствовать. В дальнейшем часто отмечается преобладание постуральных нарушений над динамическими координаторными, что также маскирует мозжечковую локализацию процесса в острой стадии заболевания. Очаговая мозжечковая симптоматика в ряде случаев может быть выраженной слабо или отсутствовать. Поэтому ведущее значение в своевременной дифференциальной диагностике инсультов мозжечка имеет магнитно-резонансная томография головного мозга, проводимая в первые сутки от начала острого вестибулоатактического синдрома с целью своевременного начала специфической терапии ишемического и геморрагического инсультов, что является реальной основой благоприятного исхода одного из наиболее тяжелых видов цереброваскулярной патологии.
Основным инструментальным методом диагностики церебеллярных инсультов является нейровизуализация. Однако в острейшем периоде заболевания (в течение первых 8 ч) при КТ зоны ишемии еще не определяются. МРТ является более чувствительным методом визуализации мозжечкового инфаркта, так как на снимках отсутствуют артефакты от костных структур ЗЧЯ. В острейшем периоде заболевания зону инфаркта возможно определить с помощью диффузионно-взвешенной МРТ и перфузионных методов исследования: перфузионные КТ или МРТ, однофотонно-эмиссионная КТ (ОФЭКТ).
читайте также пост: Трудности диагностики инсульта (инфаркта) мозжечка (на laesus-de-liro.livejournal.com) [читать]
Источник
