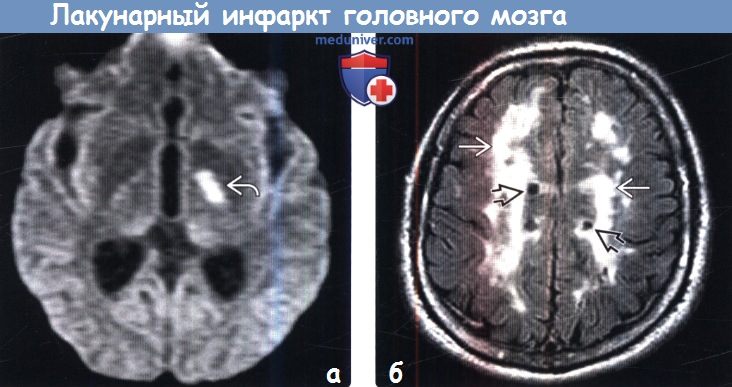
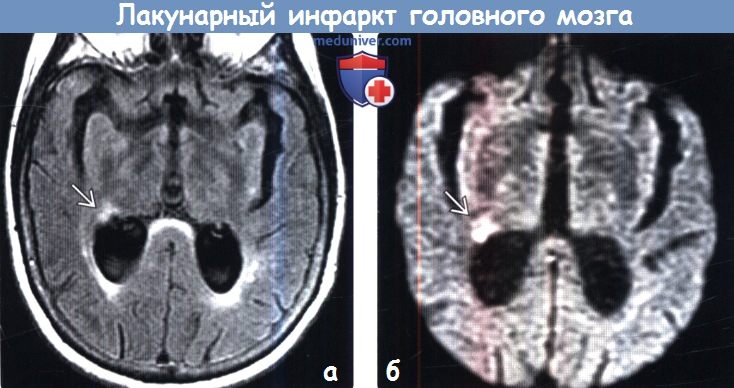
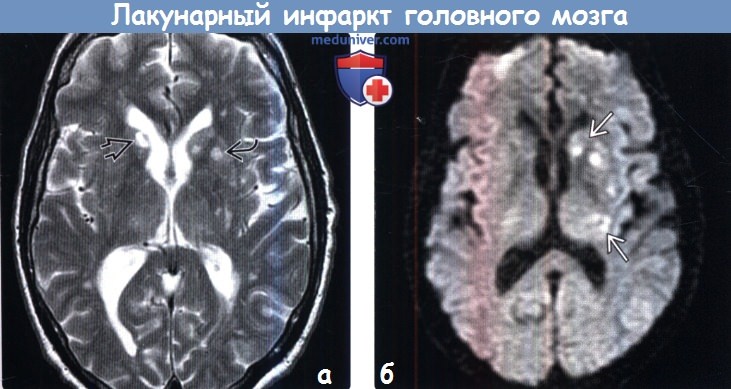
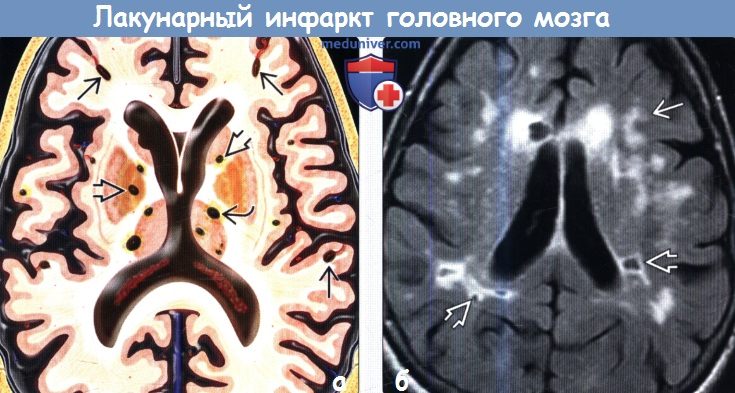
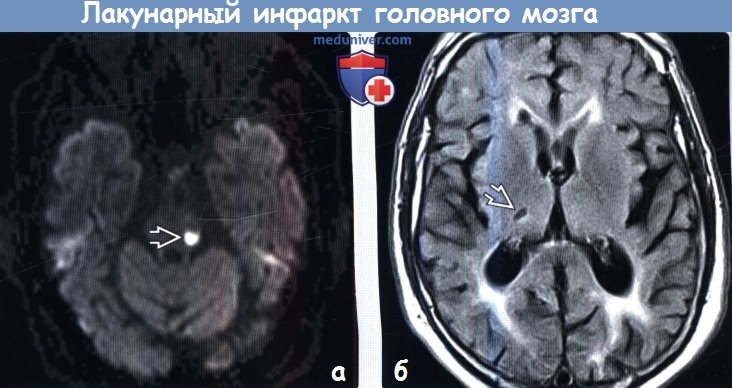
Лакунарные инфаркты на мрт

Диагностика лакунарного инфаркта головного мозга по КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристики лакунарного инфаркта головного мозга: 2. КТ при лакунарном инфаркте головного мозга:
3. МРТ при лакунарном инфаркте головного мозга: 4. Рекомендации по визуализации:
в) Дифференциальный диагноз лакунарного инфаркта головного мозга: 1. Расширенные периваскулярные пространства: 2. Etat crible (с французского — криброзное состояние): 3. Нейроцистицеркоз:
г) Патология: 1. Общие характеристики лакунарного инфаркта головного мозга: 2. Макроскопические и хирургические особенности: 3. Микроскопия: д) Клиническая картина лакунарного инфаркта головного мозга: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка: ж) Список литературы:
– Также рекомендуем “Синдром гиперперфузии головного мозга на КТ, МРТ” Редактор: Искандер Милевски. Дата публикации: 22.3.2019 |
Источник
Лакунарный инфаркт головного мозга на МРТа) Терминология: б) Визуализация лакунарного инфаркта головного мозга:
в) Патология: г) Клиническая картина лакунарного инфаркта головного мозга: – Также рекомендуем “Диагностика лакунарного инфаркта головного мозга по КТ, МРТ” Редактор: Искандер Милевски. Дата публикации: 22.3.2019 |
Источник

У многих людей слово «инсульт» или «инфаркт мозга» ассоциируется с яркой симптоматикой и тяжелыми, часто необратимыми, последствиями. Однако существуют и такие нарушения тока крови в головном мозге, которые не проявляются параличами или нарушениями речи, такими характерными для инсульта симптомами. К таким нарушениям кровообращения и относится лакунарный инфаркт. Но нужно отметить, что даже бессимптомный инсульт может быть коварным и привести к тяжелым последствиям.

Лакунарный инфаркт головного мозга: что это такое?
Это один из видов инсульта, то есть острого нарушения кровообращения в головном мозге, который характеризуется наличием очагов отмирания ткани мозга (некроза) небольших размеров, расположенных глубоко в тканях больших полушарий или ствола головного мозга. Такой размер некроза определяется небольшим диаметром сосудов, закупоренных тромбом или эмболом (при ишемическом инсульте) или же поврежденных разрывом истонченной стенки (при геморрагическом инсульте). Чаще всего возникает именно лакунарный ишемический инфаркт, а не геморрагический.
Так как диаметр поврежденных сосудов незначителен, изменения в головном мозге часто обнаруживают случайно, при обследовании по поводу других заболеваний. Если участок некроза имеет малый диаметр, то даже современная магнитно-резонансная томография неспособна визуализировать его. А некроз размером более 20 мм встречается крайне редко и получил название гигантского.
Классификация
Данное нарушение мозгового кровообращения подразделяют в зависимости от того, в сосудах какого бассейна кровоснабжения головного мозга произошла катастрофа. Всего существует два сосудистых бассейна: каротидный и вертебробазилярный. Таким образом, существует два вида инфаркта головного мозга:

Основные причины
Причины развития инсультов, в том числе лакунарного, очень индивидуальны. Патология, которая вызвала лакунарный инфаркт мозга у одного человека, может никогда не вызвать таких проблем у другого. Однако нужно знать, что перечисленные ниже факторы риска развития инсульта требуют консультации врача с целью их коррекции и предотвращения развития тяжелых последствий. К основным причинам лакунарного инфаркта относятся:

Общие клинические проявления
Как уже было отмечено выше, лакунарный инфаркт часто проходит бессимптомно, не вызывая у пострадавшего никаких неудобств. Но при наличии более крупных очагов некроза может развиваться стертая симптоматика, которая склонна к постепенному нарастанию при увеличении размера поврежденной мозговой ткани.
Для всех видов лакунарного инсульта характерными являются такие особенности:
Клинические проявления в зависимости от локализации
Кроме размера повреждения, симптомы также зависят от того, в каком бассейне кровоснабжения головного мозга произошло нарушение кровообращения: каротидном или вертебробазилярном.
Так, если произошла закупорка сосуда в каротидном бассейне, характерным будет медленное, в течение нескольких часов или даже дней, нарастание очаговой симптоматики: легкая слабость в мышцах конечностей, лица, которая сменяется более сильной (парезы), нарушение чувствительности кожи. Такие изменения обычно возникают изолированно, то есть только на одной руке или ноге, или же только на лице. Также они склонны к быстрому восстановлению, примерно через полгода чувствительность и двигательные функции полностью возвращаются в норму.
Если же произошли изменения в вертебробазилярном бассейне, пациент испытывает головокружение, головную боль, тошноту, редко — рвоту. Развитие парезов и нарушение чувствительности не характерно.

Диагностика
Определить очаг лакунарного инфаркта в головном мозге довольно трудно, учитывая его маленький размер и частое отсутствие или незначительность симптомов, которые и заставляют больного обратиться к врачу. Поэтому такой очаг визуализируется только при его размерах более 15 мм. Часто это происходит спонтанно, при обследовании по поводу других заболеваний.
Основные методы визуализации головного мозга при любом инсульте, в том числе и лакунарном:

Последствия заболевания
Так как лакунарный инсульт характеризуется своим, в большинстве случаев бессимптомным течением, часто его диагностика, а следовательно, и своевременное лечение затруднены, что приводит к развитию осложнений. Среди основных последствий лакунарного инфаркта головного мозга выделяют как те, что возникают в кратковременный срок после инфаркта (первые полгода), так и более отдаленные последствия.
В первые шесть месяцев может возникнуть прогрессирование сосудистых нарушений с развитием более тяжелого инсульта, повторные лакунарные инсульты.
Среди более отдаленных последствий, которые развиваются спустя несколько лет после эпизода лакунарного инсульта, наиболее часто встречаются сосудистая деменция, то есть слабоумие, и нарушения психического здоровья. Это проявляется резкими перепадами настроения, изменением поведения вплоть до полной невозможности самообслуживания.
Основным исходом лакунарного инфаркта, не представляющим опасности, является образование кисты головного мозга. Это полость круглой формы, заполненная жидкостью. Именно ее визуализация на МРТ подтверждает перенесенный в прошлом лакунарный инсульт.
Принципы лечения
Лечение лакунарного инфаркта проводится в отделении неврологических болезней. Должно проводиться не только лечение непосредственно нарушения мозгового кровообращения, но и терапия факторов риска, которые привели к его развитию, восстановление нервной ткани, профилактика рецидивов лакунарного инсульта и предотвращение развития отдаленных последствий и осложнений.

Терапия нарушения кровообращения
Лечение непосредственно лакунарного инсульта зависит от его вида. При ишемии, то есть закупорке тромбом, применяются антиагреганты (препятствуют склеиванию тромбоцитов и образованию тромба) и антикоагулянты (предотвращают образование факторов свертываемости — белков, сгущающих кровь). Основной антиагрегант — ацетилсалициловая кислота, антикоагулянт — гепарин, варфарин.
При геморрагическом инсульте терапия направлена на остановку кровотечения в паренхиму головного мозга из разорванного сосуда. Для этого применяют ингибитор фибринолиза — альфа-аминокапроновую кислоту.
Иногда при обнаружении значительного стеноза артерии (больше 80 %) и большом очаге некроза показано нейрохирургическое вмешательство. Но хирургия — большая редкость у больных с лакунарным инфарктом.

Устранение факторов риска
Так как практически в 100 % случаев развитие лакунарного инсульта сопровождается повышением артериального давления, необходимо проводить медикаментозную терапию для его снижения. Однако следует помнить, что снижение давления должно быть постепенным и не очень значительным. В стационаре чаще всего в этих целях применяется магнезия, также возможно использование ингибиторов АПФ («Каптоприл», «Эналаприл»), мочегонных («Фуросемид»), блокаторов кальциевых каналов («Нифедипин», «Верапамил»).
Для профилактики повторных ишемических инсультов при наличии у больного повышенного уровня холестерина в крови применяются препараты для его снижения. Наиболее эффективной является группа статинов («Аторвастатин», «Ловастатин»). Стоит отметить, что для достижения эффекта необходимо также придерживаться диеты, а препараты принимать систематично.
Если же у больного присутствуют заболевания сердечно-сосудистой системы, необходима консультация кардиолога, который подберет необходимые лекарства. Например, при аритмии помимо применения антиаритмических препаратов, необходимым также является прием антикоагулянтов для профилактики повторных тромбозов и эмболий.
Препараты для восстановления нервной ткани
Чтобы укоротить восстановительный период после лакунарного инсульта и обеспечить полное восстановление нервной системы, применяют такие препараты, как:
Прогноз
Прогноз при развитии лакунарного инсульта при своевременной диагностике благоприятный, характерно быстрое и полное восстановление. Однако рецидивы инсульта, наличие множества очагов поражения уменьшают шансы на полное восстановление.
Существуют данные, что спустя 10 лет после перенесенного лакунарного инсульта в живых остаются лишь 30 % больных, у многих из которых определяются признаки сосудистой деменции.
Многих также интересует вопрос: можно ли работать с лакунарным инфарктом головного мозга? Во время лечения и реабилитационного периода стоит отказаться от повышенных умственных и физических нагрузок, так как это может привести к рецидиву инфаркта или же развитию в дальнейшем неблагоприятных последствий (слабоумия, нарушений психики).
Можно сделать вывод, что такая, с первого взгляда, незначительная патология, как лакунарный инсульт, может привести к необратимым последствиям при отсутствии своевременной диагностики и лечения. Поэтому данной патологии должно уделяться особое внимание неврологов и лучевых диагностов, а человек, который почувствовал у себя перечисленные выше симптомы должен не откладывать, а немедленно обратиться за квалифицированной помощью. Ведь наше здоровье в наших руках!
Источник