Лабораторные признаки неблагоприятного прогноза инфаркта миокарда
Оглавление темы “Лабораторная диагностика инфаркта миокарда.”:
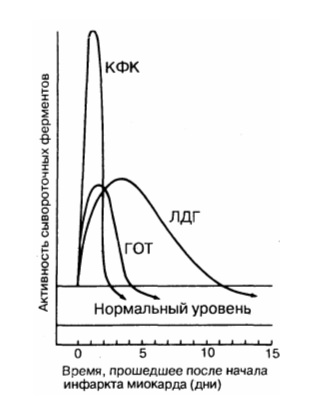
Лабораторные методы диагностики инфаркта миокарда. Ферменты инфаркта миокарда.Помимо клинических данных и ЭКГ, в диагностике инфаркта миокарда существенное значение имеет резорбционно-некротический синдром — неспецифическая реакция миокарда, возникающая вследствие асептического некроза, всасывания продуктов некроза и эндогенной интоксикации. Его критерии: лихорадка, гиперферментемия (ферменты выходят из погибших миоцитов при разрушении их мембран) и изменения общего анализа крови. Верификация инфаркта миокарда базируется на существенном росте уровня кардиоспецифических ферментов в плазме. Весьма важны сроки определения уровня ферментов у больного ИМ. Ферменты «быстрого реагирования», которые выходят в периферический кровоток из зоны некроза: • тропонин-Т (специфический миокардиальный белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2—3 ч с максимумом через 8—10 ч, и высокий уровень сохраняется на протяжении 4-7 дней. Однократное измерение этого теста через 72 ч может быть показателем распространенности ИМ. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). При мелкоочаговом инфаркте миокарда тропонин начинает повышаться с такой же скоростью, как и МВ-КФК, но возвращается к норме более длительно (до 7—14 дней начального периода).
• изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК); • суммарная КФК (норма – 20-80 усл. ед., или до 1,2 ммоль/л, в СИ) повышается через 4—6 ч (пик через 1—2 суток), а нормализуется на 4-й день. КФК содержится не только в сердце, но и в скелете, мышцах, мозге, потому рост ее может быть обусловлен травмами или болезнями мышц (полимиозит, миопатия); катетеризацией сердца; ИЭ и миокардитом (при которых интервал ST может повышаться во многих отведениях); ЭИТ; длительной иммобилизацией; шоком или алкогольной интоксикацией. Необходимо определять КФК в динамике (3-4 раза). Уровень КФК ее возрастает в ходе первых, суток, сохраняется стабильным в течение 3—4 суток и снижается к 6-7-м суткам. Пиковый уровень КФК (и МВ-КФК) на 2-е сутки после ИМ в большей мере, чем другие сывороточные маркеры, указывает на размер некроза. Ранняя диагностика инфаркта миокарда (6—8 ч от начала) с помощью этих кардиоспецифических тестов важна для «сортировки» больных с наличием боли в грудной клетке, для определения соответствующего лечения вследствие объективных трудностей разграничения кардиальной ишемии от ИМ на основе клинических данных. В целом, исследование биохимических специфических маркеров некроза миокарда весьма важно (особенно, если данные ЭКГ позволяют сомневаться в диагнозе инфаркта миокарда). На основе их величин выделяют ОКС с некрозом (ИМ) и без некроза (НСт). Диагностика кардиоспецифических сывороточных ферментов (находившихся в миокардиоцитах и при их разрушении оказавшихся в кровяном русле) имеет большое значение для верификации ИМ без Q.
Видео урок изменений в анализе крови при инфаркте миокардаПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Трансаминазы при инфаркте миокарда. Лактатдегидрогеназы при инфаркте миокарда.” |
Источник
Опубликовал: Соколова И.В. (врач-терапевт, медицинский обозреватель)
Дата публикации: 17 февраля 2019
Рубрика: Ферменты
Острый инфаркт миокарда (ОИМ) — некроз отдельных участков сердечной мышцы на почве острой ишемии, возникшей в результате несоответствия коронарного кровообращения потребности миокарда в кислороде.
Диагностика ОИМ базируется на обнаружении характерных клинических, лабораторных и ЭКГ-признаков. В основе лабораторной диагностики ОИМ лежит исследование активности ряда ферментов в крови и показателей общего анализа крови, лейкоформулы, электролитов, коагулограммы, КЩР.
При поступлении в стационар у больного с клиническими признаками инфаркта миокарда желательно определить следующий набор тестов: АсАТ, КФКобщ и МВ-КФК, ЛДГобщ и ЛДГ1-2, тропонины Т и/или I, уровень миоглобина. Для диагностики OИM важен исходный уровень этих маркеров и их изменения в динамике. К дополнительным маркерам, позволяющим диагностировать повреждение миокарда и прогнозировать течение заболевания, относят: уровень малонового диальдегида, ГТТФ, ВВ-изофермента гликогенфосфорилазы, Д-димера. Тесты этой группы определяются не у всех больных.
Определение активности АсАТ
В типичных случаях ОИМ активность АсАТ начинает увеличиваться через 6-8 ч после начата приступа боли, достигает максимума через 18-36 ч, превышая норму в 8-10 раз, и возвращается к норме на 3-5-й день заболевания. Выявлена прямая зависимость между степенью увеличения активности фермента и размерами зоны инфаркта.
В качестве критерия диагностики ОИМ АсАТ обладает низкой специфичностью, что объясняется его наличием и в других, органах: скелетных мышцах, почках, эритроцитах и др. Увеличение АсАТ при параллельном поражении этих органов может приводить к диагностическим ошибкам.
Неосложненный ОИМ, как правило, не приводит к увеличению АлАТ. Однако даже небольшое нарушение функции правого желудочка может привести к возникновению печеночной недостаточности и повышению уровня АлАТ.
Определение активности КФК и МВ-КФК
Активность КФКобщ и изофермента МВ-КФК на фоне ОИМ изменяется достаточно рано:
| Начало повышения активности (в часах от начала приступа) | Достижение максимального уровня | Возврат к исходному уровню | |
|---|---|---|---|
| КФК | 4-8 ч | 24-48 ч | 3-5 сут |
| МВ-КФК | 4-6 ч | 12-18 ч | 2-3 сут |
МВ-КФК обладает большей специфичностью в связи с преобладанием его активности именно в ткани миокарда. Степень увеличения КФК зависит от выраженности повреждения миокарда, локализации инфаркта и используемого метода определения.
Активность МВ-КФК была выявлена и в скелетной мускулатуре (3-4% общей активности), что делает некорректным определение этого фермента после проведения реанимационных процедур и оперативных вмешательств, на фоне шока, при воспалительных и дегенеративных мышечных заболеваниях, травматических поражениях, при интоксикации, делирии, гипотиреозе, остром психозе, у женщин непосредственно после родов.
Целесообразно также исследовать одновременно МВ-КФК и активность общей КФК и определять их процентное соотношение: (КФК-МВ/общая КФК) х 100%. При инфаркте миокарда это соотношение превышает 5-6%.
Определение ЛДГобщ и ЛДГ1,2
В типичных случаях активность ЛДГобщ увеличивается через 24-48 ч, достигает максимума к 3-6-му дню, превышая норму в 2-10.раз, и возвращается к исходному уровню на 8-14-й день заболевания в зависимости от тяжести повреждения миокарда.
Большую диагностическую значимость имеет определение ЛДГ1. Его активность начинает увеличиваться через 8-24 ч от начала заболевания, когда уровень ЛДГобщ еще не превышает норму. Активность ЛДГможет оставаться увеличенной и после того, как суммарная активность ЛДГ сыворотки уже возвращается к исходному уровню.
При небольших инфарктах активность ЛДГ1 может быть повышена, в то время как общая ЛДГ остается в пределах нормы.
Важным диагностическим критерием является также увеличение соотношения ЛДГ1/ЛДГ2. В норме оно составляет 0,45-0,74. У больных с ОИМ оно превышает 1,0. При исследовании гемолизированной сыворотки могут быть ложноположительные результаты, поскольку в кровь попадает большое количество ЛДГ1 из эритроцитов.
Определение уровня кардиспецифических тропонинов Т и I
В состав сократительного аппарата миоцитов входит тропониновый комплекс, образованный тремя белками: тропонином Т (ТрТ), образующим связь с тропомиозином, тропонином I, ингибирующим АТФ-ную активность, и тропонином С, обладающим значительным сродством к Са2+ Последний содержится также в скелетной мускулатуре. Содержание ТрТ в кардиомиоцитах примерно в два раза превышает уровень тропонина I. В крови здоровых людей даже после чрезмерной физической нагрузки уровень, тропонина Т нс превышает 0,2 — 0,5 нг/мл, поэтому возрастание его выше указанного предела свидетельствует о поражении сердечной мышцы. Специфичность этого маркера — 90 — 100%, что позволяет его считать «золотым» стандартом диагностики ОИМ.
Развитие инфаркта сопровождается обширным разрушением кардиомиоцитов и значительным выбросом в кровь ТрТ, уровень которого повышается в 20 — 40 раз. Увеличение ТрТ обнаруживается уже через 3-4 ч после начала болевого приступа. Максимальное повышение уровня ТрТ определяется на 3-4-е сутки, остается высоким в течение недели, а затем постепенно снижается, оставаясь повышенным до 10-18-го дня.
Определение тропонина I можно использовать в целях диагностики инфаркта миокарда у пациентов с сочетанным повреждением скелетных мышц. Показано, что острые и хронические повреждения скелетных мышц, чрезмерные физические нагрузки, хирургические операции, исключая операции на сердце, мышечные травмы не вызывают повышения уровня тропонина 1.
Определение миоглобина
Миоглобин — гемсодержащий хромопротеид, участвующий в транспорте кислорода в скелетных мышцах и миокарде.
Норма содержания миоглобина в крови составляет 12-52 нг/мл.
Определение миоглобина не является специфическим тестом. Однако повышение его в крови уже через 1-2 ч после ОИМ делает его самым ранним маркером ОИМ. Максимальные величины уровня миоглобина (превышение нормы в 4-15 раз) наблюдаются к 6-10 ч от начала заболевания. У пациентов с мелкоочаговым ОИМ уровень миоглобина приходит в норму через 24-36 ч, а при крупноочаговом ОИМ остается повышенным в течение 80 ч и более.
Повторное увеличение уровня миоглобина является достоверным показателем расширения зоны некроза или возникновения нового инфаркта миокарда.
Гипермиоглобинемия (более 900 нг/мл) в первые сутки заболевания является наиболее информативным показателем неблагоприятного исхода ОИМ.
Определение активности γ-глутамилтрансферазы(ГГТФ)
Динамика изменения активности этого фермента характеризует эффективность рубцевания некротизированной зоны миокарда. Нормализация активности фермента к 4-5-й неделе свидетельствует о завершении этого процесса и является хорошим прогностическим признаком.
Необходимо также исключить возможное повышение ГГТФ в результате алкогольной интоксикации, холестаза, цирроза печени, злокачественного новообразования печени или поджелудочной железы.
Определение активности ВВ-изофермента гликогенфосфортазы (GPBB)
.
Этот фермент катализирует перенос глюкозных остатков молекулы гликогена на неорганический фосфат с образованием глюкозофосфата. ВВ-изофермент найден в миокарде, его активность значительно увеличивается в первые 4 часа ОИМ. В связи с этим GPBB является одним из ранних маркеров его диагностики.
Определение концентрации малонового диальдегида
Используется для оценки степени выраженности ПОЛ и контроля эффективности антиоксидантной терапии. Интенсификация ПОЛ, являющаяся общим патобиохимическим симптомом повреждения клетки, происходит во всех случаях ОИМ. Постепенное снижение уровня малонового диальдегида у инфарктных больных на протяжении первых 10 дней заболевания является показателем благоприятного исхода ОИМ.
Помимо перечисленных тестов для контроля за течением заболевания и прогнозирования исхода применяется ряд показателей общего анализа крови, лейкоформулы, электролитов, коагулограммы, КЩР.
Определение количества лейкоцитов
Позволяет следить за динамикой течения ОИМ, выраженностью воспалительной реакции, определять наличие осложнений (эндокардит, перикардит, пневмония и др.). Количество лейкоцитов начинает нарастать через несколько часов и достигает максимума на 2-3-й день. При благоприятном течении ОИМ развивающийся лейкоцитоз (до 10-12х10^12/л) исчезает к концу первой недели заболевания.
СОЭ
СОЭ (скорость оседания эритроцитов) начинает увеличиваться на 2-3-й день, достигает максимальных Величин к 7-10 дню заболевания и нормализуется при полном замещении очага некроза соединительной тканью через 3-4 недели. Исчезновение лейкоцитоза с одновременным максимальным увеличением СОЭ на 7-10-й день называется симптомом «ножниц».
Уровень эозинофилов
Может увеличиваться на 2-й неделе ОИМ и часто является предвестником развития аутоиммунных процессов с формированием синдрома Дресслера.
Определение уровня калия, кальция
Определение уровня калия, кальция и показателей КЩР яроводится в первые трое суток ОИМ и далее — по показаниям. Гиперкалиемия (уровень калия выше 5,5 ммоль/л) опасна развитием AV-блокады, трепетания желудочков и остановкой сердца в диастоле.
Гипокалиемия (ниже 3,5 ммоль/л) может приводить к развитию тахикардии, аритмии и остановке сердца в систоле. Падение уровня кальция в крови больных ОИМ нередко предшествует летальному исходу.
По показаниям проводится определение показателей коагулограммы (АКТ, ПТИ, уровень тромбоцитов и их агрегация, паракоагуляционные тесты, Д-димер) для своевременной диагностики одного из опасных осложнений инфаркта миокарда — ДВС-синдрома. Уровень Д-димера используется для дифференциальной диагностики причины возникновения острой боли в груди. Его уровень менее 500 нг/мл исключает наличие у больного ТЭЛА.
Лабораторные признаки неблагоприятного прогноза ОИМ:
— лейкоцитоз выше 15×10^9/л, нейтрофилез с выраженным сдвигом влево;
— отсутствие снижения СОЭ после 10 дней;
— прогрессирующее увеличение концентрации сиаловых
кислот;
— устойчивый повышенный уровень С-реактивного белка и фибриногена;
— повторное появление в крови С-реактивного белка;
— повышение активности ферментов: АсАТ более 7 сут: ЛДГ более 2 недель; ЛДГ1,2 свыше 1 мес.; КФК более 7 сут, а также превышение нормы в 10 раз в 1-2 сут; КФК-МВ более 5 сут или увеличение более, чем в 20 раз по сравнению с нормой в первые сут; ГГТФ более 1,5 мес.; повторные гиперферментемии;
— гипермиоглобинемия более 5 суток или более 900 мкг/л в первые сутки;
— повторная гипермиоглобинемия;
— выраженный метаболический ацидоз (BE
Источник
Инфаркт миокарда (ИМ) — одна из основных причин смертности работоспособного населения во всем мире. Главное предусловие летального исхода этой болезни связано с поздней диагностикой и отсутствием профилактических мероприятий у пациентов из группы риска. Своевременное установление диагноза подразумевает комплексную оценку общего состояния больного, результаты лабораторных и инструментальных методов исследования.
Опрос больного
Обращение пациента кардиологического профиля к врачу с жалобами на загрудинную боль всегда должны настораживать специалиста. Подробный расспрос с детализацией жалоб и течения патологии помогает установить направление диагностического поиска.
Основные моменты, которые указывают на возможность инфаркта у пациента:
- наличие ишемической болезни сердца (стабильная стенокардия, диффузный кардиосклероз, перенесенный ИМ);
- факторы риска: курение, ожирение, гипертоническая болезнь, атеросклероз, сахарный диабет;
- провоцирующие факторы: чрезмерная физическая нагрузка, инфекционное заболевание, психоэмоциональное напряжение;
- жалобы: загрудинная боль сдавливающего или жгущего характера, которая длится более 30 минут и не купируется «Нитроглицерином».
Кроме того, ряд пациентов отмечают за 2-3 дня до катастрофы «ауру» (подробнее о ней в статье «Предынфарктное состояние»):
- общая слабость, немотивированная усталость, обмороки, головокружение ;
- усиленное потоотделение;
- приступы сердцебиения.
Осмотр
Физикальное (общее) исследование пациента проводится в кабинете доктора с использованием методов перкуссии (поколачивания), пальпации и аускультации («выслушивания» сердечных тонов с помощью фонендоскопа).
Инфаркт миокарда — патология, которая не отличается специфическими клиническими признаками, позволяющими поставить диагноз без использования дополнительных методов. Физикальное исследование применяется для оценки состояния сердечно-сосудистой системы и определения степени нарушения гемодинамики (кровообращения) на догоспитальном этапе.
Частые клинические признаки инфаркта и его осложнений:
- бледность и высокая влажность кожных покровов;
- цианоз (синюшность) кожи и слизистых оболочек, холодные пальцы рук и ног — свидетельствуют о развитии острой сердечной недостаточности;
- расширение границ сердца (перкуторное явление) — говорит об аневризме (истончение и выпячивание стенки миокарда);
- прекардиальная пульсация характеризуется видимым биением сердца на передней грудной стенке;
- аускультативная картина — приглушенные тоны (из-за сниженной сократительной способности мышцы), систолический шум на верхушке (при развитии относительной недостаточности клапана при расширении полости пораженного желудочка);
- тахикардия (учащенное сердцебиение) и гипертензия (повышенные показатели артериального давления) вызываются активацией симпатоадреналовой системы.
Более редкие явления — брадикардия и гипотензия — характерны для инфаркта задней стенки.
Изменения в других органах регистрируются нечасто и связаны преимущественно с развитием острой недостаточности кровообращения. Например, отек легких, который аускультативно характеризуется влажными хрипами в нижних сегментах.
Изменение формулы крови и температура тела
Измерение температуры тела и развернутый анализ крови — общедоступные методы оценки состояния пациента для исключения острых воспалительных процессов.
В случае инфаркта миокарда возможно повышение температуры до 38,0 °С на 1—2 дня, состояние сохраняется в течение 4—5 суток. Однако гипертермия встречается при крупноочаговом некрозе мышцы с выделением медиаторов воспаления. Для мелкоочаговых инфарктов повышенная температура нехарактерна.
Наиболее характерные изменения в развернутом анализе крови при ИМ:
- лейкоцитоз — повышение уровня белых клеток крови до 12—15*109/л (норма — 4—9*109/л);
- палочкоядерный сдвиг влево: увеличение количества палочек (в норме — до 6 %), юных форм и нейтрофилов;
- анэозинофилия — отсутствие эозинофилов (норма — 0—5 %);
- скорость оседания эритроцитов (СОЭ) возрастает до 20—25 мм/час к концу первой недели (норма — 6—12 мм/час).
Сочетание перечисленных признаков с высоким лейкоцитозом (до 20*109/л и больше) свидетельствуют о неблагоприятном прогнозе для пациента.
Коронарография
Согласно современным стандартам, пациент с подозрением на инфаркт миокарда подлежит экстренному выполнению коронарографии (введение контраста в сосудистое русло и с последующим рентгеновским исследованием проходимости сосудов сердца). Подробнее об этом обследовании и особенностях его выполнения можно прочесть тут.
Электрокардиография
Электрокардиография (ЭКГ) по-прежнему считается основным методом диагностики острого инфаркта миокарда.
Метод ЭКГ позволяет не только поставить диагноз ИМ, но и установить стадию процесса (острая, подострая или рубец) и локализацию повреждений.
Международные рекомендации Европейского общества кардиологов выделяют следующие критерии инфаркта миокарда на пленке:
- Острый инфаркт миокарда (при отсутствии гипертрофии левого желудочка и блокады левой ножки пучка Гисса):
- Повышение (подъем) сегмента ST выше изолинии: >1 мм (>0,1 мВ) в двух и более отведениях. Для V2-V3 критерии >2 мм (0,2 мВ) у мужчин и >1,5 мм (0,15 мВ) у женщин.
- Депрессия сегмента ST >0,05 мВ в двух и более отведениях.
- Инверсия («переворот» относительно изолинии) зубца Т более 0,1 мВ в двух последовательных отведениях.
- Выпуклый R и соотношение R:S>1.
- Ранее перенесенный ИМ:
- Зубец Q длительностью более 0,02 с в отведениях V2-V3; более 0,03 с и 0,1мВ в I, II, aVL, aVF, V4-V6.
- Комплекс QS в V2-V
- R >0,04 c в V1-V2, соотношение R:S>1 и положительный зубец Т в этих отведениях без признаков нарушения ритма.
Определение локализации нарушений по ЭКГ представлено в таблице ниже.
| Пораженный участок | Отвечающие отведения |
|---|---|
| Передняя стенка левого желудочка | I, II, aVL |
| Задняя стенка («нижний», «диафрагмальный инфаркт») | II, III, aVF |
| Межжелудочковая перегородка | V1-V2 |
| Верхушка сердца | V3 |
| Боковая стенка левого желудочка | V4-V6 |
Аритмический вариант инфаркта протекает без характерной загрудинной боли, но с нарушениями ритма, которые регистрируются на ЭКГ.
Биохимические анализы на маркеры некроза сердечной мышцы
«Золотым стандартом» подтверждения диагноза ИМ в первые часы от начала приступа боли является определение биохимических маркеров.
Лабораторная диагностика инфаркта миокарда с помощью ферментов включает:
- тропонины (фракции І, Т и С) — белки, которые находятся внутри волокон кардиомиоцитов и попадают в кровь при разрушении миокарда (о том, как выполнить тест, читайте здесь;
- креатинфосфокиназа, сердечная фракция (КФК-МВ);
- белок, связывающий жирные кислоты (БСЖК).
Также лаборанты определяют менее специфические показатели: аспартатаминотрансфераза (АСТ, является также маркером поражения печени) и лактатдегидрогеназа (ЛДГ1-2).
Время появления и динамика концентрации сердечных маркеров представлены в таблице ниже.
| Фермент | Появление в крови диагностически значимых концентраций | Максимальное значение (часы от приступа) | Снижение уровня |
|---|---|---|---|
| Тропонины | 4 часа | 48 | В течение 10—14 суток |
| КФК-МВ | 6—8 часов | 24 | До 48 часов |
| БСЖК | Через 2 часа | 5—6 — в крови; 10 — в моче | 10—12 часов |
| АСТ | 24 часа | 48 | 4—5 дней |
| ЛДГ | 24—36 часов | 72 | До 2 недель |
Согласно приведенным выше данным, для диагностики рецидива инфаркта (в первые 28 дней) целесообразно определять КФК-МВ или БСЖК, концентрация которых снижается в течение 1—2 дней после приступа.
Забор крови на сердечные маркеры проводится в зависимости от времени начала приступа и специфики изменения концентраций ферментов: не стоит ожидать высоких значений КФК-МВ в первые 2 часа.
Неотложная помощь пациентам оказывается вне зависимости от результатов лабораторной диагностики, на основании клинических и электрокардиографических данных.
Рентгенография органов грудной клетки
Рентгенологические методы нечасто используются в практике кардиологов для диагностики инфаркта миокарда.
Согласно протоколам, рентгенография органов грудной клетки показана при:
- подозрении на отек легких (одышка и влажные хрипы в нижних отделах);
- острой аневризме сердца (расширение границ сердечной тупости, перикардиальная пульсация).
УЗИ сердца (эхокардиография)
Комплексная диагностика острого инфаркта миокарда подразумевает раннее ультразвуковое исследование сердечной мышцы. Метод эхокардиографии (ЭхоКГ) информативен уже в первые сутки, когда определяются:
- снижение сократительной способности миокарда (зоны гипокинезии), что позволяет установить топический (по локализации) диагноз;
- падение фракции выброса (ФВ) — относительный объем, который попадает в систему кровообращения при одном сокращении;
- острая аневризма сердца — расширение полости с формированием кровяного сгустка в нефункционирующих участках.
Кроме того, метод используется для выявления осложнений ИМ: клапанной регургитрации (недостаточности), перикардита, наличия тромбов в камерах.
Радиоизотопные методы
Диагностика инфаркта миокарда при наличии сомнительной ЭКГ-картины (например, при блокаде левой ножки пучка Гисса, пароксизмальных аритмиях) подразумевает использование радионуклидных методов.
Наиболее распространенный вариант — сцинтиграфия с использованием пирофосфата технеция (99mTc), который накапливается в некротизированных участках миокарда. При сканировании такой области зона инфаркта обретает наиболее интенсивный окрас. Исследование информативно с 12 часов после начала болевого приступа и до 14 дней.

Изображение сцинтиграфии миокарда
МРТ и мультиспиральная компьютерная томография
КТ и МРТ в диагностике инфаркта используются сравнительно редко из-за технической сложности исследования и невысокой информативности.
Компьютерная томография наиболее показательна для дифференциальной диагностики ИМ с тромбоэмболией легочной артерии, расслоения аневризмы грудной аорты и других патологий сердца и магистральных сосудов.
Магнитно-резонансная томография сердца отличается высокой безопасностью и информативностью в определении этиологии поражения миокарда: ишемическое (при инфаркте), воспалительное или травматическое. Однако длительность процедуры и особенности проведения (необходимо неподвижное состояние пациента) не позволяют проводить МРТ в острый период ИМ.
Дифференциальная диагностика
Наиболее опасные для жизни патологии, которые необходимо отличать от ИМ, их признаки и используемые исследования представлены в таблице ниже.
| Заболевание | Симптомы | Лабораторные показатели | Инструментальные методы |
|---|---|---|---|
| Тромбоэмболия легочной артерии (ТЭЛА) |
|
|
|
| Расслаивающая аневризма аорты |
| Малоинформативны |
|
| Плевропневмония |
| Развернутый анализ крови: лейкоцитоз со сдвигом формулы влево, высокая СОЭ |
|
Источник