Лабораторные критерии инфаркта миокарда
Лабораторное подтверждение острого инфаркта миокарда основано на выявлении:
•неспецифических показателей тканевого некроза и воспалительной реакции миокарда
•гиперферментемии (входит в классическую триаду признаков острого инфаркта миокарда: болевой синдром; типичные изменения ЭКГ; гиперферментемия)
НЕСПЕЦИФИЧЕСКИЕ ПОКАЗАТЕЛИ ТКАНЕВОГО НЕКРОЗА И ВОСПАЛИТЕЛЬНОЙ РЕАКЦИИ МИОКАРДА
Неспецифическая реакция организма на возникновение острого инфаркта миокарда связана прежде всего с:
•распадом мышечных волокон
•всасыванием продуктов расщепления белков в кровь
•местным асептическим воспалением сердечной мышцы, развивающимся преимущественно в периинфарктной зоне
Основными клинико-лабораторными признаками, отражающими эти процессы, являются (выраженность всех приведенных лабораторных признаков инфаркта миокарда прежде всего зависит от обширности очага поражения, поэтому при небольших по протяженности инфарктах эти изменения могут отсутствовать):
•повышение температуры тела от субфебрильных цифр до 38,5–39°С (выявляются обычно к концу первых суток от начала заболевания и при неосложненном течении инфаркта сохраняются примерно в течение недели)
•лейкоцитоз, не превышающий обычно 12–15 х 109/л (выявляются обычно к концу первых суток от начала заболевания и при неосложненном течении инфаркта сохраняются примерно в течение недели)
•анэозинофилия
•небольшой палочкоядерный сдвиг формулы крови влево
•увеличение СОЭ (увеличивается обычно спустя несколько дней от начала заболевания и может оставаться повышенной на протяжении 2-3 недель и дольше даже при отсутствии осложнений инфаркта миокарда)
Правильная трактовка этих показателей возможна только при сопоставлении с клинической картиной заболевания и данными ЭКГ.
!!! длительное сохранение – более 1 недели – лейкоцитоза или/и умеренной лихорадки у больных острым инфарктом миокарда свидетельствует о возможном развитии осложнений: пневмония, плеврит, перикардит, тромбоэмболия мелких ветвей легочной артерии и др.
ГИПЕРФЕРМЕНТЕМИИЯ
Основной причиной повышения активности и содержания ферментов в сыворотке крови у больных острым инфарктом миокарда является разрушение кардиомиоцитов и выход высвобождающихся клеточных ферментов в кровь.
Наиболее ценным для диагностики острого инфаркта миокарда является определение активности нескольких ферментов в сыворотке крови:
•креатинфосфокиназы (КФК) и особенно ее МВ-фракции (МВ-КФК)
•лактатдегидрогеназы (ЛДГ) и ее изофермента 1 (ЛДГ1)
•аспартатаминотранферазы (АсАТ)
•тропонина
•миоглобина
креатинфосфокиназа (КФК) (лабораторная норма 10—110 ME; в единицах Си: 0,60—66 ммоль неорганического фосфора/(ч•л); изоферменты КФК-MB 4—6 % общей КФК)
Специфичным лабораторным тестом острого инфаркта миокарда является определение МВ-фракции КФК (МВ-КФК).
КФК в большом количестве содержится в скелетных мышцах, миокарде, головном мозге и щитовидной железе. Поэтому увеличение активности этого фермента в сыворотке крови возможно не только при остром инфаркте миокарда, но и при целом ряде других клинических ситуаций: при внутримышечных инъекциях; при тяжелой физической нагрузке; после любого хирургического вмешательства; у больных мышечной дистрофией, полимиозитом, миопатией; при повреждениях скелетных мышц, при травмах, судорожном синдроме, длительной иммобилизации; при инсультах и других повреждениях ткани головного мозга; при гипотиреозе; при пароксизмальных тахиаритмиях; при миокардите; при тромбоэмболии легочной артерии; после проведения коронароангиографии; после электроимпульсной терапии (кардиоверсии) и т. д.
Повышение активности МВ-фракции КФК, содержащейся преимущественно в миокарде, специфично для повреждения сердечной мышцы, в первую очередь, для острого инфаркта миокарда. МВ-фракция КФК не реагирует на повреждение скелетных мышц, головного мозга и щитовидной железы.
!!! следует помнить – любые кардиохирургические вмешательства, включая коронароангиографию, катетеризацию полостей сердца и электроимпульсную терапию, как правило, сопровождаются кратковременным подъемом активности МВ-фракции КФК; в литературе имеются также указания на возможность повышения уровня МВ-КФК при тяжелой пароксизмальной тахиаритмии, миокардитах и длительных приступах стенокардии покоя, расцениваемых как проявление нестабильной стенокардии
Динамика МВ-КФК при остром инфаркте миокарда:
•через 3–4 часа ее активность начинает возрастать
•через 10–12 часов достигает максимума
•через 48 часов от начала ангинозного приступа возвращается к исходным цифрам
Степень повышения активности МВ-КФК в крови в целом хорошо коррелирует с размером инфаркта миокарда – чем больше объем поражения сердечной мышцы, тем выше активность МВ-КФК.
Динамика КФК при остром инфаркте миокарда:
•к концу первых суток уровень фермента в 3–20 раз превышает норму
•через 3–4 суток от начала заболевания возвращается к исходным значениям
!!! следует помнить – в ряде случаев при обширных инфарктах миокарда вымывание ферментов в общий кровоток замедлено, поэтому абсолютное значение активности МВ-КФК и скорость его достижения могут оказаться меньше, чем при обычном вымывании фермента, хотя и в том, и в другом случае площадь под кривой «концентрация-время» остается одинаковой
лактатдегидрогеназа (ЛДГ) (лабораторная норма – оптический тест до 460 ME (37°) или до 7668 нмоль/(с.л); по реакции с 2,4-динитрофенилгидразином (метод Севела — Товарека) при 37° в норме составляет 220—1100 нмоль/(с.л), или 0.8—4,0 мкмоль/(ч.мл); относительное содержание изоферментов ЛДГ устанавливают методом электрофоретического разделения фермента на пленках из ацетата целлюлозы при рН 8,6; окраску производят формазаном. Изофермент ЛДГ1 обладает наибольшей электрофоретической подвижностью)
Активность ЛДГ при остром инфаркте миокарда нарастает медленнее, чем КФК и МВ-КФК, и дольше остается повышенной.
Динамика ЛДГ при остром инфаркте миокарда:
•через 2–3 суток от начала инфаркта наступает пик активности
•к 8–14 суткам возвращение к исходному уровню
!!! следует помнить – активность общей ЛДГ повышается также при заболеваниях печени, шоке, застойной недостаточности кровообращения, гемолизе эритроцитов и мегалобластной анемии, тромбоэмболии легочной артерии, миокардите, воспалении любой локализации, коронароангиографии, электроимпульсной терапии, тяжелой физической нагрузке и т. д.
Иизофермент ЛДГ1 более специфичен для поражений сердца, хотя он также присутствует не только в мышце сердца, но и в других органах и тканях, включая эритроциты.
аспартатаминотранфераза (АсАТ) (лабораторная норма 8—40 ед.; в единицах СИ: 0,1—0,45 ммоль/(ч•л))
Динамика АсАТ при остром инфаркте миокарда:
•через 24–36 часа от начала инфаркта относительно быстро наступает пик повышения активности
•через 4–7 суток концентрация АсАТ возвращается к исходному уровню
Изменение активности АсАТ неспецифично для острого инфаркта миокарда: уровень АсАТ вместе с активностью АлАТ повышается при многих патологических состояниях, в том числе при заболеваниях печени.
!!! следует помнить
•при поражениях паренхимы печени в большей степени возрастает активность АлАТ, а при заболеваниях сердца в большей степени возрастает активность АсАТ
•при инфаркте миокарда отношение АсАТ/АлАТ (коэффициент Ритиса) больше 1,33, а при заболеваниях печени отношение АсАТ/АлАТ меньше 1,33
тропонин (в норме содержание Тропонина I менее 0,07 нг/мл; в крови здоровых людей даже после чрезмерной физической нагрузки уровень тропонина Т не превышает 0,2 – 0,5 нг/мл)
Тропонин представляет собой универсальную для поперечно-полосатой мускулатуры структуру белковой природы, локализующуюся на тонких миофиламентах сократительного аппарата миокардиоцита.
Сам тропониновый комплекс состоит из трех компонентов:
•тропонина С – ответственный за связывание кальция
•тропонина Т – предназначен для связывания тропомиозина
•тропонина I – предназначен для ингибирования этих процессов выше указанных двух процессов
!!! тропонин Т и I существуют в специфичных для миокарда изоформах, отличающихся от изоформ скелетных мышц, чем и обусловливается их абсолютная кардиоспецифичность
Динамика тропонинов при остром инфаркте миокарда:
•спустя 4 – 5 часов после гибели кардиомиоцитов вследствие развития необратимых некротических изменений тропонин поступает в периферический кровоток и определяются в венозной крови
•в первые 12 – 24 часа от момента возникновения острого инфаркта миокарда достигается пик концентрации
Кардиальные изоформы тропонина длительно сохраняют свое присутствие в периферической крови:
•тропонин I определяется на протяжении 5 – 7 дней
•тропонин Т определяется до 14 дней
Присутствие этих изоформ тропонина в крови больного обнаруживается при помощи иммуноферментного анализа с использованием специфических антител.
!!! следует помнить – тропонины не являются ранними биомаркерами острого инфаркта миокарда, поэтому у рано обратившихся больных с подозрением на острый коронарный синдром при отрицательном первичном результате необходимо повторное, по прошествии 6 – 12 часов после болевого приступа, определение содержания тропонинов в периферической крови; в этой ситуации даже незначительное повышение уровня тропонинов свидетельствует о дополнительном риске для больного, поскольку доказано существование четкой корреляции уровнем возрастания тропонина в крови и размером зоны поражения миокарда
Многочисленными наблюдениями было показано, что повышенный уровень тропонина в крови больных с острым коронарным синдромом может рассматриваться как достоверный показатель наличия у пациента острого инфаркта миокарда. В то же время низкий уровень тропонина у этой категории больных свидетельствует в пользу постановки более мягкого диагноза нестабильной стенокардии.
При нормальном состоянии сердечно-сосудистой системы тропонин не должен определяться в периферическом кровотоке. Его появление – тревожный сигнал о произошедшем некротическом повреждении ткани миокарда. В таком случае патологическим будет являться любой уровень тропонина, превышающий 99 перцентиль значений, полученных для нормальных показателей контрольной группы.
Таким образом, методика лабораторного определения уровня содержания тропонина в крови обеспечивает широкий спектр уникальных возможностей:
•для точной и достоверной диагностики острого инфаркта миокарда, в частности – для установления диагноза в поздние сроки (до двух недель от начала заболевания);
•для проведения достаточно надежной дифференциальной диагностики между такими проявлениями острого коронарного синдрома, как инфаркт миокарда и нестабильная стенокардия
•для ориентировочного суждения об объеме некротических изменений миокарда и обширности инфарктной зоны
•для предварительного распределения больных по группам кардиального риска, исходя из оценки ближайшего и отдаленного прогнозов заболевания
•для установления эффективности проводимой реперфузии в остром периоде инфаркта миокарда
Лабораторно-диагностический приоритет определения тропонина в крови не умаляет значимости исследования некоторых других биомаркеров. В частности, при недоступности исследования кардиальных изоформ тропонина лучшей альтернативой этому диагностическому методу является количественное определение изофермента МВ-КФК, а при необходимости ранней лабораторной диагностики острого инфаркта миокарда может также исследоваться динамика изменений уровня миоглобина.
На заметку: для диагностики острого инфаркта миокарда довольно широко использовалось определение в крови концентрации миоглобина. Миоглобин – это белок, осуществляющий внутриклеточный транспорт кислорода. Он содержится и в миокарде, и в скелетной мускулатуре, т.е. его специфичность для диагностики острого инфаркта примерно такая же, как КФК, но ниже, чем МВ-КФК. Также, как КФК, уровень миоглобина мо¬жет повышаться в 2 – 3 раза после внутримышечных инъекций, и диагно-стически значимым обычно считают повышение в 10 и более раз. Подъем уровня миоглобина в крови начинается даже раньше, чем повышение активности КФК. Диагностически значимый уровень зачастую достигается уже через 4 часа и в подавляющем большинстве случаев наблюдается че¬рез 6 часов после болевого приступа. Однако держится высокая концентрация миоглобина в крови очень недолго – всего несколько часов. Маленькая молекулярная масса, гораздо меньшая, чем у КФК и других ферментов, позволяет миоглобину легко проходить через клубочковую мембрану, что приводит к быстрому падению его концентрации в плазме. Поэтому нормальные результаты определения уровня миоглобина в крови отнюдь не исключают острого инфаркта миокарда. Достаточно просто, особенно если не повторять анализ каждые 2 – 3 часа, пропустить пик его концентрации. В этом диагностическая ценность определения миоглобина значительно уступает измерению активности КФК. Не удалось, в отличие от КФК, выявить и взаимосвязь между степенью повышения концентрации миоглобина и размерами инфаркта миокарда. Таким образом, определение уровня миоглобина в крови по своей диагностической значимости уступает анализам, выявляющим активность КФК, а тем более МВ-КФК. Единственно, когда можно отдать предпочтение измерению кон-центрации миоглобина, это случаи поступления больных в стационар менее чем через 6 – 8 часов после начала болевого приступа. Но и этот вопрос нуждается в дальнейшем изучении. Зато уже сейчас, вероятно, можно сделать заключение о нецелесообразности измерения концентрации миоглобина в моче, так как показано, что при высокой концентрационной способности почек его концентрация в моче может быть высокой и у абсолютно здоровых людей.
______________________________________________________________________________
ПРИНЦИПЫ ФЕРМЕНТАТИВНОЙ ДИАГНОСТИКИ ОСТРОГО ИНФАРКТА МИОКАРДА
•у пациентов, поступивших в течение первых 24 часов после ангинозного приступа, производится определение активности КФК в крови – это следует делать даже в тех случаях, когда по клиническим и электрокардиографическим данным диагноз инфаркта миокарда не вызывает сомнения, так как степень повышения активности КФК информирует врача о размерах инфаркта миокарда и прогнозе
•если активность КФК находится в пределах нормы или повышена незначительно (в 2 – 3 раза), либо у пациента имеются явные признаки поражения скелетной мускулатуры или головного мозга, то для уточнения диагноза показано определение активности МВ-КФК
•нормальные величины активности КФК и МВ-КФК, полученные при однократном заборе крови в момент поступления больного в клинику, недостаточны для исключения диагноза острого инфаркта миокарда. Анализ необходимо повторить хотя бы еще 2 раза через 12 и 24 часа.
•если больной поступил более чем через 24 часа после ангинозного приступа, но меньше чем через 2 недели, и уровень КФК и МВ-КФК нормальный, то целесообразно определить активность ЛДГ в крови, а еще лучше измерить отношение активности ЛДГ1 и ЛДГ 2, АсАТ вместе с АлАТ и расчетом коэффициента Ритиса
•если ангинозные боли повторяются у больного после госпитализации, то рекомендуется измерять КФК и МВ-КФК сразу после приступа и через 12 и 24 часа
•миоглобин в крови целесообразно определять только в первые часы после болевого приступа, повышение его уровня в 10 раз и больше указывает на некроз мышечных клеток, однако нормальный уровень миоглобина отнюдь не исключает инфаркта
•определение ферментов нецелесообразно у бессимптомных больных с нормальной ЭКГ; диагноз на основании одной только гиперферментемии ставить все равно нельзя – должны быть клинические и (или) электрокардиографические признаки, указывающие на возмож¬ность инфаркта миокарда
•контроль количества лейкоцитов и величины СОЭ необходимо проводить при поступлении пациента и затем не реже 1 раза в неделю, чтобы не пропустить инфекционные или аутоиммунные осложнения острого инфаркта миокарда
•исследование уровня активности КФК и МВ-КФК целесообразно проводить только в течение 1–2 суток от предположительного начала заболевания
•исследование уровня активности АсАТ целесообразно проводить только в течение 4 -7 суток от предположительного начала заболевания
•повышение активности КФК, МВ-КФК, ЛДГ, ЛДГ1, АсАТ не является строго специфичным для острого инфаркта миокарда, хотя при прочих равных условиях активность МВ-КФК отличается более высокой информативностью
•отсутствие гиперферментемии не исключает развития острого инфаркта миокарда
Источник
Диагностика инфаркта миокарда. Критерии инфаркта миокарда.
Диагностика инфаркта миокарда базируется
• на классическом ишемическом болевом синдроме (или дискомфорте в груди),
• типичных изменениях ЭКГ при ее динамическом регистрировании (у половины больных, доставленных в больницу с болями в сердце и подозрением на инфаркте миокарда, выявляется малодиагностичная ЭКГ),
• достоверных изменениях (повышении, а потом нормализации) уровней кардиоспецифических ферментов в сыворотке крови,
• неспецифических показателях тканевого некроза и воспаления (резорбционном синдроме),
• данных ЭхоКГ и сцинтиграфии сердца
В большинстве случаев инфаркта миокарда ставится уже на основании клинической картины, еще до снятия ЭКГ ЭКГ позволяет ставить диагноз инфаркта миокарда в 80% случаев, но все же она больше пригодна для уточнения локализации и давности ИМ, чем для определения размеров очага некроза (многое зависит от того, когда ЭКГ снимают) Нередко отмечается отсроченное появление изменений на ЭКГ Так, в ранний период инфаркта миокарда (первые часы) параметры ЭКГ могут быть нормальными или их трудно интерпретировать.
Даже при явном инфаркте миокарда может не быть повышения интервала ST и формирования патологического зубца Q. Поэтому необходим анализ ЭКГ в динамике. Снятие ЭКГ в динамике в период ишемической боли поможет оценить эволюцию изменений у большей части больных. Следовательно, каждому больному с болями в грудной клетке, которые потенциально могут быть сердечными, надо в течение 5 мин записывать ЭКГ и немедленно ее оценивать в целях установления показаний для проведения реперфузионного лечения Если на ЭКГ имеется «свежее» повышение сегмента ST или «новая» блокада ЛНПГ, то это показание для проведения адекватной реперфузии с помощью системного тромболизиса или ПЧКА Если в анамнезе имеются указание на ИБС (ишемию миокарда), а ЭКГ не дает оснований для реперфузионной терапии, то у больного следует предположить НСт или инфаркта миокарда без повышения интервала ST
Критерии «свежего» инфаркта миокарда — типичное повышение и постепенное снижение биохимических маркеров некроза миокарда (тропонинового теста) или более быстрое повышение и снижение МВ-КФК в сочетании как минимум с одним из следующих признаков ишемические симптомы, появление патологического зубца Q на ЭКГ, изменения на ЭКГ, указывающие на ише мию (характерное повышение или снижение интервала ST), проведение коронарной интервенции (ангиопластики), анато-мо-патологические признаки «свежего» инфаркта миокарда.
Как показывает практика, почти у половины больных инфарктом миокарда наблюдается безболевое начало болезни (или нетипичное проявление болевого синдрома) и отсутствуют четкие (однозначно трактуемые) характерные изменения ЭКГ

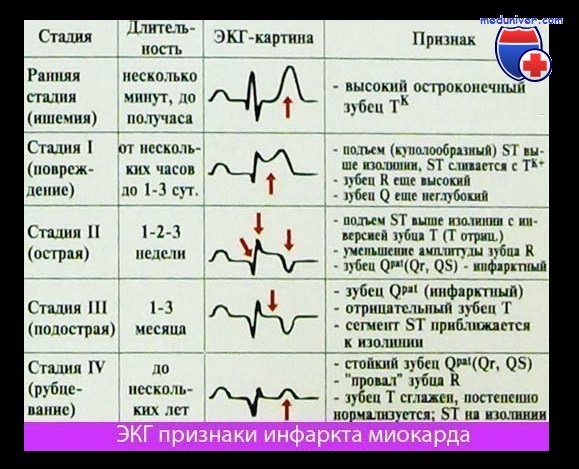
Ведущие ЭКГ-критерии инфаркта миокарда
1) инверсия зубца Т, указывающая на ишемию миокарда Часто эти острейшие изменения врач пропускает,
2) в острейший период формируется высокий остроконечный зубец Т (ишемия) и повышение сегмента ST (повреждение), которое имеет выпуклую (или косовосходящую) форму, может сливаться с зубцом Т, образуя монофазную кривую (свидетельствуя о повреждении миокарда) Изменение конечной части желудочкового комплекса (подъем или депрессия интервала ST и последующая инверсия зубца Т) может быть проявлениями мелкоочагового инфаркта миокарда (инфаркта миокарда без Q).
Для утверждения диагноза инфаркта миокарда без Q нужно повышение ферментов (желательно кардиоспецифичных) не менее чем в 1,5—2 раза Без этого диагноз ИМ остается предположительным,
3) подъем интервала ST на 2 мм и более как минимум в двух соседних отведениях (часто сочетается с «зеркальным» снижением интервала ST в отведениях от противоположной стенки сердца),
4) эволюция патологического зубца Q (более 1/4 от амплитуды R в отведениях V1-6 и avL, более 1/2 от амплитуды R во II, III отведениях и avF, интервала QS в V2-3 на фоне отрицательного Т, Q более 4 мм в V4-5). указывающая на гибель клеток миокарда Появление патологического зубца Q (возникает через 8—12 ч после появления симптоматики, но может быть и позднее) типично для крупноочагового ИМ (с зубцами Q и R) и трансмурального (QS) Нередко у больных с Q и подъемом интервала ST в одной зоне определяется снижение интервала ST в других (неинфарктных) зонах (ишемия на расстоянии, или реципропный электрический феномен).
ЭКГ-критерии диагностики инфаркта миокарда с повышением интервала ST – наличие на фоне боли в грудной клетке и любого из перечисленных ниже признаков:
• новый или предположительно новый патологический зубец Q по крайней мере в 2 отведениях из следующих: II, III, V1—V6 или I и avL;
• новая или предположительно новая элевация или депрессии интервала ST-T;
• новая полная блокада левой ножки пучка Гиса.
Инфаркт миокарда (нередко возникает на фоне нижнего инфаркта миокарда) плохо диагностируется на обычной ЭКГ, поэтому нужно ЭКГ-картирование или снятие ЭКГ в правых грудных отведениях (V3r-V4r), дополнительно учитывается повышение сегмента ST более 1 мм в V1 (иногда в V2-3). В первые дни ИМ необходимо проводить Хм ЭКГ. В последующие дни острого периода ЭКГ записывается ежедневно.
При мелкоочаговом инфаркте миокарда его периоды по ЭКГ трудно определить практически.
– Также рекомендуем “ЭКГ признаки инфаркта миокарда. Свежая блокада левой ножки пучка Гиса.”
Оглавление темы “Диагностика и лечение инфаркта миокарда.”:
1. Астматический статус при инфаркте миокарда. Абдоминальная форма инфаркта миокарда.
2. Диагностика инфаркта миокарда. Критерии инфаркта миокарда.
3. ЭКГ признаки инфаркта миокарда. Свежая блокада левой ножки пучка Гиса.
4. Лабораторные методы диагностики инфаркта миокарда. Ферменты инфаркта миокарда.
5. Трансаминазы при инфаркте миокарда. Лактатдегидрогеназы при инфаркте миокарда.
6. Дифференциальный диагноз инфаркта миокарда. Острый перикардит. Гипертрофическая кардиомиопатия.
7. Принципы лечения неосложненного инфаркта миокарда. Направления фармакологического лечения инфаркта миокарда.
8. Обезболивание при инфаркте миокарда. Купирование боли при инфаркте миокарда.
9. Тактика при интенсивных болях инфаркта миокарда. Восстановление перфузии ишемизированной зоны миокарда.
10. Тромболизис. Показания к проведению тромболизиса. Противопоказания к проведению тромболизиса.
Источник
