Крупноочаговый инфаркт задней стенки что это такое

Крупноочаговый инфаркт миокарда является наиболее опасной формой инфарктного состояния. При нем нарушается коронарное кровообращение. Может произойти его замедление или полное прекращение. Патология сопровождается гибелью клеток и отмиранием тканей.
Как развивается
Крупноочаговый инфаркт отличается от мелкоочагового размерами поражений коронарной артерии. Небольшие повреждения могут возникнуть незаметно. Из-за отсутствия неприятных симптомов выявить их смогут даже через несколько лет.
При больших очагах инфаркта происходит частичное или полное отмирание мышечной ткани сердца. Сквозное поражение миокарда называют трансмуральным инфарктом. Некроз тканей приводит к тому, что орган начинает неправильно сокращаться. Почти половина случаев крупноочагового поражения заканчивается смертью на первые сутки от начала приступа, даже если помощь была оказана своевременно.
 Этот вид инфаркта возникает самостоятельно или формируется из небольших очагов некроза. Болезнь часто поражает мужчин, страдающих атеросклерозом. У женщин подобные приступы могут возникать в возрасте после 50 лет и часто заканчиваются внезапной смертью.
Этот вид инфаркта возникает самостоятельно или формируется из небольших очагов некроза. Болезнь часто поражает мужчин, страдающих атеросклерозом. У женщин подобные приступы могут возникать в возрасте после 50 лет и часто заканчиваются внезапной смертью.
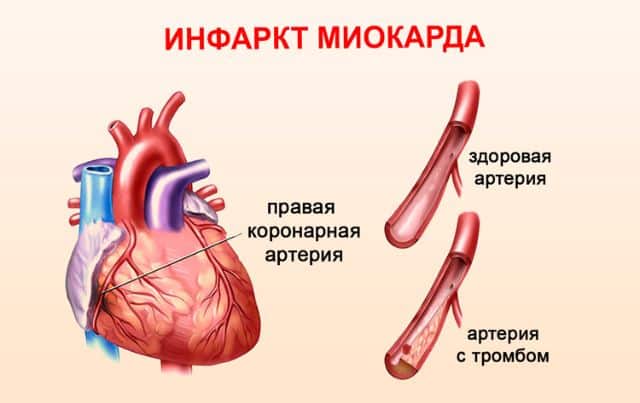
Трансмуральное поражение приводит к различным осложнениям. Патологический процесс развивается при наличии атеросклеротических бляшек в начальных отделах венечных артерий, их просвет при этом сужается, и возникают ишемические нарушения, которые проявляются в условии стресса или физической нагрузки.
Сердцу в эти моменты требуется больше кислорода, из-за чего увеличивается частота его сокращений. Невозможность расширить коронарные сосуды на фоне повышенной активности миокарда сопровождается нарастанием скорости тока крови.
Данные процессы активизируют гемостаз и начинают образовываться тромбы. Отложения тромбоцитов еще больше сужают сосуд, что вызывает серьезную ишемию. Если тромб расположится в широких отделах коронарной артерии, то возникнет тяжелая обструкция, сопровождающаяся ишемическим поражением больших участков миокарда.
В более короткой форме развитие инфаркта можно описать так:
- в коронарной артерии справа или слева имеются атеросклеротические бляшки;
- работа сердца усиливается под влиянием физических или эмоциональных нагрузок;
- скорость тока крови повышается, и развиваются завихрения струи;
- повреждается эндотелий и сосуд закупоривается тромбом;
- происходит сужение просвета сосуда и ишемические повреждения больших участков сердечной мышцы;
- развивается приступ инфаркта со всеми сопутствующими ему признаками.
Основные причины
Все инфарктные состояния являются осложнением ИБС, ее острой формой. Основные причины:
- Ишемические нарушения в сердце.
- Атеросклероз сосудов.
- Тромбоз.
- Повышенная вязкость крови. Это может быть вызвано ишемией или развивается по другим причинам.
- Спазмы артерий.
- Гипертоническая болезнь.
- Стенокардия.
- Постоянные эмоциональные нагрузки, истощение нервной системы.
У одного человека могут сочетаться сразу несколько причин, что значительно повышает опасность приступа инфаркта.
Существуют также факторы риска, которые вызывают подобные нарушения. Патологический процесс может развиваться под влиянием:
- Вредных привычек в виде злоупотребления спиртными напитками и курения.
- Гипертензии.
- Ревматизма сердечных оболочек.
- Стрептококковых и стафилококковых инфекций.
- Повышенного уровня холестерина в крови.
- Низкого уровня триглецидов.
- Недостаточной физической активности.
- Возрастных изменений в организме.
- Загрязненной окружающей среды.
- Пола. У мужчин приступы инфаркта наблюдаются чаще, чем у женщин.
- Избыточной массы тела.
- Сахарного диабета.
- Патологий иммунной системы.
Если человек раннее перенес инфаркт, то существует вероятность повторного приступа.
Периоды и характерные симптомы
Крупноочаговый инфаркт миокарда передней стенки желудочка самый опасный. Некротические очаги могут располагаться также и в других участках сердечной мышцы. Приступ обычно начинается внезапно или развивается медленно. Иногда больные сначала ощущают признаки стенокардии, которая появляется под влиянием эмоциональных или физических нагрузок.
Патологические процессы развивается в такие периоды:
- острейший. Он наблюдается на протяжении первых двух часов от начала приступа. Человек ощущает сильную боль в области сердца, которая может отдавать в другие части тела. Обычно это челюсть, левая рука, ухо, лопатка. Нестерпимые боли вызывают сильную тревогу, паническое состояние. Кожный покров бледнеет, появляется одышка, мышечная слабость. Повышается давление в артериях, усиливается потоотделение. Пострадавший ощущает сильное биение сердца и признаки нарушения ритма;
- острый. Он длится на протяжении десяти дней. Боль в этот момент уже отсутствует, давление в артериях стабилизировалось, появляются признаки сердечной недостаточности;
- подострый период продолжается в первый месяц. У больного значительно улучшается самочувствие;
- послеинфарктный. Его длительность составляет около 6 месяцев. Симптомы заболевания полностью отсутствуют, на поврежденном участке сформировался рубец.
Диагностика
Для постановки диагноза в первую очередь проводят электрокардиографию. Признаки крупноочагового инфаркта миокарда на ЭКГ четко заметны. С помощью исследования можно определить зону ишемического повреждения и некроза, наблюдать за изменениями в миокарде в зависимости от периода инфаркта.
 Также проводят УЗИ сердца или ЭхоКГ. Процедура необходима для исключения осложнений инфаркта и выявления сопутствующих патологий.
Также проводят УЗИ сердца или ЭхоКГ. Процедура необходима для исключения осложнений инфаркта и выявления сопутствующих патологий.
Не обойтись и без коронарографии. Это рентгенологическое исследование с применением контраста. С его помощью можно точно определить в каком месте и насколько сузилась коронарная артерия. Это золотой стандарт диагностики ишемической болезни сердца. Процедуру проводят для выбора тактики лечения.
В ходе исследования с помощью ангиографического катетера в правую или левую коронарные артерии вводится контраст. Это вещество заполняет весь просвет сосуда, и врач получает всю информацию о его внутреннем рельефе. Во время процедуры больной находится под влиянием ионизирующего излучения.
Диагностика заболевания включает также анализ крови. Это необходимо для:
- определения уровня лейкоцитов;
- скорости оседания эритроцитов;
- ферментативной активности крови.
Электрокардиограмма совместно с исследованиями крови поможет определить вид инфаркта и длительность некроза.
Методы лечения
Независимо от того, возник крупноочаговый инфаркт миокарда задней стенки левого желудочка или другого участка, для устранения проблемы и облегчения состояния больного применяют медикаментозные и хирургические методики.
Приступ является показанием для госпитализации в кардиологическую реанимацию. Пациенту показан постельный режим, диета, эмоциональное спокойствие. При инфаркте в первую очередь купируют болевой синдром.
Для этого используют сочетания наркотических анальгетиков с нейролептиками. Также внутривенно вводят Нитроглицерин. Дальнейшая терапия проходит с целью устранить нарушение сердечного ритма, сердечную недостаточность и кардиогенный шок. Лечение проводят с применением:
- антиаритмических средств вроде Лидокаина;
- бета-адреноблокаторов;
- тромболитиков. Препараты группы гепаринов;
- антагонистов кальция;
- спазмолитиков;
- магнезии;
- нитратов.
При отсутствии эффекта от медикаментозной терапии кровообращение нормализуют с помощью хирургических методов. Расширения сосудов добиваются баллонной ангиопластикой или аортокоронарным шунтированием. Эти оперативные вмешательства дают шанс на выживание.
Прогноз и реабилитация
Крупноочаговый инфаркт миокарда нижней стенки левого желудочка или других участков сердечной мышцы чаще сопровождается неприятными последствиями, чем мелкоочаговый. Поэтому в реабилитационном периоде больной должен соблюдать все рекомендации врача. Это поможет улучшить прогноз и снизить риск рецидива.
В первую очередь больной должен отказаться от вредных привычек, избегать нагрузок как физических, так и эмоциональных. Важную роль в выздоровлении играет диета. В питании больной должен придерживаться следующих принципов:
- снизить калорийность пищи;
- избегать развития метеоризма;
- предотвратить возбуждение сердечно-сосудистой и нервной системы;
- избежать повышения уровня глюкозы в крови.
Чтобы этого достичь, следует полностью отказаться от:
- Свежей выпечки и хлеба.
- Молока.
- Бобовых.
- Газированных напитков.
- Пряностей, специй.
- Чая, кофе.
Питание должно быть дробным. Необходимо употреблять небольшие порции теплой пищи. На протяжении первых нескольких дней после приступа больному дают протертую еду. Блюда готовят на пару или варят. Важно ограничить количество употребляемой жидкости и соли.
Крупноочаговый инфаркт относится к тяжелым патологиям с опасными осложнениями. Часть больных гибнут на первые сутки после приступа. Если повреждена половина тканей сердечной мышцы, то сердце не может выполнять свои функции. Даже менее обширные повреждения сопровождаются нарушением работы органа и развитием сердечной недостаточности. Если удалось пережить острый период, то прогноз улучшается. Неблагоприятного исхода можно ожидать при осложненном течении инфаркта.
Какие могут быть последствия
После крупноочаговых поражений миокарда возникают ранние и поздние осложнения. Сразу после приступа высока вероятность развития:
- острой сердечной недостаточности;
- кардиогенного шока;
- нарушений сердечного ритма;
- ухудшения сердечной проводимости;
- разрыва сердечной мышцы.
Позже может возникать:
- аневризма;
- тромбоэмболия;
- хроническая форма сердечной недостаточности;
- кардиосклероз.
Если после приступа беспокоят боли в области сердца, необходимо обратиться к врачу. Он может вовремя заметить развитие повторного инфаркта.
При одышке, сопровождающей физические нагрузки, подозревают острую сердечную недостаточность. Она возникает в результате нарушений сердечного ритма по причине рубцевания тканей.
При этом также пациент страдает от слабости, сухого кашля, легких болей в сердце, учащенного мочеиспускания, резких перепадов настроения.
В постинфарктном периоде пациент должен следить за состоянием своего здоровья. Если появились дополнительные симптомы, о них нужно сообщать лечащему врачу. Он проведет обследование и определит их причину.
Чтобы избежать опасных последствий, следует соблюдать все предписания и не заниматься самолечением.
( 1 оценка, среднее 3 из 5 )
Источник
Каждый из нас может столкнуться с множеством проблем со стороны сердечно-сосудистой системы. Одним из самых распространённых заболеваний является инфаркт миокарда. Но даже при современном уровне развитии медицины диагностировать патологию не всегда представляется возможным. Существуют «немые» зоны сердца, которые не удаётся визуализировать, и к ним относится задняя стенка левого желудочка. Об особенностях течения сосудистой катастрофы в данном анатомическом сегменте я бы хотел рассказать в статье.
Кратко об анатомии и физиологии
Для начала попробуем разобраться, что представляет собой задняя стенка левого желудочка. Сердце – это полый мышечный орган, который обеспечивает циркуляцию крови по всему телу. Оно состоит из 4 камер: 2 желудочка и 2 предсердия. Главным компонентом мышечного насоса является левый желудочек, который обеспечивает подачу крови, обогащённой кислородом, всем тканям организма.
Толщина миокарда левого желудочка примерно в 2-3 раза больше прочих отделов органа и составляет в среднем от 11 до 14 мм. Поэтому, ввиду большого размера, данному участку сердца требуется больший объём крови, которую он получает по правой коронарной артерии и её огибающей ветви. Любое поражение приносящих свежий кислород сосудов быстро отражается на функциональной активности и может привести к гибели кардиомиоцитов.
Ввиду описанных выше особенностей инфаркт миокарда в 99,9 % случаев затрагивает исключительно левый желудочек.
Порядка 10-15 % сосудистых катастроф приходится на заднюю стенку, которая, для удобства врачей, разделяется на два основных отдела:
- диафрагмальный;
- базальный.
Последние научно-исследовательские работы кардиохирургов, а так же мой личный опыт позволили придать данной проблеме большую актуальность. Если развивается инфаркт миокарда задней стенки левого желудочка, то он практически невидим на ЭКГ, часто прячется под маской стенокардии. В результате пациент не получает необходимого комплекса лечебных мероприятий. Клетки органа продолжают погибать, наблюдается множество неблагоприятных последствий в будущем.
К счастью, в 60-70 % наблюдений инфаркт задней стенки сердца сочетается с некрозом соседних областей (задненижний, заднеперегородочный, заднебоковой), что чётко отражается на кривой электрокардиограммы.
Причины
На самом деле существует огромный перечень факторов, приводящих к поражению коронарных артерий, однако наиболее значимыми являются:
- Атеросклероз. Встречается у большинства лиц старше 60 лет на фоне нарушения обмена липидов (повышение общего холестерина, ЛПНП и ТАГ, снижение ЛПВП). В результате формирования патологических наложений на стенках сосудов происходит их обструкция. Состояние дополнительно усугубляется оседанием тромботических масс. Я не встречал больных кардиологического профиля без признаков данного заболевания.
- Миграция тромбов из отдалённых участков. Подобное явление наиболее характерно для лиц, страдающих варикозной болезнью вен нижних конечностей, значительно реже встречается на фоне длительной гиподинамии (течение тяжёлых соматических заболеваний) при отсутствии антиагрегантной терапии. Как правило, лица среднего и пожилого возраста вообще не обращают внимания на изменения венозного русла на ногах. Однако молодые девушки, которые беспокоятся о своей привлекательности, заботятся об этом куда больше.
- Спазм сосудов. Может иметь место на фоне расстройств центральной нервной системы (неврозы, систематические стрессы).
Предрасполагают к развитию инфаркта миокарда такие факторы, как:
- артериальная гипертензия;
- ожирение (повышение ИМТ более 30 кг/м2);
- гиподинамия (ВОЗ рекомендует ежедневно проходить не менее 8 000 шагов);
- нарушения со стороны липидного профиля;
- наличие вредных привычек (курение, систематическое употребление алкогольных напитков и наркотических средств);
- мужской пол;
- возраст от 45 лет.
Произвести оценку наличия факторов риска вы можете самостоятельно. Если имеется хотя бы 3 из выше описанных, то вероятность фатального осложнения со стороны сердечно-сосудистой системы повышается в 2.5 раза. Ещё не поздно всё изменить и обеспечить себе здоровое будущее.
Клинические проявления
Заподозрить приближающийся задний инфаркт миокарда и прочие сосудистые осложнения (например, инсульт или кровоизлияние в глазное яблоко) вполне можно в бытовых условиях.
Как правило, им предшествуют такие состояния, как:
- гипертонический криз;
- приступ нестабильной стенокардии (при течении ИБС в анамнезе);
- эпизоды аритмий;
- изменение общего состояния и поведения (внезапные резкие головные боли, повышенная потливость, слабость, озноб).
Боль
Болезненность и дискомфорт за грудиной – единственное, что объединяет всех людей с развившимся инфарктом миокарда.
Боль имеет специфические характеристики:
- продолжительность свыше 15 минут;
- локализация за грудиной;
- отсутствие эффекта от нитроглицерина и прочих нитратов;
- возможность иррадиации в левую лопатку, плечо, предплечье и мизинец.
Крайне редко выявляется «немая картина», когда боль полностью отсутствует, а наблюдается лишь слабость и повышенное потоотделение.
Совет специалиста
Важный признак – длительность болевых ощущений. Стабильная стенокардия напряжения никогда не бывает столь продолжительной. Если у вас дискомфорт за грудиной наблюдается более 15 минут – срочно вызывайте бригаду врачей, так как клетки сердца уже испытывают острую гипоксию, которая в ближайшее время может перейти в необратимую стадию (некроз).
Нарушение функциональной активности сердца
В задней стенке левого желудочка не проходят важные проводящие пути, следовательно, нарушения ритма не характерны, но иногда встречаются (на моей памяти подобных ситуаций никогда не наблюдалось). За счёт выключения из работы значительных масс миокарда могут быть выявлены явления застоя со стороны малого (одышка, кашель с прожилками крови) и большого (отёки на ногах и в полостях организма, увеличение размеров печени, бледность кожных покровов с синеватым оттенком в дистальных отделах) кругов кровообращения.
Диагностика
Основополагающим методом постановки диагноза является электрокардиография.
Острый базальный изолированный инфаркт миокарда вообще невозможно выявить не при каких условиях. Поражение диафрагмального отдела задней стенки можно распознать по косвенным признакам. Изменения на ЭКГ, характерные для стадий сосудистой патологии (острейшая, острая, подострая, рубцевание) отсутствуют.
Итак, врач заподозрит наличие инфаркта по следующим критериям:
- возрастание амплитуды зубца R в V1 и V2;
- снижение глубины зубцов S в 1 и 2 грудных отведениях;
- вольтаж зубцов S и R в первых двух отведениях одинаковый;
- раздвоение зубца R (часто диагностируется, как блокада правой ножки пучка Гиса);
- подъём зубца T в V1-V
В национальном руководстве для врачей описаны варианты мелкоочагового диафрагмального инфаркта с появлением характерного патологического зубца Q и подъёмом сегмента ST. Однако в личной практике ни разу не удавалось зафиксировать подобных изменений на кардиограмме, хотя клиника присутствовала.
Инструментальная диагностика
Для установления дисфункции стенки сердца применяется Эхо-КГ. Ультразвуковые волны с высокой точностью выявляют участки гипо- или акинезии миокарда, позволяя заподозрить в них некротические или уже рубцовые трансформации.
Чтобы найти локализацию очага обструкции коронарных артерий широко используется коронография. После введения контрастного вещества выполняется серия рентгенологических снимков, на которых чётко видны участки сужения.
Лабораторная диагностика
Для подтверждения диагноза могут быть задействованы:
- Общий анализ крови (повышение числа лейкоцитов и СОЭ);
- Тропониновый тест – повышается при наличии некроза сердечной или любой скелетной мышцы. Поражение задней стенки всегда носит незначительный характер, ввиду чего уровень тропонина может не возрасти, приведя к диагностическим ошибкам.
Оба способа позволяют подтвердить инфаркт миокарда только спустя 6-7 часов. А золотое окно, в которое можно устранить причину окклюзии и восстановить «едва живые» кардиомиоциты составляет всего 3 часа. Крайне сложный выбор, не правда ли? Эхо-КГ и прочие высокоинформативные методы (МРТ) имеются далеко не у всех лечебных учреждений.
Экстренная помощь
Если Вам довелось встретить человека с инфарктом миокарда, то порядок действий будет следующим:
- Незамедлительно вызвать бригаду скорой помощи.
- Уложить больного на кровать, приподняв головной конец тела.
- Обеспечить приток свежего воздуха (открыть окна).
- Облегчить дыхание (снять стесняющую верхнюю одежду).
- Каждые 5 минут давать любой нитропрепарат («Нитроглицерин») под язык, попутно измеряя АД и ЧСС перед новой дозой. При повышении частоты сердечных сокращений более 100 ударов в минуту или снижении артериального давления ниже 100/60 мм. рт. ст. терапию прекращают.
- Предложить принять внутрь «Ацетилсалициловую кислоту» (0.3 г.).
Нельзя проводить попытки устранения коронарных болей обычными анальгетиками. Разве способно обезболивающее средство предотвратить некроз клеток сердца? К тому же может стереться клиническая картина, что затруднит диагностику.
Лечение
Сразу после постановки диагноза проводится экстренная терапия следующими препаратами:
| Название медикамента | Доза |
|---|---|
Аспирин (если не был дан ранее) | 0,3 |
Метопролол | 0,0250 |
Морфин 1% | 1 мл |
Гепарин | До 4000 ЕД |
Клопидогрель | 0,3 |
Кислородотерапия (40% О2) | До устранения признаков сердечной недостаточности |
Пациент экстренно госпитализируется в отделение реанимации кардиологического профиля. Проводится системный или локальный тромболизис (если с момента начала развития заболевания прошло менее 6 часов). В отдалённые сроки показано стентирование или аорто-коронарное шунтирование.
Основные направления терапии следующие:
- Профилактика нарушений ритма. Применяются бета-блокаторы («Метопролол», «Карведилол», «Бисопролол»), антагонисты кальциевых каналов («Амлодипин», «Верапамил», «Бепридил»).
- Антиагрегантная и антикоагулянтная терапия («Клопидогрель», «Ксарелто», «Прадакса»).
- Снятие симптомов боли.
- Статинотерапия («Розувастатин», «Аторвастатин», «Симвастатин»).
Осложнения
Последствия инфаркта могут быть значительными. Обычно затрагиваются сразу несколько систем жизнеобеспечения.
Сердечная недостаточность
Погибшие клетки сердца уже не в состоянии перекачивать кровь в полном объёме. Жидкость начинает активно переходить из сосудистого русла в окружающие ткани с развитием множественных отёков. Органы страдают от гипоксии, на фоне которой формируются очаги дистрофических изменений. Как показывает опыт, первым на себя берёт удар головной мозг (наблюдается снижение всех функций: внимание, память, мышление и т.п.). Появляются эпизоды потери сознания, головокружение, пошатывание при походке.
Наиболее опасен отёк лёгких. Он может быть острым (возникает мгновенно) или хроническим (нарастает в течение нескольких дней или месяцев). В нижние отделы парного органа начинает просачиваться экссудат, в результате большое число альвеол перестаёт выполнять дыхательную функцию.
Прогрессирование ИБС
Как Вы знаете, наш организм имеет широкие способности к адаптации. Работоспособная ткань сердца подвергается гипертрофии (набору мышечной массы), что значительно увеличивает объём необходимого кислорода, но функциональные возможности остальных сегментов коронарного русла не безграничны. Нарастает частота приступов стенокардии, они становятся более выраженными и продолжительными. Риск повторного инфаркта миокарда повышается в 3-5 раз.
Ремоделирование миокарда
На фоне неадекватной нагрузки и гипертрофии миокарда через несколько лет наблюдается дилатация – истончение стенок с формированием выбуханий – аневризм. Последствие всегда одно – разрыв тканей с тампонадой сердца (излитием крови в полость перикарда). Данное осложнение летально у 8 из 10 больных.
Прогноз
Прогноз при инфаркте задней стенки сердца на фоне отсутствия оказания экстренной помощи в первые часы после развития – условно неблагоприятный. Будет происходить постепенное нарастание дисфункции сердечной мышцы, которая в конечном счёте приведёт к гибели человека. Чтобы избежать любого нежелательного последствия, следует стараться всеми силами предупредить инфаркт, особенно, если Вы находитесь в зоне риска.

Процесс формирования аневризмы
Клинический случай
В заключении хочу привести интересный случай из личного опыта, доказывающий всю сложность распознавания ишемического поражения задней стенки левого желудочка.
Пациент Д., 66 лет. Неоднократно поступал в наше кардиологическое отделение по скорой помощи с диагнозом «Острый коронарный синдром». Для справки хочу сказать, что таким термином обозначают две патологии. Это инфаркт миокарда и эпизод нестабильной стенокардии. Только после проведения обследования (ЭКГ, тропониновый тест) ставится точная нозология.
Больного беспокоили жалобы на боли за грудиной, длительность 35-50 минут. Каждый раз проводилось обследование (ЭКГ, ОАК, тест на выявление тропонина), которое не обнаруживало признаков некроза. Использовались «Нитроглицерин» в виде 1% раствора, «Аспирин».
К сожалению, несколько дней назад пациент погиб в автомобильной катастрофе. На вскрытии было обнаружено, что больной в течение жизни перенёс 3 мелкоочаговых инфаркта миокарда, обусловленных поражением огибающей ветви задней коронарной артерии. С момента последнего прошло более 2 лет.
Таким образом, инфаркт задней стенки левого желудочка представляет собой колоссальную проблему для современной кардиологии ввиду практически полного отсутствия возможности своевременной диагностики. Хотя подобное сосудистое осложнение встречается крайне редко, нельзя не учитывать вероятность его развития. В основе профилактики всегда лежат здоровый образ жизни и адекватное лечение любых заболеваний (особенно, со стороны сердечно-сосудистой системы).
Источник
