Кровь в желудке при инфаркте

Абдоминальной формой инфаркта миокарда называется сердечно-сосудистое заболевание, характеризующееся острым нарушением кровоснабжения сердечной мышцы и протекающее с атипичной клинической картиной. По характеру течения болезнь напоминает патологию органов пищеварения. Главный симптом — боль в животе.
Причины возникновения
Абдоминальный инфаркт обусловлен внешними и внутренними факторами. Нарушение кровоснабжения и гибель клеток могут спровоцировать:
- Поражение венечных (коронарных артерий) сердца атеросклеротическими бляшками. Эта патология часто развивается на фоне высокого уровня в крови липопротеидов низкой плотности. Липиды откладываются на стенках артерий, затвердевают и увеличиваются в размерах. Бляшки могут перекрывать просвет сосуда, затрудняя кровоток.
- Курение. Способствует повреждению сосудов и развитию атеросклероза.
- Ожирение.
- Гипертония.
- Наличие стенокардии.
- Регулярное употребление алкоголя в течение длительного времени.
- Эндокринные нарушения (сахарный диабет).
- Погрешности в питании (преобладание в рационе жирных блюд и продуктов, богатых простыми углеводами).
- Воспалительные заболевания (артериит).
- Закупорка венечных артерий тромбом или эмболом.
- Аномалии развития сосудов, питающих сердце.
- Стресс.
- Гиподинамия (недостаток двигательной активности).
Симптомы
При абдоминальной форме инфаркта миокарда симптомы неспецифичны. Главный отличительный признак — отсутствие выраженного болевого синдрома за грудиной, характерного для простых форм заболевания. Для этой сердечной патологии характерны следующие признаки:
- Боль. Она ощущается в эпигастральной зоне или правом подреберье. Боль интенсивная, длится более 30 минут, острая, давящая, жгучая или колющая. Болевой синдром не связан с пищей (в отличие от гастрита, панкреатита, холецистита и язвенной болезни) и не исчезает после приема нитратов внутрь. Сопровождаться болью может инфаркт задней стенки сердечной мышцы.
- Болезненность живота при пальпации.
- Тошнота.
- Рвота.
- Напряжение мышц брюшного пресса.
- Потливость.
- Бледность кожи лица.
- Резкая слабость.
- Психоэмоциональное возбуждение.
- Одышка.
- Ощущение страха.
- Повышение артериального давления. Наблюдается в острейшем периоде инфаркта. Постепенно давление падает.
- Учащенное сердцебиение.
- Повышение температуры тела. Возможно в остром периоде заболевания. Лихорадка нередко длится 3-5 дней и более. Причинами повышения температуры являются некроз и воспалительный процесс.
- Помрачение сознания.
- Головная боль и головокружение. Появляются в результате нарушения сердечной деятельности и гипоксии мозга.
Частыми признаками абдоминальной формы инфаркта являются вздутие живота и отрыжка. Постепенно симптоматика ослабевает. Она наиболее сильно выражена первые 2 часа с начала приступа, что соответствует острейшему периоду инфаркта.
Дифференциальная диагностика
При подозрении на инфаркт нужно исключить следующие патологии:
- Язву. Отличительными признаками являются сильная болезненность в подложечной области, признаки внутреннего кровотечения (падение АД, рвота и стул с примесью крови). Боль при язве желудка возникает практически сразу после приема пищи, а при поражении 12-перстной кишки — через 2-3 часа после еды. Возможен болевой синдром на голодный желудок и в ночное время.
- Острое воспаление желчного пузыря (холецистит). При нем боль ощущается в подреберье справа возле печени и иррадиирует в спину и лопатку. Приступ могут вызвать прием алкоголя, погрешности в питании и стресс. В рвотных массах может присутствовать желчь, что не характерно для инфаркта. При образовании камней возникает желтуха и наблюдается потемнение мочи.
- Острый панкреатит. Боль при нем ощущается в эпигастрии, левом подреберье или вокруг поясницы. Панкреатит могут вызвать прием жирной пищи и алкоголя.
- Аппендицит.
- Гастрит. При гиперацидном гастрите боль возникает на голодный желудок, ночью или после погрешностей в питании. Болевой синдром уменьшается или исчезает при приеме антацидов (Фосфалюгеля) и блокаторов протонной помпы (Омеза).
Для постановки верного диагноза понадобятся:
- УЗИ (проводится для исключения патологий органов брюшной полости);
- ФЭГДС;
- электрокардиография (при инфаркте возможны отрицательный зубец T, изменение комплекса QRS и патологический зубец Q);
- эхография;
- общий и биохимический анализы крови (повышаются КФК, миоглобин, ЛДГ, СОЭ, тропонин, АСТ и АЛТ);
- общий анализ мочи;
- коагулограмма;
- липидограмма;
- сцинтиграфия;
- физикальный осмотр (пальпация живота, выслушивание легких и сердечных шумов);
- анализ кала (для исключения панкреатита).
Лечение
При инфаркте миокарда (абдоминальной форме) лечение начинается незамедлительно после уточнения диагноза. Терапия направлена на снижение потребности миокарда в кислороде, восстановление проходимости сосудов, устранение факторов риска, купирование болевого синдрома и предупреждение осложнений. Больных с инфарктом госпитализируют.
Терапевтическим способом
Главными аспектами терапии являются:
- Прием лекарств.
- Облегчение дыхания.
- Сердечно-легочная реанимация. Требуется при отсутствии сознания, исчезновении пульса и остановке дыхания.
- Дефибрилляции. Проводится при остановке сердца.
- Снятие болевого синдрома.
- Хирургическое вмешательство.
- Соблюдение строгой диеты. При атеросклерозе из меню исключаются жирные блюда и продукты, сладости, майонез, соления, копчености и алкоголь.
- Реабилитационные мероприятия (гимнастика, массаж, физиопроцедуры).
Медикаментозным
При брюшном (абдоминальном) инфаркте миокарда применяются:
- Наркотические обезболивающие (Фентанил).
- Нейролептики (Дроперидол).
- Нитраты. Их нужно вводить внутривенно.
- Бета-адреноблокаторы (лекарства на основе метопролола, бисопролола и атенолола). Показаны при повышении АД и нарушении сердечного ритма.
- Статины. Назначаются при инфаркте на фоне дислипидемии и атеросклероза.
- Тромболитики (Стрептокиназа).
- Ингибиторы АПФ (Каптоприл, Энап).
- Антагонисты кальция (Верапамил).
- Антиаритмические средства (Лидокаин, Амиодарон).
- Препараты калия (Панангин) и магния. Панангин назначается после перенесенного инфаркта.
- Антиагреганты и антикоагулянты.
Операция
В тяжелых случаях при абдоминальной форме инфаркта требуется установка металлических конструкций (стентов) в просвет коронарных артерий или шунтирование. При образовании аневризм требуется их иссечение. В случае грубых нарушений сердечного ритма человеку устанавливается водитель ритма.
Профилактика заболевания
Профилактика абдоминального варианта инфаркта миокарда сводится к отказу от сигарет и алкоголя, ограничению в меню жирной и сладкой пищи, своевременному лечению атеросклероза и тромбоза, нормализации веса, исключению стресса и стабилизации артериального давления.
Источник
Сердечный инфаркт – не всегда вызывает боль в груди. Иногда он проявляется тошнотой, рвотой, расстройством пищеварения, болями в животе. Что заставляет нас задуматься о первопричине таких жалоб. Абдоминальная форма инфаркта миокарда. Стоит ли делать кардиограмму при болях в животе?
Почему болит живот, а умирают сердечные клетки
Причины развития нетипичного инфаркта ничем не отличаются от классического: прогрессирующий атеросклероз, высокий холестерин, сужение сосудов, высокие цифры давления. Откуда же берутся боли в животе? Оказывается, болевой синдром вызван поражением нижней стенки сердечной мышцы, которая расположена близко к диафрагме. Это и объясняет, почему боль отдает в живот. Через несколько дней некроз (омертвение) настолько распространяется по сердечной мышце, что давление падает, а боль переходит на грудную клетку. Название же абдоминальной формы напрямую связано с болями в животе (от лат. аbdomen – живот).
Холецистит, панкреатит, диарея… Как не пропустить инфаркт
Самый понятный вариант, когда боли в животе возникли впервые при погрешностях в питании. Мы подозреваем гастрит и ищем причину. Сложнее, если хронический гастрит, холецистит, панкреатит или язва выявлены давно. Тогда привычные обезболивающие препараты идут в ход, несмотря на отсутствие эффекта. Выпив за несколько суток запас недельных медикаментов, бледные из-за низкого давления они только тогда обращаются за медицинской помощью.
Если на первый план выходят расстройства пищеварения (жидкий стул, рвота, боли в животе), пациенты могут обращаться в инфекционное отделение с подозрением на отравление.

Задумайтесь об инфаркте при расстройствах пищеварения
При абдоминальной форме инфаркта болит верхняя часть живота (под ложечкой, правая половина, особенно правое подреберье). Боли сильные, внезапно начинающиеся, жгучие, сопровождаются тошнотой, рвотой, вздутием живота, жидким стулом.
Настораживает то, что провоцируются они, помимо физических нагрузок и стресса, приемом пищи. Боль меняется по характеру: она усиливается, хуже переносится, становится давящей, меняет расположение, удлиняется (постепенно нарастая, достигает своего пика в течение часа), заставляет паниковать и пугаться смерти. Эффект от нитроглицерина кратковременный, иногда его нет вовсе.
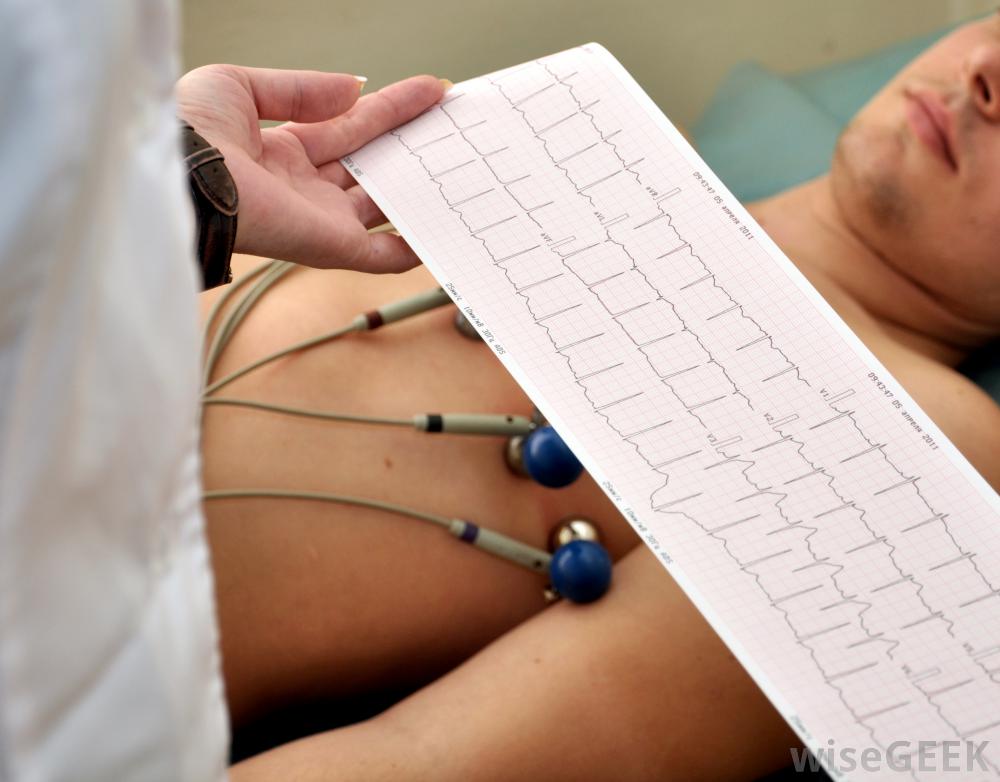
Не забудьте про электрокардиограмму при боли в животе
Внезапно возникшие сильные боли в животе – показание для снятия электрокардиограммы до назначения таблеток и уколов. Поэтому при появлении нетипичных болей в животе, отдающих в середину грудной клетки, правильнее будет все-таки обратиться в медицинское учреждение для проведения этого метода исследования.
Что делать до приезда бригады скорой помощи
Лечение абдоминальной формы инфаркта проводится в стационаре. Но как быть с неотложной медицинской помощью до поступления в больницу, если боли возникли дома? Не станете же вы всякий раз разжевывать аспирин при появлении боли в животе или тошноты. Через 5-6 таких попыток желудок ответит вам язвой, с которой вы уж точно попадете в руки врачей. Если приступ затянулся и давление позволяет (цифры больше 140/80 мм рт ст), примите таблетку или спрей нитроглицерина и прислушайтесь к боли. Если она притупится, вызывайте бригаду скорой помощи и положитесь на их профессионализм.
Чем опасна боль в животе, связанная с инфарктом
Прогноз любого инфаркта всегда хуже, если время от возникновения первых симптомов до оказания медицинской помощи и поступления в больницу затягивается. В случае абдоминальной формы вероятность опоздать с лечением высока. Пациент, конечно, не умрет, но погибшие сердечные клетки уже не воскресить.
Врач-кардиолог поликлиники Лутик Ирина
Источник

Инфаркт кишечника – это некроз кишечной стенки, связанный с острым прекращением кровотока по мезентериальным сосудам вследствие их эмболии или тромбоза. Характерным признаком является интенсивная боль в животе при полном отсутствии каких-либо объективных данных во время обследования пациента (живот мягкий, малоболезненный). Для уточнения диагноза проводится УЗИ и обзорная рентгенография ОБП, дуплексное сканирование и ангиография мезентериальных сосудов, лапароскопия. Консервативная терапия неокклюзионных форм патологии возможна только в первые часы заболевания, поздние стадии и остальные формы требуют хирургического лечения.
Общие сведения
Инфаркт кишечника – острое нарушение мезентериального кровообращения с последующим некрозом кишки и развитием перитонита. Данная патология является одной из серьезных проблем абдоминальной хирургии. Чаще всего эмболия, тромбоз, атеросклероз и неокклюзионная ишемия сосудов кишечника возникают на фоне тяжелой патологии сердца. В связи с увеличением процента пожилого населения и омоложением сердечно-сосудистой патологии инфаркт кишечника встречается все чаще (0,63% сравнительно с единичными случаями в конце прошлого века). Средний возраст пациентов – 70 лет, преобладают женщины (более 60%). Учитывая солидный возраст больных и массу фоновых заболеваний, решить вопрос о хирургической тактике лечения бывает достаточно сложно.
Еще одной проблемой является то, что поставить диагноз достаточно сложно, а подтвердить его без проведения ангиографии до операции практически невозможно. Вследствие ошибочной диагностики затягивается предоперационная подготовка; за это время происходят необратимые изменения в кишке, приводящие к смерти пациента. Ситуация усугубляется тем, что в последние годы инфаркт кишечника значительно омолодился (каждый десятый пациент моложе 30 лет), а радикальная резекция кишечника в поздней стадии заболевания приводит стойкой инвалидизации.

Инфаркт кишечника
Причины
Все причинные факторы, приводящие к инфаркту кишечника, можно разделить на три группы: тромботические, эмболические и неокклюзионные. Тромботический вариант патологии характеризуется тромбозом мезентериальных артерий (реже вен) в их проксимальных отделах. Чаще всего тромб локализуется в устье верхней брыжеечной артерии. К тромбозу висцеральных ветвей аорты может приводить повышенная свертываемость крови, полицитемия, сердечная недостаточность, панкреатит, травмы, опухоли, прием гормональных контрацептивов.
Эмболический вариант заболевания развивается при закупорке брыжеечных сосудов тромбоэмболами, мигрировавшими из проксимальных отделов сосудистого русла. Причиной этого чаще всего служат мерцательная аритмия, формирование пристеночных тромбов на фоне инфаркта миокарда, аневризмы аорты, выраженные нарушения коагуляции. После обтурации сосуда эмбол может смещаться в дистальные отделы и ветви сосуда, вызывая прерывистую, мигрирующую ишемию.
Неокклюзионный вид инфаркта кишки связан не с обтурацией висцеральных сосудов, а со снижением притока крови по ним. Причинами ограничения висцерального кровотока могут быть мезентериальный тромбоз, снижение фракции сердечного выброса, выраженная аритмия, спазм сосудов брыжейки, гиповолемия при шоке, сепсисе, обезвоживании. Факторы из перечисленных трех групп нередко комбинируются.
Классификация
Заболевание может протекать с компенсацией, субкомпенсацией и декомпенсацией кровотока. Кроме того, выделяют три последовательные стадии инфаркта кишечника: ишемии, инфаркта и перитонита. В первой стадии изменения в кишечнике еще обратимы, а клинические проявления в основном связаны с рефлекторными реакциями организма.
В инфарктной стадии происходит некроз кишечника, деструктивные изменения продолжаются даже после восстановления кровотока. Защитные свойства кишечной стенки постепенно ослабевают, бактерии начинают проникать сквозь все ее слои в брюшную полость. В стадии перитонита происходит распад тканей кишечной стенки, геморрагическое пропотевание с развитием тяжелейшего воспаления брюшины.
Симптомы инфаркта кишечника
Первая стадия патологии (ишемическая) обычно длится не более шести часов. В этот период пациента беспокоят сильные боли в животе, вначале схваткообразные, затем постоянные. Локализация боли зависит от того, какой отдел кишечника поражен: при ишемии тонкой кишки беспокоит боль в околопупочной области, восходящей и слепой кишки – в правой половине живота, поперечно-ободочной и нисходящей – в левой половине.
Боль очень сильная, однако не соответствует полученным при осмотре пациента объективным данным. При пальпации живот мягкий, малоболезненный. Для данного заболевания характерно острое появление болевого синдрома, однако возможно и постепенное, иногда двухэтапное начало заболевания. Кроме болей в животе, больной может жаловаться на тошноту, рвоту, диарею. Аускультация живота в начальной стадии выявляет повышенную перистальтику, которая постепенно ослабевает в течение нескольких часов.
В стадиях инфаркта и перитонита состояние больного прогрессивно ухудшается. Кожные покровы бледные, сухие. Боль постепенно ослабевает, а при полном некрозе стенки кишечника полностью исчезает, что является плохим прогностическим признаком. Язык сухой, с налетом. Живот вздутый, но поскольку для патологии характерно позднее появление симптомов раздражения брюшины, живот долгое время остается мягким.
Патогномоничен симптом Кадьяна-Мондора: при пальпации в брюшной полости определяется цилиндрическое плотно-эластичное образование, малосмещаемое и болезненное – отекший участок кишки и брыжейки. При аускультации брюшной полости участки тимпанита (звонкого звука над перераздутыми петлями кишечника) чередуются с участками притупления звука (над некротизированными петлями). Выпот в брюшной полости (асцит) может формироваться уже через несколько часов от начала заболевания.
Если заболевание прогрессирует, явления интоксикации и обезвоживания нарастают, больной становится безучастным, апатичным. Даже если начать оказание помощи пациенту на этой стадии, состояние может прогрессивно ухудшаться, наступает кома, начинаются судороги. На заключительном этапе болезни смертность достигает практически 100%.
Диагностика
Низкая информированность врачей догоспитального этапа об инфаркте кишечника значительно затрудняет своевременную диагностику. Позднему выявлению данной патологии способствует недостаточная оснащенность стационаров диагностическим оборудованием (ангиограф, компьютерный томограф). Однако заподозрить инфаркт кишечника можно и с помощью другим методов исследования. На УЗИ органов брюшной полости выявляется утолщенная стенка кишечника, наличие свободной жидкости в брюшной полости. Дуплексное цветное ультразвуковое сканирование является единственным достоверным УЗ-методом диагностики тромбоза мезентериальных сосудов.
Обзорная рентгенография органов брюшной полости информативна на более поздних стадиях, когда становятся видны чаши Клойбера, кишечные арки. Проведение контрастной рентгенографии не рекомендуется, так как она не предоставляет каких-либо ценных для постановки диагноза данных, но значительно затягивает этап диагностики. МСКТ органов брюшной полости позволяет провести более точное исследование петель кишечника (дает возможность обнаружить газ в брыжейке и стенке кишки), а МРТ мезентериальных сосудов – оценить состояние сосудистого русла, обнаружить тромбы и эмболы.
Наиболее точным методом исследования является ангиография мезентериальных сосудов. Данное исследование рекомендуют проводить в двух проекциях – прямой и боковой. Такая методика позволяет вычислить точную локализацию патологического процесса, выявить пораженные ветви висцеральных сосудов, определить тактику и объем оперативного вмешательства. Помогает в диагностике и определении лечебной тактики и консультация врача-эндоскописта.
Диагностическая лапароскопия дает возможность визуально оценить состояние петель кишечника, выявить некоторые патогномоничные для инфаркта кишечника признаки. К ним относят изменение цвета кишечной стенки, отсутствие пульсации краевых сосудов, изменение сосудистого рисунка (продольный вместо поперечного). Выявление данных признаков позволяет выставить показания к ургентной операции даже при невозможности проведения ангиографии. Противопоказаниями к лапароскопии являются выраженное вздутие кишечника, наличие обширных лапаротомий в анамнезе, крайне тяжелое состояние пациента.
Специфических лабораторных признаков патологии, особенно в начальных стадиях заболевания, не существует. В общем анализе крови по мере развития заболевания нарастает лейкоцитоз, сдвиг лейкоформулы влево. Анализ кала на скрытую кровь также становится положительным на стадии некроза кишечника. Некоторые авторы указывают на повышение уровня лактата в крови как на специфичный признак инфаркта кишечника.
Лечение инфаркта кишечника
Цель лечения – устранение всех патогенетических звеньев заболевания. Один из основополагающих принципов терапии тромбоза мезентериальных сосудов – раннее начало фибринолиза. Однако начало патогенетического лечения на догоспитальном этапе возможно только теоретически, потому что этот диагноз практически никогда не ставится до госпитализации пациента и обследования с участием абдоминального хирурга.
Сразу после госпитализации начинают коррекцию патологии, которая привела к развитию инфаркта кишечника, одновременно с инфузионной терапией. Инфузия кристаллоидных и коллоидных растворов призвана возместить недостающий объем циркулирующей крови, восстановить перфузию ишемизированных участков кишки. Начиная кардиотропную терапию, следует отказаться от использования вазопрессоров, так как они вызывают спазм сосудов брыжейки и усугубляют ишемию. При неокклюзионной ишемии показано введение спазмолитиков для улучшения висцерального кровотока.
Консервативная терапия оправдана только при отсутствии у пациента признаков перитонита. Наибольшая эффективность достигается при терапии, начатой в первые два-три часа от появления симптоматики. Чем дольше будет длиться этап консервативного лечения, тем меньше шансов на благоприятный исход, поэтому этап нехирургической терапии должен быть максимально кратким. При отсутствии быстрого эффекта проводится ургентная операция. То же касается и предоперационной подготовки – чем она короче, тем выше шансы на выздоровление.
Радикальными считаются лишь оперативные вмешательства на сосудистом русле (при наличии показаний – в сочетании с резекцией кишечника). Изолированная резекция некротизированной кишечной петли без удаления тромба из сосуда не устраняет основной патогенетический механизм возникновения инфаркта кишечника, а значит – не приводит к улучшению состояния пациента. Если оперативное вмешательство произведено в сроки более 24 часов от начала заболевания, лапаротомия в 95% случаев лишь констатирует необратимые изменения в большей части кишечника. Радикальная резекция пораженной кишки в такой ситуации не предотвращает смерти больного.
Если была произведена обширная резекция кишечника, в послеоперационном периоде пациенту может потребоваться консультация гастроэнтеролога для определения тактики энтерального и парентерального питания. Иногда такие пациенты требуют пожизненного частичного или полного парентерального питания с помощью внутривенного введения углеводов, белковых и жировых фракций.
Прогноз и профилактика
Прогноз неблагоприятный, так как заболевание редко своевременно диагностируется, а на поздних стадиях оперативное лечение часто бывает неэффективным. Несмотря на усовершенствование диагностических и лечебных мероприятий, смертность при различных формах патологии достигает 50-100%. Профилактика инфаркта кишечника заключается в своевременном лечении приводящих к нему заболеваний (аортальные и митральные пороки сердца, аритмии, атеросклероз, тромбофилии).
Источник
