Кровь из уха при инсульте

Инсульт – тяжелое заболевание центральной нервной системы, в основе которого лежит острое нарушение мозгового кровообращения с развитием очагового некроза.
Разработка эффективного лечения – один из краеугольных камней современной медицины, так как заболевание характеризуется высоким уровнем летальности и инвалидизации. Ситуация осложняется еще и тем, что в наши дни инсульт поражает людей работоспособного возраста.

Острое нарушение мозгового кровообращения — бич современного общества
Лечение: основные моменты
Лечебная схема ишемических инсультов предусматривает применение ряда препаратов:
- тромболитиков;
- антикоагулянтов;
- антиагрегантов;
- ноотропных средств;
- вазоактивных препаратов;
- статинов.
Кроме того, активно используются средства для лечения сопутствующей патологии, самая частая из которых – артериальная гипертензия, сахарный диабет, ишемическая болезнь сердца.
Применение такого широкого ассортимента препаратов повышает риск развития побочных эффектов. Одно из самых частых нежелательных явлений, которое встречается у пациента после инсульта – кровотечения.
Виды кровотечений

Кровотечения различают по анатомическому признаку и по отношению к внешней среде
Все кровотечения, которые имеют место у пациентов после инсульта, можно разделить на внешние и внутренние. По калибру пораженных сосудов они бывают:
- капиллярные;
- венозные;
- артериальные.
Кроме того, кровотечения классифицируют по источнику – органу или системе, целостность сосудов которого нарушена. Чаще всего встречаются:
- кровотечения из желудочно-кишечного тракта, в том числе гингивальные (из полости рта) и геморроидальные (из геморроидальных узлов прямой кишки);
- носовые кровотечения;
- легочные кровотечения;
- гематурия – кровотечение из мочевыводящей системы.
- кровянистые выделения из половых путей у женщин.
Еще одной разновидностью кровотечений после ишемического инсульта является геморрагический инсульт.
Этиология
Основная причина геморрагических осложнений у пациентов после инсульта – активное применение тромболитической, антикоагулянтной и антиагрегантной терапии.
Риск кровотечений значительно возрастает при наличии сопутствующей патологии, которая сопровождается нарушением целостности тканей – язвенная болезнь, эрозивные гастриты, полипы, недавние оперативные вмешательства.

Тромболитическая терапия
Тромболизис – самое современное направление лечения ишемического инсульта. Его задача – растворить тромб, закупоривший сосуд и восстановить кровоток в пораженной области. Это дает возможность пациенту после инсульта полностью восстановиться. Применение тромболитической терапии показано в первые 3 часа после начала заболевания.
Прямые и непрямые антикоагулянты назначаются с целью профилактики ранних тромбоэмболических осложнений. Они влияют на свертывающую систему крови, снижая склонность к образованию тромбов. Применение препаратов этих групп требует лабораторного контроля свертываемости крови.
Антиагреганты также препятствуют тромбообразованию, воздействуя на тромбоциты. Как правило, препараты этой группы применяются в течение длительного времени, часто – пожизненно.
Диагностика
Заподозрить кровотечение у пациента после инсульта можно на основании жалоб, данных осмотра, результатов лабораторных и инструментальных методов обследования. Как правило, внешние кровотечения (носовые, из полости рта, гинекологические) диагностических трудностей не представляют.

Обнаружение крови в моче
Симптоматика внутренних геморрагических осложнений зависит от их выраженности. В легких случаях их можно установить только по изменениям в общеклиническом анализе крови – у пациента после инсульта отмечается гипохромная железодефицитная анемия. Наличие эритроцитов в моче свидетельствует о развитии гематурии. Кровотечение из желудочно-кишечного тракта диагностируется путем определения скрытой крови в кале.
При более выраженной степени тяжести в клинической картине на первый план выступают симптомы острой кровопотери.
Пациент чувствует общую слабость, головокружение, замечает мелькание «мушек» перед глазами. Кожные покровы становятся бледными, покрываются холодным потом. Пульс учащается.
В зависимости от локализации поврежденных сосудов наблюдаются такие симптомы:
- легочная патология – выделение пенистой алой мокроты изо рта;
- пищевод – рвота кровью;
- желудок – рвота «кофейной гущей», в тяжелых случаях – с примесью свежей крови;
- кишечник – черный кал, свежая кровь вперемешку с калом;
- геморроидальные узлы – выделение свежей крови из прямой кишки;
- матка – кровянистые выделения из половых путей;
- мочеполовая система – изменение цвета мочи.

Кровотечения имеют дифференциально-диагностические признаки
При кровоизлиянии в ЦНС наблюдается картина геморрагического инсульта. Иногда при носовом кровотечении кровь стекает по задней стенке глотки. В таких ситуациях создается впечатление, что поврежденный сосуд находится в полости рта.
Дополнительные диагностические методы
Чтобы уточнить источник осложнения у пациента после инсульта и оценить степень тяжести, применяются инструментальные методы обследования пациента – ультразвуковое исследование, компьютерная и магнитно-резонансная томография, эндоскопия. Обязательно проводится консультация смежных специалистов – ЛОР, гинеколог, уролог, пульмонолог, хирург.
Лечение и профилактика
Самое лучшее лечение геморрагических осложнений у пациентов после инсульта – профилактика. Перед началом тромболитической терапии исключают все абсолютные противопоказания – активное кровотечение, геморрагический инсульт на протяжении последних шести месяцев, крупные оперативные вмешательства, роды, тяжелые травмы. В этих случаях тромболизис проводить категорически не рекомендуется.

Тромболитическая терапия имеет абсолютные и относительные противопоказания
Кроме того, определяют наличие относительных противопоказаний: подозрение на расслаивающую аневризму аорты, операции и травмы, внутренние кровотечения давностью больше месяца, цирроз печени, геморрагический диатез, артериальная гипертензия, язвенная болезнь, беременность. В этих случаях запрет носит рекомендательный характер, а лечебная тактика определяется в индивидуальном порядке.
Перед назначением антикоагулянтной терапии проводится исследование показателей свертывающей системы крови. Эти же показатели контролируются и в ходе лечения.
Если есть подозрение, что у пациента после инсульта возникло кровотечение, первым делом отменяют антикоагулянты. Так как в основе кровотечений лежит нарушение свертываемости крови и повышенная ломкость сосудов, назначают витамин С и РР в больших дозах. Если в качестве антикоагулянта использовался гепарин, применяют его антагонист – протамина сульфат. Для улучшения свертываемости крови используют викасол, дицинон, аминокапроновую кислоту. При необходимости переливают свежезамороженную плазму, альбумины.
В заключение
Кровотечение у больного после инсульта – тяжелое осложнение, которое несет угрозу жизни и здоровью пациента. Тем не менее, необходимость антикоагулянтной терапии доказана в ходе многочисленных клинических исследований. Ученые установили, что на один эпизод геморрагических осложнений приходится до двадцати предотвращенных инсультов. Если у пациента есть какие-то сомнения по поводу целесообразности лечения антикоагулянтами, единственное правильное решение – задать вопросы лечащему врачу. Он детально проинформирует об особенностях антикоагулянтной терапии, возможных осложнениях и их профилактике.
Источник

В цивилизованных странах ежегодно регистрируются сотни тысяч случаев инсульта. К сожалению, если «пропустить» первые минуты и часы этого грозного заболевания, процесс становится необратимым… Вот почему так важно знать правила первой помощи при инсульте
Когда происходит инсульт?
Инсульт происходит, когда перекрывается просвет или разрывается стенка какого-либо сосуда, расположенного в головном мозге. Инсульт может быть ишемическим (когда тромб полностью перекрывает просвет кровеносного сосуда) и геморрагическим (когда рвется стенка артерии, снабжающей кровью тот или иной участок мозга, образуется гематома). При этом, естественно, нарушается нормальный режим кровоснабжения и начинается гибель клеток головного мозга. Процесс повреждения структур мозга может развиваться крайне стремительно, и чем дольше человеку не оказывается должная медицинская помощь, тем больше необратимых изменений происходит.
Из-за чего случается инсульт
Какой-то одной причины возникновения инсульта не существует, поэтому принято говорить о комплексе факторов риска, которые могут привести к инсульту. В первую очередь это, конечно, наследственность. Если у человека «слабые» сосуды (то есть наблюдается генетически обусловленная слабость соединительной ткани), у него может развиться аневризма (расширение или расслоение стенки сосуда, питающего головной мозг), которая, достигнув определенного размера, может «порваться» и произойдет геморрагический инсульт. Если же у человека есть склонность к накоплению «плохого» холестерина, то в его сосудах будут образовываться атеросклеротические бляшки, сужающие просвет и способствующие образованию тромбов. «Работают» и такие факторы риска, как курение, гипертония, аритмия, избыточный вес и сахарный диабет. Поэтому чувствовать себя застрахованным от инсульта не может никто.
Учим правила инсульта
«Да зачем они мне, — скажете вы, — я же вполне здоровый человек, да и в круг моих родных и знакомых входят молодые, полные жизненных сил, люди». К сожалению, инсульт редко интересуется возрастом того, к кому приходит. Безусловно, в группе риска находятся мужчины старше 45 лет и женщины старше 55 лет, но сегодня нередки случаи инсульта и у 30-летних, и у тех, кому только исполнилось 25. Причем, чем моложе человек, тем менее ожидаемыми у него могут быть признаки, характерные для инсульта, а следовательно — тем дольше он будет оставаться без помощи, и тем более печальными могут оказаться последствия мозговой катастрофы.
Подозреваете инсульт?
Не откладывайте, если вы плохо себя чувствуете или думаете, что ваше состояние серьезное. Звоните 103.
Улыбнись — заговори — подними руки
Симптомы инсульта, как правило, развиваются очень быстро. Сценарий, примерно одинаков, может меняться только последовательность их возникновения. Обычно у человека начинается приступ резкой, нестерпимой головной боли, он жалуется на то, что голову буквально «разрывает». Может измениться походка, она становится неустойчивой, человек падает, или начаться парез (онемение) мышц конечностей или лица. Для инсульта характерен односторонний парез, когда мышечная слабость проявляется только на левой или на правой стороне тела. Из-за этого у больного как бы «перекашивается» рот и даже изменяются черты лица. Речь становится менее четкой — или замедляется, или, наоборот, человек начинает говорить очень быстро, но непонятно. Также возможны туман перед глазами, расфокусировка взгляда, больному становится трудно формулировать свои мысли и подбирать слова.
Врачи рекомендуют запомнить три основных приема распознавания симптомов инсульта: УЛЫБНИСЬ — ЗАГОВОРИ — ПОДНИМИ РУКИ (УЗП)
- Попросите человека УЛЫБНУТЬСЯ. При инсульте улыбка получается «кривой», поскольку мышцы одной стороны лица слушаются гораздо хуже.
- ЗАГОВОРИТЕ с ним и попросите ответить на простой вопрос, например: «Как тебя зовут?» Обычно в момент мозговой катастрофы человек не может связно выговорить даже свое имя.
- Предложите ему ПОДНЯТЬ ОБЕ РУКИ одновременно. Как правило, с этим заданием больному справиться не удается, руки не могут подняться на один уровень, поскольку одна сторона тела слушается хуже.
Что делать дальше?
Срочно, без промедления, вызывайте скорую помощь. Если это невозможно — везите больного в ближайшую больницу или медпункт самостоятельно. Но очень-очень быстро! Не надо ничего ждать, а тем более «вестись» на слова пострадавшего о том, что «сейчас все пройдет». Если это инсульт — то ничего не пройдет, больному станет хуже, он может умереть или остаться глубоким инвалидом на всю жизнь!До приезда бригады скорой помощи (или пока вы везете пострадавшего в больницу), нужно сделать следующее:
- уложить его так, чтобы голова была выше туловища, предоставить доступ свежего воздуха (открыть окно, при невозможности — вывести больного из душного помещения на улицу), снять всю стесняющую одежду (воротнички, манжеты, ремень);
- положить одномоментно под язык 10 таблеток глицина. Внимание! Не путать с нитроглицерином (он противопоказан при мозговых катастрофах!!!!), а именно Глицина® — препарата, доказано улучшающего мозговое кровообращение. С 1999 года глицин введен в табель оснащенности всех бригад скорой помощи, но чем раньше больной получит препарат, тем лучше, поэтому лучше, если он будет в вашей офисной или домашней аптечке постоянно;
- измерьте артериальное давление, скорее всего, оно будет повышенным, поэтому человеку нужно дать препарат, который он принимает «от давления» постоянно (в случае, если ему этот препарат назначен врачом). Если лекарства под рукой нет — опустите ноги больного в таз с горячей водой;
- если начинается рвота — поверните голову больного набок, чтобы рвотные массы не попали в дыхательные пути. Когда рвота прекратится — постарайтесь снова дать больному глицин и его лекарство от гипертензии.
Если после комплекса этих мероприятий человеку «полегчало» — это не означает, что инсульт прошел стороной. Расслабляться рановато, поскольку все вышеописанные симптомы могли быть признаками транзиторной (преходящей) ишемической атаки (ТИА), то есть сосуд головного мозга был перекрыт не полностью, а лишь частично. Но подобный приступ в любой момент может обернуться и настоящим инсультом. Предотвратить его смогут лишь квалифицированные действия медиков, качественное обследование сосудов головного мозга, которое возможно только в клинике, и, конечно же, адекватная терапия этого состояния.
Записаться к неврологу
| Наименование | Стоимость | |
|---|---|---|
| Прием (осмотр, консультация) врача-невролога первичный | 1 800 ₽ | Количество Прием (осмотр, консультация) врача-невролога первичный |
| Прием (осмотр, консультация) врача-невролога первичный, д.м.н./профессора | 4 000 ₽ | Количество Прием (осмотр, консультация) врача-невролога первичный, д.м.н./профессора |
| Прием (осмотр, консультация) врача-невролога первичный, к.м.н. | 2 200 ₽ | Количество Прием (осмотр, консультация) врача-невролога первичный, к.м.н. |
| Прием (осмотр, консультация) врача-невролога повторный | 1 200 ₽ | Количество Прием (осмотр, консультация) врача-невролога повторный |
| Прием (осмотр, консультация) врача-невролога повторный, д.м.н./профессора | 2 500 ₽ | Количество Прием (осмотр, консультация) врача-невролога повторный, д.м.н./профессора |
| Прием (осмотр, консультация) врача-невролога повторный, к.м.н. | 1 500 ₽ | Количество Прием (осмотр, консультация) врача-невролога повторный, к.м.н. |
Если у вас возникли подозрения на инсульт, то обратитесь к врачу. Консультации в комментариях не проводятся.
Источник
Кровотечение из полости уха — это состояние, которое может возникнуть на фоне ряда заболеваний и патологических состояний. С подобным симптомом различной степени выраженности, согласно статистике, к врачу обращается от 0,5 до 3% пациентов. Одинаково часто страдают взрослые и дети. Известны случаи выявления данного нарушения у новорожденных и пожилых людей. Однако причины появления крови из уха всегда разные.
Почему идет кровь из уха
Появление крови из уха свидетельствует о повреждении сосудов внутри слухового органа или мягких тканей. Причины состояния принято разделять на 2 большие группы: травматические и патологические.
В первом случае кровотечение развивается под воздействием травмирующего фактора, а во втором — на фоне заболеваний. Его основная причина определяет дальнейшую тактику лечения.
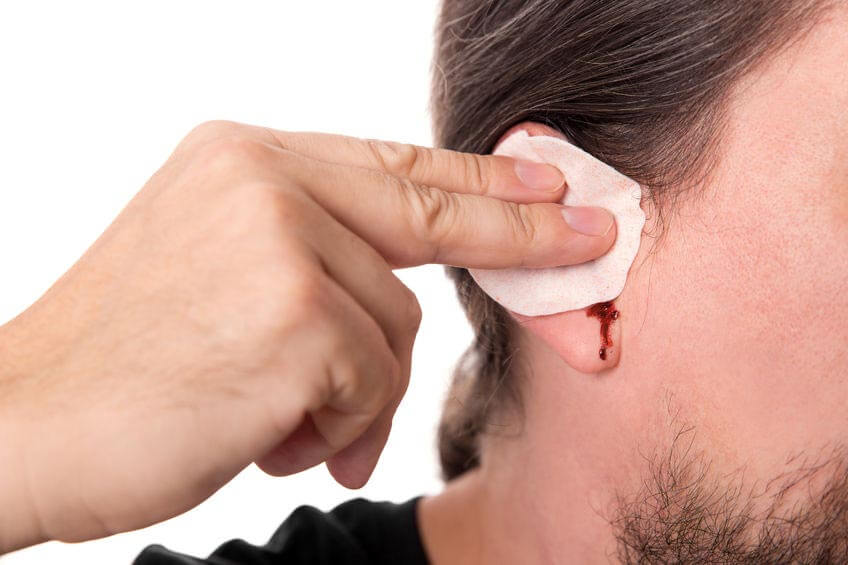
Механические повреждения
Различные механические повреждения являются распространенной причиной кровотечения из уха. Это может быть нарушение техники безопасности или неправильная гигиена слухового прохода, результат несчастного случая. Среди основных видов травматического воздействия выделяют следующие:
- Повреждение слухового прохода при чистке. Травма может быть двух видов: наружная и внутренняя. В первом случае объем кровотечения незначительный и не требует обращения за медицинской помощью. На месте ссадины постепенно образуется корочка. При правильном уходе со временем она самостоятельно исчезает. При внутренней травме речь идет о повреждении барабанной перепонки. Кровотечение обычно обильное и сопровождается выраженным болевым синдромом. Отсутствие лечения может привести к нарушению слуха.
- Механическое повреждение инородными предметами. Данный вид травматического воздействия чаще всего встречается среди детей или людей с психическими отклонениями. В роли инородных предметов могут выступать бусины, мелкие части игрушек, камни и пр. Возникновение кровотечения обусловлено частичным повреждением барабанной перепонки или ее разрывом.
- Травма после удара. Является следствием избиения, автомобильной катастрофы или падения с высоты. Во время удара травмируются височная область, барабанная перепонка, повреждаются сосуды и слизистые. При этом кровотечение может наблюдаться не только из уха, также из ноздрей и рта. Сопутствующими симптомами выступают головная боль, судороги, потеря сознания.
Еще одним вариантом механического воздействия является быстрое погружение/всплытие в воде. Барабанная перепонка не может выдержать резкий перепад давления. В результате появляется кровь из ушной полости.
Заболевания, связанные с кровотечениями из уха
Появление данного состояния может быть связано с инфекционно-воспалительными процессами, онкологией. Если первые хорошо поддаются медикаментозной терапии, то в случае рака может потребоваться операция и другие виды вмешательства.
Полипы
Полип представляет собой разрастание эпителиальной ткани в просвет ушной полости. Их размер и строение могут варьироваться. Небольшое новообразование чаще всего имеет бессимптомное течение.
Однако по мере его роста клиническая картина дополняется нарушением слуха и слизистой ушной полости, что приводит к кровотечению. Также подобный симптом возникает на фоне надрыва основания (ножки) полипа.
Фурункул
Развитие фурункула может быть обусловлено местным воспалительным процессом, снижением иммунитета и иными факторами. Частью такого новообразования выступает волосяной фолликул.
Попадая в него, инфекция приводит к воспалительному процессу. Он выражается в виде болевого синдрома, повышения температуры, нарушения слуха. Сам процесс характеризуется прогрессирующим течением. На этапе прорыва фурункула, когда гнойное его содержимое начинает выходить из слухового прохода, возможно появление кровянистого экссудата.
Воспаление барабанной перепонки
Мирингит — это заболевание, сопровождающееся воспалением барабанной перепонки. Возникает по причине попадания воды в слуховой проход, пневмонии, вирусной инфекции или не вылеченного своевременно отита.
На начальных этапах его развития из полости уха выделяется серозное содержимое. Постепенно его характер меняется на сукровичный и кровянистый. Помимо неприятных выделений пациентов с мирингитом обычно беспокоит лихорадка, боль в области пораженного уха, ощущение его заложенности.
Карцинома
Карцинома является новообразованием злокачественного характера. Длительное время она может развиваться бессимптомно. Спустя некоторое время у человека появляются нарушения слуха, болезненность в ухе, чувство дискомфорта.
Кровотечение возникает исключительно на этапе распада новообразования или, когда оно начинает поражать расположенные рядом структуры.
Острый отит
Отит практически всегда возникает на фоне снижения иммунитета. Заболевание может спровоцировать проникновение в организм вируса, грибка или бактерии. В отдельных случаях оно имеет аллергическую природу, но практически всегда сопровождается выделением крови из уха.
Для определения точной причины его развития пациенту необходимо сдать ряд анализов. Только после этого назначается терапия.
Грибок или кандидоз
Кандидоз уха возникает на фоне активности условно-патогенных микроорганизмов. Грибки рода Candidae присутствуют в организме всех людей. Однако под воздействием ряда факторов (снижение иммунитета, нарушение правил личной гигиены) они начинают усиленно размножаться, провоцируя воспалительный процесс.
На фоне продолжительного течения болезни кожные покровы истончаются, становятся подверженными присоединению бактериальной флоры. При этом в полости уха наблюдается сильный зуд, дискомфорт. Это заставляет человека постоянно использовать ватные палочки и иные подручные средства, что может приводить к травме и кровотечениям.
Как остановить кровь из уха
Любое кровотечение требует незамедлительных действий. Сначала необходимо оценить степень нарушения. При незначительном повреждении кровь следует вытереть, само ухо смазать тампоном с дезинфицирующим средством. Со временем на этом месте образуется корочка, кожа заживет самостоятельно.
При появлении крови из уха после серьезной травмы следует сразу вызвать бригаду медицинских работников, провести ряд манипуляций:
- Уложить больного и успокоить его, чтобы снизить давление и приостановить кровотечение.
- Рану необходимо обработать, если возможно, извлечь посторонние предметы. Важно действовать очень осторожно, чтобы не навредить больше.
- Если рана очень большая и нет возможности извлечь инородный предмет, лучше дождаться приезда врачей и не проводить манипуляции.
- После промывания раны к пораженному месту нужно приложить лед или холодный компресс. Это поможет сузить сосуды, приостановить кровотечение.
- На следующем этапе следует смочить ватный диск или тампон в растворе перекиси, заложить ее в ухо.
- Во избежание проникновения инфекции необходимо использовать антисептические средства.
Если выделения обильные, необходимо вызвать бригаду медицинских работников и только после приступать к оказанию помощи пострадавшему.
Нужно ли обращаться к врачу?
Незначительное по объему кровотечение, вызванное механическим повреждением кожных покровов, обычно не требует обращения за медицинской помощью, использования лекарственных препаратов.
При серьезных нарушениях, спровоцированных изменением давления или являющихся следствием воспалительного процесса, необходимо посетить врача для назначения лечения.
Кровопотеря на фоне автомобильной катастрофы или несчастного случая требует незамедлительного обращения за медицинской помощью, пребывания в условиях стационара и постоянного наблюдения со стороны персонала. Это обусловлено высоким риском летального исхода.

Лечение кровотечения из ушей
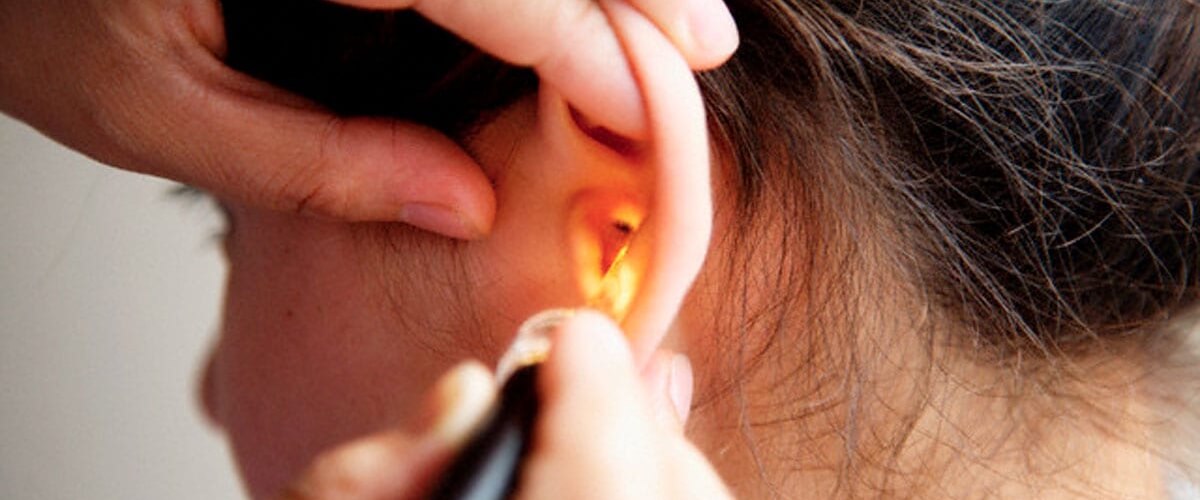
Патологии ЛОР-органов входят в компетенцию врача-отоларинголога. Перед назначением лечения специалист должен определить причину нарушения. С этой целью проводится физикальный осмотр уха, изучается анамнез пациента, его жалобы.
Базовым методом диагностики выступает отоскопия. В ходе процедуры врач осматривает наружный слуховой проход, барабанную перепонку и полость среднего уха специальным инструментом — отоскопом. Затем обследование дополняется другими методами диагностики с учетом обстоятельств появления кровотечения:
- рентгенография черепа (в случае травмы);
- МРТ (при подозрении на новообразование);
- эндоскопическое исследование.
Лабораторные методы исследования помогают провести дифференциальную диагностику. Пациенту назначают анализы крови, коагулограмму. Затем, исходя из причины кровотечения, подбирается терапия. Она может носить медикаментозный или хирургический характер.
Медикаментозное лечение
При кровянистых выделениях пациенту в первую очередь назначают гемостатики (Амбен, Гелофузин). Они позволяют остановить кровь и предупредить большие ее потери.
Спектр подобных препаратов достаточно широк, но подобрать их может только врач. Кровоостанавливающие средства не рекомендуется использовать пациентам с почечной/печеночной недостаточностью, при тромбозах различного генеза.
Затем лекарственные препараты назначаются в зависимости от ситуации:
- В случае острого отита рекомендуются капли, в составе которых присутствует антибиотик (Отипакс, Нормакс).
- Если инфекционный процесс сопровождается повышенной температурой, используется Нурофен или Ибупрофен.
- При грибковой инфекции назначают антифунгицидные средства (Клотримазол, Пимафуцин).
- Если вместе с кровью из уха выделяется гной, требуется применение антибиотиков (Цефтриаксон, Амоксициллин).
- При фурункулезе рекомендуется одновременный прием антибиотиков и препаратов для улучшения работы иммунной системы.
Конкретные препараты, их дозировка и продолжительность использования определяются врачом в каждом случае индивидуально.
Оперативное вмешательство
Помощь хирурга обычно требуется в том случае, если кровянистым выделениям из уха предшествовала травма головы. Оперативное вмешательство также необходимо при выявлении новообразований различного генеза.
В отдельных случаях специалист рекомендует «пробить» барабанную перепонку, чтобы выпустить гной. Данная процедура не сопровождается болевым синдромом и требует немного времени. После ее проведения состояние пациента заметно улучшается.
Еще некоторое время после хирургического вмешательства больному необходимо провести в условиях стационара для наблюдения за динамикой выздоровления.
Помощь народной медицины
Использование методов народной медицины допустимо только при наружных повреждениях уха. К ним следует отнести отиты и фурункулез. Ниже перечислены наиболее популярные рецепты:
- Головку репчатого лука следует нарезать маленькими кусочками и поместить в пораженное ухо. Сверху его нужно замотать полотенцем или платком. Процедура должна продолжаться не менее 6-8 часов. Лучше проводить ее на ночь.
- В небольшом количестве воды в течение 3 часов необходимо кипятить лавровый лист. После раствор остудить. По 3 его капли закапывают в больное ухо, а 3 столовые ложки принимают внутрь.
- Столовую ложку чесночного сока необходимо смешать с таким же количеством растительного масла. Получившееся средство закапывают в каждое ухо трижды в сутки.
Применение перечисленных рецептов необходимо заблаговременно обсудить с лечащим врачом.
Возможные осложнения
Серьезные осложнения при кровотечениях из уха возникают достаточно редко. Количество выделяемой жидкости не настолько большое, что может угрожать здоровью.
Чаще всего осложнения возникают на фоне накопления крови в ушной раковине. В таком случае у пациентов появляется нарушение слуха. Также возможно инфицирование крови при присоединении патогенной микрофлоры.
В последнем случае и при отсутствии своевременного лечения могут проявиться вторичные осложнения. Речь идет о следующих проблемах со здоровьем:
- Менингит. Патология, характеризующаяся воспалением мозговых оболочек на фоне активности патогенной микрофлоры.
- Лимфаденит. Состояние, при котором происходит воспалительное поражение регионарных лимфоузлов.
Генерализованные вторичные осложнения встречаются редко, но о риске их появления нельзя забывать. Например, сепсис или распространение инфекции по всему организму вместе с током крови.
При этом формируются метастатические гнойные очаги в различных органах и тканях. Сепсис развивается в случае нагноения кровянистого содержимого среднего уха и отсутствия своевременной терапии.
Еще одним вторичным генерализованным осложнением является инфекционно-токсический шок. Для него характерно нарушение микроциркуляции в тканях по причине их поражения инфекционными агентами.
Восстановление и профилактика
После выявления причины кровотечения из уха и ее устранения пациенты быстро восстанавливаются. В большинстве случаев данное нарушение является побочным эффектом заболеваний.
Профилактика кровотечений направлена на предупреждение патологических состояний или уменьшение частоты их возникновения. С этой целью специалисты рекомендуют:
- Регулярно проводить гигиену ушных раковин. Важно делать это правильно.
- Предметы ухода (ватные палочки и диски) следует использовать однократно. По-возможности, избегать чистки инородными телами. Достаточно промывать уши во время купания.
- При подъеме с большой глубины следует постепенно привыкать к меняющемуся атмосферному давлению. Нельзя резко подниматься.
- Хронические заболевания требуют обязательного лечения. При продолжительном течении необходимо проводить профилактические терапевтические курсы во избежание появления осложнений.
- Возникновение любых симптомов заболеваний ЛОР-органов требует незамедлительного обращения за медицинской помощью. Это поможет диагностировать патологические изменения на начальных этапах развития.
Во избежание травм на производстве важно соблюдать технику безопасности.
Кровотечение из уха — неприятный симптом, который нельзя оставлять без внимания. Он может быть вызван как некорректной гигиеной ушной раковины, так и более серьезными проблемами.
Рекомендуем видео:
К числу последних относятся такие патологии как фурункулез, полипы, карцинома и кандидоз. Для назначения рационального лечения в первую очередь необходимо определить причину возникновения кровотечения.
Источник
