Код по заболеванию инфаркт

Острый инфаркт миокарда – это гибель клеток сердечной мышцы из-за прекращения подачи к ним крови. Такая недостаточность вызывается в большинстве случаев блокированием сосуда тромбом, эмболом или сильным спазмом.
Инфаркт миокарда – одно из наиболее опасных заболеваний: до 30% больных умирают в первые часы после приступа. Это связано, в том числе, с неподготовленностью окружающих к действиям в такой ситуации. Если обладать необходимой информацией, можно вовремя оказать неотложную помощь больному, избежав необратимых последствий.
Большой процент смертности от инфаркта приходится не на первичное заболевание, а на его осложнения. Развитие осложнений зависит от объема помощи, оказанной в острейший период и в стадии рубцевания.
Что такое инфаркт миокарда?
Инфарктом называется острое нарушение кровообращения, при котором участок ткани какого-либо органа перестает получать необходимые ей для адекватного и полноценного функционирования вещества и гибнет. Такой процесс может развиваться во многих органах с обильным кровотоком, например в почках, селезенке, легких. Но наиболее опасен инфаркт сердечной мышцы, т. е. миокарда.
 Инфарктом миокарда называется гибель участка сердечной мышцы
Инфарктом миокарда называется гибель участка сердечной мышцы
Заболеванию посвящен отдельный раздел в Международной классификации болезней, код по МКБ 10 для острого инфаркта миокарда – I21. Следующие за ним цифры идентификатора указывают на локализацию очага некроза:
- I0 Острый трансмуральный инфаркт передней стенки миокарда.
- I1 Острый трансмуральный инфаркт нижней стенки миокарда.
- I2 Острый трансмуральный инфаркт миокарда других локализаций.
- I3 Острый трансмуральный инфаркт миокарда неуточненной локализации.
- I4 Острый субэндокардиальный инфаркт миокарда.
- I9 Острый инфаркт миокарда неуточненный.
Уточнение локализации некротического очага необходимо для выработки правильной лечебной тактики – в разных участках сердца разная подвижность и способность к регенерации.
Причины заболевания
Инфаркт миокарда является терминальной стадией ишемической болезни сердца. Патогенетической причиной является острое нарушения тока крови по коронарным сосудам –главным артериям, которые питают сердце. К этой же группе заболеваний относят стенокардию как симптомокомплекс, ишемическую дистрофию миокарда и кардиосклероз.
Часты случаи, когда больные, успешно пережившие инфаркт, через несколько месяцев умирали из-за отсроченных осложнений – вот почему крайне важно отнестись ответственно к врачебным рекомендациям и продолжать поддерживающее лечение.
Непосредственные причины инфаркта сердца:
- Длительный спазм коронарных артерий – сужение просвета этих сосудов может быть вызвано расстройством адренергической системы организма, приемом стимулирующих препаратов, тотальным спазмом сосудов. Хотя скорость движения крови по ним заметно увеличивается, эффективный объем меньше, чем необходимо.
- Тромбоз или тромбоэмболия коронарных артерий – тромбы чаще всего образуются в венах с низкой скоростью кровотока, например полостных венах нижних конечностей. Иногда эти сгустки отрываются, двигаются с током крови и закупоривают просвет коронарных сосудов. Эмболы могут представлять собой частицы жировой и других тканей, пузырьки воздуха, инородные тела, проникшие в сосуд во время травмы, в том числе хирургической.
- Функциональное перенапряжение миокарда в условиях недостаточного кровообращения. Когда кровоток уменьшен по сравнению с нормой, но он все еще покрывает потребности миокарда в кислороде, гибели ткани не происходит. Но если в это время потребности сердечной мышцы возрастут, соответствуя выполняемой работе (вызванной физической нагрузкой, стрессовой ситуацией), клетки исчерпают свои запасы кислорода и погибнут.
 Инфаркт возникает из-за блокирования движения крови в артерии, питающей сердце
Инфаркт возникает из-за блокирования движения крови в артерии, питающей сердце
Патогенетические факторы, которые способствуют развитию заболевания:
- Гиперлипидемия – повышенное содержание жиров в крови. Может быть связана с ожирением, чрезмерным потреблением жирной пищи, избыточного количества углеводов. Также такое состояние может вызываться дисгормональными нарушениями, влияющими, в том числе, на метаболизм жиров. Гиперлипидемия приводит к развитию атеросклероза, одного из основных причинных факторов инфаркта.
- Артериальная гипертензия – повышение артериального давления может приводить к шоковому состоянию, при котором сердце, как орган с обильным кровотоком, страдает особенно сильно. Кроме того, гипертензия ведет к спазму сосудов, что служит дополнительным фактором риска.
- Избыточная масса тела – кроме повышения уровня жиров крови, опасна из-за значительной нагрузки на миокард.
- Малоподвижный образ жизни – приводит к ухудшению работы сердечно-сосудистой системы и повышает риск развития ожирения.
- Курение – никотин вместе с другими веществами, содержащимися в табачном дыме, вызывает резки спазм сосудов. Когда такие спазмы повторяются несколько раз в день, нарушается эластичность сосудистой стенки, сосуды становятся хрупкими.
- Сахарный диабет и другие нарушения обмена веществ – при сахарном диабете все метаболические процессы диссоциированы, нарушается состав крови, ухудшается состояние сосудистой стенки. Не менее негативное влияние оказывают и другие метаболические заболевания.
- Мужской пол – у мужчин, в отличие от женщин, нет половых гормонов, которые обладали бы протекторной (защитной) активностью по отношению к стенке сосуда. Однако у женщин после менопаузы риск развития инфаркта возрастает и сравнивается с таковым у мужчин.
- Генетическая предрасположенность.
Встречаются бессимптомные формы, при которых распознать заболевание очень тяжело – они свойственны пациентам с сахарным диабетом.
Классификация острого инфаркта миокарда
Патологию классифицируют по времени возникновения, локализации, распространенности и глубине поражения, а также по характеру протекания.
По времени возникновения выделяют:
- острый инфаркт – возникший впервые;
- повторный инфаркт – возникший в течение 8 недель после первого;
- рецидивирующий – развивается по истечению 8 недель после первичного.
Очаг повреждения тканей чаще всего локализируется в области верхушки сердца, передней и боковой стенок левого желудочка и в передних отделах межжелудочковой перегородки, то есть в бассейне передней межжелудочковой ветви левой коронарной артерии. Реже инфаркт возникает в области задней стенки левого желудочка и задних отделов межжелудочковой перегородки, то есть в бассейне огибающей ветви левой коронарной артерии.
В зависимости от глубины поражения инфаркт бывает:
- субэндокардиальный – узкий некротический очаг проходит вдоль эндокарда левого желудочка;
- субэпикардиальный – очаг некроза локализуется возле эпикарда;
- интрамуральный – находится в толще сердечной мышцы, не касаясь верхнего и нижнего слоев;
- трансмуральный – поражает всю толщину стенки сердца.
В протекании заболевания выделяют четыре стадии – острейшая, острая, подострая, стадия рубцевания. Если рассматривать патологический процесс с точки зрения патанатомии, можно выделить два основных периода:
- Некротический. Образуется зона некроза тканей, зона асептического воспаления вокруг нее с присутствием большого количества лейкоцитов. От дисциркуляторных нарушений страдают окружающие ткани, причем нарушения могут наблюдаться далеко за пределами сердца, даже в головном мозге.
- Организация (рубцевание). В очаг прибывают макрофаги и фибробласты – клетки, которые способствуют росту соединительной ткани. Макрофаги поглощают некротические массы, а клетки фибробластического ряда наполняют образовавшуюся полость соединительной тканью. Этот период длится до 8 недель.
Правильно оказанная доврачебная помощь в первые минуты инфаркта значительно снижает риск осложнений и увеличивает шансы на выздоровление.
Симптомы заболевания
Клинические проявления заболевания могут разниться в зависимости от индивидуальных особенностей организма, условий, при которых произошел инфаркт, специфики повреждения.
Встречаются бессимптомные формы, при которых распознать заболевание очень тяжело – они свойственны пациентам с сахарным диабетом. Существуют и иные атипичные формы: абдоминальная (проявляется болью в животе, тошнотой, рвотой), церебральная (доминирует головокружение и головная боль), периферическая (болевые ощущения в пальцах конечностей) и другие.
 Инфаркт сопровождается болью высокой интенсивности, способной вызвать болевой шок, которая называется ангинозной
Инфаркт сопровождается болью высокой интенсивности, способной вызвать болевой шок, которая называется ангинозной
Классическими проявлениями инфаркта являются:
- острая, жгучая, сдавливающая, так называемая ангинозная боль за грудиной, которая распространяется на всю переднюю поверхность грудной клетки, отдает в челюсть, руку, между лопаток. Эта нестерпимая боль снимается только наркотическими анальгетиками;
- аритмия – больной жалуется на ощущение остановки сердца, перебоев в его работе, непостоянный ритм;
- тахикардия;
- бледность кожных покровов, синюшность губ;
- резкое падение артериального давления, вплоть до коллапса. Пульс слабый, но частый;
- паника, страх смерти.
Первая помощь при инфаркте
Последовательность действий изложена в виде алгоритма:
- Немедленно вызвать скорую помощь – медицинский персонал обладает необходимыми для поддержания жизнедеятельности пациента навыками, средствами экстренной помощи и возможностью быстрой диагностики (могут провести ЭКГ и подтвердить инфаркт, уточнить его степень поражения и локализацию для дальнейших действий в клинике).
- Необходимо посадить пациента, или перевести его в полулежачее положение. В помещении следует открыть окно, с больного снять лишнюю одежду – он нуждается в большом количестве кислорода.
- Можно дать больному таблетку Нитроглицерина или Аспирина – первый препарат расширит коронарные сосуды, а второй не дает крови быстро свернуться, образовав тромб. Допустим прием успокоительных средств.
- До прибытия скорой находиться возле пациента и стараться его успокоить.
Очаг повреждения тканей чаще всего локализируется в области верхушки сердца, передней и боковой стенок левого желудочка и в передних отделах межжелудочковой перегородки, то есть в бассейне передней межжелудочковой ветви левой коронарной артерии.
Правильно оказанная доврачебная помощь в первые минуты инфаркта значительно снижает риск осложнений и увеличивает шансы на выздоровление.
Осложнения острого инфаркта миокарда
Большой процент смертности от инфаркта приходится не на первичное заболевание, а на его осложнения. Развитие осложнений зависит от объема помощи, оказанной в острейший период и в стадии рубцевания. Часты случаи, когда больные, успешно пережившие инфаркт, через несколько месяцев умирали из-за отсроченных осложнений – вот почему крайне важно отнестись ответственно к врачебным рекомендациям и продолжать поддерживающее лечение.
Осложнения инфаркта делят на ранние, возникающие в первые 8 недель после манифестации, и поздние, развивающиеся спустя 8 недель.
К ранним относятся:
- кардиогенный шок – состояние, характеризующееся несоответствием между выбросом сердцем порции крови и периферическим сопротивлением сосудов. Возникает острая сердечная недостаточность, при этом от стресса сосуды спазмируются, что еще больше усугубляет положение;
- миомаляция – расплавление некротизированного миокарда, когда доминирует автолиз поврежденных тканей. Этот процесс практически необратим, ведет к истончению стенки сердца, разрыву сердца, кровоизлияниям в перикард (следствием является тампонада сердца);
- острая аневризма сердца – возможна при массивных инфарктах, когда некротизированная стенка выбухает наружу, образуя пространство, быстро заполняющееся кровью, которая плохо оттекает. Часто в таких полостях формируются тромбы, эндокард со временем надрывается, а вскоре патологический процесс распространяется и на другие участки сердца;
- пристеночные тромбы – образуются в отсутствие адекватного лечения фибринолитиками. Опасность в повышении риска периферических тромбоэмболических осложнений;
- перикардит – воспаление оболочек сердца, частое раннее осложнение инфаркта миокарда трансмурального типа. Асептическое воспаление усугубляется присоединением аутоиммунных процессов;
- фибрилляция желудочков – одно из самых опасных расстройств проводимости и возбудимости сердечной ткани, при котором сердце не может совершить толчок и просто дрожит, а циркуляция крови в организме практически останавливается;
- реперфузионный синдром – за время отсутствия кровотока в пораженных тканях накапливается множество метаболитов, застрявших на промежуточных звеньях переработки. Если инфаркт длится больше 40 минут, а после этого были резко введены фибринолитики, кровь немедленно поступает в пораженную область и активирует все накопившиеся реакции. В результате выделяется множество окислителей, которые еще больше повреждают очаг инфаркта.
Реже инфаркт возникает в области задней стенки левого желудочка и задних отделов межжелудочковой перегородки, то есть в бассейне огибающей ветви левой коронарной артерии.
Поздние осложнения:
- хроническая сердечная недостаточность – состояние, при котором поврежденное сердце из-за соединительнотканного рубца не в состоянии в полной мере обеспечить организм необходимыми объемами крови, страдает его насосная функция;
- синдром Дресслера – аутоимунное заболевание, при котором к некротизированной ткани вырабатываются антитела, которые еще больше усиливают воспаление и разрушение в зоне инфаркта;
- кардиосклероз – замещение специфичных тканей сердца соединительной тканью, которая обладает низкой способностью к эластичному растяжению, не может активно сокращаться. В результате при увеличении давления или объема крови в сердце стенка может истончаться и раздуваться.
Отсроченные осложнения незначительно ухудшают уровень жизни больного, но обладают высоким риском летальности.
 После перенесенного инфаркта обо всех изменениях в самочувствии необходимо извещать врача
После перенесенного инфаркта обо всех изменениях в самочувствии необходимо извещать врача
Больной должен быть осведомлен о возможных осложнениях в ходе рекреации, чтобы вовремя предупредить родных и лечащего врача о любых изменениях в своем состоянии. Инфаркт и его осложнения обязательно вносятся в историю болезни, на случай если с больным будет работать другой врач. Клинические рекомендации обязательно включают профилактику рецидива инфаркта и поздних осложнений.
Читайте также:
Причина болей в грудной клетке: невралгия или сердце?
5 признаков приближения инфаркта
11 основных причин отечности ног
Диагностика
Диагностика начинается с общего осмотра, аускультации сердечных шумов и сбора анамнеза. Уже в карете скорой помощи можно провести ЭКГ и поставить предварительный диагноз. Там же начинается и первое симптоматическое лечение – наркотические анальгетики вводятся для профилактики кардиогенного шока.
В условиях стационара проводят эхокардиограмму сердца, которая позволит увидеть полную картину инфаркта, его локализацию, глубину повреждений, характер нарушений в работе сердца по отношению к потокам крови внутри него.
Осложнения инфаркта делят на ранние, возникающие в первые 8 недель после манифестации, и поздние, развивающиеся спустя 8 недель.
Лабораторные исследования предполагают назначение биохимического анализа крови на специфические маркеры некроза миокарда – КФК-МВ, ЛДГ1,5, С-реактивный белок.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Никита Гайдуков
Об авторе
Образование: Студент 4 курса медицинского факультета №1 по специальности «Лечебное дело» Винницкого национального медицинского университета им. Н.И. Пирогова.
Опыт работы: Медицинская сестра кардиологического отделения Тячевской районной больницы №1, генетик/молекулярный биолог в лаборатории Полимеразно-цепной реакции при ВНМУ им. Н.И. Пирогова.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Знаете ли вы, что:
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
 Признаки и симптомы климакса у женщин и как с ними бороться
Признаки и симптомы климакса у женщин и как с ними бороться
У женщин в возрасте между сорока и шестьюдесятью годами часто возникает специфическое недомогание, вызванное климаксом, или менопаузой. В статье сделан обзор пр…
Источник
Ишемическая болезнь сердца (ИБС) – это патологическое состояние, возникает из-за нарушения поступления кислорода к миокарду (сердечной мышце). ИБС может проявляться в виде острой формы (инфаркт миокарда) или иметь периодическое течение (возникновение приступов стенокардии). Чем раньше будет установлен правильный диагноз, тем меньше риск неприятных осложнений. Кардинальным отличием некротического процесса в сердечной мышце от проявления стенокардии, вызванного кратковременным сжатием коронарных сосудов, является неэффективность нитроглицерина.
Разделение ишемической болезни сердца по МКБ-10
Такой обширный термин, как ИБС относится к IX классу под названием «Болезни системы кровообращения». Этот раздел включает очень серьезные заболевания, например, инфаркт мозга, код которого по МКБ-10 составляет I-63, различные цереброваскулярные и системные сосудистые недуги. За международной классификацией болезней 10-пересмотра омертвление участков миокарда может происходить по-разному, поэтому ишемия миокарда делится на несколько подвидов в зависимости от причины появления патологического процесса и количества приступов в анамнезе.
ИБС за МКБ-10 включает диагнозы под номерами:
- I-20 – типичная стенокардия,
- I-21 – острый инфаркт миокарда (ОИМ),
- I-22 – повторный некроз сердечной мышцы,
- I-23 – осложнения ОИМ,
- I-24 – другие формы острой ишемической болезни сердца,
- I-25 – хроническая ИБС.
Возможен переход менее опасной стенокардии в очень серьезное поражение миокарда, если вовремя не будет предпринято соответствующее лечение. За локализацией выделяют крупноочаговую и мелкоочаговую форму болезни. Острая форма инфаркта миокарда имеет конкретный код, МКБ-10 присвоила данному заболеванию значение I-21. При наличии небольшого участка некроза отсутствует патологический зубец Q, что утрудняет диагностику, повышается риск перехода омертвления ткани в крупноочаговую форму.
На какие подвиды делится острый инфаркт миокарда
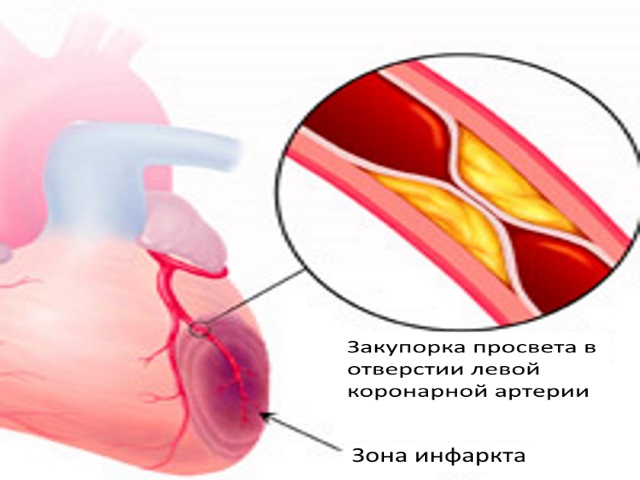
Некротический процесс способен развиться в различных частях сердца, он возникает вследствие множества неблагоприятных факторов и дифференцируется за сложностью.
Если присутствует значительное омертвление ткани миокарда, для снятия ярко выраженной боли подходят только наркотические анальгетики. Может поражаться преимущественно правый или левый желудочек, некрозу поддается стенка сердца в целом или небольшой ее слой. С каждым повторным приступом усиливается патологический процесс, поражается все больше клеток, что чревато значительными нарушениями в работе сердца.
В зависимости от локализации участка некроза было принято решение выделить несколько подвидов заболевания:
- Острый трансмуральный инфаркт передней (I0) и нижней (I21.1) стенки сердечной мышцы.
- Острый трансмуральный инфаркт других участков сердечной мышцы с определенной (I2) и неизвестной (I21.3) локализацией.
- Острый субэндокардиальный некроз сердечной мышцы (I4).
- ОИМ неуточненный (I9).
Иногда установить четкое местонахождение участка омертвленной ткани бывает крайней сложно, так как болезнь может проходить практически незаметно. Чаще всего встречается острый инфаркт миокарда, код по МКБ-10 которого составляет I-21, он затрагивает преимущественно заднюю стенку миокарда.
Диагностику утрудняет большая разновидность форм заболевания. Возникает иррадиация боли в спину, левую лопатку, эпигастральную область, появляются признаки одышки, к тому же часто поражение сердца сопровождается ухудшением мозгового кровообращения.
Опасные осложнения некроза сердечной мышцы
Международная классификация выделяет перенесенный инфаркт миокарда, имеющий код по МКБ I-25.2. Его можно обнаружить после тщательного исследования результатов ЭКГ, так как участок некроза замещается соединительной тканью. Медики не зря выделяют перенесенный инфаркт миокарда как отдельный недуг, отсутствие симптомов нельзя назвать полным выздоровлением, если в анамнезе присутствует острая форма ИБС.
Даже единичный приступ может спровоцировать необратимые изменения в сердце, которые при отсутствии лечения вызывают:
- кардиогенный шок,
- изменение проводимой системы сердца,
- тромбообразование,
- аневризму сердца.
- острую сердечно-сосудистую недостаточность,
Методы лечения различных видов ишемической болезни будут различаться между собой. Инфаркт мозга, код по МКБ-10 которого I-63, и некроз сердечной мышцы возникают вследствие специфических причин, поэтому терапия должна подбираться в зависимости от пораженного органа. Следует обращать внимание на разновидность клинических проявлений недуга. У одних людей приступ острой ишемии сердечной мышцы сопровождается гипертоническим кризом, другие на время теряют сознание из-за коллапса вследствие резкого падения артериального давления.
Загрузка…
Источник
