Код диагноза сердечная недостаточность

Содержание
- Существующая классификация
- Механизм развития патологии
- Виды хронического недуга
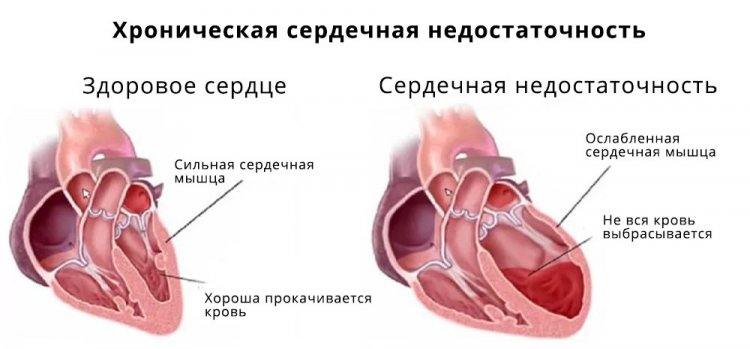
Если у пациента развивается ХСН, МКБ-10 имеет специальные коды для этого заболевания. Под сердечной недостаточностью понимают состояние, когда сердце и кровеносная система не могу обеспечивать нормальный кровоток. Подобные патологии появляются из-за того, что сердце сокращается не так сильно, как это требуется. Из-за этого в артерии попадает меньший объем крови, чем необходимо, чтобы обеспечивать работу всего организма.
Существующая классификация
Сердечную недостаточность называют одной из наиболее распространенных патологий. Причем в рейтинге болезней она занимает одно место с самыми частыми инфекционными. Среди всего населения планеты страдает от этого недуга примерно 3% людей, причем у пациентов, возраст которых старше 65 лет, этот показатель возрастает до 10%. Кстати, если сравнивать по затратам, то на лечение хронической сердечной недостаточности отводится в 2 раза больше сумма, чем на различные формы рака.
Международная классификация болезней, известная как МКБ-10, разрабатывалась Всемирной организацией здравоохранения. Она пересматривается каждые 10 лет, так что вносились дополнения и изменения в уже наработанную базу.
Код по МКБ-10 для сердечной недостаточности – это I50.
Причем из этой группы исключается состояние, которое имеет такое осложнение, как аборт, молярная или внематочная беременность. Еще исключаются хирургические вмешательства и процедуры по акушерству. Еще не входит сюда состояние, которое связано с гипертензией или почечными патологиями. Если недостаточность функционирования сердечной мышцы обнаружена у новорожденного, то международной организацией присваивается код Р29.0. Когда такая патология вызвана у человека любого возраста операциями на сердце или ношением протеза, то устанавливается код I97.1.
Классификация предполагает более подробное деление. Под номером I50.0 значится недостаточность функционирования сердца с застойным характером. Если у пациента левожелудочковая форма такой патологии, то используется код I50.1. Если форму болезни так и не удалось уточнить, тогда пишется номер I50.9.
Механизм развития патологии
Хроническая форма сердечной недостаточности развивается достаточно медленно – понадобится несколько недель и даже месяцев. В этом процессе выделяют несколько основных фаз:
- Нарушение целостности миокарда. Это происходит из-за различных сердечных болезней или перегрузки органа.
- Нарушается сократительная функция левого желудочка. Эта часть органа сокращается слабо, так что в артерии направляется небольшой объем крови.
- Компенсация. Этот механизм запускается организмом, когда требуется обеспечить нормальное функционирование сердца в тяжелых условиях. Мышечная прослойка с левой стороны становится намного толще, так как она начинает разрастаться и гипертрофироваться. Организм вырабатывает больше адреналина, что заставляет сердце чаще и сильнее делать сокращения. Кроме того гипофиз вырабатывает специальный дизурический гормон, который повышает количество воды в крови.
- Резервы исчерпываются. Сердце уже не может снабжать клетки кислородом и полезными веществами. Из-за этого чувствуется нехватка энергии и кислорода.
- Декомпенсация. Кровоток нарушается, но компенсировать его уже организм не способен. Мышечная ткань сердца уже не может полноценно работать. Движения органа становятся медленными и слабыми.
- Развитие недостаточности сердца. Сердце движется слабо, из-за чего все клетки организма недополучают необходимые питательные вещества и кислород.
Причины развития сердечной недостаточности заключаются в следующем:
- Заболевания клапанов сердца. Из-за этого кровь приливает в большом количестве к желудочкам, что приводит к перегрузке.
- Кровеносная гипертензия. При такой патологии нарушается отток крови из области сердца, при этом увеличивается объем крови в органе. Сердцу приходится работать намного интенсивнее, что вызывает переутомление. Кроме того повышается риск растяжения клапанов.
- Сужение устья аорты. Диаметр просвета сужается, что приводит к накапливанию крови в области левого желудочка. Возрастает давление в этой зоне, так что эта часть органа растягивается. Эта сосудистая проблема приводит к тому, что миокард становится слабее.
- Кардиомиопатия дилатационного типа. Эта сердечная патология характеризуется растяжением стенки органа, при этом утолщение не происходит. Объем крови при забросе из сердца в артерию уменьшается в 2 раза.
- Миокардит. Заболевание, характеризующееся воспалительными процессами на тканях миокарда. Развивается под действием различных причин. Приводит к проблемам с сократимостью и проводимостью сердечной мышцы. Стенки постепенно растягиваются.
- Ишемия, инфаркт миокарда. Это приводят к проблемам в снабжении сердечной мышцы кровью.
- Тахиаритмия. При диастоле нарушается наполнение сердца кровью.
- Кардиомиопатия гипертрофического типа. При таком недуге стенки утолщаются, а объем желудочков уменьшается.
- Базедово заболевание. При такой патологии в организме человека содержится большое количество гормональных веществ, которые синтезирует щитовидная железа. Это оказывает токсичное воздействие на ткани сердца.
- Перикардиты. Это воспалительные процессы на перикарде. Обычно создают механические препятствия к наполнению кровью желудочков и предсердий.
Виды хронического недуга
Сердечная недостаточность в хронической форме различается по видам. По фазе сокращения выделяют такие нарушения:
- Диастолическая. Под диастолой понимают фазу, когда сердце расслабляется, но при патологии мышцы теряет свою эластичность, так что она не может растягиваться и расслабляться.
- Систолическая. При систоле сердце сокращается, но при патологии сердечная камера делает это слабо.
Болезнь в зависимости от причины бывает следующих видов:
- Перегрузочная. Сердечная мышцы ослаблена из-за значительных перегрузок. К примеру, вязкость крови повысилась, развивается гипертензия либо имеются механические препятствия на пути оттока крови из сердца.
- Миокардиальная. Предполагается, что мышечная прослойка органа значительно ослаблена. Сюда входит миокардит, ишемия, пороки.
Что касается острой формы заболевания, то выделяют левожелудочковый и правожелудочковый тип. В первом случае нарушается циркуляция крови в сосудах коронарного типа в левом желудочке. При втором типе у пациента имеются повреждения правого желудочка, так как закупориваются ветви в конце легочной артерии. Другими словами, это называется тромбоэмболией легочной артерии. Также такое происходит при инфаркте с правой стороны сердца. Течение острой формы недуга бывает следующим:
- кардиогенный шок;
- отечность легких;
- криз гипертонического характера;
- высокий сердечный выброс на фоне сердечной недостаточности;
- острая форма декомпенсации.
ХСН проявляется в виде следующих симптомов у пациента. Появляется одышка как результат кислородного голодания головного мозга. Сначала появляется только при интенсивных физических нагрузках, но потом и в состоянии покоя. Дальше организм человека уже не сможет переносить физические нагрузки. Это приводит к ощущению слабости, боли в области грудины, одышке. Потом будут заметны все симптомы цианоза: бледность и синева кожных покровов на носе, пальцах, мочках ушей. Часто проявляется отечность нижних конечностей. Еще один характерных признак хронической сердечной недостаточности – это застой крови в сосудах внутренних органов, что вызывает проблемы с центральной нервной системой, почками, печенью и органами желудочно-кишечного тракта.
Недостаточность функционирования сердечной мышцы, как острая, так и хроническая, является довольно распространенной патологией. Согласно МКБ-10, установлен код I.50 для такого заболевания, но выделяют различные его разновидности, так что всегда нужно сверятся с этим нормативным документом.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Классификация
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хроническая сердечная недостаточность.
Хроническая сердечная недостаточность
Описание
Хроническая сердечная недостаточность (ХСН) – это одно из самых частых осложнений болезней сердечно-сосудистой системы в старческом возрасте. Любая болезнь сердца приводит к снижению способности сердца обеспечивать организм достаточным притоком крови. Т. Е. К уменьшению его насосной функции/.
Во многих случаях именно сердечная недостаточность становится причиной смерти и по данным американских исследователей снижает качество жизни пациента на 81%.
Классификация
Согласно классификации по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга в развитии хронической сердечной недостаточности выделяют три стадии:
I (HI) начальная, или скрытая недостаточность, которая проявляется в виде одышки и сердцебиения только при значительной физической нагрузке, ранее не вызывавшей её. В покое гемодинамика и функции органов не нарушены, трудоспособность несколько понижена.
II стадия — выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом круге кровообращения) при незначительной физической нагрузке, иногда в покое. В этой стадии выделяют 2 периода : период А и период Б.
Н IIА стадия — одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Как правило, недостаточность кровообращения преимущественно по малому кругу кровообращения: периодический сухой кашель, иногда кровохарканье, проявления застоя в лёгких (крепитация и незвучные влажные хрипы в нижних отделах), сердцебиение, перебои в области сердца. В этой стадии наблюдаются начальные проявления застоя и в большом круге кровообращения (небольшие отеки на стопах и голени, незначительное увеличение печени). К утру эти явления уменьшаются. Резко снижается трудоспособность.
Н IIБ стадия — одышка в покое. Вся объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в лёгких, длительные ноющие боли, перебои в области сердца, сердцебиение; присоединяются признаки недостаточности кровообращения по большому кругу кровообращения, постоянные отеки нижних конечностей и туловища, увеличенная плотная печень (кардиальный цирроз печени), гидроторакс, асцит, тяжёлая олигурия. Больные нетрудоспособны.
III стадия (Н III) — конечная, дистрофическая стадия недостаточности Кроме нарушения гемодинамики, развиваются морфологически необратимые изменения в органах (диффузный пневмосклероз, цирроз печени, застойная почка и ). Нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
В зависимости от фазы нарушения сердечной деятельности выделяют:
Систолическую сердечную недостаточность (связана с нарушением систолы – периода сокращения желудочков сердца);
Диастолическую сердечную недостаточность (связана с нарушением диастолы – периода расслабления желудочков сердца);
Смешанную сердечную недостаточность (связана с нарушением и систолы, и диастолы).
В зависимости от зоны преимущественного застоя крови выделяют:
Правожелудочковую сердечную недостаточность (с застоем крови в малом круге кровообращения, то есть в сосудах легких);
Левожелудочковую сердечную недостаточность (с застоем крови в большом круге кровообращения, то есть в сосудах всех органов, кроме легких);
Бивентрикулярную (двухжелудочковую) сердечную недостаточность (с застоем крови в обоих кругах кровообращения).
В зависимости от результатов физикального исследования определяются классы по шкале Killip:
I (нет признаков СН);
II (слабо выраженная СН, мало хрипов);
III (более выраженная СН, больше хрипов);
IV (кардиогенный шок, систолическое артериальное давление ниже 90 мм ст).
Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.

Хроническая сердечная недостаточность
Симптомы
Хроническая сердечная недостаточность на ранних стадиях развития проявляется в основном симптомами уменьшения сердечного выброса: быстрой утомляемостью, мышечной слабостью, чувством нехватки воздуха, зябкостью. При физической нагрузке наблюдаются одышка, ощущение сердцебиений. По мере прогрессирования сердечной недостаточности начинают преобладать жалобы, отражающие развитие застоя в органах (II стадия недостаточности кровообращения). При левожелудочковой недостаточности на первый план выступает усиление одышки при все меньшей физической нагрузке, а затем одышка возникающая и в покое, особенно при горизонтальном положении тела, из-за чего больные предпочитают сидеть или стоять — ортопноэ. По ночам появляются приступы удушья — сердечная астма; физическая нагрузка может привести к развитию отека легких. При прогрессировании правожелудочковой недостаточности больные жалуются на снижение дневного диуреза, появление отеков на стопах и голенях к концу дня. Затем отеки становятся постоянными, распространенными, но более выраженными на низкорасположенных участках тела — гипостатические отеки. Увеличивается живот за счет метеоризма, застойного увеличения печени, позднее — асцита. Возможны тошнота и снижение аппетита (застойный гастрит). При митральном стенозе нередко появляются кашель, кровохарканье.
Причины
Нарастающая сердечная недостаточность с течением времени превышает по опасности для жизни больного то заболевание, которое вызвало это сердечную недостаточность. Чаще хроническую сердечную недостаточность вызывают ишемическая болезнь сердца, инфаркт миокарда, артериальная гипертензия, кардиомиопатии, пороки клапанов сердца.

Хроническая сердечная недостаточность
Лечение
Лечение хронической сердечной недостаточности в основном проводится амбулаторно, включает, помимо терапии основного заболевания (например, ишемической болезни сердца), ограничение физической активности и психоэмоционального напряжения, занятия лечебной физкультурой, использование богатой белком и витаминами диеты с ограничением поваренной соли до 3 — 4 г в сутки (иногда до 1—2 г в сутки) и жидкости (до 800—1200 мл в сутки), лекарственное воздействие на патогенетические звенья сердечной недостаточности. Основным патогенетическим средством лечения хронической сердечной недостаточности, развившейся на фоне мерцательной тахиаритмии, являются сердечные гликозиды. Парентерально вводят строфантан, коргликон, дигоксин. Для приема внутрь назначают дигоксин, целаниди Дозу сердечных гликозидов подбирает врач. Средний медицинский работник помогает контролировать эффективность подобранной дозы (по динамике одышки, отеков, переносимости больным нагрузки ) и ее безопасность.
При наличии периферических отеков, гидроторакса, асцита используют мочегонные средства — лазикс (фуросемид), урегит, гипотиазид и иногда в сочетании с антагонистами альдостерона (верошпирон при гиперальдостеронизме) и препаратами калия (хлоридом калия и при гипокалиемии). Для длительного применения используют калийсберегающие диуретики (триамтерен, триампур). Эти средства назначает врач; средний медработник помогает контролировать их действие, измеряя диурез и массу тела больного в динамике. В процессе лечения диуретиками периодически необходимо исследовать содержание в крови калия, натрия, мочевой кислоты и показатели кислотно-основного баланса.
В большинстве случаев целесообразно назначение препаратов, улучшающих гемодинамику в результате периферического сосудорасширяющего действия (вазодилататоры). В первую очередь применяют ингибиторы ангиотензин-превращающего фермента (капотен, эналаприл, кьюлаприл и ), действующие как на артериальные, так и на венозные сосуды. Реже используют нитраты — нитроглицерин, нитросорбид (в основном снижают тонус вен), апрессин, фентоламин (расширяют артериолы), нитропруссид натрия, празозин (действуют на тонус артериол и венул). При их применении возможны снижение АД, появление или усиление тахикардии, развитие отеков, устойчивых к действию мочегонных средств. Назначает вазодилататоры и контролирует эффект их действия только врач.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Классификация
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Острая сердечная недостаточность.
Описание
Острая сердечная недостаточность (ОСН) — клинический синдром, характеризующийся быстрым возникновением симптомов, характерных для нарушенной функции сердца (сниженный сердечный выброс, недостаточная перфузия тканей, повышенное давление в капиллярах легких, застой в тканях). Она развивается без связи с наличием кардиологической патологии в прошлом. Нарушения сердца могут носить характер систолической или диастолической дисфункции, нарушений сердечного ритма, нарушений преднагрузки и постнагрузки. Эти нарушения часто носят угрожающий жизни характер и требуют проведения экстренных мероприятий. ОСН может развиться как острое заболевание de novo (то есть у пациента без имевшейся раньше дисфункции сердца) или в качестве острой декомпенсации хронической сердечной недостаточности.
Симптомы
Жалобы. При поступлении больной предъявляет жалобы на одышку / удушье, сухой кашель, кровохарканье, страх смерти. При развитии отека легких появляется кашель с пенистой мокротой, часто окрашенной в розовый цвет. Больной принимает вынужденное положение сидя.
При физикальном обследовании следует обратить особое внимание на пальпацию и аускультацию сердца с определением качества сердечных тонов, наличия III и IV тонов, наличия и характера шумов. У пожилых пациентов необходимо определить признаки периферического атеросклероза: неравномерный пульс, шумы на сонных артериях и брюшной аорте. Важно систематически оценивать состояние периферической циркуляции, температуру кожных покровов, степень заполнения желудочков сердца. Давление заполнения правого желудочка можно оценить с помощью венозного давления, измеренного в наружной яремной или верхней полой вене. О повышенном давлении заполнения левого желудочка обычно свидетельствует наличие влажных хрипов при аускультации легких и/или признаков застоя крови в легких при рентгенографии грудной клетки.
ЭКГ. При острой сердечной недостаточности ЭКГ бывает неизмененной крайне редко. В выявлении этиологии ОСН может помочь определение ритма, признаков перегрузки. Особое значение имеет регистрация ЭКГ при подозрении на острый коронарный синдром. Кроме того, на ЭКГ можно выявить нагрузку на левый или правый желудочек, предсердия, признаки перимиокардита и хронических заболеваний, таких как гипертрофия желудочков или дилатационная кардиомиопатия.
Классификация
Классификация Killip.
Стадия I — нет признаков сердечной недостаточности.
Стадия II — сердечная недостаточность (влажные хрипы в нижней половине легочных полей, III тон, признаки венозной гипертензии в легких).
Стадия III — тяжелая сердечная недостаточность (явный отек легких; влажные хрипы распространяются более чем на нижнюю половину легочных полей).
Стадия IV — кардиогенный шок (систолическое АД менее 90 мм с признаками периферической вазоконстрикции: олигурия, цианоз, потливость).
ОСН характеризуется разнообразием клинических вариантов:
— отек легких (подтвержденный при рентгенографии грудной клетки) — тяжелый респираторный дистресс с влажными хрипами в легких, ортопноэ и, как правило, насыщением артериальной крови кислородом < 90 % до начала лечения;
— кардиогенный шок — клинический синдром, характеризующийся гипоперфузией тканей из-за сердечной недостаточности, которая сохраняется после коррекции преднагрузки. В отношении параметров гемодинамики нет четких определений данного состояния. Обычно наблюдается артериальная гипотония (систолическое АД < 90 мм или снижение среднего АД на 30 мм и более) и/или снижение скорости диуреза (< 0,5 мл/кг/час), частота сердечных сокращений > 60 уд. /мин, наличие застоя в тканях возможно, но необязательно;
— острая декомпенсированная сердечная недостаточность (впервые возникшая декомпенсация ХСН) с характерными жалобами и симптомами ОСН умеренной степени выраженности, которые не соответствуют критериям кардиогенного шока, отека легких или гипертонического криза;
— гипертензивная ОСН — симптомы ОСН у больных с относительно сохранной функцией левого желудочка в сочетании с высоким АД и рентгенологической картиной венозного застоя в легких или отека легких;
— сердечная недостаточность с высоким сердечным выбросом — симптомы ОСН у больных с высоким сердечным выбросом, обычно в сочетании с тахикардией (вследствие аритмий, тиреотоксикоза, анемии, болезни Педжета, ятрогенных и других причин), теплыми кожными покровами и конечностями, застоем в легких и иногда низким АД (септический шок);
— правожелудочковая недостаточность — синдром низкого сердечного выброса в сочетании с повышенным давлением в яремных венах, увеличением печени и артериальной гипотензией.
Причины
Основные причины и факторы, способствующие развитию ОСН:
1. Декомпенсация хронической сердечной недостаточности.
2. Обострение ИБС (острый коронарный синдром):
— инфаркт миокарда или нестабильная стенокардия с распространенной ишемией миокарда;
— механические осложнения острого инфаркта миокарда;
— инфаркт миокарда правого желудочка.
3. Гипертонический криз.
4. Остро возникшая аритмия.
5. Остро возникшая клапанная регургитация, усугубление предшествующей клапанной регургитации.
6. Тяжелый аортальный стеноз.
7. Тяжелый острый миокардит.
8. Тампонада сердца.
9. Расслоение аорты.
10. Послеродовая кардиомиопатия.
11. Несердечные провоцирующие факторы:
— недостаточная приверженность к лечению;
— перегрузка объемом;
— инфекции, особенно пневмония и септицемия;
— тяжелый инсульт;
— обширная операция;
— почечная недостаточность;
— бронхиальная астма;
— передозировка лекарственных средств;
— злоупотребление алкоголем;
— феохромоцитома;
12. Синдромы высокого сердечного выброса:
— септицемия;
— тиреотоксический криз;
— анемия;
— шунтирование крови.
Лечение
До прихода врача больной должен находиться в полусидячем положении! Поскольку при этом происходит отток «лишней» крови в органы брюшной полости и нижние конечности. При этом уменьшается ее внутригрудной объем. А это может спасти жизнь человека.
Нужно также помнить, что нитроглицерин (или его аналоги) также способствует уменьшению напряжения кровяного давления в кровеносных сосудах. Поэтому больному надо дать (под язык!) таблетку нитроглицерина или одну каплю его однопроцентного раствора (таковой имеется в аптеках). В особо тяжелых случаях можно временно (до прихода врача) наложить жгуты на область бедер, чтобы исключить из циркуляции некоторый объем крови. Жгуты следует накладывать через 5—10 мин после того, как больного переведут в полусидячее (сидячее) положение, так как перемещение крови в нижние отделы тела не происходит мгновенно. Если вы умеете вводить лекарство внутривенно, сразу же введите 0,3—0,5 мл 0,05%-ного раствора строфантина с 20 мл физиологического стерильного раствора.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
