Клиника при инсульте в бассейне средней мозговой артерии

Инсульт – болезнь, которая может привести к летальному исходу. Она характеризуется нарушением кровообращения в головном мозге с повреждением его тканей. Это происходит в результате затруднения или полной остановки поступления крови к определенному отделу ГМ.
Причин развития заболевания много, и в настоящее время оно выступает одной из основных причин смерти людей в мире. В середине прошлого столетия инсульт разделили на несколько отдельных типов. Среди них выделяют ишемический инсульт в бассейне средней мозговой артерии (злокачественный инфаркт мозга). В этом случае зона поражения занимает 50% бассейна кровоснабжения СМА.
Краткое описание
Средняя мозговая артерия (код по МКБ-10 — I63.0 – I63.8) – самая большая ветка внутренней сонной артерии. Она делится на левую и правую СМА и служит источником кровоснабжения большого мозга, островка и корковой части. Так как СМА является частью Виллизиева круга, то кровоток в областях, снабжаемых ею, происходит не через данный круг, а через корковые и менингеальные ветви.
Процент заболеваемости этим видом патологии малый. Диагностируется инсульт средней мозговой артерии в 3 % случаев из всех.

Этиология патологии
Обычно инфаркт мозга в данном бассейне спровоцирован не атеросклерозом, а эмболией. Атеросклеротические бляшки могут наблюдаться только в небольших количествах и поражать каротидный синус, что приводит к развитию инсульта.
Если наблюдается поражение всей СМА, то обычно это обусловлено окклюзией ствола сосуда тромбоэмболом.
В зависимости от причин инфаркт мозга может быть одного из следующих типов:
- Атеротромботический.
- Гемодинамический.
- Кардиоэмболический.
- Лакунарный ишемический инсульт в бассейне левой СМА (или правой).
- Реологический.
Атеротромботический инсульт появляется в результате атеросклероза сосудов. Его диагностируют в 1/3 из всех случаев патологии.
Кардиоэмболический спровоцирован закупоркой сосуда головного мозга эмболом. Патология наблюдается в 22 % случаев.
Геморрагический (гемодинамический) спровоцирован нарушением кровообращения мозга из-за падения АД или снижения минутного объема крови. Он диагностируется в 15 % случаев.
Лакунарный инсульт развивается в каждом 5-м случае. Это происходит из-за патологии артерий при высоком АД длительное время.
Реологический спровоцирован изменениями в крови реологического характера.
Симптомы заболевания
Когда поражена левая средняя мозговая артерия, инсульт проявляется проблемами с речью, нарушением ориентации в пространстве и координации движений, расстройством восприятия; наблюдается паралич и парез слева или справа, то есть на той стороне тела, которая противоположна поражению полушария, потеря памяти. Все эти признаки указывают на ишемический инсульт в бассейне правой или левой СМА.
Кроме этого, проявляются такие симптомы:
- нарушение сознания;
- афазия;
- головная боль;
- ишемия;
- шум в ушах;
- дизартрия;
- расстройство зрения;
- кома.
Инсульт ишемический в бассейне правой средней мозговой артерии приводит к нарушению зрения. У человека также развивается парез лицевого нерва, гомонимная гемианопсия, нарушается чувствительность, возникает гемипарез.
Если произошел ишемический инсульт в бассейне ЛСМА, то поражение может быть обширным и затрагивать все полушария и мозжечок.
Диагностические мероприятия
Сначала доктор изучает жалобы и анамнез заболевания, затем проводит физикальное обследование, оценивает неврологический статус, исключает внечерепные причины патологии.
Потом назначается лабораторная и инструментальная диагностика:
- Анализы крови, мочи.
- КТ и МРТ головного мозга.
- Рентгенография грудной клетки.
- Электрокардиография.
Это помогает определить тип патологии, ее обширность.

Также проводится изучение сопутствующих заболеваний, которые могут выступать в качестве острого нарушения мозгового кровообращения (ОНМК).
Терапия
Если на протяжении 2,5 часа пострадавшему не будет оказана медицинская помощь, произойдут необратимые изменения в головном мозге. Для лечения используют:
- Препараты для снижения АД.
- Лекарства для устранения тромбоза.
- Диуретики.
В некоторых случаях проводится хирургическая операция, включающая эмболэктомию, а также стентирование артерий, что поражены.

Последствия и прогноз
Последствия инсульта будут зависеть от того, какую площадь мозга он затронул, а также от индивидуальных особенностей организма больного и своевременно начатой терапии.
Часто человек после перенесенного инсульта становится инвалидом, поскольку развивается паралич мышц. Также у пациента остается нарушение памяти и восприятия информации.
Источник
В статье рассматриваются варианты речевых нарушений и варианты изменений вещества головного мозга при инсульте в бассейне левой средней мозговой артерии
Введение
Для клиники левополушарных инсультов характерны речевые нарушения, среди которых наиболее значимой является афазия. Афазия, проявившаяся остро, указывает на нарушение кровообращения в бассейне средней мозговой артерии (СМА) [1].
Речевые процессы, как правило, обнаруживают значительную степень латерализации и у большинства людей зависят от ведущего (доминантного) полушария [2]. Необходимо учитывать, что в определении доминантного полушария, ответственного за речь, подход, связывающий доминантность только с праворукостью или леворукостью, является упрощенным. Профиль распределения функций между полушариями обычно многообразен [2, 3], что отражается на степени речевых нарушений и возможностях восстановления речи [4]. Многие люди проявляют лишь частичную и неодинаковую доминантность полушария в отношении разных функций [2]. Наряду с тем, что функция речи у правшей (≥90%) и большинства левшей (>50%) связана преимущественно с левым полушарием [1,4], существуют три исключения из этого правила:
1. Менее чем у 50% левшей функция речи связана с правым полушарием.
2. Аномическая (амнестическая) афазия может возникать при метаболических расстройствах и объемных процессах в головном мозге.
3. Афазия может быть связана с поражением левого таламуса [1].
Так называемую перекрестную афазию (афазию, вызванную ипсилатеральным к доминирующей руке церебральным поражением) в настоящее время относят только к правшам [4].
Область коры, ответственная за функцию речи, расположена вокруг Сильвиевой и Ролландовой борозд (бассейн СМА). Продукцию речи определяют четыре зоны этой области, тесно связанные между собой и расположенные последовательно вдоль заднепередней оси: зона Вернике (задняя часть верхней височной извилины), угловая извилина, дугообразный пучок (ДП) и зона Брока (задняя часть нижней лобной извилины) (рис. 1, 2) [1].


ДП представляет собой подкорковые волокна белого вещества, соединяющие зону Брока и зону Вернике. Есть сведения, что в левом полушарии ДП встречается в 100% случаев, тогда как в правом – только в 55% [5]. Ряд исследователей считают, что имеется несколько проводящих путей, участвующих в обеспечении речевой функции [6, 7]. Другие авторы получили достоверное подтверждение только роли ДП [8].
Патогенез дизартрических расстройств речи обусловливается различными по локализации очаговыми поражениями мозга. Нередко наблюдаются сложные формы дизартрии [9].
Цель исследования: изучить соотношение объема поражения головного мозга при инсульте в бассейне левой СМА и степени нарушения речи.
Материал и методы
В приемный покой КГБУЗ «Городская больница № 5» за 4-месячный период с подозрением на ОНМК поступили 356 человек. Все пациенты обследованы неврологом в приемном покое больницы, проведена оценка неврологического дефицита, отражено наличие/отсутствие нарушений речи. В дальнейшем, если состояние пациентов позволяло, им проводилось логопедическое исследование, в большинстве случаев – на следующий день после поступления в стационар.
В 124 случаях (каждый третий пациент) поставлен предварительный диагноз: ОНМК в бассейне левой средней мозговой артерии (ЛСМА). Данная локализация наиболее актуальна при изучении афазии у больных с ОНМК.
Всем пациентам при поступлении и большинству пациентов в динамике проводилась КТ головного мозга (томограф Bright Speed 16) с целью подтверждения/исключения очагового поражения головного мозга и уточнения объема поражения и локализации патологического участка.
По результатам КТ головного мозга у 32 (25,8%) человек из 124 выявлены типичные ишемические изменения в бассейне ЛСМА, из них у 7 при исследовании в динамике, т. е. при поступлении изменения еще не были явными (начальная стадия инсульта). В 5 (4,0%) случаях выявлены кровоизлияния: левосторонние медиальные гематомы и 1 случай субарахноидального кровоизлияния (САК). В 5 (4,0%) случаях из 124 выявлены инфаркты другой локализации (не в бассейне ЛСМА) (табл. 1).

В 22 (17,7%) случаях по данным КТ головного мозга не выявлено инфаркта в зоне интереса, но пациенты были госпитализированы в первичное неврологическое отделение для больных с ОНМК, т. к. у них выявлена значимая неврологическая симптоматика: явления атрофии вещества головного мозга, сосудистые очаговые изменения, сосудистый лейкоареоз, постинфарктные кисты. К этой группе отнесены также пациенты, у которых клиника была обусловлена транзиторной ишемической атакой.
В 60 (48,4%) случаях пациенты не были госпитализированы. В большинстве случаев ОНМК не подтвердилось (нет соответствующих изменений по данным КТ и в неврологическом статусе). В число не госпитализированных в отделение ОНМК вошли также пациенты с различными вариантами атрофии вещества головного мозга в сочетании со значимой неврологической симптоматикой, которые отказались от предложенной госпитализации. Единичные пациенты переведены в другие стационары, т. к. у них были выявлены травматические изменения черепа, головногомозга, новообразования. Часть пациентов переведена в дежурное отделение неврологии другого стационара, например, с диагнозом «остеохондроз».
У 64 пациентов, госпитализированных в отделение ОНМК с инсультом, имелись нарушения речи (табл. 2). Детальный характер речевых нарушений определен логопедом. В 20 (31,2%) случаях у пациентов выявлены дизартрия и отсутствие афазии. В 2 случаях дизартрии сопутствовали дисфония и дисфагия. Выявлена афазия у 44 (68,8%) человек, из них в 7 случаях она регрессировала к моменту консультации логопедом на следующий день (в 2 случаях при регрессе афазии выявлены ишемические инфаркты). У 3 человек из группы с сенсомоторным вариантом афазии отмечалась выраженная дизартрия, у 9 человек – дисфагия. У 4 человек из группы с моторной афазией отмечались также явления дизартрии, в 1 случае – выраженная дизартрия.
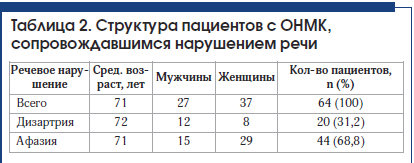
Двум пациентам-левшам, у которых первоначально подозревался инсульт в бассейне левой СМА, с учетом результатов КТ головного мозга был поставлен диагноз: «Инсульт в бассейне правой СМА». В одном случае имелась афазия, которая регрессировала за 24 ч, в другом случае отмечена дизартрия.
У пациентов с дизартрией без афазии выявлено 4 вида дизартрии: экстрапирамидная (3 случая), афферентная корковая (1 случай), бульбарная (1 случай), псевдобульбарная (8 случаев), в остальных случаях четко определить вид дизартрии было затруднительно, проявления были слабовыраженными (табл. 3).
В группах пациентов с дизартрией и регрессом афазии в течение 24 ч отмечается небольшое преобладание мужчин.
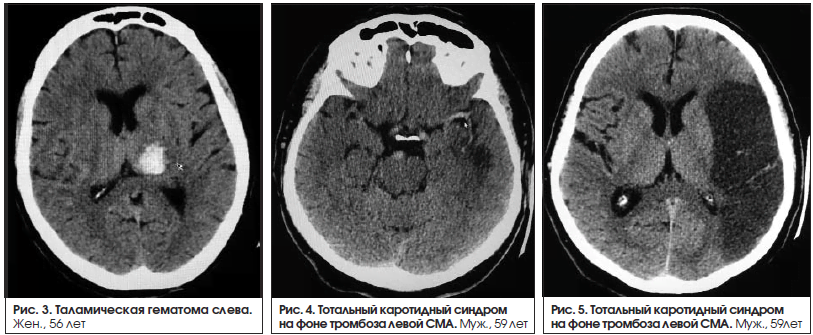
Афазии наблюдаются при поражениях коры головного мозга. В одном случае причиной афазии было поражение подкорковых структур левого полушария (медиальная внутримозговая гематома в таламусе (рис. 3). Нарушения речи в таких случаях не соответствуют ни одному из основных типов афазий. Поражение подкорковых структур можно заподозрить в тех случаях, когда амнестическая афазия сочетается с дизартрией или афазия – с гемипарезом. У данного пациента наблюдался правосторонний гемипарез 4 балла.
По классификации ишемических инсультов TOAST у госпитализированных пациентов с речевыми нарушениями выявлены следующие типы инсультов: в группе пациентов с сенсомоторной афазией наиболее частым был криптогенный вариант (47,6% случаев), на 2-м месте – кардиоэмболический (28,6%), на 3-м – атеротромботический (23,8%), отмечалась наибольшая частота повторных инсультов. В группе пациентов с моторной афазией также наиболее частым оказался криптогенный вариант, но в меньшем проценте случаев (41,7%), на 2-м месте – атеротромботический вариант (25,0%), на 3-м – кардиоэмболический (16,7%). В группе с дизартрией наиболее часто встречался лакунарный вариант (38,9% случаев), на 2-м месте – кардиоэмболический и криптогенный варианты (каждый по 22,2% случаев).
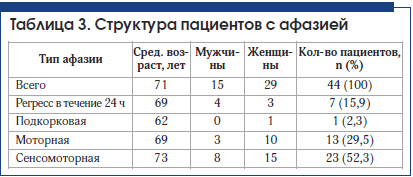
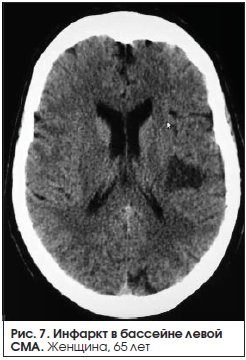
В группе больных с сенсомоторной афазией (23 человека) в 39,1% (9 человек) случаев у больных с сенсомоторной афазией был выявлен крупный инфаркт в бассейне ЛСМА доминантного полушария (рис. 4–6). В 47,8% (11 человек) случаев выявлен инфаркт малых размеров (рис. 7).

В 1 (4,3%) случае диагностировано САК вследствие разрыва аневризмы передней соединительной артерии, которое сочеталось с внутрижелудочковым кровоизлиянием. В 2 (8,7%) случаях КТ при поступлении и в динамике не выявила достоверного «свежего» участка инфаркта и постинфарктных изменений, у пациентов отмечены значительная атрофия вещества головного мозга, выраженный сосудистый лейкоареоз, клинический диагноз в обоих случаях: «Повторный ишемический инсульт в бассейне ЛСМА».
Основными группами сравнения стали 3 группы пациентов: с дизартрией (20 человек), моторной афазией (13 человек) и сенсомоторной афазией (23 человека). Критериями сравнения были объем и характер поражения, состояние сознания, сроки восстановления речи.
В таблице 4 в скобках указаны случаи соответствия локализации патологических изменений функционально-анатомическим зонам (при сенсомоторной афазии – обширной зоне вокруг Сильвиевой борозды; при моторной афазии – центру Брока; при дизартрии – локальным изменениям на уровне среднего мозга, подкорковых структур, коры).

Выявлены 3 медиальные гематомы слева, 2 из которых таламические (одна сопровождалась моторной афазией, другая – дизартрией), 1 – таламическая с распространением на внутреннюю капсулу (сопровождалась дизартрией). В одном случае в группе пациентов с дизартрией патологических изменений не выявлено, дизартрия регрессировала менее чем за 24 ч (табл. 5).

Случаев сопора и комы не было.
Достичь значительного улучшения речи у больных с сенсомоторной афазией в стационаре часто не удается (табл. 6). Поэтому логопед дает рекомендации каждому больному продолжать занятия в домашних условиях.
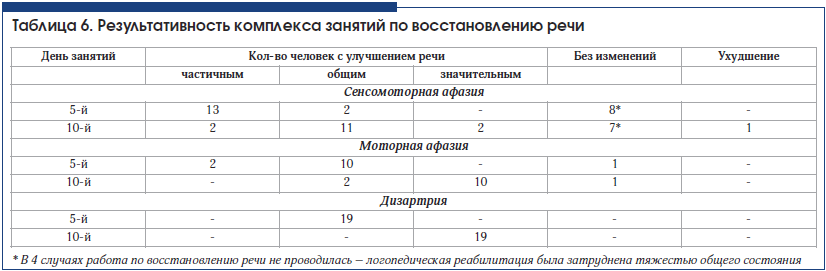
Результаты
Типичные «свежие» ишемические изменения, сопровождавшиеся афазией, по результатам КТ головного мозга выявлены у 30 человек. У половины из них диагностирована сенсомоторная афазия, и в свою очередь только у половины очаги поражения захватывали большую область вокруг Сильвиевой борозды. Не всегда локализация очагов поражения четко соответствовала локализации корковых речевых центров. Во всех 3 случаях медиальных гематом отмечены хорошая результативность восстановления речи (1 случай моторной афазии и 2 случая дизартрии), ее значительное улучшение.
Эти данные находят подтверждение в исследованиях афазического синдрома, проведенных во второй половине ХХ в., согласно которым у больных, переживших геморрагический инсульт, имеются возможности для восстановления речи, можно рассчитывать на благоприятный прогноз [10, 11]. В динамике степень нарушения речи, как правило, уменьшалась на фоне комплексного лечения, в т. ч. при сохранении гемодинамически значимого стеноза внутренней сонной артерии (по данным ультразвукового дуплексного сканирования), но при отсутствии рецидива инсульта или выраженной геморрагической трансформации.
Выводы
1. Сенсомоторная афазия при ишемическом инфаркте головного мозга может возникать как при поражении обширной области вокруг Сильвиевой борозды доминантного полушария, так и при локальном поражении в зоне одного из речевых корковых центров или зоне белого вещества между ними.
2. У больных с сенсомоторной афазией, вызванной инсультом, чаще, чем в других группах, отмечено оглушенное сознание, несмотря на то, что размер подтвержденного инфаркта более чем в половине случаев не был большим.
3. Фактические границы речевых центров индивидуально, по всей видимости, варьируют, поэтому не всегда обнаруживается совпадение точности предполагаемого анатомического поражения степени функциональных нарушений (афазии).
4. Полное соответствие объема выявленного инфаркта мозга объему речевых нарушений было отмечено в группе больных с сенсомоторной афазией, когда инфаркт был крупным.
5. Афазический синдром чаще встречается при криптогенном варианте ишемического инсульта, сенсомоторный вариант афазии часто возникает при повторных инсультах.
6. С учетом менее выраженной динамики восстановления речи в группе больных с сенсомоторной афазией этим больным следует продолжать логопедические занятия после выписки, чтобы достичь значительного/полного восстановления.
Источник
Ишемический инсульт — патологическое состояние, представляющее собой не отдельное или самостоятельное заболевание, а эпизод, развивающийся в рамках прогрессирующего общего или локального сосудистого поражения при различных заболеваниях сердечно-сосудистой системы. Зачастую ишемический инсульт сопутствует следующим заболеваниям: артериальная гипертензия, атеросклероз, ревматический порок сердца, ишемическая болезнь сердца, сахарный диабет и иные формы патологии с поражением сосудов. Клиника ишемического инсульта состоит из общемозговых и очаговых симптомов, зависящих от локализации сосудистых нарушений. Важнейший метод инструментальной диагностики ишемического инсульта, а также его дифференцировки от геморрагического инсульта, – это КТ и МРТ головного мозга.
Общие сведения
Ишемическим инсультом называют мозговые нарушения кровообращения, характеризующиеся внезапным появлением очаговой неврологический или общемозговой симптоматики, сохраняющейся более 24 часов или вызывающая смерть пациента в более короткий срок.
Причины
Поскольку ишемический инсульт не рассматривается как отдельное заболевание, определение единого этиологического фактора для него невозможно. Однако существуют факторы риска, ассоциированные с повышенной частотой развития ишемического инсульта, которые можно разделить на две группы:
1. Модифицируемые.
- инфаркт миокарда
- артериальная гипертензия
- мерцательная аритмия
- сахарный диабет
- дислипопротеинемия
- бессимптомное поражение сонных артерий.
2. Немодифицируемые.
- наследственная предрасположенность
- возраст
Кроме этого, существуют и факторы риска, связанные с образом жизни: низкий уровень физической активности, острый стресс или длительное психоэмоциональное напряжение, избыточная масса тела, табакокурение.
Патогенез
Определенная последовательность молекулярно-биохимических изменений в веществе мозга, вызываемая острой фокальной ишемией мозга, способна привести к тканевым нарушениям, в результате которых происходит гибель клеток (инфаркт мозга). Характер изменений зависит от уровня снижения мозгового кровотока, продолжительности такого снижения и чувствительности вещества мозга к ишемии. Степень обратимости тканевых изменений на каждом этапе патологического процесса определяется уровнем снижения мозгового кровотока и его продолжительностью в сочетании с факторами, определяющими чувствительность мозга к гипоксическому повреждению.
Термином «ядро инфаркта» обозначают зону необратимого повреждения, термином «ишемическая полутень» (пенумбра) — зону ишемического поражения обратимого характера. Продолжительность существования пенумбры — важнейший момент, так как со временем обратимые изменения принимают необратимый характер. Зона олигемии — зона, в которой сохраняется баланс между тканевыми потребностями и процессами, обеспечивающими эти потребности, невзирая на снижение мозгового кровотока. Она способна существовать неопределенно долгое время, не переходя в ядро инфаркта, поэтому к пенумбре ее не относят.
Классификация
Ишемический инсульт может быть последствием того или иного заболевания сердечно-сосудистой системы. Выделяют несколько патогенетических вариантов ишемического инсульта. В классификации TOAST (Trial of Org 10172 in Acute Stroke Treatment), получившей наибольшее распространение, выделяют следующие варианты ишемического инсульта:
- кардиоэмболический — ишемический инсульт, произошедший по причине аритмии, клапанного порока сердца, инфаркта миокарда;
- атеротромботический — ишемический инсульт, произошедший по причине атеросклероза крупных артерий, результатом которого стала артерио-артериальная эмболия;
- лакунарный — ишемический инсульт, произошедший по причине окклюзии артерий малого калибра;
- ишемический инсульт, связанный с иными, более редкими причинами: гиперкоагуляцией крови, расслоением стенки артерий, неатеросклеротическими васкулопатиями;
- ишемический инсульт неизвестного происхождения — инсульт с неустановленной причиной или с наличием двух и более возможных причин, когда установить точный диагноз не представляется возможным.
Кроме того, выделяют малый инсульт, когда имеющаяся симптоматика регрессирует в течение первых трех недель заболевания.
Различают также несколько периодов ишемического инсульта:
- острейший период — первые 3 суток. Из них первые три часа получили определение «терапевтического окна», когда есть возможность применения тромболитических препаратов для системного введения. В случае регресса симптомов в течение первых суток диагностируют транзиторную ишемическую атаку;
- острый период — до 4-х недель;
- ранний восстановительный период — до полугода;
- поздний восстановительный период — до 2-х лет;
- период остаточных явлений — после 2-х лет.
Симптомы ишемического инсульта
Клинический симптомокомплекс при ишемическом инсульте разнообразен и зависит от локализации и объема очага поражения головного мозга. Более других распространена локализация очага поражения в каротидном бассейне (до 85%), реже — в вертебрально-базилярном.
Инфаркт мозга в бассейне СМА
Особенностью инфаркта в бассейне кровоснабжения средней мозговой артерии является наличие выраженной системы коллатерального кровоснабжения. Окклюзия проксимального отдела средней мозговой артерии может вызывать субкортикальный инфаркт, при этом корковая область кровоснабжения остается непораженной. В отсутствии данных коллатералей возможно развитие обширного инфаркта в области кровоснабжения средней мозговой артерии.
Для инфаркта в области кровоснабжения поверхностных ветвей средней мозговой артерии типично возникновение девиации глазных яблок и головы в сторону пораженного полушария. При этом в случае поражения доминантного полушария развивается ипсилатеральная идеомоторная апраксия и тотальная афазия, а в случае поражения субдоминантного полушария — анозогнозия, дизартрия, апросодия и контралатеральное игнорирование пространства.
Основное клиническое проявление инфаркта головного мозга в области ветвей средней мозговой артерии — контралатеральный гемипарез и контралатеральная гемианестезия. В случае обширных очагов поражения возможно появление содружественного отведения глазных яблок и фиксации взора в сторону пораженного полушария. При инфарктах субдоминантного полушария развиваются эмоциональные нарушения и пространственное игнорирование.
Распространение пареза при инфаркте в бассейне кровоснабжения стриатокапсулярных артерий зависит от локализации и размеров поражения (верхняя конечность, лицо или вся контралатеральная часть тела). В случае обширного стриатокапсулярного инфаркта, как правило, развиваются типичные проявления окклюзии средней мозговой артерии (афазия, гомонимная латеральная гемианопсия). Лакунарный инфаркт клинически проявляется развитием лакунарных синдромов (изолированные гемипарез и гемигипестезия или их сочетание).
Инфаркт мозга в бассейне ПМА
Наиболее частым клиническим проявлением инфаркта в бассейне кровоснабжения передней мозговой артерии являются двигательные нарушения. В большинстве случаев окклюзии кортикальных ветвей развивается моторный дефицит в стопе и всей нижней конечности, а также слабо выраженный парез верхней конечности с обширным поражением языка и лица.
Инфаркт мозга в бассейне ЗМА
В результате окклюзии задней мозговой артерии развиваются инфаркты затылочной височной доли, а также медиобазальных отделов височной доли. В таких случаях клиническими проявлениями выступают дефекты полей зрения (контралатеральная гомонимная гемианопсия). Возможно также их сочетание со зрительными галлюцинациями и фотопсиями.
Инфаркт мозга в вертебробазилярном бассейне
Инсульт в вертебробазилярном бассейне кровоснабжения происходят в результате окклюзии единственной перфорирующей ветви базилярной артерии и сопровождаются, как правило, симптомами поражения черепных нервов на ипсилатеральной стороне. Окклюзия позвоночной артерии или ее основных пенетрирующих ветвей, отходящих от дистальных отделов, приводит к развитию синдрома Валленберга (латеральный медуллярный синдром).
Диагностика
При сборе анамнеза необходимо определиться с началом нарушений мозгового кровообращения, установить последовательность и скорость прогрессирования тех или иных симптомов. Для ишемического инсульта типично внезапное возникновение неврологических симптомов. Кроме того следует обратить внимание на возможные факторы риска возникновения ишемического инсульта (сахарный диабет, артериальная гипертензия, мерцательная аритмия, атеросклероз, гиперхолестеринемия и др.).
Физикальное обследование пациента с возможным диагнозом «ишемический инсульт» проводят согласно общепринятым правилам по системам органов. Оценивая неврологический статус, обращают внимание на наличие и выраженность общемозговой симптоматики (головня боль, нарушение уровня сознания, генерализированные судороги и др.), очаговой неврологической симптоматики и менингеальных симптомов. Лабораторные исследования должны включать в себя общий и биохимический анализы крови, коагулограмму, общий анализ мочи.
Инструментальная диагностика ишемического инсульта:
- МРТ головного мозга. Доказана эффективность нового режима МРТ-исследования, с помощью которого получают диффузионно-взвешенные изображения. В результате цитотоксического отека при ишемическом инсульте молекулы воды переходят из внеклеточного пространства внутриклеточное, это приводит к снижению скорости их диффузии. Эти изменения проявляются на диффузно-взвешенных МРТ-изображениях в виде повышения сигнала, что свидетельствует о развитии необратимых структурных повреждениях вещества мозга.

МРТ головного мозга. Участок ограничения диффузии в мозжечке и стволе мозга слева (острый ишемический инсульт)
- КТ головного мозга. Один из ранних КТ-признаков ишемического повреждения в системе СМА — отсутствие визуализации чечевицеобразного ядра или коры островка (вследствие развивающегося в зоне поражения цитотоксического отека). В некоторых случаях при ишемическом инсульте в качестве ранних изменений определяется гиперденсивность участков средней и, значительно реже, задней мозговой артерии на стороне поражения (признак тромбоза или эмболии этих сосудов). Уже в конце первой недели в зоне ишемического поражения в сером веществе наблюдается повышение плотности до изоденсивного и даже слабогиперденсивного состояния, что свидетельствует о развитии неовазогенеза и восстановлении кровотока. Такой феномен имеет «эффект затуманивания», т.к. возникают затруднения при выявлении границ зоны ишемического поражения в подостром периоде инфаркта мозга.

КТ головного мозга. Обширный ишемический инсульт в височной и теменной доле справа
Дифференциальный диагноз
МРТ и КТ головного мозга используют также и для дифференциации ишемического инсульта от иных форм внутричерепной патологии и динамического контроля над тканевыми изменениями во время лечения ишемического инсульта. Прежде всего, ишемический инсульт необходимо дифференцировать от геморрагического инсульта. Решающую роль в этом вопросе будут играть нейровизуализационные методы исследования. Кроме того, в некоторых случаях возникает необходимость дифференциации ишемического инсульта от острой гипертонической энцефалопатии, метаболической или токсической энцефалопатии, опухоли мозга, а также инфекционными поражениями мозга (абсцесс, энцефалит).
Лечение ишемического инсульта
При подозрении на ишемический инсульт пациента следует госпитализировать в специализированные отделения. В том случае, если давность заболевания составляет менее 6 часов — в блок интенсивной терапии тех же отделений. Транспортировка должна осуществляться только при приподнятом до 30 градусов положении головы пациента. Относительными ограничениями к госпитализации считают терминальную кому, терминальную стадию онкологических заболеваний, а также наличие в анамнезе деменции с выраженной инвалидизацией.
Немедикаментозное лечение ишемического инсульта должно включать в себя мероприятия по уходу за пациентом, коррекцию функции глотания, профилактику и терапию инфекционных осложнений (пневмония, инфекции мочевыводящих путей и др.). Координированный мультидисциплинарный подход к нему следует применять в условиях специализированного сосудистого отделения, располагающей блоком (палатой) интенсивной терапии с возможность круглосуточного выполнения ЭКГ, КТ, клинических и биохимических анализов крови, а также ультразвуковых исследований.
Терапия в острейшем периоде
Медикаментозное лечение ишемического инсульта наиболее эффективно в самом начале заболевания (3-6 часов после проявления первых признаков заболевания). При тромботической этиологии инсульта проводится селективный или системный тромболизис, при кардиоэмболическом генезе – антикоагулянтная терапия.
В первые 48 часов заболевания необходимо периодически определять насыщение гемоглобина кислородом артериальной крови. В случае если данный показатель достигает 92%, следует провести оксигенотерапию, начиная с 2-4 литров в минуту. Снижение уровня сознания пациента до 8 баллов и меньше (шкала комы Глазго) — абсолютный показатель к инкубации трахеи. Решение вопроса в пользу ИВЛ или против нее принимают, исходя из основных общих реанимационных положений.
При сниженном уровне бодрствования, при наличии клинических или нейровизуализационных признаков отека головного мозга или повышенного внутричерепного давления необходимо поддержание головы пациента в приподнятом на 30 градусов состоянии (без сгибания шеи!). Необходимо сводить к минимуму (а по возможности исключать) кашель, эпилептические припадки и двигательное возбуждение. Инфузии гипоосмоляльных растворов противопоказаны.
Плановая терапия
Важная составляющая терапии ишемического инсульта — коррекция жизненно важных функций и поддержание гомеостаза. Для этого необходим постоянный мониторинг основных физиологических показателей, коррекция и поддержание показателей гемодинамики, водно-электролитного баланса, дыхания, коррекция повышенного внутричерепного давления и отека мозга, профилактика и борьба с осложнениями.
- Инфузионная терапия. Рутинное использование глюкозосодержащий растворов нецелесообразно из-за риска развития гипергликемии, поэтом основным инфузионным раствором при лечении ишемического инсульта является раствор хлорида натрия (0,
