Клиника инфаркта головного мозга

Общая часть
Ишемический инсульт
– клинический синдром, развивающийся вследствие критического снижения кровоснабжения участка мозга в определенном артериальном бассейне, что приводит к ишемии с формированием очага острого некроза мозговой ткани – инфаркта головного мозга. Наиболее часто ишемический инсульт развивается вследствие тромбоза или эмболии при церебральном атеросклерозе или в результате кардиогенной эмболии.
Клинически характеризуются внезапным появлением стойкой (сохраняющейся более 24 часов) очаговой неврологической симптоматики в соответствии с пораженным сосудистым бассейном:
- Парезами мышц рук, ног, лица, особенно на одной стороне тела (гемипарез, гемиплегия).
- Внезапно развившейся слепотой на один глаз.
- Нарушениями речи.
- Нарушениями чувствительности.
Гомонимными дефектами полей зрения
(т.е. на обоих глазах или в правых, или в левых половинах поля зрения).
- Нейропсихологическими нарушениями (такими как
афазия
(нарушение речи),
апраксия
(нарушение сложных, целенаправленных движений),
синдром игнорирования полупространства
и др.).
- Головокружением.
- Нарушениями равновесия или координации движений и т.д.
Также возможно развитие не всегда наблюдающейся, как правило, умеренно выраженной общемозговой симптоматики (головной боли, головокружения, редко угнетения сознания).
Инфаркт мозга может быть асимптомным («скрытый» инфаркт) и не сопровождаться клиникой ишемического инсульта, т.е. необходимо различать инфаркт мозга – патоморфологический субстрат от инсульта – клинического синдрома. Тем не менее, нередко эти термины используют практически как синонимы – в значении ишемического инсульта.
Достоверный диагноз ишемического инсульта может быть получен при КТ или МРТ томографии головного мозга. С учетом обязательного проведения нейровизуализации для диагностики инсульта, современное определение инсульта включает в себя не только сохранение очаговой симптоматики >24 часов но и, при достаточно быстром регрессе очаговой неврологической симптоматики (в срок менее 24 часов), выявление при КТ или МРТ исследовании клинически значимого очага острого инфаркта мозга.
Лечение зависит от времени, прошедшего от начала заболевания, патогенетического подтипа ишемического инсульта, и включает в себя базисную терапию (нормализация функции внешнего дыхания, поддержание оптимального АД, регуляция гомеостаза, гипертермии, уменьшение отека головного мозга, противосудорожная терапия и т.д.), а также специфическую терапию, к которой относятся такие методы как тромболизис в первые 3 – 6 часов от начала заболевания, антиагрегантная терапия (ацетилсалициловая кислота), по показаниям антикоагулянтная терапия, нейропротекция, хирургическое лечение.
- Эпидемиология
На сегодня отсутствуют данные государственной статистики заболеваемости и смертности от инсульта в России (2007 год). Частота инсультов в мире колеблется от 1 до 4, а в крупных городах России 3,3 – 3,5 случаев на 1000 населения в год. В последние годы в России регистрировалось более 400 000 инсультов в год. Половина всех инсультов развивается у людей старше 70 лет.
Ишемический инсульт составляет 70 – 85% случаев всех инсультов. Смертность в течение первого месяца составляет 15 – 25%, в течение года после ишемического инсульта 29 – 40%, возрастая у пожилых больных. В экономически развитых странах смертность от инсульта занимает 2 – 3 место в структуре общей смертности, и составляет 60 – 80 человек на 100 000 населения в год.
Смертность при инсульте в России в настоящее время по данным выборочных исследований в 2-5 раз выше, чем в США и в странах Евросоюза. В Москве летальность при ишемическом инсульте составляет 35%, а в регионах доходит до 50-60% в первый год после инсульта.
- Классификация
Выделяют малый инсульт, или инсульт с обратимым неврологическим дефицитом, который диагностируется в тех случаях, когда клиническая симптоматика регрессирует полностью в пределах от 2 суток до 3-х недель (10-15% больных).
По завершенности инсульта различают инсульт в развитии (прогрессирующий инсульт, инсульт в ходу), который диагностируется в случае нарастания степени неврологического дефицита во времени, и завершенный (полный) инсульт — при стабилизации или регрессе неврологических нарушений
- Этиопатогенетические подтипы ишемического инсульта
- Атеротромботический инсульт развивается вследствие нарушения целостности атеросклеротической бляшки с образованием тромба или эмбола (артерио-артериальная эмболия) при атеросклерозе, как правило, экстракраниальных и крупных интракраниальных артерий. Составляет 50 – 55% всех ишемических инсультов.
- Кардиоэмболический инсульт (20% всех ишемических инсультов) развивается вследствие кардиоцеребральной эмболии при заболеваниях сердца. Источником эмболического материала являются тромботические массы в полостях или клапанном аппарате сердца.
- Гемодинамический инсульт (15% всех ишемических инсультов) развивается на фоне грубого стеноза (как правило более 70% просвета) крупных артерий головы или шеи, в основном атеросклеротической природы, при резком падении артериального давления.
- Реологический инсульт (инсульт по типу гемореологической микроокклюзии) (9%) развивается вследствие тромбозов в церебральных артериях, возникающих в результате гематологических нарушений (заболеваний), приводящих к гиперкоагуляции и повышению вязкости крови.
- Лакунарный инсульт (15 – 30% ишемических инсультов) связан с окклюзией мелких мозговых сосудов с развитием очагов инфаркта мозга (в основном в подкорковых ядрах) диаметром до 15 мм, и клинически проявляется т.н. лакунарными синдромами. По этиопатогенезу является разновидностью атеротромботического подтипа, но в силу особенностей клиники и лечения может быть выделен в отдельную группу.
- По пораженному сосудистому бассейну
Ишемический инсульт в каротидном бассейне- Во внутренней сонной артерии.
- Передней мозговой артерии.
- Средней мозговой артерии.
В вертебробазилярном бассейне
- В позвоночной артерии.
- Базилярной артерии.
- Инфаркт мозжечка.
- Задней мозговой артерии.
- Таламуса.
- В соответствии с вовлеченными зонами кровоснабжения
- Территориальный инфаркт, соответствующий поражению основных артерий мозга в их зонах кровоснабжения, как правило, обширный.
- Инфаркт водораздельных зон – инфаркт в зонах кровоснабжения ветвей основных мозговых артерий или инфаркт в пограничных (водораздельных) зонах, на стыке территорий кровоснабжения разных артерий, как правило, средних размеров.
- Лакунарный инфаркт в результате нарушения кровоснабжения в области подкорковых ядер, внутренней капсулы и основания моста мозга с очагами инфаркта обычно до 15 мм в диаметре.
- Этиопатогенетические подтипы ишемического инсульта
- Код по МКБ-10
G45 Преходящие транзиторные церебральные ишемические приступы (атаки) и родственные синдромы
G46* Сосудистые мозговые синдромы при цереброваскулярных болезнях (I60 – I67+)
G46.8* Другие сосудистые синдромы головного мозга при цереброваскулярных болезнях (I60 – I67+)
Код рубрики 163 Инфаркт мозга
Источник
Клиника инфаркта мозга. Признаки поражения сосудистой системы мозга
Основная цель неврологического осмотра — на основании выявленных симптомов определить анатомическую локализанию инфаркта и сосуд, в бассейне которого он развился (по крайней мере его принадлежность к бассейну сонных или позвоночных артерий). Как правило, это возможно после тщательного клинического осмотра. При некоторых типах инфарктов, прежде всего при лакунарных, установить локализацию можно только с помощью нейровизуализации. Трудно отличить друг от друга по клиническим проявлениям и некоторые варианты инфарктов в бассейне средней и задней мозговых артерий.
Глазная артерия. Если причиной нарушения кровообращения служат атеросклеротические изменения сонных артерий, в артериях сетчатки могут быть выявлены кристаллы холестерина.
Внутренняя сонная артерия. Клинические проявления зависят от локализации и объема поражения. Ведущие симптомы.
• контралатеральный гемипарез или гемиплегия с вовлечением мышц лица и конеч ностей (фациобрахиокруральный парез);
• контралатеральная гемигипестезия;
• гомонимная гемианопсия;
Окклюзия верхней передней ветви средней мозговой артерии вызывает инфаркт, преимущественно вовлекающий лобную долю и проявляющийся гемипарезом фа циобрахиального типа (слабость преиму щественно выражена в мышцах лица и руки), парезом взора, моторной афазией и апраксисй. Окклюзия нижней задней ветви приводит к развитию инфаркта, преимущественно локализующегося в теменной доле и в типичных случаях главным образом проявляющегося теми гипсстезией, которая может сопровождаться гомонимной гсмианопсией, при левосторонних поражениях — сенсорной афазией, при правосторонних поражени ях – синдромом игнорирования проти воположной половины пространства, реже делирием.
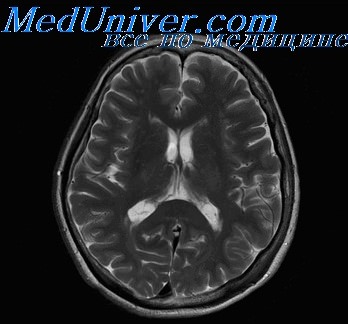
Окклюзия основного ствола средней мозговой артерии приводит при хорошо фун киионирующих лептомснингеальных анастомозах к инфаркту в области базальных ганглиев и внутренней капсулы с формированием гемипареза или гемиплегии. При недостаточном развитии коллатералей формируется обширный территориальный инфаркт, распространяющийся от базальных ганглиев до коры больших полушарий.
Тромб или эмбол могут фрагментироваться и распространяться листальнее, вызывая закупорку одной или нескольких мелких ветвей средней мозговой артерии с развитием одного или нескольких корково-подкорковых инфарктов, клинические проявления которых зависят от локализации пораженной области коры.
Закупорка стриарных и лентикулостриарных артерий и артериол приводит к небольшим, чаше всего лакунарным инфарктам в области базальных ганглиев и внутренней капсулы. Они проявляются сенсомоторным, чисто моторным или чисто сенсорным гемисиндромами, а также экстрапирамидными синдромами, например гемибаллизмом. В острой стадии развития гемипареза мышечный тонус и сухожильные рефлексы обычно бывают снижены, по при этом выяатястся рефлекс Бабинского.
Повышение мышечного тонуса по спастическому типу развивается спустя несколько дней или даже недель. У пациентов с инсультом, как правило, мышечный тонус развивается преимущественно в сгибателях руки и разгибателях ноги. Следствием является гемшеретическая походка, которая характеризуется тем, что паретичная нога при ходьбе описывает полукруг (циркумдукция), а парегичная рука оказывается согнутой и приведенной к туловищу.
– Также рекомендуем “Транзиторная ишемическая атака (ТИА). Асимптомные изменения сосудов мозга”
Оглавление темы “Инфаркт мозга”:
1. Клиника инфаркта мозга. Признаки поражения сосудистой системы мозга
2. Транзиторная ишемическая атака (ТИА). Асимптомные изменения сосудов мозга
3. Этиология инфарктов мозга. Причины инфаркта мозга
4. Диагностика инфаркта мозга. Предвестники и темп развития ишемического инсульта
5. Геморрагическая трансформация инфаркта мозга. Инфаркт миокарда как причина инсульта
6. Атеросклероз. Причина и клиника атеросклероза
7. Кардиогенная эмболия. Расслоение артерий
8. Ишемический инсульт в молодом возрасте. Болезнь Бинсвангера
9. Фибромышечная дисплазия. Артерииты
10. Гипертоническая энцефалопатия. Болезнь мойа-мойа
Источник
- Общие характеристики
- Патогенез
- Этиология
- Признаки инсульта
- Диагностика и лечение
Содержание
Успешное лечение инфекционных заболеваний в прошлом веке вывело сердечнососудистые заболевания на первые места по причинам смертности. Среди них одной из самых значимых является инфаркт головного мозга. Во многих государствах он занимает второе место среди причин смертности.
Общие характеристики
Под инфарктом головного мозга подразумевается поражение его нейронов из-за острой ишемии — недостатка кровообращения. Клетки гибнут безвозвратно, что приводит к очагу некроза в течении 5−12 часов.
Случаи возникновения инфаркта мозга, который иначе называется инсультом, встречается одинаково часто у мужчин и женщин. Большинство случаев приходится на возраст после 50-ти лет и до 75. Причем, чем больше возраст, тем чаще инсульту подвержены женщины. Тогда как в «молодые годы» риск инсульта выше у мужчин.
Не смотря на прогресс медицины смертность и инвалидизация после перенесенного инсульта уверенно занимает второе место на протяжении нашего века. На первом находится хроническая ишемия сердца и ее острейшая форма — инфаркт миокарда.
Патогенез
Главное звено патогенеза — ишемия. Она развивается при не соответствии потребностей клеток в кислороде и возможностей кровеносных сосудов по его доставке. Но к инфаркту мозга приводит только острая и значительная ишемия. Иначе клетки могут успеть перестроить свой метаболизм, что предотвратит их массовую гибель.
Схематично патогенез ишемического инсульта можно представить следующим образом:
- Острая ишемия приводит к резкому снижению поступления кислорода в группы нейронов.
- Недостаток кислорода вызывает снижение уровня метаболизма.
- Уменьшение скоростей протекания клеточных процессов вызывает деградацию клеточных структур. Так как происходит накопление химически активных веществ, которые в норме обезвреживаются специальными системами. Но они из-за снижения общего метаболизма уже не работают. Группа нейронов, подвергшаяся острой ишемии теряет свою функциональность.
- Разрушение клеток под действием остановки метаболизма и накопления токсичных веществ.
- Постепенное разрушение мертвых клеток. На их месте развиваются полости (они называются кистами) или астроциты. Замещение очага некроза кистами и не функциональными клетками способствует созданию «нерабочего» участка мозга.
Этиология
Все причины, которые приводят к острой ишемии мозга, считаются этиологическими факторами инсульта. А непосредственных причин три: эмболия (закупорка) сосуда, вазоспазм (полное сужение, приводящее к прекращению кровоснабжения), запустевание сосуда. Первые две практически всегда являются причинами ишемического инфаркта. Тогда как запустевание сосудов характерно для разрыва аневризм (постоянные локальные патологические расширения сосудов). В результате чего кровь практически полностью выходит из сосудов и веточки после разрыва оказываются полностью обескровлены.
Данная ситуация характерна для развития очагов ишемического инфаркта на периферийных участках геморрагического инсульта и самостоятельно практически невозможна. Поэтому ее они рассматривают в качестве причин ишемического инфаркта.
Что касается состояний которые могут вызвать эмболию и вазоспазм — они именуются факторами риска. К ним относят.
- Возраст. Чем старше человек, тем выше риск инсульта и тем более тяжелы последствия инфаркта головного мозга. Средним возрастом, после которого имеется вероятность развития острой ишемии даже при отсутствии явной соматической патологии — 60 лет.
- Гипертоническая болезнь. К ишемическому инсульту приводит чаще у пожилых.
- Курение. Никотин и смолы сигарет способствуют развитию атеросклероза. Кроме торго, никотин вызывает спазм сосудов.
- Атеросклеротическое поражение сосудов головного мозга и шеи.
- Нарушения сердечного ритма: фибрилляция предсердий, слабость синусового узла и т.п.
- Сахарный диабет.
- Болезнь Такаясу (сужение нисходящего отдела аорты).
Признаки инсульта
Основные симптомы инсульта зависят от локализации основного процесса. Но все они группируются в две категории: очаговые и общемозговые. Первые включают выпадение тех или иных «локальных» функций головного мозга. Все они наблюдаются на стороне тела противоположной части мозга, в которой произошел инсульт.
- Нарушение чувствительности кожи и глубоких тканей конечностей и туловища. Это называется гемианестезией.
- Нарушение двигательной активности (плегия — частичное и парез — полное). Приставка «геми-» означает, что нарушение происходит с одной стороны тела.
Исключением являются бульбарные расстройства. Они локализованы на мотонейронах и афферентных (чувствительных) волокнах челюстно-лцевой области, ротоглотки, гортани. Проявляются в виде нарушений речи, глотательных рефлексов.
К общемозговым симптомам относят признаки общей дезорганизации функций головного мозга. Проявляются в виде нарушений сознания, судорог, головокружения, головной боли. Чем выраженнее поражение, тем значительна клиническая картина.
Диагностика и лечение
Важное значение имеет осмотр. Он позволяет выявить очаговую симптоматику и предположительный патогенез инсульта. Так наличие аритмий чаще всего говорит о тромбоэмболическом генезе заболевания. Преобладание очаговой симптоматики над общемозговым синдромом является одним из признаков мелкоочагового поражения и лакунарного инсульта. Глубокая кома с гипертермией (повышенной температурой тела) чаще всего встречается при инсульте ствола мозга.
Главным инструментальным методом диагностирования инсульта является томография. Она показывает очаги поражения головного мозга в виде участков сниженной эхоплотности и размягчения тканей уже на первых сутках инсульта. В случае применения контраста возможно обнаружения дефекта накопления. Тогда выявление возможно спустя несколько часов от начала заболевания.
Любое лечение инфаркта головного мозга начинается с обеспечение работы сердечнососудистой системы и дыхания. Важное значение имеет дегидратация — борьба с отеком мозга. Используются нейропротекторы и симптоматические средства. Нейропротекторы направлены на улучшение клеточного метаболизма нейронов. Симптоматические средства купируют (устраняют) развитие осложнений со стороны других органов и систем. Для чего широко применяются миорелаксаниты (расслабляющие мышцы), анальгетики (обезболивающие), психотропный препараты.
Последние годы стало активно применяться тромболитическа терапия. Она направлена на растворение тромбов. И показанием для нее как раз является ишемический инсульт. Как показали результаты наблюдений, чем раньше она проводится, тем менее выражены последствия инфаркта головного мозга и наоборот.
Средняя летальность после перенесенного инсульта колеблется от 2 до 30%. Здесь прогноз сильно зависит от возраста пациента, наличия сопутствующих заболеваний, локализации процесса и степени его выраженности. Поэтому важнейшим направлением системы здравоохранения является профилактика острой ишемии.
Оцените статью:
Loading …
Источник
Что такое
Инсульт – это резкое нарушение нормального кровоснабжения мозга. По природе нарушений различаются два основных вида инсульта: ишемический (его часто называют инфаркт мозга) и гемморагический (включая субарахноидальное кровоизлияние).
В этой статье речь пойдет об ишемическом инсульте, который встречается в 4 раза чаще, чем гемморагический. Слово «ишемический» буквально говорит о том, что кровь не поступает в достаточном объеме в тот или иной орган – при таком инсульте кровь не поступает в мозг из-за закупорки или сильного сужения основных артерий. Как следствие отмирают клетки тканей мозга.
Причины и профилактика ишемических инсультов
Чаще всего причиной инфаркта мозга становится движение тромба по артерии и закупоривание ее в узком месте. Тромб представляет собой сгусток крови, который в основном состоит из тромбоцитов. При нормальной проходимости сосудов тромбоциты отвечают за свертываемость крови, но при атеросклерозе образуются холестериновые бляшки, сужающие просвет артерии, из-за этого привычный ток крови нарушается, образуются побочные завихрения, и тромбоциты склеиваются между собой в сгустки. Также причиной образования тромба может стать повышенный уровень сахара в крови: при нем в стенках артерии образовываются микротравмы из-за увеличения плотности крови, которые также нарушают нормальный кровоток.
Причиной инфаркта мозга может стать и сужение просвета крупной артерии более чем на половину. Подробнее можно прочитать об этом на примере стеноза сонной артерии (прим.коп.ссылка на статью). При сужении артерии не происходит полной остановки кровоснабжения мозга, поэтому часто человек переживает так называемый малый инсульт. Малый инсульт близок по симптомам к обычному инсульту. Хоть степень поражения много меньше, но такое состояние требует безотлагательного обращения за медицинской помощью: дальнейшее ухудшение состояния артерий может привести к инсульту со всеми его последствиями.
Человек не в силах повлиять на движение тромба по сосудам, но каждому под силу обратить внимание на ряд факторов риска, исключить их по возможности, чтобы не допустить образования тромба и минимизировать риск ишемического инсульта.
- Важно проходить курс лечения и периодически проверять свое состояние у врача, если присутствует хроническое заболевание, такое как сахарный диабет, подтвержденный атеросклероз, повышенное артериальное давление, различные нарушения в работе сердца и сосудов.
- Специалисты настоятельно рекомендуют отказаться от табака и алкоголя.
- Желательно поддерживать активный, подвижный образ жизни.
- Нужно следить за своим питанием, не допускать сильного дисбаланса в сторону жиров и быстрых углеводов.
Приведенные пункты являются эффективными, доказанными в ходе многочисленных исследований мерами предотвращения не только инсульта, но и многих других заболеваний.
Но есть и факторы риска, на которые повлиять мы не можем. Среди них пожилой возраст (старше 60 лет) и наследственность (если ближайшие родственники перенесли инсульт, или у них были обнаружены серьезные нарушения работы сосудов).
Симптомы ишемического инсульта
Практически никогда инфаркт мозга не проходит бессимптомно. Вы могли уже столкнуться с активно распространяемыми памятками по своевременному распознаванию инсульта: ведь очень важно вызвать скорую и оказать больному медицинскую помощь как можно раньше – чем раньше оказана помощь, тем меньше поражение мозга.
Основными симптомами ишемического инсульта являются:
- головокружение,
- потеря ориентации в пространстве,
- рвота,
- судороги,
- нарушение координации, речи, зрения, письма, чтения, глотания,
- отсутствие возможности пошевелить отдельными конечностями и/или выполнения простых манипуляций вроде поднятия двух рук одновременно, чистки зубов или перелистывания листов книги.
Симптомы чрезвычайно разнообразны. Зависят они в первую очередь от того, какой именно участок мозга был лишен кровоснабжения – тогда нарушится именно та функция, за которую этот участок отвечает.
Одновременно все симптомы не проявляются, вы можете заметить какой-то один или несколько – и это веский повод незамедлительно вызвать скорую помощь.
Диагностика
Диагностика инсульта достаточно комплексна, ведь для выявления причины и оценки поражения мозга, а значит, и последствий инсульта, врачу потребуется большое количество данных.
Для визуализации состояния сосудов мозга может использоваться КТ или МРТ в зависимости от ситуации. Достаточно информативным исследованием по состоянию кровотока станет ангиография – рентгенологическое исследование с использованием контрастирующего вещества, вводимого в сосуды.
Помимо этого, врач может назначить анализ крови, мочи; тест на уровень глюкозы, холестерина; провести УЗИ-обследование.
Лечение ишемического инсульта
Первостепенная задача при инсульте – спасти пациента и не допустить расширения области поражения головного мозга. В первые часы после инсульта эффективно медикаментозное лечение. Далее после детальной диагностики и визуализации участка пораженного сосуда используются хирургические методы для удаления тромба или бляшки, ставших причиной инсульта.
Лечение можно условно разделить на три этапа:
- обеспечение необходимого функционирования организма и недопущение расширения зоны поражения головного мозга в фазе острого инсульта (первые часы и дни после приступа),
- устранение причины и минимизация последствий инсульта в фазе восстановления,
- профилактика повторного инсульта.
Ни один специалист не может заранее предвидеть, какие именно последствия обнаружатся в организме после инсульта. Ведь в мозге содержатся участки, ответственные практически за все процессы жизнедеятельности. Восстановительный процесс после инсульта занимает от нескольких месяцев до года и более. Поэтому основная цель, которую ставят перед собой специалисты неврологического отделения нашего центра заключается в мерах по минимизации негативных последствий инсульта с учетом зачастую пожилого возраста пациентов и недопущение рецидива. Для этого важно комплексное ведение пациента не одним лечащим врачом, а целой командой специалистов с подключением при необходимости коллег из других отделений. Обращаясь в ФНКЦ, можно быть уверенным, что человеку, в этой сложной ситуации, будет оказана вся необходимая медицинская помощь для скорейшего восстановления функций головного мозга. Для этого специалистами нашего центра разработана собственная трехэтапная программа по реабилитации пациентов после инсульта:
- этап работы с лежачим пациентом (поддержание работы жизненно важных функций организма),
- этап ранней реабилитации (пассивная гимнастика, массаж для восстановления основных функций, пока пациент не встает с постели),
- этап поздней реабилитации (постепенное восстановление двигательных, умственных и других функций организма, пострадавших из-за инсульта).
На всех этапах программы ключевым принципом остается индивидуальный подход к каждому пациенту. Подробнее о программе вы можете узнать здесь.
Инсульт остается актуальной темой для исследования: регулярно появляются новые методики реабилитации, эффективные препараты, схемы лечения. Поэтому наши специалисты на обязательной основе проходят курсы повышения квалификации, участвуют в научных мероприятиях и публикуют данные собственных исследований.
Записаться на прием вы можете через специальную форму на сайте или по телефону.
Источник
