Клинические варианты острого инфаркта миокарда
Клинические варианты инфаркта миокарда. Клиника инфаркта миокарда.Ангинозный (болевой) вариант инфаркта миокарда является наиболее распространенным (типичным) вариантом острого инфаркта миокарда. Его частота колеблется от 76% при повторном и до 95% при первичном ИМ. Клиническая картина инфаркта миокарда при этом варианте складывается из тяжелого приступа грудной жабы, отличающегося большой интенсивностью и длительностью (более 20 мин.) болей, с трудом поддающийся лечебным мероприятиям. Боли обычно локализуются за грудиной, чаще сверху, иногда внизу в подложечной области, иногда несколько слева от грудины на уровне II—III ребра («на северо-востоке» по Венкебаху) и редко справа от грудины. Бытует выражение: об инфаркте миокарда нужно думать при локализации болей «от кончика носа до пупка». Боль иррадиирует по всем направлениям, преимущественно влево, иногда вправо и влево и очень редко только вправо. Чаще боли отдают в руки и плечо, иногда в шею, лопатки, спину, в отдельных случаях – в область живота и нижних конечностей. Нитроглицерин редко приносит облегчение. Характер болей самый разнообразный – боли бывают жгучими, сверлящими, давящими, тянущими и т.д. У многих больных грудной жабой за несколько дней до возникновения ИМ усиливаются явления коронарной недостаточности, болевые приступы начинают возникать чаще при менее значительной нагрузке, продолжаются дольше, труднее купируются. Больных нередко беспокоит чувство тревоги, страх приближающейся смерти; они стонут, меняют положение в поисках облегчения болей. До 5% больных ИМ могут находиться (при выраженном болевом синдроме) в состоянии соматического психоза. Из других симптомов можно выделить одышку, тошноту и слабость (обычно сопровождается потливостью), но эти симптомы встречаются менее постоянно, чем боль. Нужно помнить, что эквивалентом стенокардических болей являются состояние дискомфорта в грудной клетке, стеснения в груди, прежде всего у лиц с пониженной чувствительностью к висцеральной боли (женский пол, при выраженном склерозе сосудов головного мозга, больные сахарным диабетом, лица пожилого возраста, лица злоупотребляющие алкоголем).
Астматический вариант инфаркта миокардаВ 5-10% случаев первым клиническим проявлением инфаркта миокарда и его ведущим симптомом является одышка. Одышка связана с острой недостаточностью левого желудочка и развитием отека легких. Этот вариант чаще наблюдается при обширных инфарктах миокарда, нередко повторных, особенно если повторный инфаркт миокарда развивается вскоре после перенесенного. В половине случаев удушье может сочетаться с загрудинными болями. Этому варианту ИМ более подвержены женщины в возрасте от 50 до 61 года и мужчины пожилого и старческого возраста. Приступу удушья вначале может предшествовать беспокойство. Удушье нередко развивается среди ночи и заставляет больного проснуться, встать и подойти к окну для того, чтобы вдохнуть свежий воздух. Больные могут испытывать страх смерти, у многих отмечается похолодание конечностей, учащение пульса, резкая слабость. Гастралгический вариант инфаркта миокардаГастралгический вариант (абдоминальная форма) начала инфаркта миокарда наблюдается у 2-3% больных и характеризуется появлением болевого приступа обычно в верхней части живота. Боли могут локализоваться в правом подреберье, в области пупка, а также в правой подвздошной области; нередко они начинаются «кинжальным ударом» и ощущаются во всем животе. Иногда боли иррадиируют вверх – в область грудины, сердца, в правую лопатку. Одновременно у больных возникают диспепсические жалобы: отрыжка воздухом, икота, тошнота, многократная рвота, вздутие живота. Это заставляет думать о печеночной колике, перфоративной язве желудка, об остром панкреатите и других формах абдоминальной катастрофы. Сходство усугубляется коллапсом. Механизм возникновения боли в животе при инфаркте миокарда объясняется общностью иннервации грудной клетки, брюшной полости и стенки живота, а также раздражением симпатических, блуждающих нервов при патологических состояниях органов грудной клетки. Таким образом, зоны сегментарной иннервации различных органов грудной клетки и брюшной полости могут совпадать. Поэтому, инфаркт миокарда может симулировать любую форму острой желудочно-кишечной патологии («кардиоабдоминальный синдром»). И наоборот, – острая патология органов брюшной полости может имитировать клинику острого инфаркта миокарда («панкреато-кардиальный синдром», «холецисто-кардиальный синдром», «желудочно-дуоденально-кардиальный синдром»). Такое начало инфаркта миокарда наблюдается у людей с гипертонической болезнью, с выраженным атеросклерозом и при повторных инфарктах миокарда, а также может встречаться и у больных, у которых имеется сочетание стенокардии с патологией желудочно-кишечного тракта. Гастралгический вариант инфаркта миокарда представляет значительные трудности при дифференциальной диагностике и выборе лечебных мероприятий. Как показывает клинический опыт, для решения этих вопросов следует учесть, что: При нечетко очерченной клинике инфаркта миокарда считаем необходимым придерживаться следующей тактики: – Также рекомендуем “Церебральный вариант инфаркта миокарда. Безболевой вариант инфаркта миокарда. Аритмический, отечный вариант инфаркта миокарда.” Оглавление темы “Неотложная помощь в при инфаркте миокарда.”: |
Источник
Цитата сообщения Лариса_Воронина
Варианты клинического течения острого инфаркта миокарда
Сегодня мне хочется поговорить с вами на очень серьезную тему – о тяжелом и грозном заболевании, об инфаркте миокарда. Это опасное заболевание вызывается чаще всего закупоркой какой -либо ветви коронарного сосуда тромбом, образовавшимся в его русле. Из-за этого прекращается приток крови к участку сердечной мышцы ( ишемия), в результате возникает некроз (омертвение) сердечной мышцы на этом участке.
Диагноз инфаркта миокарда устанавливается на основании жалоб пациента, клинических признаков, типичных изменений ЭКГ и повышенной активности кардиоспецифических ферментов ( тропонины, миоглобин и МВ-КФК).
Я хочу рассказать вам о вариантах этого тяжелого заболевания.
• КЛАССИЧЕСКИЙ болевой (ангинозный) вариант инфаркта ( почти 90% случаев)-
это жалобы больного на сжимающую боль в центре груди, которая по интенсивности и по времени имеет волнообразный характер, продолжительность «волн» обычно до 30 минут. Боли, как правило, при развитии инфаркта миокарда нитроглицерином не снимаются.
Распространяются боли в левую или обе руки, по спине или вверх по шее
Приступы связаны с физическими усилиями, но могут появиться и в покое
Может возникнуть нехватка воздуха, появиться резкая слабость, возникнуть сердцебиение и потливость.
Может наблюдаться бледность кожи и посинение губ.
• АБДОМИНАЛЬНЫЙ вариант инфаркта
Как это часто бывает, – летом, на даче, рано утром прибежала дочь соседки – у мамы всю ночь болел живот, сверху , “под ложечкой”, а утром появилась тошнота и рвота. Видимо, она чем -то отравилась и надо промыть желудок.. При осмотре соседки обращала внимание ее бледность, одышка в покое, сердце билось не ритмично, сердечные тоны были резко ослаблены, артериальное давление снижено, пульс – больше 100 в минуту.. При расспросе оказалось, что боли в эпигастральной области отдают в левое плечо и под левую лопатку. При пальпации живота- у больной он был мягкий и безболезненный во всех отделах. Я сразу заподозрила гастралгический, абдоминальный вариант острого инфаркта миокарда . Инфаркты миокарда такой локализации легко спутать с обострением язвенной болезни желудка или острым панкреатитом. Я в своей жизни, работая в отделении инфарктной реанимации, видела больных с подобными симптомами , поэтому уложила соседку на кровать, вызвала «скорую помощь», а пока она ехала, дала таблетку аспирина и анальгин. Нитроглицерин из-за низкого АД ей давать было опасно.. На мое счастье, “скорая” приехала быстро и на снятой ЭКГ, действительно, оказался острый инфаркт миокарда в области задней стенки левого желудочка .
Это очень опасная форма инфаркта миокарда , особенно у молодых людей. Они сами и их родственники сразу же думают про пищевое отравление и начинают интенсивно промывать больному желудок, что очень опасно при ишемии миокарда. Грамотные врачи скорой помощи, которые приезжают по вызову на “пищевое отравление” или боли в животе, – в первую очередь снимают пациенту ЭКГ, а уже затем , при отсутствии на ней изменений – начинают заниматься желудочно -кишечным трактом.
=
• АСТМАТИЧЕСКИЙ вариант инфаркта:
Главной жалобой при этом варианте инфаркта миокарда является тяжелое ощущение удушья и сильный кашель. В моей практике однажды был эпизод, когда , гуляя с детьми по парку, я увидела на лавочке мужчину, который буквально задыхался от выраженной одышки в покое. Со стороны можно было бы подумать о приступе бронхиальной астмы, но у больного был цианоз губ, кожные покровы бледные, холодный пот. Пульс аритмичный, тахикардия. На носовом платке – следы мокроты с красными прожилками. Боли в грудной клетке не беспокоили. Мужчина сказал, что этот приступ у него развился недавно, впервые в жизни, а накануне вечером был гипертонический криз. Я поняла, что у мужчина сердечная астма ( левожелудочковая недостаточность ) , которая может быть проявлением острого инфаркта миокарда. Срочно вызвала «03» , дождалась приезда скорой помощи и госпитализации больного в стационар.
• ЦЕРЕБРАЛЬНЫЙ вариант инфаркта:
Этот вариант может наблюдаться при одновременно развитии тромбоза коронарных и мозговых артерий. У моей 75 –летней соседки внезапно, на фоне повышенного АД, появилась слабость в конечностях, тошнота и рвота, затем нарушение речи. Типичный болей в области сердца не было, но беспокоила одышка. Врач «скорой помощи» в первую очередь сделал моей соседке ЭКГ , на которой подтвердилось развитие у больной острого инфаркта миокарда.
• АРИТМИЧЕСКИЙ вариант инфаркта:
Начинается с различных острых нарушений ритма сердца при отсутствии типичного ангинозного приступа. Если даже боли есть, то они настолько слабо выражены, что больные не обращаются к врачу. Я видела пациентов, у которых острый инфаркт начинался приступом мерцательной аритмии. Есть сложности – связь аритмии с инфарктом можно установить только устранив эпизод аритмии и диагностировав характерную динамику ЭКГ при нормальном, синусовом ритме сердца. Поэтому у всех больным с первично внезапно возникшими нарушениями ритма сердца и проводимости надо помнить об этом варианте инфаркта и обязательно проверить кровь на уровень нарушения кардиоспецифических ферментов сыворотки крови.
МАЛОСИМПТОМНОЕ течение БЕЗБОЛЕВОГО инфаркта:
Жалобы могут быть на слабость, недомогание, плохое общее самочувствие. А через некоторое время, на снятой по какой-то другой причине ЭКГ , врачи видят у пациента характерные длоя перенесенного инфаркта изменения, посылают больного на ЭХО- кардиографическое исследование , там диагностируют зоны гипокинеза ( характерные признаки рубцовых изменений после инфаркта при ультразвуковом исследовании ) и больному ставится диагноз перенесенного инфаркта миокарда, сроки которого не известны.
Самое главное – никогда не проходите мимо, если вдруг на улице заметите человека , который застыл на месте, положив руку на область сердца, или задыхается, прислонившись к стене, или согнулся, прижав руки к животу, или внезапно упал и не может подняться. Все эти эпизоды могут быть началом острого инфаркта миокарда. Вовремя оказанная помощь, просто звонок на «03», может спасти человеку жизнь!
Источник
Острый инфаркт миокарда, клинические варианты, стадии, классификации.
Инфа́ркт миока́рда — одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка миокарда, обусловленного абсолютной или относительной недостаточностью его кровоснабжения.
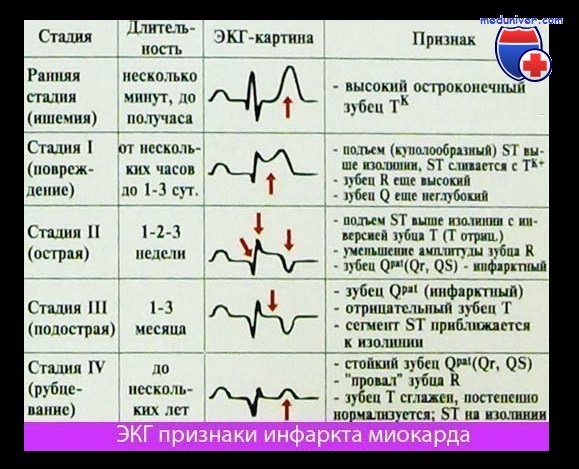
По стадиям развития:
Острейший период Острый период Подострый период Период рубцевания
По анатомии поражения:
Трансмуральный Интрамуральный Субэндокардиальный Субэпикардиальный
По объему поражения:
Крупноочаговый (трансмуральный), Q-инфаркт
Мелкоочаговый, не Q-инфаркт
Локализация очага некроза.
Инфаркт миокарда левого желудочка (передний, боковой, нижний, задний).
Изолированный инфаркт миокарда верхушки сердца.
Инфаркт миокарда межжелудочковой перегородки (септальный).
Инфаркт миокарда правого желудочка.
Сочетанные локализации: задне-нижний, передне-боковой и др.
Инфаркт миокарда – неотложное клиническое состояние, обусловленное некрозом участка сердечной мышцы в результате нарушения ее кровоснабжения. Поскольку в первые часы (а иногда и сутки) от начала заболевания бывает сложно дифференцировать острый инфаркт миокарда и нестабильную стенокардию, для обозначения периода обострения ИБС в последнее время пользуются термином “острый коронарный синдром”, под которым понимают любую группу клинических признаков, позволяющих заподозрить инфаркт миокарда или нестабильную стенокардию. Острый коронарный синдром – термин, правомочный при первом контакте врача и пациента, он диагностируется на основании болевого синдрома (затяжной ангинозный приступ, впервые возникшая, прогрессирующая стенокардия) и изменений ЭКГ. Различают острый коронарный синдром с подъемом сегмента ST или остро возникшей полной блокадой левой ножки пучка Гиса (состояние, требующее проведения тромболизиса, а при наличии технических возможностей – ангиопластики) и без подъема сегмента ST – с его депрессией сегмента ST, инверсией, сглаженностью псевдонормализацией зубца Т, или вообще без изменений на ЭКГ (тромболитическая терапия не показана). Таким образом, термин “острый коронарный синдром” позволяет оперативно оценить объем необходимой неотложной помощи и выбрать адекватную тактику ведения пациентов. С точки зрения определения объема необходимой лекарственной терапии и оценки прогноза представляют интерес три классификации. По глубине поражения (на основе данных электрокардиографического исследования) различают трансмуральный и крупноочаговый (“Q-инфаркт” – с подъемом сегмента ST в первые часы заболевания и формированием зубца Q в последующем) и мелкоочаговый (“не Q-инфаркт”, не сопровождающийся формированием зубца Q, а проявляющийся отрицательными зубцами Т), по клиническому течению – неосложненный и осложненный инфаркт миокарда, по локализации – инфаркт левого желудочка (передний, задний или нижний, перегородочный) и инфаркт правого желудочка.
Диагностика
Клинические проявления. Наиболее типичным проявлением инфаркта миокарда является приступ боли в грудной клетке. Диагностическим значением обладают интенсивность болевого синдрома (в случаях, когда аналогичные боли возникали ранее, при инфаркте они бывают необычно интенсивными), его продолжительность (необычно длительный приступ, сохраняющийся более 15-20 минут), неэффективность сублингвального приема нитратов. При анализе клинической картины необходимо получить ответы на следующие вопросы: 1. Когда начался приступ? – желательно определить как можно точнее. 2. Сколько времени длится приступ? – менее 15-20 мин или более. 3. Были ли попытки купировать приступ нитроглицерином? Был ли хотя бы кратковременный эффект? 4. Зависит ли боль от позы, положения тела, движений и дыхания? – при коронарогенном приступе как правило не зависит. 5. Были ли аналогичные приступы в прошлом? – аналогичные приступы, не завершившиеся инфарктом, требуют дифференциальной диагностики с нестабильной стенокардией и с некардиальными причинами. 6. Возникали ли приступы (боли или удушья) при физической нагрузке (ходьбе), заставляли ли они останавливаться, сколько длились (в минутах), как реагировали на нитроглицерин? Наличие стенокардии напряжения делает весьма вероятным предположение об остром инфаркте миокарда. 7. Напоминает ли настоящий приступ ощущения, возникавшие при физической нагрузке, по локализации или характеру болей? – по интенсивности и сопровождающим симптомам приступ при инфаркте миокарда обычно более тяжелый, чем при стенокардии напряжения. По симптоматике острейшей фазы инфаркта миокарда, помимо болевого, выделяют и другие клинические варианты инфаркта миокарда. Клинические варианты инфаркта миокарда
Болевой (status anginosus)
Типичное клиническое течение, основным про-явлением при котором служит ангинозная боль, не зависящая от позы и положения тела, от движений и дыхания, устойчивая к нитратам; боль имеет давящий, душащий, жгущий или раздирающий характер с локализацией за грудиной, во всей передней грудной стенке с возможной иррадиацией в плечи, шею, руки, спину, эпигастальную область; характерно сочетание с гипергидрозом, резкой общей слабостью, бледностью кожных покровов, возбуждением, двигательным беспокойством
Абдоминальный (status gastralgicus)
Проявляется сочетанием эпигастральных болей с диспептическими явлениями – тошнотой, не приносящей облегчения рвотой, икотой, отрыжкой, резким вздутием живота; возможны иррадиация болей в спину, напряжение брюшной стенки и болезненность при пальпации в эпигастрии
Атипичный болевой
Болевой синдром имеет атипичный характер по локализации (например, только в зонах иррадиации – горле и нижней челюсти, плечах, руках и т. д.) и/или по характеру
Астматический (status astmaticus)
Единственный признак, при котором присутствует приступ одышки, являющийся проявлением острой застойной сердечной недостаточности (сердечная астма или отек легких)
Аритмический
Нарушение ритма служит единственным клиническим проявлением или преобладают в клинической картине
Цереброваскулярный
В клинической картине преобладают признаки нарушения мозгового кровообращения (чаще – динамического): обморок, головокружение, тошнота, рвота; возможна очаговая неврологическая симптоматика
Малосимптомный (бессимптомный)
Наиболее сложный для распознавания вариант, нередко диагностируемый ретроспективно по данным ЭКГ
Физикальное обследование. При любом клиническом варианте инфаркта миокарда данные физикального обследования (гипергидроз, резкая общая слабость, бледность кожных покровов, признаки острой сердечной недостаточности) имеют только вспомогательное диагностическое значение. ЭКГ. Электрокардиографическими критериями инфаркта миокарда являются изменения, служащие признаками: 1) повреждения – дугообразный подъем сегмента ST выпуклостью вверх, сливающийся с положительным зубец T или переходящий в отрицательный зубец T (возможна дугообразная депрессия сегмента ST выпуклостью вниз) (рис.1); 2) крупноочагового или трансмурального инфаркта – появление патологического зубца Q, уменьшение амплитуды зубца R или исчезновение зубца R и формирование QS;
3) мелкоочагового инфаркта – появление отрицательного симметричного зубца T. При инфаркте передней стенки подобные изменения выявляются в I и II стандартных отведениях, усиленном отведении от левой руки (aVL) и соответствующих грудных отведениях (V1, 2, 3, 4, 5, 6). При высоком боковом инфаркте миокарда изменения могут регистрироваться только в отведении aVL и для подтверждения диагноза необходимо снять высокие грудные отведения. При инфаркте задней стенки (нижнем, диафрагмальном) эти изменения обнаруживаются во II, III стандартном и усиленном отведении от правой ноги (aVF). При инфаркте миокарда высоких отделов задней стенки левого желудочка (заднебазальном) изменения в стандартных отведениях не регистрируются, диагноз ставится на основании реципрокных изменений – высоких зубцов R и Т в отведениях V1-V2 . Кроме того, косвенным признаком инфаркта миокарда, не позволяющим определить фазу и глубину процесса, является остро возникшая блокада ножек пучка Гиса (при наличии соответствующей клиники). Наибольшей достоверностью обладают электрокардиографические данные в динамике, поэтому электрокардиограммы при любой возможности должны сравниваться с предыдущими.
Острейшая фаза трансмурального переднего инфаркта миокарда
| Тип инфаркт | Стандартные отведении Грудные отведения по локализации | |||||||||||
| I | II | III | aVL | AVF | ||||||||
| Перегородочный | + | + | ||||||||||
| Передне-перегородочный | + | + | + | + | ||||||||
| Передний | + | + | ||||||||||
| Распространенный передний | + | + | + | + | + | + | + | + | ||||
| Передне-боковой | + | + | + | + | + | |||||||
| Высокий боковой | + | + | ||||||||||
| Задне-боковой | + | + | + | + | + | + | ||||||
| Задне-диафрагмальный | + | + | + | |||||||||
| Задне-базальный | + | + | ||||||||||
Диагностические критерии. На догоспитальном этапе оказания медицинской помощи диагноз острого инфаркта миокарда ставится на основании наличия соответствующих клинической картине изменений электрокардиограммы. В дальнейшем диагноз в стационаре уточняется после определения уровня маркеров некроза миокарда в крови и на основании динамики ЭКГ. В большинстве случаев ОКС с подъемом сегмента ST формируется инфаркт миокарда с зубцом Q; при остром коронарном синдроме без подъема сегмента ST при повышении уровня маркеров некроза диагностируется инфаркт миокарда без зубца Q, а при нормальном их уровне – нестабильная стенокардия.
ВЕДЕНИЕ БОЛЬНЫХ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Основные направления терапии и лекарственные средства, применяемые в острейшей стадии неосложненного инфаркта миокарда
Препарат Направления терапии Рекомендуемая доза
Морфин внутривенно дробно Адекватное обезболивание, снижение пред- и постнагрузки, психо-моторного возбуждения, потребности миокарда в кислороде
2-5 мг внутривенно каждые 5-15 минут до полного устранения болевого синдрома, либо до появления побочных эффектов
Актилизе®(альтеплаза) Восстановление коронарного кровотока (тромболизис), купирование болевого синдрома, ограничение размеров инфаркта миокарда, снижение летальности
100мг внутривенно по схеме
Гепарин внутривенно струйно (если не проводится тромболизис) Предупреждение или ограничение коронарного тромбоза, профилактика тромбоэмболических осложнений, снижение летальности
60 МЕ/кг внутривенно струйно
Нитроглицерин или изосорбида динитрат сублингвально и/или внутривенно капельно
Купирование болевого синдрома, уменьшение размеров инфаркта миокарда и летальности
25 мкг/мин. с увеличением скорости на 10 мкг/мин каждые 5 минут под контролем ЧСС и АД
Бета-адреноблокаторы: пропранолол (обзидан) Снижение потребности миокарда в кислороде, купирование болевого синдрома, уменьшение размеров некроза, профилактика фибрилляции желудочков и разрыва левого желудочка, повторных инфарктов миокарда, снижение летальности
1 мг/мин каждые 10 минут до общей дозы 0,1 мг/кг
Ацетилсалициловая кислота (аспирин) Купирование и профилактика процессов, связанных с агрегацией тромбоцитов; при раннем(!) назначении снижает летальность 162,5-325 мг разжевать;
оксигенотерапия уменьшение размеров некроза 3-5 л/мин
Неотложная терапия преследует несколько взаимосвязанных целей:
1.Купирование болевого синдрома. 2. Восстановление коронарного кровотока. 3.Уменьшение работы сердца и потребности миокарда в кислороде. 4. Ограничение размеров инфаркта миокарда. 5. Лечение и профилактика осложнений инфаркта миокарда. Купирование болевого приступа при остром инфаркте миокарда – одна из важнейших задач, поскольку боль через активацию симпатоадреналовой системы вызывает повышение сосудистого сопротивления, частоты и силы сердечных сокращений, то есть увеличивает гемодинамическую нагрузку на сердце, повышает потребность миокарда в кислороде и усугубляет ишемию. Если предварительный сублингвальный прием нитроглицерина (повторно по 0,5 мг в таблетках или 0,4 мг в аэрозоле) боль не купировал, рекомендуется начать терапию наркотическими анальгетиками, обладающими анальгетическим и седативным действием и влияющим на гемодинамику: вследствие вазодилатирующих свойств они обеспечивают гемодинамическую разгрузку миокарда, уменьшая в первую очередь преднагрузку. На догоспитальном этапе препаратом выбора для купирования болевого синдрома при инфаркте миокарда является морфин, дающий не только необходимый эффект, но и обладающий достаточной для транспортировки длительностью действия. Препарат вводится в/в дробно: 1 мл 1 % раствора разводят изотоническим раствором натрия хлорида до 20 мл (1 мл полученного раствора содержит 0,5 мг активного вещества) и вводят 2-5 мг каждые 5-15 мин до полного устранения болевого синдрома либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты). Суммарная доза на догоспитальном этапе не должна превышать 20 мг (2 мл 1% раствора) морфина.
Для профилактики и купирования тошноты и рвоты рекомендуют в/в введение 10-20 мг метоклопрамида (церукала, реглана). При выраженной брадикардии показано использование атропина в дозе 0,5 мг (0,5 мл 0,1 % раствора) в/в; терапия артериальной гипотензии проводится по общим принципам коррекции гипотензии при инфаркте миокарда. Недостаточная эффективность обезболивания наркотическими анальгетиками служит показанием к в/в инфузии нитратов (см. ниже). При низкой эффективности нитратов в сочетании с тахикардией дополнительный обезболивающий эффект может быть получен введением бета-адреноблокаторов (см. ниже). Боль может быть купирована в результате эффективного тромболизиса (см. ниже). Продолжающиеся интенсивные ангинозные боли служат показанием к применению масочного наркоза закисью азота (обладающей седативным и анальгезирующим действием) в смеси с кислородом. Начинают с ингаляции кислорода в течение 1-3 мин, затем используют закись азота (20 %) с кислородом (80 %) с постепенным повышением концентрации закиси азота до 80 %; после засыпания больного переходят на поддерживающую концентрацию газов – 50:50 %. Закись азота не снижает выброс левого желудочка. Возникновение побочных эффектов (тошноты, рвоты, возбуждения или спутанности сознания) является показанием для уменьшения концентрации закиси азота или отмены ингаляции. При выходе из наркоза ингалируют чистый кислород в течение 10 минут для предупреждения артериальной гипоксемии. Восстановление коронарного кровотока в острейшей фазе инфаркта миокарда при отсутствии противопоказаний осуществляется путем тромболизиса.
Рекомендуемые страницы:
Источник
