Клинические рекомендации воз по инфаркту миокарда
Инфаркт миокарда – одно из тяжелейших осложнений ишемии сердца, смертность от которого еще несколько десятилетий назад была очень высока.
 Сегодня развитие медицины и фармакологии позволило снизить смертность при инфаркте, однако заболевание продолжает стремительно «молодеть». Диагноз «инфаркт миокарда» устанавливают тогда, когда доказан некроз сердечной мышцы вследствие острого нарушения кровообращения в ней.
Сегодня развитие медицины и фармакологии позволило снизить смертность при инфаркте, однако заболевание продолжает стремительно «молодеть». Диагноз «инфаркт миокарда» устанавливают тогда, когда доказан некроз сердечной мышцы вследствие острого нарушения кровообращения в ней.
В половине случаев ИМ является первым клиническим проявлением не выявленной ранее ишемической болезни сердца.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
 Коды ИМ по МКБ-10
Коды ИМ по МКБ-10
I21 Острый инфаркт миокарда
I22 Повторный инфаркт миокарда
I24.0 Коронарный тромбоз, не приводящий к инфаркту миокарда
I24.8 Другие формы острой ишемической болезни сердца
Рассмотрим клинические рекомендации по диагностике и лечению инфаркта миокарда.
Клинрекомендации по инфаркту миокарда
Клинические рекомендации по острому инфаркту миокарда составлены Обществом специалистов по неотложной кардиологии.
Они касаются пациентов взрослого возраста и подлежат пересмотру 1 раз в 3 года.
Случай из практики. Женщина поступила в больницу с инфарктом. Родственникам сказали, что уход стоит 3 тыс. руб. в сутки. Отказываетесь — сидите сами.
Какие действия персонала пресечь, чтобы избежать внеплановых проверок по платным медуслугам, читайте в журнале «Заместитель главного врача».
Осложнения
Выделяют следующие основные осложнения ИМ:
- застой в малом круге кровообращения;
- нарушение ритма и проводимости сердечной мышцы;
- кардиогенный шок;
- отек легких.
При наиболее тяжелых механических осложнениях инфаркта рассматривается возможность и целесообразности применения различных методов поддержки кровообращения пациента.
✔ Инфаркт миокарда с повышением сегмента ST: как прогнозировать оценку, информация в Системе Консилиум
 Скачать документ
Скачать документ
Острый ИМ
Острый коронарный синдром – состояние, означающее период обострения ИБС, когда любая группа симптомов дает основания заподозрить острый инфаркт или нестабильную стенокардию.
Термин «острый коронарный синдром» включает в себя следующие понятия:
- Острый инфаркт миокарда.
- Инфаркт миокарда с подъемом сегмента ST ЭКГ (ИМпST).
- Инфаркт миокарда без подъема сегмента ST ЭКГ (ИМбпST).
- Инфаркт миокарда, диагностированный по изменениям ферментов, по другим биомаркерам или по поздним ЭКГ-признакам.
- Нестабильная стенокардия.
Понятие острого коронарного синдрома было введено во врачебную практику, когда обнаружилось, что решение об использовании некоторых методов лечения должно приниматься как можно быстрее, часто еще до того, как установлен диагноз «острый инфаркт».
Доказано, что характер и срочность терапевтических мероприятий, направленных на восстановление коронарного кровотока, зависит от положения сегмента ST к изоэлектрической линии на ЭКГ – при его смещении вверх больному показана коронарная ангиопластика, но при невозможности ее проведения в соответствующие сроки эффективна тромболитическая терапия.
Восстановление коронарного кровотока при ОКСп ST проводится немедленно.
Больной подал в суд заявление о возмещении утраченного заработка и компенсации морального вреда. Посттравматическая дистальная плексопатия:
клинический случай и пример разбора ситуации
– в журнале «Заместитель главного врача».
Подъем сегмента STчаще всего происходит из-за трансмуральной ишемии сердечной мышцы при полной непроходимости одной из коронарных артерий. В этих случаях, как правило, возникает инфаркт миокарда, обозначающийся как ИМпST. ОКСпST ЭКГ, как правило, является следствием окклюзирующего тромбоза коронарной артерии.
Тромб образуется на месте разрыва нестабильной атеросклеротической бляшки, имеющей большой липидное ядро, истонченную оболочку и богатой различными воспалительными элементами.
Также возможно возникновение окклюзирующего тромба на дефекте (эрозии) эндотелия коронарной артерии над антриовентрикулярной блокадой.
Чаще всего непроходимость возникает в месте гемодинамически незначимого стеноза коронарной артерии. Однако при обширном инфаркте миокарда не всегда в ранние сроки заболевания отмечается стойкий подъем сегмента ST на ЭКГ.
Диагностика заболевания
При диагностике острого коронарного синдрома с понижением ST необходимо основываться на анамнестических данных, наличии факторов риска ишемии сердца, особенностях острых симптомов заболевания, характере изменений на электрокардиограмме, а также (не всегда) на сведениях о локальной сократительной функции желудочков.
Согласно клиническим рекомендациям по инфаркту миокарда 2019 года, при недостаточной информативности ЭКГ применяются дополнительные методы обследования. Как правило, это необходимо для того, чтобы исключить болезни сердца с похожей клинической картиной, а также для выявления инфаркта миокарда и оценки рисков неблагоприятного прогноза заболевания.
Характерные симптомы ИМ:
- чувство давления и сжатия за грудиной;
- боль, похожая по субъективным ощущениям на боль при приступе стенокардии, однако более выраженная по силе и длительности;
- характер боли – давящий, жгучий, сжимающий, иногда описывается больным как чувство дискомфорта;
- боль не купируется до конца приемом нитроглицерина, а в ряде случаев – и инъекциями наркотических обезболивающих препаратов;
- боль может быть разной по силе – от незначительной до мучительной и невыносимой;
- болевые ощущения накатывают «волнами» и длятся от 20 минут до нескольких часов;
- боль чаще всего иррадирует в левую руку, под левую лопатку, в челюсть, плечо, зону эпигастрия и др.
Критерии острого ИМ скачайте в Системе Консилиум
Атипичные формы ИМ с понижением ST:
- абдоминальная;
- астматическая;
- аритмическая;
- цереброваскулярная;
- малосимптомная (безболевая).
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение по клинрекам
Если боль не исчезает и не ослабевает после устранения провоцирующего фактора (чаще всего им выступает физическая нагрузка) или возникла в состоянии покоя, больному нужно принять нитроглицерин в виде таблеток под язык или спрея. Если через 5 минут после этого приступ не прекратился, но переносимость нитроглицерина хорошая, рекомендовано принять повторную дозу. Если и после этого через 5 минут боль и дискомфорт не исчезли, необходимо срочно вызвать бригаду скорой помощи и еще раз принять дозу нитроглицерина.
Однако нужно иметь ввиду, что в редких случаях больному для купирования приступа необходим прием нескольких доз нитроглицерина, но при условии,что интенсивность и характер боли остаются неизменными.
Для снятия болевых ощущения при ИМ предпочтительнее использовать препараты на основе морфина. Они способствуют снятию страха и нервного возбуждения, снижают симпатическую активность, повышают тонус блуждающего нерва, расширяют периферические вены и артерии, уменьшают работу дыхания.
Доза наркотического анальгетика рассчитывается индивидуально и зависит от особенностей организма пациента, его возраста и веса.
Принимать препараты для профилактики осложнений наркотических анальгетиков нецелесообразно. При сильном беспокойстве и нервном перевозбуждении оправдано дополнительное использование транквилизаторов.
✔ Медикаментозное лечение инфаркта миокарда с повышением сегмента ST, таблица в Системе Консилиум
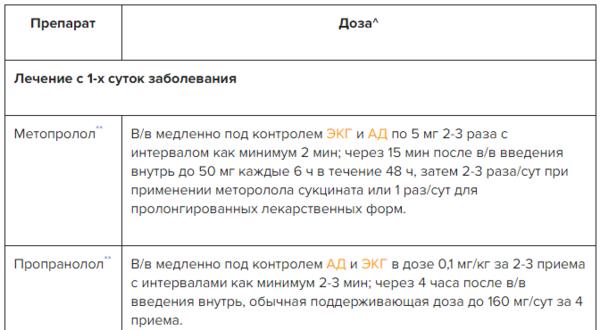 Скачать документ
Скачать документ
Клинические рекомендации по лечению инфаркта миокарда гласят, что в терапии данного заболевания очень важна своевременная антитромботическая терапия, а именно – неопределенно долгое использование ацетилсалициловой кислоты (если нет противопоказаний).
Для получения быстрого эффекта оправдано использование однократной нагрузочной дозы ацетилсалициловой кислоты 250 мг (150 мг внутривенно), а также сочетание ацетилсалициловой кислоты с ингибитором Р2Y12-рецепторов тромбоцитов (если не планируется срочная операция коронарного шунтирования и при отсутствии противопоказаний (чрезмерный риск серьезных кровотечений).
Также при отсутствии противопоказаний и при планировании первичного чрескожного коронарного вмешательства к ацетилсалициловой кислоте добавляется Тикагрелор.
Перейти на прием этого препарата можно и пациента, ранее получавшим Клопидогрел. Применение Тикагрелоране исключает возможность использования блокаторов гликопротеиновых IIb/IIIa рецепторов при выполнении чрескожного коронарного вмешательства.
При одновременном приеме ацетилсалициловой кислоты и Тикагрелора перед коронарным шунтированием и другими крупными вмешательствами последний отменяется за 5-7 дней, кроме тех случаев, когда опасность отказа от срочной операции превосходит риск кровотечения.
Клопидогрел в комплексе с ацетилсалициловой кислотой назначается больным, которые не могут принимать Тикагрелор или нуждаются в приеме пероральных антикоагулянтов.
Данный препарат может использоваться вместо ацетилсалициловой кислоты, когда ее использование не представляется возможным из-за аллергии или выраженного расстройства функции ЖКТ в ответ на прием препарата.

Клинические рекомендации по инфаркту миокарта требуют продолжать двойную антитромбоцитарную терапию в течение года независимо от тактики лечения и типа установленного стента (при отсутствии противопоказаний).
В частности, эта мера показана конкретным больным, имеющим высокий риск тромботических осложнений и низкий риск кровотечений.
Минимальная длительность двойной антитромботической терапии:
- после установки голометаллического стента – 1 месяц;
- после установки стента, выделяющего лекарственный препарат – 3-6 месяцев.
Больным, находящимся на двойной антитромботической терапии и имеющим высокий риск развития кровотечения их ЖКТ, показаны ингибиторы протонного насоса.
При чрескожном коронарном вмешательстве и широком применении ДАТТ в случае возникновения тромботических осложнений или высокого риска их развития назначаются ингибиторы ГП IIb/IIIa-рецепторов тромбоцитов.
В случаях, когда чрескожное коронарное вмешательство может быть проведено в течение 2 часов с момента обращения за медицинской помощью, оно предпочтительнее тромболитической терапии. При этом должно использоваться сочетание ацетилсалициловой кислоты, блокатора P2Y12 рецепторов тромбоцитов (Тикагрелор или Клопидогрел) и внутривенного введения антикоагулянта. В ряде случаев показано введение блокатора ГП IIb/IIIa тромбоцитов.
Больным с тяжелой острой сердечной недостаточностью и кардиогенным шоком ЧКВ предпочтительнее тромболитической терапии.
При первичном чрескожном вмешательстве достаточно провести операцию на инфаркт-связанном сосуде. Это не касается больных с кардиогенным шоком и сохранением ишемии после вмешательства на стенозе, который спровоцировал инфаркт.
Некоторым гемодинамически стабильным больным с многососудистым поражением либо во время первичного ЧКВ, либо в качестве планового поэтапного вмешательства показано ЧКВ в не инфаркт-связанной артерии.
Клинические рекомендации по инфаркту миокарда утверждают, что рутинная аспирация тромба нежелательна.
Тромболизис при отсутствии противопоказаний должен начинаться в течение получаса с момента контакта больного с медицинским работником. Противопоказания для этой процедуры:
- ранее перенесенное ОНМК неясного происхождения или геморрагический инсульт;
- ишемический инсульт в течение полугода;
- травмы и опухоли центральной нервной системы;
- ЧМТ или операция в течение 21 дня до госпитализации;
- кровотечения из ЖКТ в течение последнего месяца;
- геморрагический диатез;
- расслаивающая аневризма аорты;
- пункция некомпрессируемых сосудов (биопсия печени, спинного мозга и др.) в течение предыдущих суток.
Относительные противопоказания к тромболизису:
- ТИА в предыдущие полгода;
- артериальная гипертензия, плохо поддающаяся контролю;
- тяжелые патологии печени;
- инфекционный эндокардит;
- перенесенная длительная СЛР;
- беременность и первая неделя послеродового периода;
- введение стрептокиназы более 5 дней назад или аллергия на нее;
- язвенная болезнь в остром периоде;
- прием антикоагулянтов непрямого действия.
Клинические рекомендации по осложнениям инфаркта миокарда гласят, что при тромболитической терапии фибринолитик должен использоваться в сочетании с ацетилсалициловой кислотой, Клопидогрелом и внутривенным антикоагулянтом.
✔ Немедикаментозные методы профилактики, лечения и медицинской реабилитации инфаркта в Системе Консилиум
 Скачать документ
Скачать документ
Реабилитация
Больные с ИМ включаются в программы вторичной профилактики и реабилитации. Адекватно составленная программа повышает приверженность больного к медикаментозному лечению и пересмотру образа жизни, включающему правильное питание, отказ от пагубных привычек и регулярную физическую активность.
Программа реабилитации по возможности должна включать в себя кардионагрузки 3 раза в неделю по полчаса. Пациентов, ведущих малоподвижный образ жизни, нужно активно стимулировать к выполнению реабилитационных программ с нагрузками малой интенсивности.
Профилактика ИМ включает в себя:
- коррекцию факторов риска;
- изменение поведения в сторону ЗОЖ;
- отказ от табакокурения и спиртного;
- постоянный (чаще всего пожизненный) прием нескольких групп медикаментов.
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник
Лекция инфаркт миокарда
Инфаркт миокарда
Инфаркт миокарда
Инфаркт миокарда – одна из наиболее актуальных проблем практического здравоохранения.
Еще в 1969 году в Женеве на заседании исполкома ВОЗ в протоколе записано: «Коронарная болезнь сердца достигла огромного распространения, поражая все более молодых людей. В последующие годы это приведет человечество к величайшей эпидемии, если мы не будем в состоянии изменять эту тенденцию на основе изучения причин и профилактики данного заболевания».
Ишемическая болезнь сердца была названа болезнью XX века. По данным ВОЗ около 500 человек на 100000 населения в возрасте от 50 – 54 лет умирают от инфаркта миокарда. В последние годы смертность от инфаркта миокарда несколько снижается в США и ряде европейских стран, но она по прежнему занимает 1 место в структуре смертности.
В 20% случаев заболевание имеет летальный исход, причем 60-70% погибают в первые 2 часа болезни. Госпитальная летальность 10%. Поэтому фельдшеру необходимо знать проявление болезни и уметь оказывать неотложную помощь. Мужчины болеют чаще, чем женщины: до 50 лет в 5 раз, после 60 лет в 2 раза. Средний возраст больных 45-60 лет. В последние годы отмечается «омоложение». Инфаркт миокарда уносит молодых мужчин, не достигших 40-летнего возраста.
Инфаркт миокарда – наиболее тяжелая форма ИБС, характеризующаяся развитием некроза в сердечной мышце, вследствие нарушения коронарного кровообращения. Термин предложен П. Мари в 1896 году (Франция).
В 1903 году клинику подробно описал В.П. Образцов и Н.Д. Стражеско – отечественные терапевты. Какова причина инфаркта?
Этиология
Чаще всего причина оказывается атеросклероз коронарных артерий – (90 % людей старше 60 лет страдают атеросклерозом, в современных условиях атеросклероз отмечается чаще у 25-35 – летних).
Гипертоническая болезнь.
Инфаркт миокарда возникает у 26-35% больных гипертонической болезнью.
Нервно-психические нагрузки.
Физическое перенапряжение
Повышение свертываемости крови – тромбоз коронарных артерий.
Непосредственной причиной ИМ с зубцом Q является тромболитическая окклюзия коронарной артерии. При ИМ без зубца Q окклюзия неполная, наступает быстрая реперфузия (спонтанный лизис тромба или уменьшение сопутствующего спазма коронарной артерии) или причиной ИМ является микроэмболия мелких коронарных артерий тромбоцитарными агрегатами.
Факторы риска
Гиподинамия – (Гете «Праздная жизнь» – это преждевременная старость, сидячий образ жизни, транспорт, телевизор и т. д.)
Ожирение. По данным ВОЗ избыточным весом страдают более 50% женщин, более 30% мужчин, более 15% детей. Люди с ожирением живут в среднем на 10 лет меньше.
Курение. Вероятность инфаркта миокарда в 6-12 раз больше, чем у некурящих. В соседней Финляндии курение уносит ежегодно 630 жизней мужчин в возрасте 35-64 лет.
Алкоголь. (50% летальных исходов связано с алкоголем). Инженер П. 40 лет, страдал редкими признаками стенокардии. Однажды после ответственного задания зашел к знакомым, выпил 100 гр. коньяка. По дороге домой скончался на улице. Злоупотребление алкоголем в большинстве случаев объясняет причину ранних инфарктов (до 40 лет).
Наследственная предрасположенность. Оказывает влияние в 25 % случаев. Нередко встречаются так называемые «семейные инфаркты».
Сахарный диабет.
В целом инфаркт миокарда – это болезнь цивилизации, так как в крупных городах болеют чаще, чем в малых и на селе. На селе в 10-12 раз меньше, чем в городах. Установлено, что инфаркты миокарда и внезапная смерть встречаются в течение 10 лет у 25% людей при наличии факторов риска, а среди остального населения того же пола и возраста в 4 раза реже.
Клиника
В клинике различают стадии:
Прединфаркная
Острая
Подострая
Рубцевание
Классификация
По глубине поражения (на основе данных электрокардиографического исследования):
Трансмуральный или крупноочаговый («Q-инфаркт») – с подъемом ST в первые часы заболевания и формированием зубца Q в последующем
Неосложненный инфаркт миокарда
Осложненный инфаркт миокарда
Инфаркт левого желудочка (передний, задний или нижний, перегородочный)
Инфаркт правого желудочка
Различают 2 основных варианта инфаркта миокарда (ИМ): «ИМ с зубцом Q» (или Q — инфаркт») и «ИМ без зубца Q» .
Синонимы термина ИМ с зубцом Q: мелкоочаговый, субэндокардиальный, нетрансмуральный или даже «микроинфаркт» (клинически и по ЭКГ эти варианты ИМ неотличимы).
Инфаркт миокарда проявляется в следующих клинических формах:
Типичная болевая – ангинозная
Астматическая
Гастралгическая (абдоминальная)
Безболевая (аритмическая)
Церебральная
Латентная (малосимптомная)
Клиническая картина типичной формы
Основными симптомами инфаркта миокарда являются боли. Боли сжимающего, давящего, жгучего характера, локализуются за грудиной, иррадирующие в левую половину тела (левую руку, плечо, лопатку, левую половину нижней челюсти, межлопаточную область). В отличии от стенокардии, боли интенсивнее, длительнее (от 30-40 мин и более), не купируются нитроглицерином. Как правило, у лиц пожилого и старческого возраста появляется одышка, удушье, слабость. Нередко появляется холодный липкий пот.
Характерным является чувство страха смерти. Больные так и говорят в последующем: «Я думал, что пришел конец». Они или боятся пошевелиться или стонут, мечутся. Вот, как описал боль при инфаркте миокарда Нодар Думбадзе в романе «Закон вечности»: «Боль возникла в правом плече. Затем она поползла к груди и застряла где-то под левым соском.
Потом будто чья-то мозолистая рука проникла в грудь, схватила сердце и стала выжимать его словно виноградную гроздь. Выжимала медленно, старательно: раз-два, два-три, три-четыре… Наконец, когда в выжатом сердце не осталось и кровинки, та же рука равнодушно отшвырнула его, сердце остановилось. Нет сперва оно упало вниз, как падает налетевший на оконное стекло воробушек, забилось, затрепетало, а потом уже затихло.
По симптоматике острейшей фазы инфаркта миокарда выделяют следующие клинические варианты:
Болевой – типичное клиническое течение, основным проявлением при котором служит ангинозная боль, не зависящая от позы и положения тела, от движений и дыхания, устойчивая к нитратам; боль имеет давящий, душащий, жгущий или раздирающий характер с локализацией за грудиной, во всей передней грудной стенки с возможной иррадиацией в плечи, шею, руки, спину, эпигастальную область; характерны сочетания с гипергидрозом, резкой общей слабостью, бледностью кожных покровов, возбуждением, двигательным беспокойством.
Абдоминальный – проявляется сочетанием эпигастральных болей с диспептическими явлениями – тошнотой, не приносящей облегчения рвотой, икотой, отрыжкой, резким вздутием живота; возможна иррадиация болей в спину, напряжением брюшной стенки и болезненность при пальпации в эпигастрии.
Атипичный болевой – при котором болевой синдром имеет атипичный характер по локализации (например, только в зонах иррадиации – горле и нижней челюсти, плечах, руках и т. д.) и/или по характеру.
Астматический – единственным признаком, при котором является приступ одышки, являющийся проявлением острой застойной сердечной недостаточности (сердечная астма или отек легких)
Аритмический – при котором нарушения ритма сердца служат единственным клиническим проявлением или преобладают в клинической картине.
Цереброваскулярный – в клинической картине которого преобладают признаки нарушения мозгового кровообращения (чаще – динамического): обморок, головокружение, тошнота, рвота; возможна очаговая.
Малосимптомный (бессимптомный) – наиболее сложный для распознавания вариант, нередко диагностируется ретроспективно по данным ЭКГ.
Диагностические критерии
На догоспитальном этапе оказания медицинской помощи диагноз острого инфаркта миокарда ставиться на основании наличия соответствующих:
Клинической картины
Изменений электрокардиограммы.
При болевом варианте инфаркта диагностическим значением обладают:
интенсивность (в случаях, когда аналогичные боли возникали ранее, при инфаркте они бывают необычно интенсивными).
продолжительность (необычно длительный признак, сохраняющийся более 15-20 мин.)
поведение больного (возбуждение, двигательное беспокойство)
неэффективность сублигвального приема нитратов.
Электрокардиографические критерии – изменения, служащие признаками:
повреждения – дугообразный подъем сегмента ST выпуклостью вверх, сливающийся с положительным зубец Т или переходящий в отрицательный зубец Т (возможна дугообразная депрессия сегмента ST выпуклостью вниз)
крупноочагового или трансмурального инфаркта – появление патологического зубца Q и уменьшение амплитуды зубца R или исчезновение зубца R и формирование QS.
мелкоочагового инфаркта – появление отрицательного симметричного зубца Т
Биохимические маркеры некроза миокарда
Основным маркером возникновения некроза миокарда является повышение уровня сердечных тропонинов Т и I. Повышения уровня тропонинов (и последующая динамика) является наиболее чувствительным и специфичным маркером ИМ (некроза миокарда) при клинических проявлениях, соответствующих наличию острого коронарного синдрома (повышения уровня тропонинов может наблюдаться при повреждении миокарда «неишемической» этиологии: миокардит, ТЭЛА, сердечная недостаточность, ХПН).
Определение тропонинов позволяет выявить повреждение миокарда примерно у одной трети больных ИМ, не имеющих повышения МВ КФК. Повышение тропонинов начинается через 6 часов после развития ИМ и остается повышенным в течение 7 — 14 дней.
«Классическим» маркером ИМ является повышение активности или увеличение массы изофермента МВ КФК («кардиоспецифичный» изофермент креатинфосфокиназа). В норме активность МВ КФК составляет не более 3 % от общей активности КФК. При ИМ отмечается повышение МВ КФК более 5 % от общей КФК (до 15 % и более).
Эхокардиография.
Для выявления зон нарушения регионарной сократимости широко используют эхокардиографию. Кроме выявления участков гипокинезии, акинезии или дискинезии, эхокардиографическим признаком ишемии или инфаркта является отсутствие систолического утолщения стенки левого желудочка (или даже его утоньшения во время систолы).
Проведение эхокардиографии позволяет выявить признаки ИМ задней стенки, ИМ правого желудочка, определить локализацию ИМ у больных с блокадой левой ножки. Очень важное значение имеет проведение эхокардиографии в диагностике многих осложнений ИМ (разрыв папиллярной мышцы, разрыв межжелудочковой перегородки, аневризма и «псевдоаневризма» левого желудочка, выпот в полости перикарда, выявление тромбов в полостях сердца и оценка риска возникновения тромбоэмболий).
Источник
