Клинические признаки левожелудочковой сердечной недостаточности
Левожелудочковая недостаточность – это неприятная патология, способная оказать негативное влияние на работу всего организма. Дело в том, что левый желудочек сердца предназначен для прокачки обогащенной кислородом крови в большой круг кровообращения.
Потеря эффективности прокачки крови немедленно приводит к кислородному голоданию клеток организма. Особенно это опасно для клеток головного мозга.
Все четыре камеры сердца, в том числе и левый желудочек имеют два состояния: диастола (расслабление для закачки требуемого объема крови) и систола (сокращение для выталкивания закачанного объема дальше). В связи с этим левожелудочковая недостаточность проявляется как неспособность оптимально заполнить объем левого желудочка на этапе диастолы, и неспособность полностью вытолкнуть накопленный объем крови из желудочка на этапе систолы.
Левожелудочковая недостаточность – что это
Левый желудочек принимает важнейшее участие в сердечной работе. Именно на него ложится вся ответственность по выталкиванию крови в артериальные сети. Поэтому патологии этой камеры сердца служат фактором для формирования сердечной недостаточности.
Левожелудочковая недостаточность – это болезнь, характеризующаяся недостаточным выбросом крови из ЛЖ в аорту. По этой причине в циклах кровообращения циркулирует слишком маленький объём крови, что влечёт за собой кислородное голодание всего организма.
Очень важно! Кроме того, венозная кровь останавливается в лёгочной сети сосудов. Данное явление представляет опасность для жизни человека, поскольку из-за острой ишемии происходит быстрое разрушение органов.
Левожелудочковая недостаточность хронического типа поддаётся терапии лишь на начальном этапе. Если патология возникла остро, то шансов на выживание у человека крайне мало, и нередко этот процесс доводит до смерти больного. Спасти человека можно, если была своевременно получена первая помощь.
Левожелудочковая недостаточность – классификация
Справочно. Левожелудочковую недостаточность подразделяют на острую и хроническую.
Острый тип ЛН представляет собой экстренное состояние, поскольку у человека неожиданно из-за каких-либо факторов кровь задерживается в лёгочном круге кровообращения, проникает через капиллярную сеть в соединительную лёгочную ткань, после этого – непосредственно в альвеолы.
Когда в лёгочные альвеолы затекает кровь, обмен газов прекращается, больной не способен дышать и начинается асфиксия. По-другому говоря, при острой ЛН формируется вначале интерстициальный, а после – альвеолярный лёгочный отёк.
Хроническая левожелудочковая недостаточность образуется последовательно, иногда данное заболевание беспокоит больного несколько десятков лет. Симптоматика такой патологии выражена не столь ярко, нередко провоцирует пароксизмы кардиальной астмы, что влечёт за собой лёгочную отёчность.
Справочно. Хроническая сердечная недостаточность представляет опасность здоровью, без должного лечения прогноз этой патологии отрицателен. Так происходит потому, что, если отсутствует терапия орган – постепенно теряет способность выполнять свои основные функции.
Острая левожелудочковая недостаточность – причины
Острый тип ЛН может поразить человека любого пола и возрастной категории, если у него есть кардиальная патология. По данным статистики, обычно заболевают больные мужского пола пенсионного возраста, имеющие в анамнезе ишемическую болезнь сердца.
Факторы, вызывающие это заболевание, бывают взаимосвязаны с патологиями мышцы сердца либо иных органов и систем (экстракардиальные причины).
Следующие кардиальные болезни способны спровоцировать развитие острой формы левожелудочковой недостаточности:
- Отмирание мышечных волокон после перенесённого инфаркта миокарда (лёгочный отёк кардиального происхождения) – чаще всего формируется при ИМ Q. У больного наблюдается тяжкое состояние. Прогностический исход зависит от выраженности некроза и времени оказания врачебной помощи.
- Воспаления острого вида в миокарде – миокардиты разнообразных типов.
- Конфигурационные нарушения анатомии органа, вызванные всевозможными пороками.
- Сбои сердцебиения (вентрикулярные тахисистолии, мерцательный тип аритмии).
- Кризовое течение гипертонической болезни, если имеются завышенные показатели АД.
Следующие экстракардиальные причины становятся причиной образования острой левожелудочковой недостаточности:
- Тромбоэмболический синдром лёгочной артерии;
- Пневмония;
- Тяжёлые интоксикации;
- Тяжёлая форма малокровия;
- Травматическое повреждение, вызванное поражением электрическим током;
- Удушье;
- Травматические повреждения груди;
- Тяжёлые болезни почек или печени в терминальных формах.
Помимо причин следующие факторы непосредственно провоцируют острый тип ЛН:
- Переизбыток физических нагрузок;
- Пребывание в чересчур жаркой бане либо сауне;
- Переживания, сильный эмоциональный стресс;
- Злоупотребление спиртными напитками.
Внимание. Больным с кардиальными заболеваниями следует быть крайне осторожными и тщательно следить за здоровьем, чтобы не спровоцировать развитие данного опасного состояния.
Симптомы острой левожелудочковой недостаточности
Симптомы острого типа левожелудочковой недостаточности:
- Астма сердечной этиологии;
- Шоковое состояние кардиального происхождения;
- Диспноэ, которое постепенно переходит в асфиксию;
- Наличие хорошо слышимой хрипоты при дыхании, что свидетельствует о лёгочном отёке;
- Кашель;
- Выделение из ротовой и носовой полостей розовой мокроты пенистого характера;
- Набухшая шейная артериальная сеть;
- Сбитый ритм сердца;
- Скачки артериального давления;
- Увеличенная температура тела;
- Онемение кожи на руках и ногах;
- Синкопальные состояния;
- Усиленное головокружение;
- Дезориентированность.
Внимание. Острая левожелудочковая недостаточность крайне опасна для жизни больного, он нуждается в немедленном оказании врачебной помощи. При её отсутствии пятая часть пациентов погибает за 24 часа после развития заболевания.
Относительно симптомов левожелудочковая недостаточность делится на три степени развития:
- Первая (лёгкая) – проявляет себя в наличии диспноэ, увеличенной частотой сердечных сокращений при различных нагрузках. В покое признаков болезни не обнаруживается.
- Средняя – выражается отёками рук и ног, лицевой области, накоплением выпота во внутренних органах, посинение кожи.
- Последняя – данная степень крайне тяжёлая, характеризуется необратимостью патологических процессов, что ведёт к летальному исходу больного.
Диагностика и дифференциальный диагноз
Острая левожелудочковая недостаточность диагностируется на первичном приёме у врача. Поскольку данная патология серьёзно угрожает жизни человека, с постановкой диагноза и оказанием помощи не должно быть проблем ни у врачей, ни у фельдшеров и медицинских сестёр.
Помимо того, что врач задаёт общие вопросы о состоянии пациента, он осуществляет аускультацию – прослушивает органы, расположенные в грудной области. Во время этой процедуры выявляется наличие сухой либо влажной хрипоты на всём протяжении лёгких, либо в определённых областях.
Внимание. Иногда в присутствии только сухих хрипов возможно спутать ЛН с синдромом бронхиальной обструкции либо пароксизмом бронхиальной астмы, из-за чего можно назначить неверную терапию.
Дифференцировать эти патологии можно при помощи информации, полученной при сборе анамнеза. О присутствии лёгочной отёчности свидетельствуют:
- сердечная болезнь в анамнезе,
- употребление кардиальных медикаментов,
- отсутствие пароксизмов бронхиальной астмы в истории болезни,
- хрипы сухого и свистообразного характера во время выдоха.
Внимание. Вид диспноэ, согласно теоретической информации, отличается при этих болезнях – при бронхиальной астме пациенту трудно выдохнуть, а при острой ЛН – вдохнуть. Однако обычно у больного приносят трудности и вдох, и выдох, ввиду чего помимо результата аускультации нужно учитывать анамнестические данные.
После прослушивания органов, высчитывания пульса (обнаруживается учащение сердечных сокращений) и измерения АД доктор подсчитывает кислородную концентрацию в крови, используя пульсоксиметр. Данное устройство располагают на указательном либо безымянном пальце пациента.
Как правило, показатель снижен и составляет меньше 95 процентов. Если было получено число в диапазоне от 80 до 85, больного нужно немедленно госпитализировать в отделение реанимации и интенсивной терапии.
Кроме того, в обязательном порядке проводят электрокардиографическое исследование. На результате кардиограммы обнаруживают симптомы избыточной нагрузки правого желудочка, аритмию и симптомы гипоксии и отмирания мышечных волокон сердца при наличии острого инфаркта. Электрокардиограмма позволяет обнаружить причину лёгочной отёчности кардиального происхождения.
Также для постановки диагноза врачи проводят рентгенографическое обследование лёгких.
Помощь при острой левожелудочковой недостаточности
При возникновении проблем с сердцем (особенно, если они возникли не впервые) нужно немедленно позвонить в Скорую помощь. Затем необходимо приступить к оказанию доврачебных мероприятий.
Первоочередно нужно расслабить стягивающую одежду и открыть доступ к свободному притоку свежего воздуха. Нужно придать человеку позу сидя либо полусидя с опущенными нижними конечностями.
Справочно. Можно дать больному лекарственное средство, которое он обычно принимает. К примеру, при повышенном АД показан каптоприл, при болях около сердца – нитроглицерин сублингвально, при частом неправильном сердечном ритме – бета-блокаторы.
Приехавшая бригада медиков осуществляет подачу увлажнённого кислорода путём наложения специальной маски, нередко данный газ перед подачей пропускают через этанол. После этого больному вводят:
- антиаритмические препараты,
- нитраты,
- лекарственные средства, понижающие АД,
- фуросемид.
Справочно. Чтобы уменьшить функционирование дыхательного центра и диспноэ вводят дроперидол.
В стационарных условиях проводят два типа терапии – первый преследует цель лечения болезни, вызвавшей возникновение острой ЛН, а второй – позволяет удалить излишек жидкости в лёгочном круге кровообращения.
Вначале назначают различные группы лекарств, учитывая этиологию болезни – антиаритмики, анальгетики и т.п. С целью купирования лишней жидкости назначаются диуретики (фуросемид). Препараты вводятся в венозную сеть поструйно.
Справочно. Стоит отметить, что рекомендована наименьшая возможная дозировка, чтобы лекарство не накопилось в лёгких. Чтобы разгрузить мышцу левого желудочка, врачи назначают приём одной таблетки нитроглицерина либо иных нитратов.
После того, как отёчность лёгких была устранена, пациенту назначается терапия главного заболевания, послужившего причиной развития острой формы левожелудочковой недостаточности.
Хроническая левожелудочковая недостаточность – причины
Хроническая форма левожелудочковой недостаточности вызывается теми же патологиями, которые способствуют развитию острой формы болезни.
Однако наиболее часто ХЛН формируется при наличии постинфарктного кардиосклероза, кардиальных пороков и многократных сбоев сердечного ритма (в частности, непрекращающегося течения мерцательной аритмии).
Внимание. Хронический тип левожелудочковой недостаточности имеет очень длительное, многолетнее течение, при этом состояние органа постепенно ухудшается.
Патология бывает систолического и диастолического типов нарушения функционирования левого желудочка. Если у больного наблюдается систолическая дисфункция, сократимость мышцы сердца нарушается, если диастолическая – миокард не способен к нормальному расслаблению, из-за чего в него умещается малое количество крови.
Симптомы хронической левожелудочковой недостаточности
Хронический тип недостаточности левого желудочка характеризуется следующей симптоматикой:
- Отёчность нижних конечностей;
- Посинение дистальных участков пальцев на руках и ногах;
- Цианоз губ и ротовой полости – указывает на кислородное голодание и застой крови;
- Сбитое дыхание – сигнализирует о присутствии в лёгких приблизительного литра жидкости;
- Олигурия (малое выведение мочи) – свидетельствует о сбитом почечном кровообращении и наличии какого-либо заболевания этой области.
Следующие признаки указывают на сбои в большом круге кровообращения при хронической ЛН:
- Формирование отёков снизу-вверх, могут появиться в области живота;
- Болевые ощущения в груди, сильная боль под правыми рёбрами. Это объясняется тем, что в печени застаивается кровь. Развивается гепатомегалия (увеличенные размеры органа), из-за чего печень оказывает давление на рёбра;
- Накопление в брюшной полости жидкости (асцит). Иногда её объём достигает более десяти литров. Внешне это проявляется сильным вздутием живота;
- Гидроторакс – скопление жидкости в плевральной полости. Из-за этого сильно нарушается дыхательная функция органа, объём жидкости доходит до литра.
Диагностика хронической сердечной недостаточности
Хроническую сердечную недостаточность диагностируют согласно анамнестическим данным и истории болезни. С целью утверждения этого диагноза кардиолог направляет пациента на прохождение электрокардиографического обследования, ультразвукового и рентгенографического исследований лёгких.
На результате кардиограммы обнаруживают:
- симптомы избыточной нагрузки на правый желудочек,
- постоянный тип мерцательного нарушения сердечного ритма,
- трансформацию электрической сердечной оси,
- постинфарктную замену сердечной ткани на соединительную, либо постинфарктный аневризм левого желудочка.
Рентгенографическое обследование позволяет найти переполненность венозной лёгочной сети крови, а в запущенной ситуации – скопление выпота в полости плевры.
Внимание. Эхокардиоскопическое обследование самым точным образом позволяет выявить способность к сократимости и параметры левого желудочка. Уменьшение фракции выброса ниже 50 процентов является крайне неблагоприятным значением, зафиксированном на ультразвуковом исследовании.
Терапия хронической левожелудочковой недостаточности
В первую очередь, лечение направляют на основное заболевание, ставшее причиной развития острой ЛН. Для этого, больному
прописывают следующие типы лекарственных средств:
- Тромболитические медикаменты – для предупреждения тромботической закупорки артерий;
- Нитратные препараты;
- Анальгетические – для устранения сильных болей;
- Антиаритмические;
- Лекарственные средства, уменьшающие артериальное давление;
- Кортикостероидные – для снятия воспаления миокарда.
Справочно. Сочетание в приёме данных медикаментов позволяет значительно снизить площадь поражения миокарда некротическим очагом после инфаркта.
Вторым направлением терапии ЛН является восстановление гемотока в лёгочном круге кровообращения. С этой целью врачи стараются купировать излишки биожидкости в лёгких и других внутренних органах, применяя диуретические лекарственные средства. А для того чтобы понизить напряжение в левом желудочке используют нитроглицерин.
Хроническую форму левожелудочковой недостаточности лечат при помощи медикаментов нескольких групп:
- Мочегонные лекарства – для откачки излишков биожидкости и улучшения почечной работы;
- Блокаторы бета-адренергических рецепторов – уменьшение частоты сокращений сердца;
- Ингибиторы ангиотензинпревращающего фермента – для улучшения показателей давления в артериях;
- Сердечные гликозиды – с целью повышения количества выталкиваемой в аорту крови;
- Нитратные – способствуют расширению просвета артерий и устраняют пароксизмы острой формы ЛН.
Справочно. В случае, если терапия лекарственными средствами оказывается нерезультативной, врач назначает оперативное лечение. Иногда пациенту рекомендовано проведение кардиологической миопластики или операции по вживлению клапанного аппарата.
Чтобы вылечить первоначальный фактор, вызвавший образование левожелудочковой недостаточности, применяется:
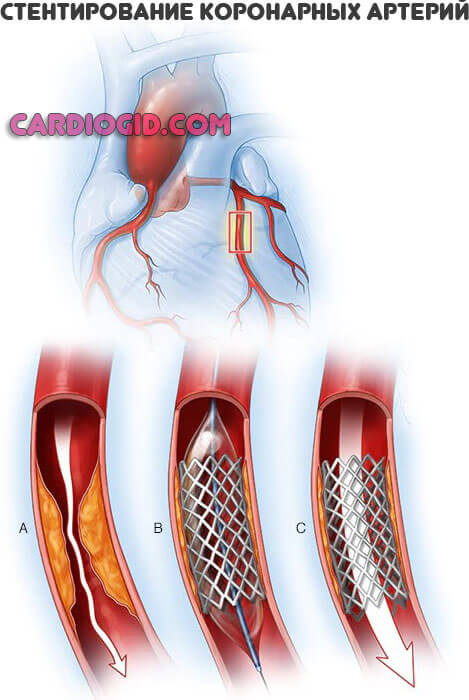
- Коронароангиография – восстанавливается сосудистый просвет, улучшается циркуляция крови;
- Установка стентов (для расширения просвета сосудов) – позволяет улучшить проходимость артериальной сети;
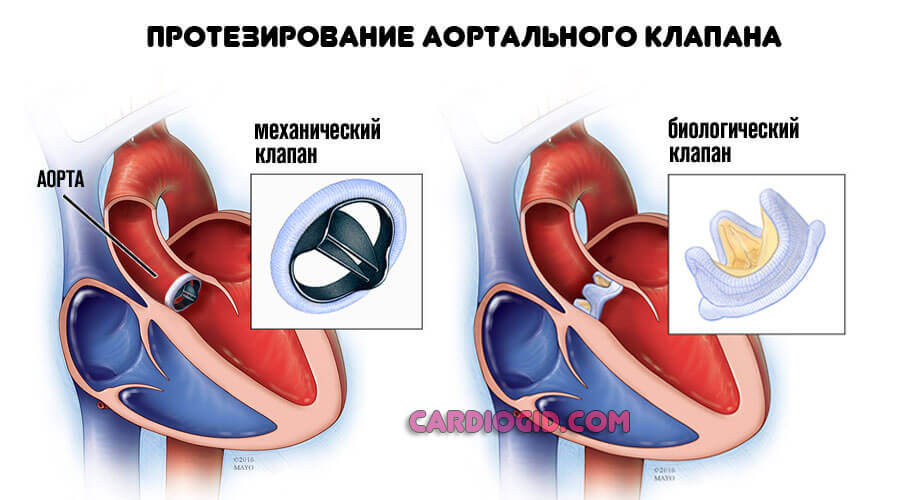
- Замена повреждённых клапанов;
- Радиочастотная абляция сердца – разрушение участка ткани, способствующего появлению неправильного сердечного ритма;
- Воздействие лазером – используется при мерцательном типе нарушения ритма сердца;
- Пересадка сердца.
Прогноз
Левожелудочковая недостаточность характеризуется благоприятным прогнозом лишь в первую стадию болезни, когда оказанная вовремя лечебная помощь смогла воспрепятствовать механизму нарушения работы сердца.
При острой форме ЛН прогноз неблагоприятен, поскольку помимо сердца разрушаются также лёгкие и другие внутренние органы.
Справочно. Выздоровлению и продлению жизни пациента на значительные сроки способствуют проведённые хирургические вмешательства – пересадка клапанного аппарата или непосредственно сердца. Однако нужно помнить, что восстановление организма после данного хирургического лечения тяжёлое и занимает очень длительный срок.
Источник
Левожелудочковая недостаточность — это нарушение сократительной способности миокарда в области указанной камеры.
В результате течения состояния кровь в аорту, а значит и большой круг выбрасывается в недостаточном количестве. Страдают все органы и системы. В том числе и сам миокард. Наступает ишемия (кислородное голодание).
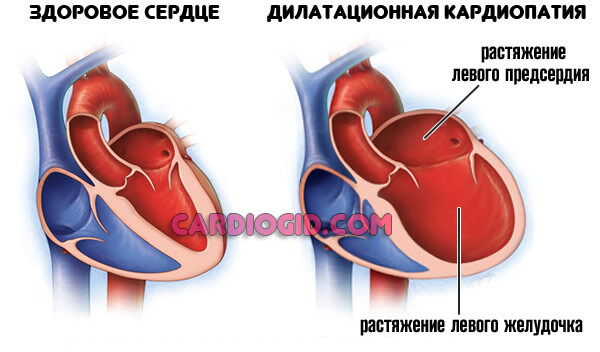
С другой стороны, если патологический процесс сопряжен с регургитацией (обратным током крови из левого желудочка в левое предсердие), возникает дилатация, (расширение и той и другой камеры). Повышенная нагрузка приводит к становлению кардиомиопатии (органических изменений миокарда).
Два указанных фактора обуславливают относительно раннее наступление критического состояния. Смерть — наиболее вероятный исход.
Лечение проводится под контролем кардиолога или профильного хирурга, в зависимости от состояния и первопричины.
Механизм развития патологии
В норме кровь перемещается от правых отделов сердца к левому желудочку, далее выбрасывается в аорту и двигается по большому кругу, обеспечивая питанием все органы и системы, в том числе головной мозг.
ЛЖН развивается в результате воздействия негативного фактора, обычно это недостаточность митрального, либо аортального клапана или патологии межжелудочковой перегородки.
Итогом нарушения становится с одной стороны, падение сократимости миокарда в результате перегрузки. Соответственно крови выбрасывается недостаточно.
С другой, застой жидкой соединительной ткани, который приводит к дилатации (расширению) кардиальных структур и еще большему снижению способности органа к нормальной работе.
Длительное время сердце так функционировать не может. Потому в перспективе нескольких лет наступает смертельный исход. Прогрессирование стремительное.
Лечить состояние нужно с первых же месяцев, а лучше недель в стационарных условиях. Основа терапии — устранение причины явления.
Классификация
Проводится по ряду оснований.
Исходя из характера патологического процесса:
- Острая левожелудочковая недостаточность. Развивается за считанные минуты. Сопровождается критическим падением сократительной способности миокарда, нарушением кровообращения всех органов.
Ассоциируется с интенсивной симптоматикой: болями в грудной клетке, аритмией, обмороком и прочими. Считается неотложным состоянием. Приводит к кардиогенному шоку, который летален почти в 100% случаев.
Если повезет, приступ окажется сигналом, но не причиной смерти. Острый процесс купируется в стационаре, затем показано длительное наблюдение у кардиолога.
- Хронический тип. Развивается в 80% случаев без предварительного неотложного состояния. Определяется минимальной клинической картиной.
На протяжении длительного времени, порой до самой смерти от кардиального шока и остановки сердца, пациент не подозревает о собственном состоянии.
Прогноз определяется моментом обнаружения и первопричиной. Часто оказывается поздно. Потому любой дискомфорт должен стать основанием для срочного обращения в стационар.
По происхождению левожелудочковая недостаточность почти всегда вторичная. То есть, обусловлена прочими заболеваниями. Обычно кардиального плана.
Стадии ЛЖН
Классифицировать патологические процессы можно и по степени тяжести. Исходя из этого критерия, называют 4 стадии, иногда три.
Первая
Легкая. Не дает клинически значимой симптоматики. Органические дефекты уже присутствуют, но пока еще не критичные. Вероятные проявления недостаточности левого желудочка на этой стадии — одышка.
Возможно развитие тахикардии, повышения частоты сердечных сокращений. Восстановление проводится после выявления.
Это лучший момент для начала лечения левожелудочковой недостаточности. Приступы дает редко. Прогноз благоприятный.
Вторая
Может подразделяться на две фазы.
- А. Органические изменения выраженные. Клиническая картина достаточна наглядна. Левожелудочковая сердечная недостаточность сопровождается интенсивными болями в грудной клетке, одышкой при умеренной физической нагрузке.
Пациент все еще может заниматься повседневными делами, но работа механического характера уже невозможна. Встречается непродуктивный кашель, отеки нижних конечностей.
- В Дополняется правожелудочковой недостаточностью. Развивается сильная одышка после незначительной физической активности, стабильная аритмия. Боли в грудной клетке давящего характера. Кашель.
Сердце не способно нормально функционировать, как и прочие органы. Лечение подобной патологии бесперспективно. Эффективность минимальна, есть возможность частично облегчить состояние, но полного восстановления добиться не получится.
Третья или терминальная
Сопровождается тотальной дисфункцией всего организма. Нет сил не только работать, но и обслуживать себя в быту, даже двигаться. Пациент большую часть времени лежит, летальный исход наступает в перспективе нескольких недель-месяцев.
Эффективное лечение возможно только на первой стадии. Указанная классификация используется для быстрой оценки состояния здоровья больного и перспектив восстановления.
Причины
Развитие левожелудочковой недостаточности обуславливается кардиальными моментами. Среди возможных заболеваний:
Пороки митрального клапана
Стеноз МК или пролапс МК. Пороки развития одним словом. Анатомическая структура прикрывает вход в левый желудочек, не позволяя крови возвращаться в предсердие.
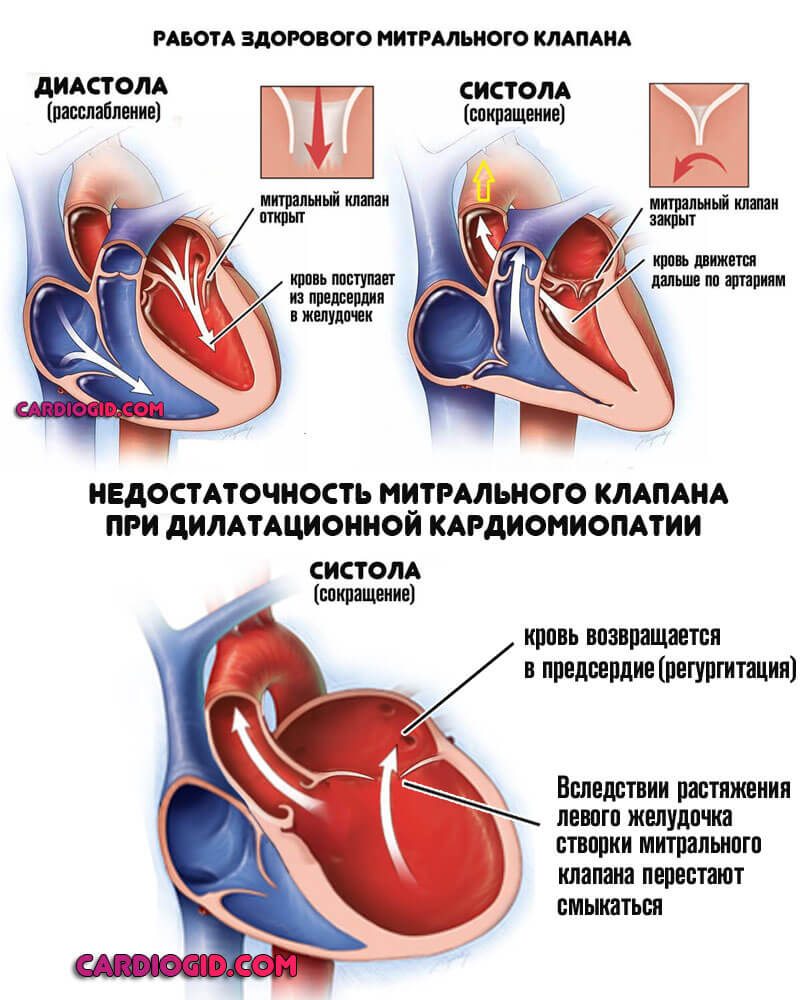
В результате неплотного смыкания створок возникает регургитация — обратный ток жидкой ткани. Отсюда перегрузка, нарушение сократительной способности и дилатационные изменения. Лечение хирургическое, по показаниям.
Внимание:
При первых симптомах ЛЖН необходимость операции безусловна. Терапия в срочном порядке. Перспективы восстановления зависят от уже имеющихся нарушений анатомического плана. Они необратимы.
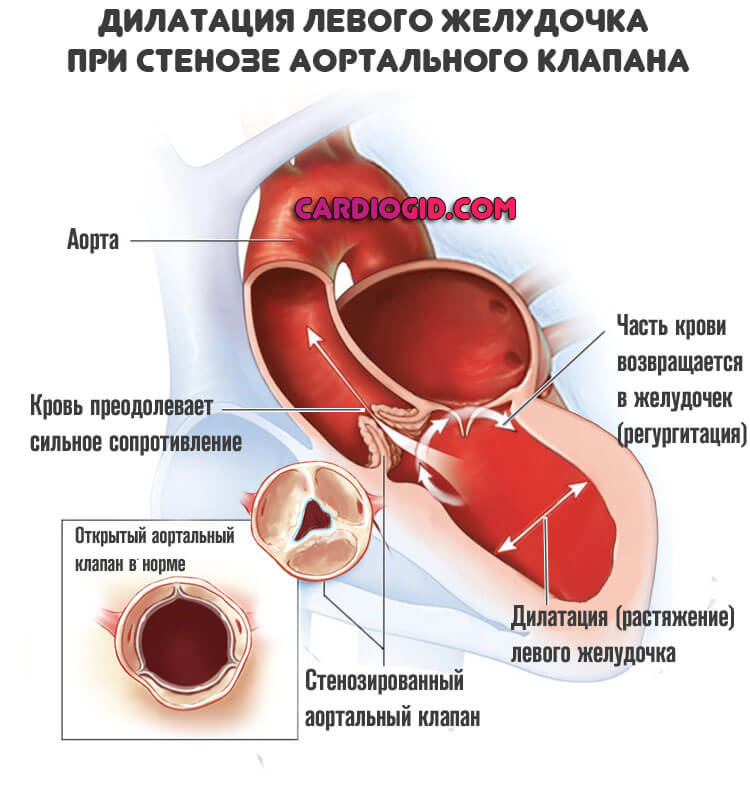
Пороки аортального клапана
Вызывает начало левожелудочковой недостаточности еще чаще. Суть примерно та же. Возникает патологическое сужение клапана крупнейшей артерии организма.
Кровь выходит обратно в камеру, объем выброса в большой круг недостаточный. Отсюда функциональные, а затем и органические отклонения.
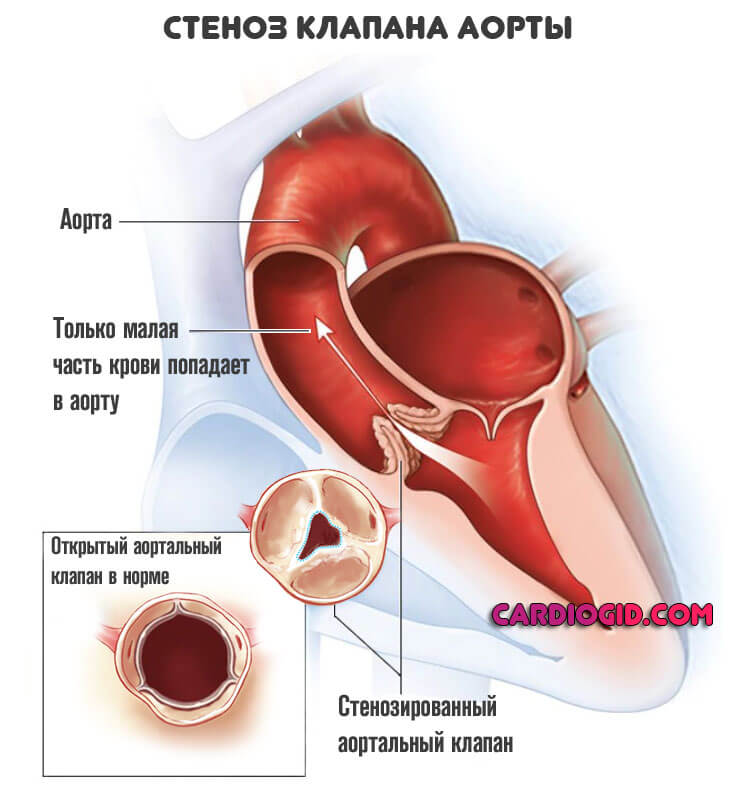
Лечение хирургическое. По возможности проводят пластику клапана. При неэффективности или нецелесообразности показано протезирование.
Прогноз на ранней стадии хороший. Требуется поддерживающая терапия, но опасности как таковые минимальны. Подробнее о стенозе клапана аорты читайте в этой статье.
Артериальная гипертензия
Пациенты со стабильным ростом давления страдают ЛЖН почти втрое чаще. Почему статистика столь неблагоприятна?
Речь об органическом нарушении кардиальных структур. В ходе длительного повышения показателей тонометра возрастает нагрузка на левый желудочек.
Мышечная масса миокарда растет, но объем камеры и функциональные возможности падают. Отсюда снижение кровяного выброса в аорту.
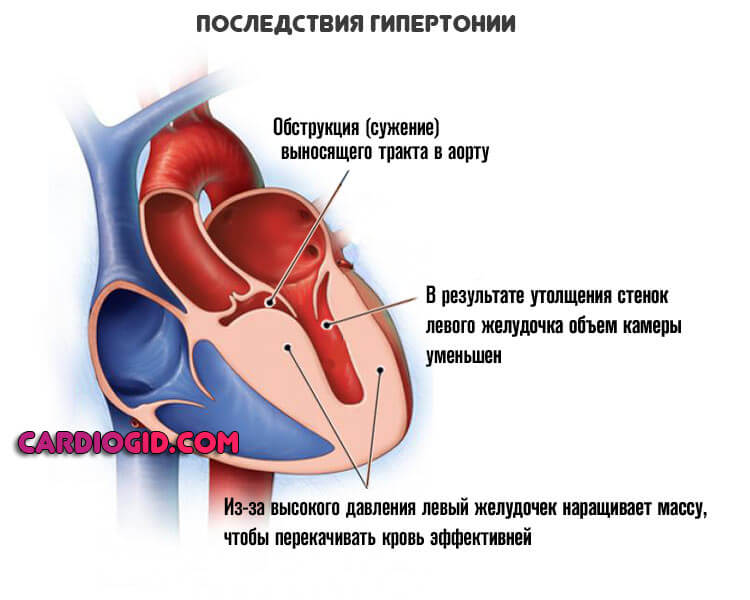
По цепи процесс двигается дальше. Возникает стойкое нарушение работы кардиальных структур. По мере прогрессирования миопатия усугубляется.
Заболевание относительно медленно развивается, выраженная левожелудочковая недостаточность возникает спустя несколько лет. Потому время на диагностику и лечение есть.
Миокардит
Воспаление мышечного слоя сердца. Состояние провоцируется аутоиммунным или, чаще, инфекционным фактором.
Вне качественной помощи, лучше в условиях стационара, вероятность деструкции, отмирания тканей максимальна. Исход — инвалидность.
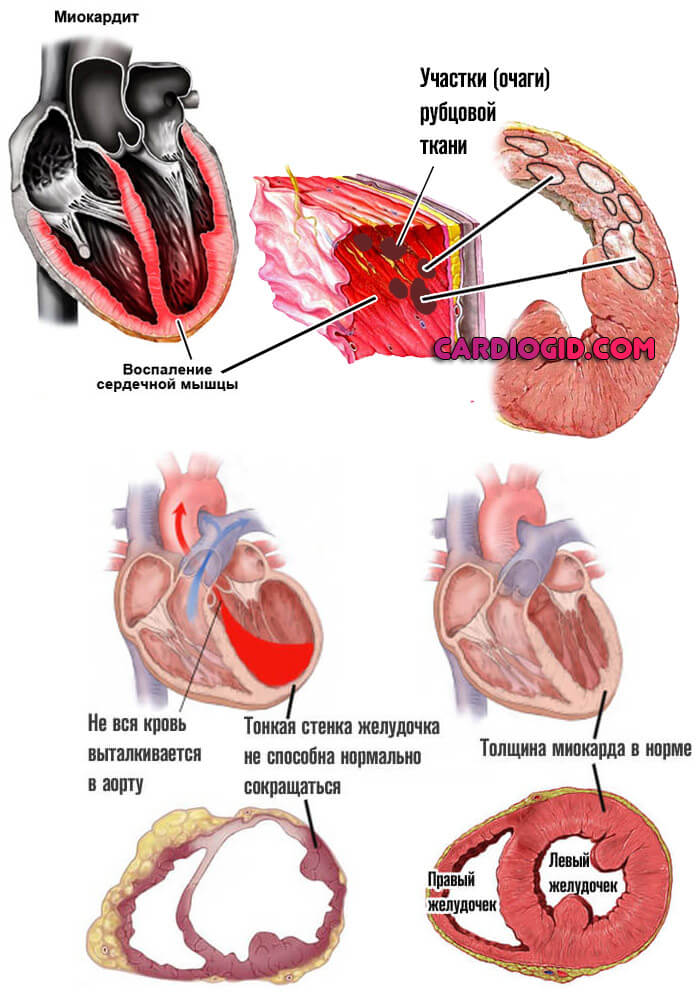
Протезирование может стать вариантом лечения, но гарантий полного восстановления не даст.
В течение всего периода курации нужен постоянный контроль над состоянием. Потому в домашних условиях таких пациентов стараются не держать. Слишком велики риски внезапной смерти от остановки сердца или прочих осложнений.
Перенесенный инфаркт миокарда
Острое нарушение питания мышечного слоя. Даже если пациенту повезло, и он остался в живых, никто не гарантирует благоприятного исхода в будущем. Нужно оценивать обширность поражения, общее состояния здоровья, качество проводимого лечения.
В 100% случаев инфаркт оставляет рубцы, это постинфарктный кардиосклероз. Отсюда гарантированная недостаточность, ИБС, разной степени тяжести.
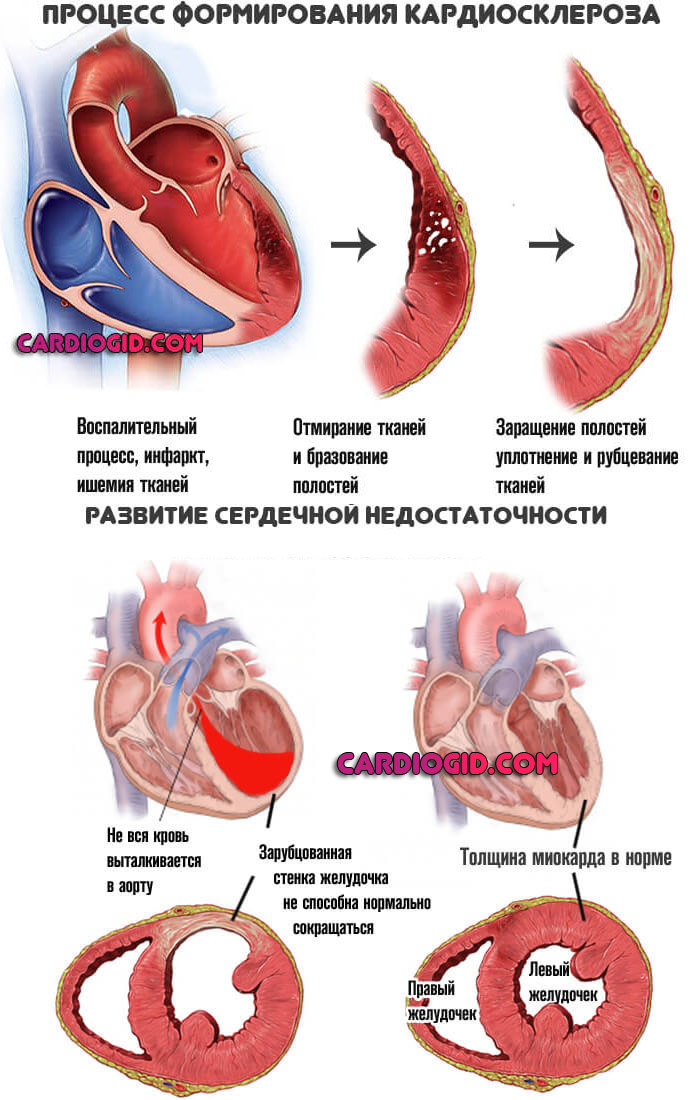
Необходима пожизненная поддерживающая терапия под контролем специалиста. Сложные случаи трудно устранимы.
Кардиомиопатия
Разрастание мышечного слоя органа (гипертрофическая кардиомиопатия), либо его растяжение — дилатационная.
Эти дефекты почти не поддаются радикальной коррекции. Часто оказываются следствием интоксикаций, вирусных и бактериальных патологий, прочих процессов.
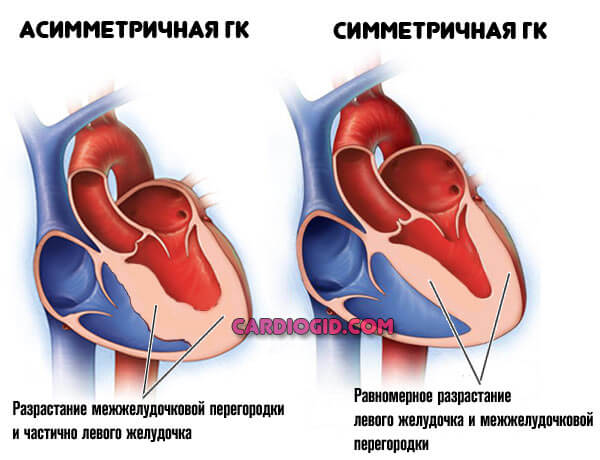

С помощью медикаментов можно затормозить развитие состояния, вплоть до полной остановки. Прогноз в таком случае много лучше.
Врожденные и приобретенные пороки сердца
Генетического плана или спонтанно возникшие в ходе жизни или внутриутробного развития. Методы лечения вариативны, зависят от многих факторов.
Причины патологического процесса исключаются по одной. При выявлении дефектов и функциональных отклонений показано срочное лечение. Промедление снижает шансы на выживание.
Симптомы
Признаки левожелудочковой недостаточности возникают с первых же стадий патологического процесса.
Однако на начальных этапах они неспецифичны, да и обнаружить их почти невозможно. В основном числе случаев обнаружение изменений — случайность.
Примерный перечень проявления, без привязки к стадии:
- Боли в грудной клетке. Имеют жгучий или давящий характер, что прямо указывает на ишемию органа. Длительность минимальна, от 2 до 30 минут. Возникновение такого симптома не обязательно.
- Одышка. Классическое проявление. Указывает на начало проблем с газообменом. На первой стадии порок, после которого развивается признак, высок, потому простой человек не замечает изменений в самочувствии. На 2-3 этапах интенсивность симптома столь велика, что пациент не способен нормально передвигаться, работать, даже обслуживать себя в быту.
- Сухой непродуктивный кашель. На фоне развивающейся дыхательной недостаточности.
- Нарушения сознания в результате падение интенсивности кровообращения в головном мозге.
- Отеки нижних конечностей.
- Бледность кожи.
- Цианоз носогубного треугольника.
- Панические атаки периодами.
Симптомы левожелудочковой недостаточности — кардиальные, дыхательные и неврогенные. Чем более развит патологический процесс, тем значительнее клиническая картина.
Первая помощь при приступе
Своими силами мало что можно сделать. Задача — стабилизировать состояние пациента. Шансов на устранение без специального воздействия нет. Основное, что нужно сделать — вызвать бригаду докторов.
До прибытия скорой помощи алгоритм неотложной помощи таков:
- Усадить пациента, под спину положить валик из подручных материалов. Подойдет одеяло или одежда.
- Руки и ноги обязательно опустить. Не должно быть интенсивного периферического кровообращения, так как это негативно скажется на состоянии сердечнососудистой системы.
- Открыть форточку или окно для обеспечения притока свежего воздуха в помещение.
- На фоне болевого синдрома дать таблетку Нитроглицерина. Одну.
- Измерить артериальное давление.
- При развитии симптомов кардиогенного шока (потеря сознания, безразличие к происходящему, резкое падение АД и частоты сердечных сокращений) нужно доставить больного в стационар быстрее. Если есть возможность лучше сделать это своими силами, не дожидаясь скорой помощи.
Диагностика
Обследование проводится под контролем кардиолога. Острый приступ требует незамедлительных мер. Потому профильные действия предпринимают сразу, затем оценивать результаты инструментальных методик.
После восстановления основных жизненных показателей, показаны такие способы обследования:
- Устный опрос человека. Жалобы играют большую роль.
- Сбор анамнеза.
- Измерение артериального давления, частоты сердечных сокращений.
- Аускультация. Выслушивание звука. На фоне текущих пороков развивается систолический шум. Тона глухие, возможна хаотичность при аритмиях.
- Электрокардиография. Оценка функционального состояния сердца. Возникает депрессия сегмента ST, деформации зубцов R, P, S.
- Эхокардиография. Используется для выявления органических дефектов. Отклонения хорошо видны в ходе визуализации.
- МРТ или КТ по показаниям.
- Сцинтиграфия.
- Коронография.
В системе этого достаточно. Возможно назначение суточного мониторирования для определения ЧСС и АД в динамике в течение 24 часов.
Обследование проходит в стационарных или амбулаторных условиях. Первый вариант быстрее.
Лечение
Срочное. Направления воздействия такие: устранение первопричины состояния, снятие угрожающих симптомов, превенция осложнений. Все три задачи решаются одновременно, но разными способами.
Этиотропная терапия требует оперативного вмешательства в большинстве случаев. Протезирование митрального, аортального клапана, стентирование или баллонирование (расширение пораженного сосуда).
При миокардите показаны иммуносупрессоры (аутоиммунный тип) или антибиотиков, противовирусных, фунгицидов под прикрытием кардиопротекторов.
Симптоматическое влияние требует применения антиаритмических, органических нитратов, успокоительных препаратов.
Дополнительно назначаются гликозиды (Дигоксин, настойка ландыша), бета-блокаторов (Анаприлин, Карведилол), диуретиков для эвакуации лишней жидкости (Верошпирон). Также возможно назначение ингибиторов АПФ (Периндоприл в разных вариациях).
Превенция проводится с помощью тех же фармацевтических средств в малых дозировках.
Дополнительно показано изменение образа жизни. Отказ от курения, спиртного, наркотиков, жирной пищи, потребление соли в количестве 7 граммов в сутки. Витаминизация рациона, отказ от значительной физической активности. Рекомендации строгие, отступать от них нельзя, если есть желание вылечиться.
ЛЖН столь сложный и комплексный процесс, что однозначного ответа о схеме терапии нет и не может быть.
Прогноз
Левожелудочковая недостаточность причиной смерти становится в 70% случаев. Исход напрямую зависит от множества факторов:
- Общее состояние здоровья.
- Наличие соматических патологий.
- Рабочий уровень артериального давления.
- Семейная история.
- Время течения ЛЖН и прочих заболеваний.
- Качество проводимого лечения.
- Возраст.
- Пол.
- Телосложение, масса, наличие лишнего веса и ожирения.
- Характер питания.
- Вредные привычки, образ жизни.
- Эмоциональное состояние.
- Гормональный фон.
- Тип профессиональной активности.
В сочетании эти факторы дают неповторимую, уникальную картину. Соответственно, прогноз зависит от массы моментов.
Если примерно формализовать цифры: вероятность выживания на первой стадии — 95% при грамотном лечении. Процесс купируется полностью.
Начиная со второй, значения пропорционально снижаются:
| Стадия | Процент выживаемости |
|---|---|
| 2А | 75% |
| 2В | 30% |
| 3 | 5% |
Возможные осложнения
Среди вероятных последствий дли
