Клиническая картина трансмурального инфаркта миокарда
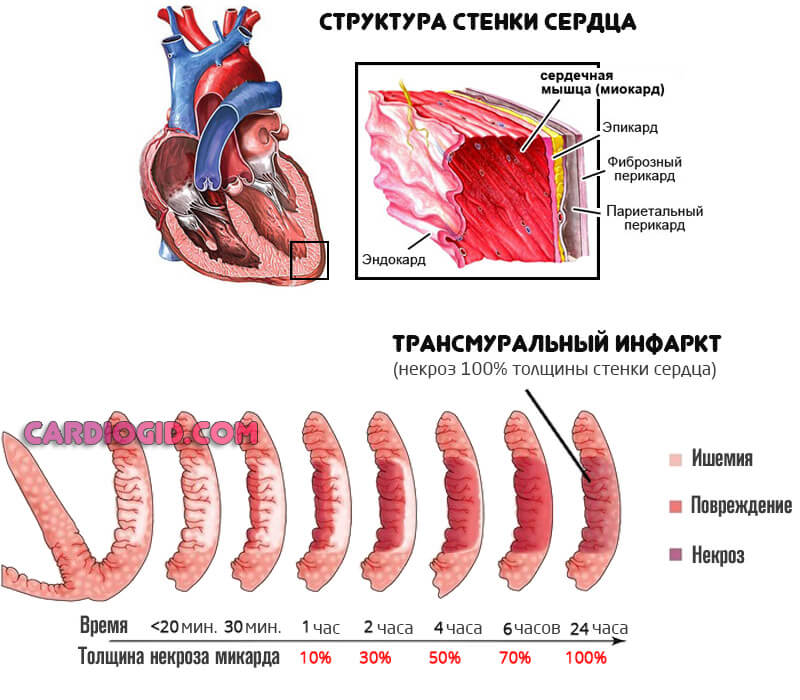
Трансмуральный инфаркт миокарда — это острый, сквозной некроз кардиальных структур по всей толщине.
Сердечная мышца представлена несколькими слоями. Собственно средний — миокард, наружный — эндокард и внутренний или эпикард.
В случае нарушения указанного рода возникает некроз всех трех оболочек — тотальное отмирание. Потому болезнь имеет серьезный прогноз, летальна во многих случаях.

При подозрениях на инфаркт трансмурального типа необходима срочная качественная диагностика и первая помощь. Распознать эту форму трудно, показана эхокардиография.
Учитывая высокую летальность, рекомендуется, по меньшей мере, неделю наблюдать за пациентом в стационарных условиях. Реабилитация продолжается несколько лет. Лечение пожизненное.
Механизм складывания патологии
Развитие отклонение проходит ряд этапов. На первом влияет негативный фактор. Основной и непосредственный — коронарная недостаточность.
Представляет собой острое нарушение нормального кровотока в соответствующих артериях, питающих сердце. При дисфункции сразу обоих сосудов возникает обширная форма поражения. Смерть почти неминуема.
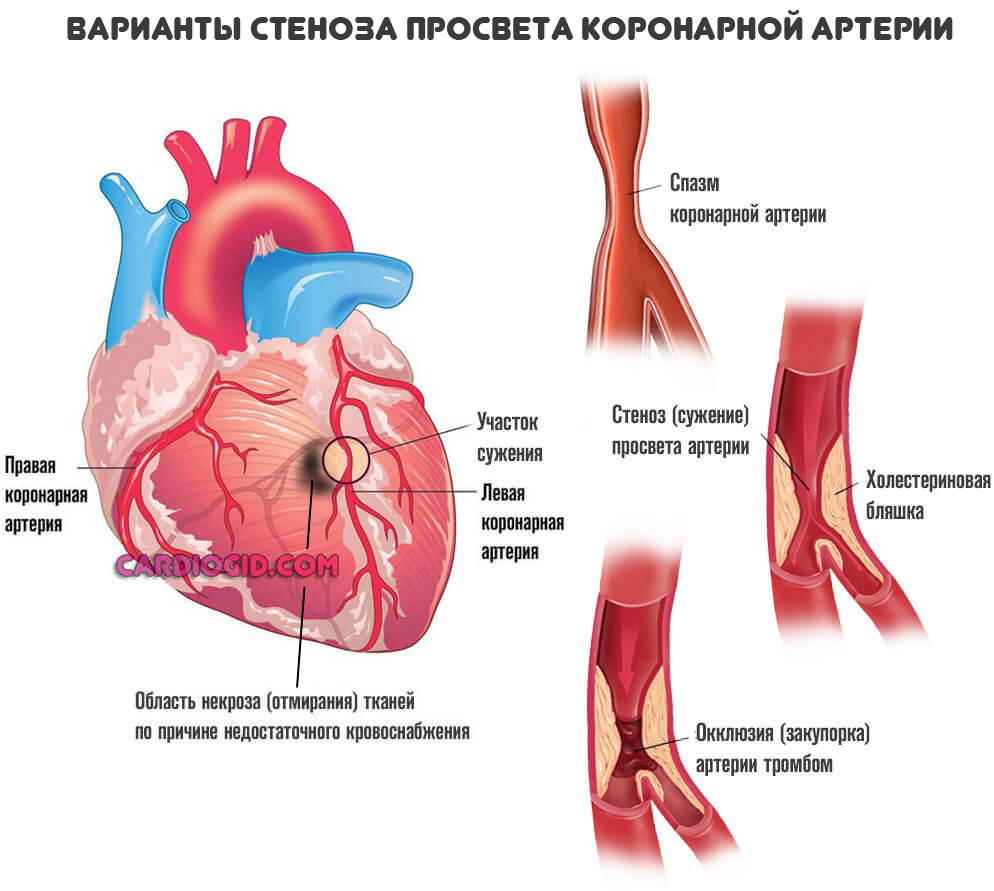
Атеросклероз, то есть сужение или закупорка коронарной артерии заканчивается снижением сократительной способности миокарда. Интенсивность кровяного выброса в большой и малый круг падает.
Это замкнутый процесс. Соответственно питание мышцы снижается дальше, возникают дыхательные и прочие нарушения. Симптоматика спадает по мере прогрессирования, однако, это плохой признак.
Восстановительные процедуры требуются в течение первых 2-3 часов. Тогда шансы на частичную компенсацию состояния есть. Однако не высокие. Все зависит от площади поражения.
При закупорке сосуда на 20-30% развивается стенокардия. Более 30% — отмирание клеток. Свыше 70% — обширный некроз с высоким риском смерти пациента.

Стадии
Трансмуральный инфаркт проходит несколько этапов в развитии:
- Продромальный период. Проявляет себя за пару часов, бывает дней до начала собственно патологического процесса. Сопровождается приступами стенокардии, начальными признаками ишемии сердечных структур. На этой стадии еще возможно обращение процесса вспять, хотя гарантий никто не даст.
- Острый период. Развивается спустя 30 минут, максимум составляет 6 часов. Это собственно сам трансмуральный инфаркт. Дает выраженную клиническую картину состояния, с болями в груди, одышкой, потливостью и аритмиями.
Внимание:
При поражении задней стенки симптомы скудные или полностью отсутствуют.
- Период стагнации. Длительность около 10-14 дней. Происходит эпителизация (рубцевание) тканей, частичное восстановление. При незначительных объемах поражения компенсация гемодинамических нарушений и дистрофии органов.
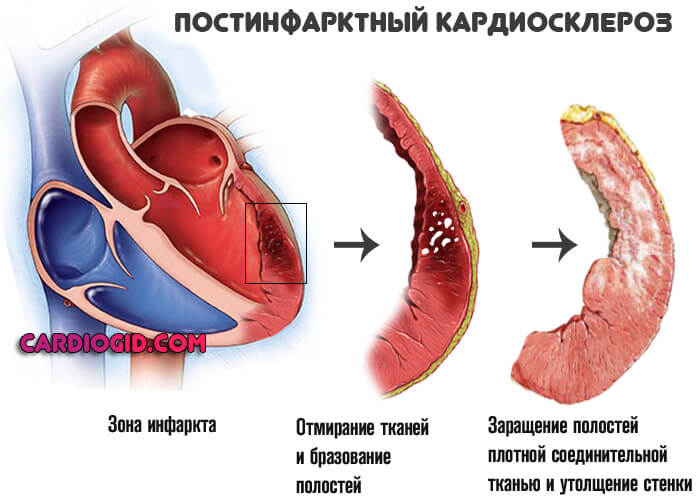
- Подострая фаза. Длится около полугода. Сопровождается минимальной постоянной симптоматикой. Формируется стойка ишемическая болезнь разной степени тяжести. Адаптация может быть сложной. Требуется длительное лечение.
- Поздняя реабилитация. Признаки отсутствуют, но сформировавшиеся функциональные нарушения никуда не деваются. Наблюдается одышка, тахикардия. Возможны аутоиммунные патологии (синдром Дресслера).
Полный цикл развития процесса составляет порядка года. Летальность высокая в первые часы-дни. По мере компенсации нужно корректировать терапию, чтобы добиться стойкой положительной динамики.
Классификация по локализации
- Инфаркт передней или задней стенки левого желудочка. Первый вариант протекает с выраженными симптомами, легко диагностируется даже без инструментальных методов. В кардиологической практике встречается именно эта разновидность процесса. Летальность высокая, примерно 30-50% при средних размерах очага, и до 80% при крупноочаговом некрозе.
- Инфаркт правого желудочка. На его долю приходится до 20%. Основное последствие — шок. Потому состояние заканчивается смертью почти в 90% ситуаций.
- Верхушечная форма. Дает органические дефекты, разрывы межжелудочковой перегородки. Летальность — 80%. Даже при своевременной помощи.
- Предсердная разновидность. Встречается крайне редко, до 2% случаев. Смерть наступает в результате аритмии, вероятность 30% или около.
- Поражение межжелудочковой перегородки. Также нечастый вид. Риски примерно те же.
Если очаг поражения определить не удается в диагнозе ставится пометка — «неуточненной локализации».
Классификации используются врачами-практиками для разработки правильной схемы лечения, диагностики, дальнейшего реабилитационного ведения пациента.
Причины
Факторы развития примерно одинаковы и не зависят от формы патологического процесса. Острый трансмуральный инфаркт — результат атеросклероза коронарных артерий. Болезнь протекает в двух клинических формах.
- Первая — сужение (стеноз) сосудов. Развивается у хронических гипертоников с большим стажем, пациентов курящих, злоупотребляющих спиртными напитками и психоактивными веществами.
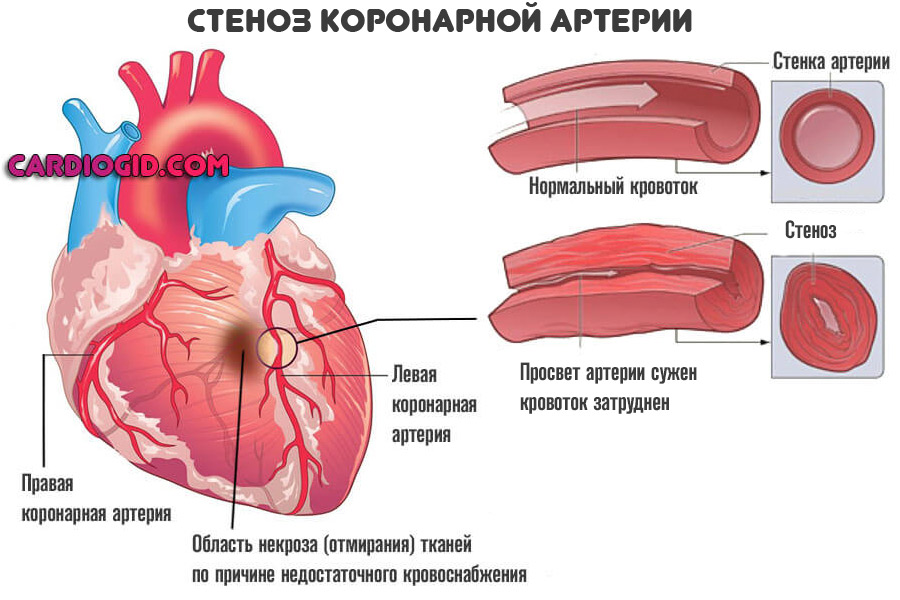
Купирование процесса проводится консервативными методами. При неэффективности назначают операцию по стентированию, баллонированию (механическому расширению просвета) или же протезированию пораженного сосуда.
- Вторая возможная форма — закупорка или окклюзия коронарной артерии тромбом или холестериновой бляшкой. Применяются статины, и препараты для растворения кровяных сгустков.
При срочной помощи некроз не успевает сформироваться. Нужно помочь в первые 4-6 часов, лучше раньше.
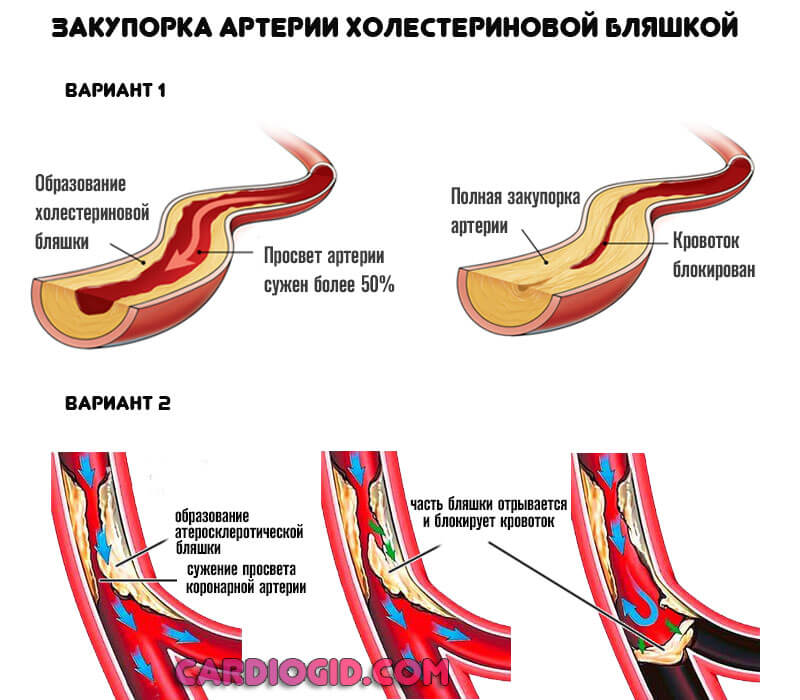
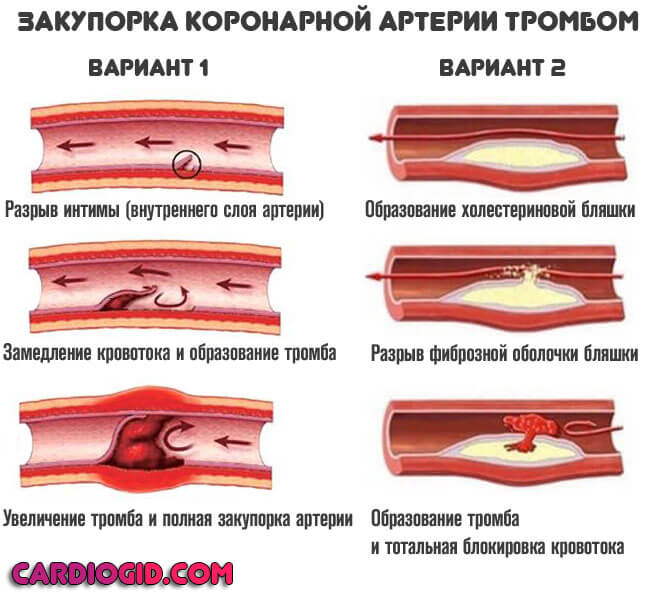
Прочие факторы обуславливают лишь атеросклероз или нарушение тока крови.
Гипертоническая болезнь
Стойкий рост артериального давления у пациента. Развивается как ответ на врожденные генетические факторы, неправильный образ жизни, избыток соли и прочие моменты.
Высокие уровни АД сказываются на тонусе сосудов. Они резко стенозируются, в течение считанных минут. Возникает острая ишемия.
В зависимости от объемов поражения возможно формирование инфаркта разных видов. Допускать такого нельзя. Гипертоническая болезнь хорошо поддается лечению только на начальных стадиях (первой и второй), на третьей возникают проблемы. Но вопрос также решаемый.
Метаболические дефекты
Обобщенное наименование патологических процессов. Основной объективный признак — нарушение липидного обмена, депонирования жиров. Такие пациенты нередко имеют повышенную массу тела. Но большой вес не сам по себе виновник. Это следствие.
Гипоксия
В результате отравления угарным газом, механической асфиксии, прочих моментов, связанных с недостаточным клеточным обменом. Восстановление проводится в срочном порядке.
Вероятность подобного исхода относительно низка. Около 7-12% случаев заканчиваются трансмуральным инфарктом.
Гипертиреоз
Избыточная выработка гормонов щитовидной железы. Т3, Т4, также гипофизарного ТТГ. Каковы причины — сказать трудно. Опухоли органа, воспалительный аутоиммунные патологии (тиреоидит Хашимото), диета с высоким содержанием йода или проживание в районах с избытком этого элемента.
Терапия под контролем эндокринолога. В один момент инфаркт не развивается, требуется много времени. Речь о позднем осложнении.
Сахарный диабет
Хроническое заболевание. Сопряжено с недостаточной выработкой инсулина или снижением чувствительности тканей к нему.
Терапия пожизненная. Сосуды по всему организму страдают в первую очередь. Тромбоз глубоких вен нижних конечностей влечет гангрену, нарушения анатомии артерий сетчатки — ангиопатию и слепоту. А поражение структур сердца заканчивается инфарктом.
Снизить вероятность можно только при постоянном лечении под контролем специалистов.
Избыточная выработка кортизола
Гормона коры надпочечников. Болезнь — результат опухолей самого парного органа или гипофизарной аденомы, так называемой кортикотропиномы. Клинический вариант патологического процесса — синдром Иценко-Кушинга.
Пациенты с таким диагнозом хорошо видны при первичном же осмотре. Гинекомастия, ожирение, лунообразное лицо, высокие показатели артериального давления, одышка, постоянная усталость, проблемы с опорно-двигательным аппаратом.
Курение
Длительное потребление табачной продукции. Провоцирует хронический стеноз сосудов. Через 3-5 лет риск метаболических отклонений также повышается почти втрое.
Отказ от пагубной привычки при формировании привыкания организма уже не дает стопроцентного эффекта. Потребуется длительная реабилитация, от 3 месяцев до года.
Злоупотребление спиртными напитками
Алкоголь не дает положительного эффекта, это миф. Согласно некоторым исследованиям, холестерин начинает активнее усваиваться организмом, откладываться на стенках сосудов, что приводит к атеросклерозу даже при малых объемах потребления пищи, богатой жирами.
Врожденные и приобретенные пороки сердца
Не выявляются на ранних стадиях. Порой вообще не дают каких-либо симптомов на протяжении многих лет. Проблема вскрывается после развития неотложного состояния: инфаркта или остановки сердца.
Некоторые анатомические дефекты более очевидны: стеноз или пролапс, недостаточность митрального, аортального и трикуспидального клапанов.
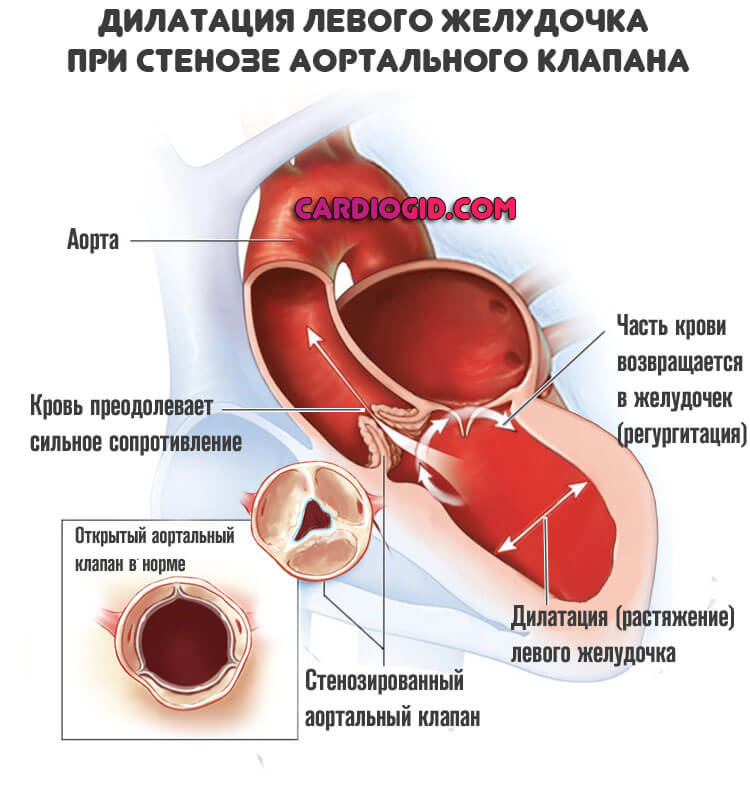
В краткосрочной перспективе (несколько лет) они приводят к гемодинамическим нарушениям. Кровь выбрасывается в большой круг не полностью, развивается ишемия миокарда. Это единственный фактор, не имеющий отношения к атеросклерозу.
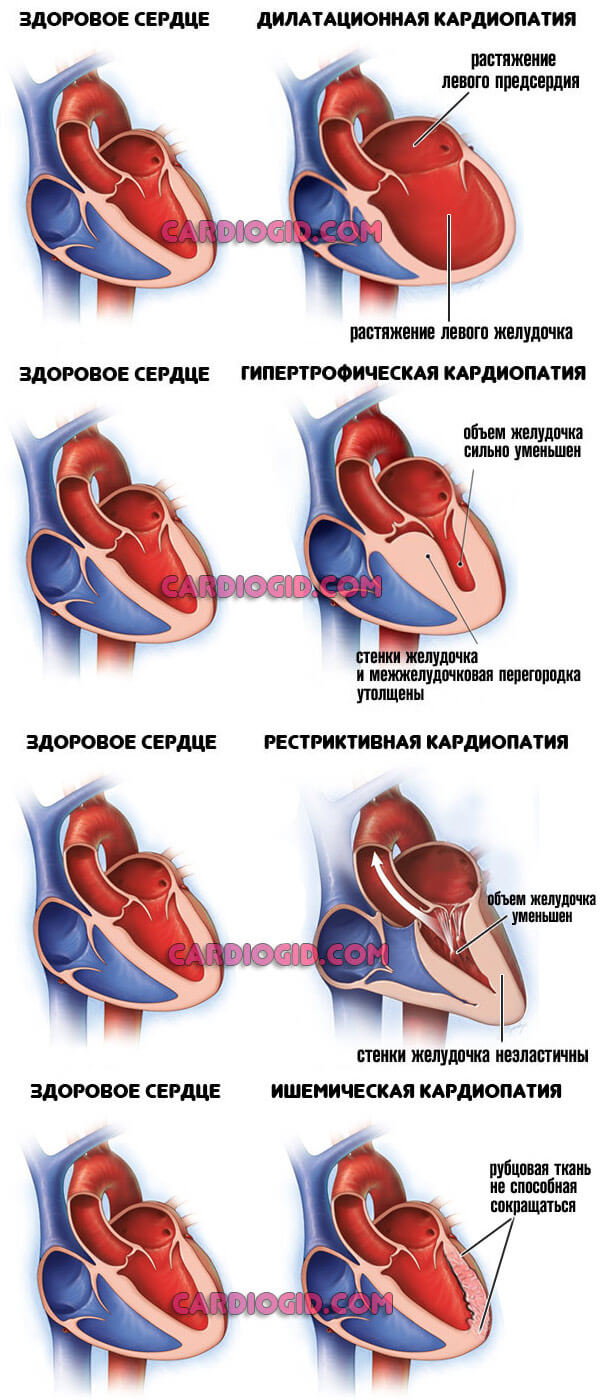
С течением времени сердце изменяется на клеточном уровне. Недостаточная трофика ведет к утолщению кардиальных структур, а застой крови в камерах заканчивается их расширением (дилатацией). Диагностируется кардиомиопатия.
Половозрастные особенности
Пациенты в возрасте 40-50 лет и старше рискуют в большей мере. Причина — недостаточный синтез специфических гормонов.
Особенно заметны нарушения в организме представительниц слабого пола, потому как эстроген, прогестерон более не синтезируются в нормальных объемах. А именно эти вещества растворяют липидные структуры, холестерин и предотвращают стеноз сосудов.
Статистика:
Трансмуральный инфаркт чаще встречается у мужчин. Соотношение, примерно 4:1, как и в случае с прочими формами болезнетворного процесса. Женщины страдают реже, но летальность состояния почти в три раза выше.
Симптомы
Признаки зависят от локализации очага деструкции. Стандартная клиническая картина включает в себя такие моменты:
- Боли в грудной клетке. В 60% ситуаций невыносимые, жгучие, давящие. Колющие много реже. Нитроглицерин помогает, но только частично. На фоне дыхания интенсивность не меняется, физическая активность дает усиление симптоматики. Возможен и другой вариант. Боли слабые, но длительные, навязчивые. Более получаса. Оба признака — основание для вызова скорой помощи.
- Одышка в состоянии покоя. При физической нагрузке проявление усиливается, приводит к неврологическим нарушениям вроде потемнения в глазах и прочих.
- Тахикардия. Увеличение частоты сердечных сокращений. До 120-150 ударов в минуту. Спустя несколько часов, по мере омертвения ткани, сменяется обратным процессом — урежением пульса до 50 уд. в мин и менее. При этом симптоматика стихает вообще, по ходу прогрессирования состояния. Это негативный прогностический признак. Период мнимого благополучия предшествует смерти пациента.
- Нарушения сознания. Обмороки, синкопальные состояния. Могут возникать неоднократно в течение нескольких часов.
- Головная боль. Интенсивная или средняя, локализуется в затылочной области, темени, висках.
- Вертиго. Пациент не способен устоять на ногах принимает вынужденную позу.
- В течение нескольких суток — периферические отеки, боли в пояснице.
- Бледность кожных покровов и слизистых оболочек.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Усталость, сонливость. В первый момент возникает паническая атака. Чувство сильного страха, повышение психомоторной активности.
Существует несколько атипичных форм инфаркта:
- Так, абдоминальная дает клинические признаки острого живота. Пациентов зачастую ложно принимают за гастроэнтерологических и везут в соответствующее отделение больницы. Время уходит, процесс прогрессирует.
- Дыхательная дает выраженное удушье. Смерть может наступить в результате асфиксии.
- Аритмические разновидности возникают, преимущественно, при поражении левого желудочка.
- Неврологическая или цереброваскулярная форма ассоциирована с обмороками, дефицитарными явлениями, головной болью и проявлениями со стороны мозга.
Инфаркт нижней стенки миокарда обуславливает богатую клиническую картину: боли, одышка, нарушения сознания и прочие моменты.
Методы лечения
В первые несколько часов пациента госпитализируют в кардиологическое отделение стационара. Необходимы срочные мероприятия по стабилизации состояния. Времени на раздумья нет.
Перечень диагностических мер минимален: ЭКГ, оценка артериального давления, частоты сердечных сокращений, аускультация и прощупывание пульса.
Затем показано применение Эпинефрина, Адреналина для восстановления ЧСС. Есть у метода и обратный эффект — возможна асистолия (остановка сердца), потому целесообразность определяют обширностью поражения.
Болевой синдром купируется Нитроглицерином, наркотическими анальгетиками и препаратами неопиоидного ряда. Зависит от интенсивности дискомфорта. Эмболия устраняется посредством приема тромболитиков.
После первичных мероприятий больного переводят в реанимацию. Назначают кардиопротекторы, средства для восстановления мозгового кровотока, обезболивающие, диуретики по мере необходимости.
Устранение первопричины состояния показано в краткосрочной перспективе, после частичной компенсации. Проблему представляют операции. Пациент с перенесенным инфарктом может не выдержать наркоза. Вопрос решается после тщательно оценки.
Прогноз
Зависит от обширности поражения, возраста пациента, семейной истории, индивидуального анамнеза, привычек и образа жизни, основной причины отклонения от нормы. Учитываются факторы в совокупности.
Острый трансмуральный инфаркт передней стенки миокарда имеет худший прогноз, выживаемость порядка 20% в перспективе 5-ти лет. При этом первичное неотложное состояние летально в 10% ситуаций (при мелких очагах).
Сказать точно, дать какую-то конкретику сможет только ведущий специалист после тщательной оценки общего состояния. Не всегда сразу. Усредненных выкладок не существует.
Но в целом трансмуральная форма не самый худший клинический вариант.
Возможные осложнения
Причины смерти человека:
- Остановка сердца в результате критического падения сократительной способности, кровообращения в миокарде. В 90% случаев уносит жизнь пациента именно этот фактор. Асистолия на фоне инфаркта не купируется и не поддается коррекции.
- Инсульт. Острый некроз церебральных тканей. Даже в случае успешного лечения остается неврологический дефект.
Чуть реже прочие моменты. Дыхательная недостаточность и асфиксия, другие.
В заключение
Трансмуральный ИМ — это нарушение питания миокарда, отмирание активных тканей. Поражение затрагивает все слои мышечного органа, а не только средний (миокард) как это бывает при других видах инфаркта.
Существует масса вариантов патологического процесса. Лечение начинается в течение нескольких часов, только тогда есть шансы на частичную компенсацию.
Площадь поражения и локализация играют наибольшую роль при прогнозировании исхода.
Источник

Трансмуральный инфаркт миокарда — это наиболее тяжелая форма некроза кардиальной мышцы, при которой поражаются все слои сердца. Проявляется выраженным болевым синдромом, беспокойным поведением, лихорадкой. Главный этиологический фактор состояния — атеросклероз. Выявление патологии производится с помощью электрокардиографии, лабораторных анализов крови, ангиографии с контрастом. Лечение включает в себя методы консервативной терапии, но приоритетным, наиболее эффективным является хирургическое вмешательство в виде коронарного стентирования, шунтирования, трансмиокардиальной лазерной реваскуляризации.
Общие сведения
Трансмуральный инфаркт миокарда — одна из самых тяжелых, жизнеугрожающих патологий сердца, уже многие годы остающаяся ведущей причиной смерти больных с сердечно-сосудистыми заболеваниями. Госпитальная смертность достигает 10%, а в некоторых регионах России 15%. В течение года после интенсивной терапии умирает еще около 10%. Половина больных с тяжелой формой кардиального некроза погибает на догоспитальном этапе. Мужчины 40-60 лет болеют чаще женщин, пик заболеваемости отмечается после 50 лет. Основная группа пациентов — люди с сопутствующим сахарным диабетом, гиперлипидемией, отягощенным семейным анамнезом.

Трансмуральный инфаркт миокарда
Причины
Подавляющее большинство случаев инфаркта миокарда является следствием окклюзии главного ствола или ветви коронарной артерии. Процесс сопровождается значительным ухудшением снабжения кровью сердечной мышцы. При увеличении нагрузки на кардиальную мышцу она начинает испытывать гипоксию, ее функции снижаются, что приводит к последующему некрозу. В рамках современной медицины выделяют несколько причин сужения просвета венечных сосудов:
- Атеросклероз. Ведущий фактор развития инфаркта, обнаруживаемый у 95% людей, умерших от крупноочаговых процессов. Частый признак — высокий уровень липидов крови. Перекрытие диаметра артерии более чем на 75% вызывает отмирание тканей.
- Тромбоз. Флотирующие образования в кровотоке могут попадать в коронарные сосуды двумя путями: из левого желудочка, в котором образуются в результате фибрилляции предсердий и клапанных патологий, либо при незакрытом овальном окне.
К факторам риска развития инфаркта относят отягощенную наследственность (сердечно-сосудистые заболевания у ближайших родственников), возраст старше 50 лет, многолетний стаж курения. Провоцировать отложение липидов в стенках сосудов может ожирение, недостаточная физическая активность. Группу риска составляют пациенты с установленной артериальной гипертензией, сахарным диабетом, системными заболеваниями (особенно васкулитами).
Патогенез
Трансмуральный инфаркт развивается вследствие нарушения кровоснабжения сердечной мышцы. Адекватность коронарного кровотока запросам миокарда определяется наполненностью венечных артерий, которое зависит от аортального давления и сосудистого сопротивления, насыщенности кислородом, колеблющейся в зависимости от нагрузки на сердце и частоты его сокращений, а также составом плазмы и форменных элементов, меняющемся при гипогидратации, анемиях, токсических отравлениях. Любое нарушение баланса приводит сначала к ишемии, затем к омертвлению кардиальных клеток.
Крупноочаговый характер патологии практически всегда находит отражение в интенсивном болевом синдроме. Это связано с массивным поражением кардиальной мышцы, активацией большого количества болевых рецепторов, значительным снижением ее функции. Массивный очаг некроза может стать причиной попадания в кровь большого количества продуктов распада (миоглобин, тропонины) с развитием системного воспалительного ответа — резорбционно-некротического синдрома.
Симптомы
Трансмуральный инфаркт миокарда обычно имеет выраженную клиническую картину. Наиболее характерным симптомом является интенсивная боль, способная иррадиировать в левую сторону тела — руку, шею, спину, челюсть. Кардиалгия при данной патологии напоминает хорошо знакомый пациентам с заболеваниями сердечно-сосудистой системы приступ стенокардии, но, в отличие от него, крайне сложно купируется, длится более 20 минут.
Применение нитроглицерина, оправданное в большинстве случаев, не дает должного эффекта даже после трех таблеток. Также малоэффективно изменение положения тела, подача свежего воздуха, холодное питье. Помимо боли пациенты могут ощущать головокружение, тошноту вплоть до рвоты. При выраженной сердечной недостаточности на фоне инфаркта появляется одышка, особенно выраженная у женщин. Поражение массивного участка миокарда приводит к нарушению проведения импульса, тахикардии, экстрасистолии, различным блокадам. К общим признакам относят холодный пот, угнетение сознания или эмоциональное возбуждение, выраженную слабость.
Ретроспективно диагностируется около 50% случаев патологии, особенно у пожилых людей или больных сахарным диабетом на фоне развившейся нейропатии, в состоянии после трансплантации сердца. В подобных случаях инфаркт начинается без боли в грудной клетке, поэтому второстепенные признаки приобретают ведущую роль. Нетипичная манифестация может включать в себя инсульт, острый психоз, расстройства пищеварения, периферические эмболии.
Если к общему состоянию присоединяется резорбционно-некротический синдром, к прочим симптомам добавляется повышение температуры тела до 38-39° С на протяжении более 5-7 дней, лейкоцитоз до 15х109/л с преобладанием нейтрофильной фракции. В анализе крови обнаруживается высокая скорость оседания эритроцитов в течение нескольких недель, анэозинофилия. Больные отмечают озноб, сменяющийся жаром, потливость, выраженную слабость.
Осложнения
Трансмуральный инфаркт миокарда способен привести к целому ряду жизнеугрожающих состояний. Самое частое осложнение — нарушения ритма сердца вплоть до фибрилляции желудочков. Нередко наблюдается сердечная недостаточность, обычно – левожелудочковая, сопровождающаяся хрипами, сердечной астмой, отеком легких. Специфическим именно для массивного некроза сердечной мышцы является кардиогенный шок, для которого характерно критическое уменьшение сердечного выброса, падение давления.
К менее частым последствиям относят эмболии в системе легочной артерии, аневризму и разрыв стенки сердца с тампонадой. При затрагивании инфарктом сосочковых мышц может возникнуть недостаточность митрального клапана с острой кардиальной недостаточностью. Описаны случаи так называемого постинфарктного синдрома, появляющегося через одну или несколько недель после болезни как иммунологическая реакция на некротическую ткань. Протекает как перикардит или плеврит с выраженной эозинофилией.
Диагностика
Физикальное обследование не позволяет выявить каких-то надежных диагностических признаков, подтверждающих либо опровергающих инфаркт миокарда, однако имеет большое значение в процессе оценки тяжести состояния больного. Визуально пациент обычно беспокоен, бледен, кожа покрыта холодным потом. Артериальное давление может повышаться на пике болевого приступа, сочетаться с тахикардией. Нередко нарастают признаки левожелудочковой недостаточности. Из инструментальных методик врачи-кардиологи используют:
- Электрокардиографию. Базовый метод диагностики. Изменения на ЭКГ появляются уже во время стенокардии и проходят ряд характерных стадий. Трансмуральный инфаркт характеризуется глубоким и широким зубцом Q, снижением амплитуды R, сегмент ST поднимается над изолинией. Через несколько дней формируется отрицательный зубец Т, сегмент ST снижается. Локализацию процесса определяют по грудным отведениям.
- Лабораторные методы. Массивный некроз мышечной ткани находит свое отражение в общем анализе крови. У пациентов обнаруживается выраженный лейкоцитоз на фоне лихорадки, лейкоцитарный сдвиг влево, увеличение СОЭ. В биохимическом анализе повышается значение внутриклеточных ферментов (АЛТ, АСТ, ЛДГ), отмечается высокий уровень креатининфосфокиназы, тропонинов.
- Коронарная ангиография. Рентгенологический метод, помогающий установить окклюзию коронарной артерии тромбом, оценить функцию желудочков, риск аневризм или разрыва стенок. Является обязательным компонентом предоперационной подготовки перед аортокоронарным шунтированием, ангиопластикой.
Лечение трансмурального инфаркта миокарда
Все больные с подозрением на данную патологию подлежат скорейшей госпитализации в специализированные отделения — реанимации, неотложной кардиологии, сосудистые центры. Терапию начинают на этапе до госпитализации, особенно при активном вызове скорой медицинской помощи, и продолжают стационарно. Больному прописывается строгий постельный режим, психический и эмоциональный покой, диета.
Консервативная терапия
Важнейшей начальной целью лечения является адекватное обезболивание, предотвращение шоковых состояний, жизнеугрожающих аритмий. Применяют сильные обезболивающие средства (морфин, промедол, трамадол), комбинируемые с атропином, кордароном. Назначают ингаляции кислорода, при угрозе фибрилляции желудочков используют дефибрилляцию либо внутривенное введение лидокаина. При подозрении на тромбоз показаны антикоагулянты прямого действия, преимущественно гепарин или стрептокиназа в больших дозировках.
Хирургическое лечение
Непосредственная цель инвазивных методов — восстановление адекватного кровоснабжения миокарда (реваскуляризация). Своевременно сделанная операция может значительно уменьшить зону некроза, снизить риск осложнений, предупредить рецидивы патологии. В настоящее время хирургическое лечение является приоритетным методом в терапии ишемической болезни сердца и инфаркта миокарда, позволяет добиться тех результатов, которые недоступны при медикаментозном воздействии. Применяются:
- Чрескожная коронаропластика. Расширение просвета сосуда достигается путем введения в него сетчатой металлической трубочки. Манипуляция провидится под рентген-контролем, чаще с доступом из бедренной или подключичной артерии. Результат вмешательства по многом зависит от материала, из которого изготовлен стент. В последующем от пациента требуется долгосрочный прием лекарственных средств (гиполипидемических, антитромбоцитарных).
- Аортокоронарное шунтирование. Суть операции заключается в создании обходного пути для тока крови в обход склерозированного или тромбированного участка сосуда. Это более серьезная манипуляция, приводимая на открытом сердце с использованием аппарата искусственного кровообращения. В качестве шунта может применяться как эндогенный материал (части дистальных артерий), так и искусственные импланты.
- Трансмиокардиальная лазерная реваскуляризация. Перспективный хирургический метод лечения, появившийся в последние годы. С помощью специальной лазерной установки в миокарде проделывается несколько десятков тонких сквозных ходов глубиной плоть до желудочковых полостей. По этим ходам кровь поступает непосредственно из камер к мышечным клеткам, минуя коронарные сосуды.
Прогноз и профилактика
Трансмуральный инфаркт наиболее неблагоприятен по прогнозу вследствие высокой вероятности летального исхода еще до момента оказания медицинской помощи, 20% вероятности гибели в первый месяц после приступа. Полноценная своевременная помощь минимизирует эти риски. Профилактика состояния, главным образом, сводится к предупреждению или коррекции атеросклероза. Важна нормализация массы тела, уровня липидов крови, контроль артериального давления, отказ от вредных привычек. Эти мероприятия особенно необходимы лицам с неблагоприятным семейным анамнезом.
Источник
