Классы тяжести инфаркта миокарда
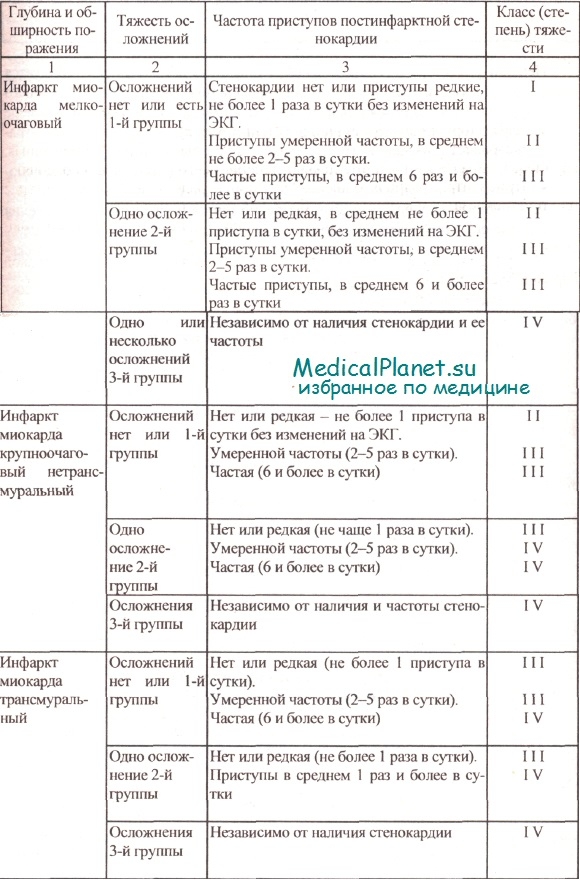
По предложению Л.Ф. Николаевой, Д.М. Аронова в целях дифференцированной физической реабилитации больных инфарктом миокарда все его осложнения по их тяжести рекомендуется делить на три группы. Затем в зависимости от размеров очага некроза, тяжести осложнений и частоты приступов постинфарктной стенокардии инфаркт миокарда подразделяется на четыре класса (степени) тяжести.
Осложнения инфаркта миокарда 1-й группы (легкие):
• синусовая брадикардия;
• редкая экстрасистолия (не более 1 экстрасистолы в минуту) или частая, но прошедшая как единичный эпизод;
• атриовентрикулярная блокада I ст., существовавшая до развития настоящего инфаркта миокарда любой его локализации или возникшая во время инфаркта при нижнезадней его локализации;
• блокада ножек пучка Гиса при отсутствии атриовентрикулярной блокады;
• перикардит эпистенокардический;
• недостаточность кровообращения I стадии (степени).
Осложнения инфаркта миокарда 2-й группы (средней тяжести):
• рефлекторный кардиогенный шок (гипотензия);
• экстрасистолия частая (более 1 экстрасистолы в минуту), политопная, групповая, типа «R на Т», длительная (в течение всего периода наблюдения);
• атриовентрикулярная блокада I ст. при переднем инфаркте миокарда или при нижнезаднем в сочетании с блокадой ножек пучка Гиса;
• атриовентрикулярная блокада II ст. при нижнезаднем инфаркте миокарда;
• пароксизмальные нарушения ритма (за исключением желудочковой пароксизмальной тахикардии);
• миграция водителя ритма;
• синдром Дресслера;
• появление гипертонических кризов (не считая криза в острейшем периоде инфаркта миокарда);
• стойкая артериальная гипертензия с систолическим АД 200 мм рт. ст. и более, диастолическим АД 100 мм рт. ст. и более;
• недостаточность кровообращения IIА стадии (степени).
Осложнения инфаркта миокарда 3-й группы (тяжелые):
• рецидивирующее или затяжное течение инфаркта миокарда;
• клиническая смерть;
• истинный или ареактивный кардиогенный шок;
• отек легких;
• острая правожелудочковая недостаточность;
• атриовентрикулярная блокада выше I ст. при переднем инфаркте миокарда;
• полная атриовентрикулярная блокада при любой локализации инфаркта миокарда;
• желудочковая пароксизмальная тахикардия;
• острая аневризма сердца;
• тромбоз и тромбоэмболии в различные органы;
• желудочно-кишечное кровотечение;
• недостаточность кровообращения II Б – III стадии (степени), а также резистентная форма;
• сочетание 2 и более осложнений 2-й группы (средней степени тяжести).
Классификация классов тяжести инфаркта миокарда
Приводится классификация классов тяжести инфаркта миокарда по Л.Ф. Николаевой, Д.М. Аронову с некоторыми дополнениями.
Классификация инфаркта миокарда по классам (степеням) тяжести

Первый раз класс (степень) тяжести инфаркта миокарда рекомендуется определять на 2-5 сутки после начала заболевания, завершения острейшего периода и некоторой стабилизации процесса. Затем его уточняют по мере необходимости, если он изменяется в ту или иную сторону, что следует отражать в истории болезни.
Определение класса (степени) тяжести инфаркта миокарда является основой дифференцированной физической реабилитации больных.
В некоторых странах разработаны более простые критерии определения классов тяжести инфаркта миокарда. Приводим пример такой простой классификации, разработанной в США (классификация Киллипа). Классы тяжести инфаркта миокарда:
I – без признаков недостаточности кровообращения. Смертность составляет 2-6 %;
II – признаки сердечной недостаточности выражены умеренно – выслушиваются ритм галопа, в нижних отделах легких – влажные хрипы. Смертность составляет 10-20 %;
III – острая левожелудочковая недостаточность (отек легких). Смертность составляет 30-40 %;
IV – кардиогенный шок. Смертность – более 50 %.
Как видно из классификации, тяжесть инфаркта миокарда в большой степени определяет течение и прогноз заболевания. Однако на эти показатели влияют и многие другие факторы, часть которых не нашла отражения в классификациях степеней тяжести инфаркта миокарда.
Ухудшению отдаленного прогноза, повышению смертности в первые годы после перенесенного инфаркта миокарда способствуют также: эпизод (эпизоды) фибрилляции желудочков спустя 48 ч после начала инфаркта миокарда, наличие признаков сердечной недостаточности, пароксизмы желудочковой тахикардии, невозможность прекратить курение.
На все это огромное влияние оказывает уровень организационной и лечебно-профилактической помощи, начиная с доврачебного, затем стационарного этапа и завершая санаторно-поликлиническим.
– Вернуться в раздел нашего сайта “кардиология”
Оглавление темы “Осложнения инфаркта миокарда”:
- Расслаивающая аневризма аорты – клиника, диагностика
- Кардиогенный шок – формы, клиника, диагностика
- Сердечная недостаточность как осложнение инфаркта миокарда – формы, клиника, диагностика
- Аневризма сердца – формы, клиника, диагностика
- Разрыв сердца при инфаркте миокарда – клиника, диагностика
- Тромбоэмболические осложнения инфаркта миокарда – клиника, диагностика
- Нарушения сердечного ритма и проводимости при инфаркте миокарда – диагностика
- Перикардит при инфаркте миокарда (синдром Дресслера) – клиника, диагностика
- Нейротрофические расстройства после инфаркта миокарда – клиника, диагностика
- Классификация осложнений инфаркта миокарда – степени тяжести
Источник
1-й класс. Мелкоочаговый инфаркт без осложнений;
1-й или 2-й класс. Мелкоочаговый инфаркт с осложнениями, крупноочаговый интрамуральный инфаркт без осложнений;
3-й или 4-й класс. Интрамуральный крупноочаговый инфаркт с осложнениями, трансмуральный инфаркт без осложнений;
4-йкласс. Обширный трансмуральный инфаркт с аневризмой или другими существенными осложнениями;
Программа физической реабилитации больных строится с учетом принадлежности больного к одному из четырех классов тяжести состояния.
Класс тяжести определяют на 2 — 3-й день болезни, после ликвидации болевого синдрома и таких осложнений, как кардиогенный шок, отек легких, тяжелые аритмии.
Эта программа предусматривает назначение больному бытовых нагрузок определенного характера, занятия лечебной гимнастикой по определенной методике и допустимую для него форму проведения досуга.
В зависимости от тяжести заболевания стационарный этап реабилитации длится от 3 (при мелкоочаговом неосложненном инфаркте) до 6 (при обширном трансмуральном инфаркте) недель.
Многочисленные исследования показали: эффективность лечения достигается, если занятия лечебной гимнастикой начинаются в ранние сроки. Лечебная гимнастика назначается после прекращения болевого приступа и ликвидации тяжелых осложнений (сердечная недостаточность, значительные нарушения сердечного ритма и др.) на 2 —4-й день болезни, когда больной находится на постельном режиме.
В этот период на первом занятии, в и. п. лежа на спине, выполняются активные движения в мелких и средних суставах конечностей; статические напряжения мышц ног; упражнения в расслаблении мышц; упражнения с помощью инструктора ЛФК для крупных суставов конечностей; дыхательные упражнения без углубления дыхания; элементы массажа (поглаживание) нижних конечностей и спины при пассивных поворотах больного на правый бок. На втором занятии добавляются активные движения в крупных суставах конечностей. Движения ногами выполняются поочередно (ноги скользят по постели). Больного обучают экономному, без усилий, повороту на правый бок и приподниманию таза, после этого ему разрешается самостоятельно поворачиваться на правый бок. Все упражнения выполняются в медленном темпе. Количество повторений упражнений: для мелких мышечных групп — 4—6 раз, для крупных — 2 — 4 раза. Между упражнениями обязательны паузы для отдыха. Продолжительность занятий — 10 — 20 мин.
Через 1 — 2 дня на занятиях ЛГ проводится присаживание больного со спущенными ногами на 5 — 10 мин — с помощью инструктора ЛФК или медсестры. Упражнение повторяется в течение дня 1 — 2 раза.
Занятия ЛГ проводятся в исходных положениях лежа на спине, на правом боку и сидя. Увеличивается количество упражнений для мелких, средних и больших мышечных групп. Выполняются поочередные движения ногами с приподниманием их над постелью. Амплитуда движений постепенно увеличивается. В дыхательных упражнениях применяются углубление и удлинение выдоха. Темп выполнения упражнений — медленный и средний. Продолжительность занятия — 15 — 17 мин.
Через 3 — 4 дня после инфаркта (при 1-м и 2-м классах тяжести) и через 5 — 6 или 7 — 8 дней (при 3-м и 4-м классах тяжести) больного переводят на палатный режим.
Задачи ЛФК в период палатного режима:
– предупреждение последствий гиподинамии;
– щадящая тренировка кардиореспираторной системы;
– подготовка больного к ходьбе по коридору, подъему по лестнице и бытовым нагрузкам.
Упражнения выполняются в исходных положениях лежа, сидя и стоя. Увеличивается количество упражнений для мышц туловища и ног, уменьшается — для мелких мышечных групп. Дыхательные упражнения и упражнения в расслаблении мышц применяются в качестве отдыха после трудных упражнений. В конце основной части занятия осваивается ходьба. В первый день больного поднимают с постели со страховкой, ограничиваясь его адаптацией к вертикальному положению. Со 2-го дня ему разрешают ходить по 5—10 м, каждый день увеличивая расстояние на 5—10 м. В первой части занятия применяют и. п. лежа и сидя, во второй части — сидя и стоя, в третьей части — сидя. Продолжительность занятия — 15 — 20 мин.
Когда больной освоит ходьбу на 20 —30 м, начинаются специальные занятия дозированной ходьбой на небольшое расстояние, ежедневно увеличивая его на 5 —10 м и постепенно доводя до 50 м.
Кроме того, больные выполняют утреннюю гигиеническую гимнастику (УГГ), включая в нее отдельные упражнения из комплекса лечебной гимнастики (ЛГ). На палатном режиме 30 —50 % времени больные проводят в положениях сидя и стоя.
Через 6 — 10 дней после инфаркта (при 1-м классе тяжести), или через 8—13 дней (при 2-м классе), или через 9—15 дней (при 3-м классе), или индивидуально (при 4-м классе) больные переводятся на свободный режим.
Задачи ЛФК в период свободного режима:
– подготовка больного к полному самообслуживанию;
– подготовка к выходу на прогулку, к дозированной ходьбе в
тренирующем режиме.
Применяются следующие формы ЛФК: УГГ, ЛГ, дозированная ходьба, тренировка в подъеме по лестнице.
На занятиях ЛГ и УГГ применяются активные физические упражнения для всех мышечных групп. Включаются упражнения с легкими предметами (гимнастической палкой, булавами, мячом), более сложные по координации движений. Так же, как и в предыдущий период, используются дыхательные упражнения и упражнения в расслаблении мышц. Увеличивается количество упражнений, выполняемых в положении стоя. Продолжительность занятия — 20 — 25 мин.
Дозированная ходьба (вначале по коридору) начинается с дистанции 50 м; темп — 50 — 60 шаг/мин. Расстояние ежедневно увеличивается, чтобы больной мог проходить по коридору 150 — 200 м. Затем больной выходит для прогулки на улицу. К концу пребывания в больнице он должен проходить за день 2 — 3 км (в 2 — 3 приема). Темп ходьбы постепенно увеличивается: сначала до 70 — 80, затем до 90—100 шаг/мин.
Тренировка в подъеме по лестнице осуществляется очень осторожно. На первом занятии совершается подъем на 5 — 6 ступеней (с отдыхом на каждой). Во время отдыха производится вдох, во время подъема — выдох. На втором занятии во время выдоха больной проходит 2 ступеньки, во время вдоха — отдыхает. На последующих занятиях он переходит на обычную ходьбу по лестнице (с отдыхом после прохождения лестничного марша). К концу периода больной осваивает подъем на один этаж.
Адекватность физической нагрузки возможностям больного контролируется по реакции ЧСС. При постельном режиме учащение пульса не должно превышать 10—12 уд/мин от исходного уровня; при палатном и свободном режимах ЧСС не должна превышать 100 уд/мин.
Источник
Мелкоочаговый | 1-й |
Мелкоочаговый | 1-й или 2-й класс |
Интрамуральный | 3-й |
Обширный | 4-й класс |
Активизация
двигательной активности и характер ЛФК
зависят от класса тяжести заболевания.
Программа физической реабилитации
больных ИМ в больничную фазу строится
с учетом принадлежности больного к
одному из 4-х классов тяжести состояния.
Класс тяжести определяют на 2—3-й день
болезни после ликвидации болевого
синдрома и таких осложнений, как
кардиогенный шок, отек легких, тяжелые
аритмии. Эта программа предусматривает
назначение больному того или иного
характера бытовых нагрузок, методику
занятий лечебной гимнастикой и допустимую
форму проведения досуга. Стационарный
этап реабилитации делится на 4 ступени
с подразделением каждой на подступени
«а» и «б», а 4-й — еще и на «в» (Л.Ф.
Николаева, Д.М. Аронов, Н.А. Белая,1988).
Сроки перевода с
одной ступени на другую представлены
в таблице 9.
Ступень 1 охватывает
период пребывания больного на постельном
режиме. Физическая активность в объеме
подступени «а» допускается после
ликвидации болевого синдрома и тяжелых
осложнений острого периода и обычно
ограничивается сроком в сутки. С переводом
больного на подступень «б» ему назначают
комплекс лечебной гимнастики № 1.
Основное назначение этого комплекса —
борьба с гипокинезией в условиях
постельного режима и подготовка больного
к возможно раннему расширению физической
активности.
Лечебная гимнастика
играет также важную психотерапевтическую
роль. После начала занятий лечебной
гимнастикой и изучения реакции больного
на нее (пульс, самочувствие) производится
первое присаживание больного в постели,
свесив ноги, с помощью сестры или
инструктора ЛФК на 5-—10 мин 2-^-3 раза в
день. Больному разъясняют необходимость
строгого соблюдения последовательности
движений конечностей и туловища при
переходе из горизонтального положения
в положение сидя. Инструктор или сестра
должны помогать больному сесть и спустить
ноги с постели и проконтролировать
реакцию больного на данную нагрузку.
Таблица 9
Сроки назначения больным инфарктом миокарда различных степеней активности в зависимости от класса тяжести заболевания
(дни после начала
заболевания).
(По Л.Ф. Николаевой, Д.М. Аронову, Н.А.
Белой)
Ступени | Классы | |||
1-й | 2-й | 3-й | 4-й | |
1А | 1 | 1 | 1 | 1 |
1Б | 2 | 2 | 3 | 3 |
2А | 3-4 | 3-4 | 5-6 | 7-8 |
2Б | 4-5 | 6-7 | 7-8 | 9-10 |
3А | 6-10 | 8-13 | 9-15 | индивидуально |
3Б | 11-15 | 14-16 | 16-18 | индивидуально |
4А | 16-20 | 17-21 | 19-28 | индивидуально |
Б | с | с | с | индивидуально |
Лечебная гимнастика
включает в себя движение в дистальных
отделах конечностей, изометрические
напряжения крупных мышечных групп
нижних конечностей и туловища, статическое
дыхание. Темп выполнения движений
медленный, подчинен дыханию больного.
После окончания каждого упражнения
предусматривается пауза для расслабления
и пассивного отдыха. Они составляют
30—50% времени, затрачиваемого на все
занятие. Продолжительность занятия
10—12 мин. Во время занятия следует следить
за пульсом больного. При увеличении
частоты пульса более чем на 15—20 ударов
делают длительную паузу для отдыха.
Через 2—3 дня успешного выполнения
комплекса можно проводить его повторно
во второй половине дня.
Критерии адекватности
данного комплекса ЛГ: — учащение пульса
не более, чем на 20 ударов; дыхания не
более, чем на 6—9 уд/мин; повышение
систолического давления на 20—40 мм рт.
ст., диастолического — на 10— 12 мм рт.
ст. или же урежение пульса на 10 уд/мин,
снижение АД не более, чем на 10 мм рт. ст.
Ступень 2 включает объем физической
активности больного в период палатного
режима до выхода его в коридор. Перевод
больных на 2-ю ступень осуществляется
в соответствии со сроком болезни и
классом тяжести (см. табл. 9). Вначале на
ступени активности 2 А больной выполняет
комплекс ЛГ № 1 лежа на спине, но число
упражнений увеличивается. Затем больного
переводят на подступень «б», ему разрешают
ходить вначале вокруг кровати, затем
по палате, есть, сидя за столом. Больному
назначается комплекс ЛГ № 2. Основное
назначение комплекса № 2: предупреждение
последствий гиподинамии, щадящая
тренировка кардиореспираторной системы;
подготовка больного к свободному
передвижению по коридору и по лестнице.
Темп упражнений, выполняемых сидя,
постепенно увеличивается, движения в
дистальных отделах конечностей заменяются
движением в проксимальных отделах, что
вовлекает в работу более крупные группы
мышц. После каждого изменения положения
тела следует пассивный отдых.
Продолжительность занятий 15—17 мин.
На подступени 2 Б
больной может проводить утреннюю
гигиеническую гимнастику с некоторыми
упражнениями комплекса ЛГ № 2, больному
разрешаются только настольные игры
(шашки, шахматы и др.), рисование, вышивание,
плетение, макраме и др. В соответствии
с указанными в табл. 9 сроками и при
хорошей переносимости нагрузок ступени
2 Б больного переводят на 3-ю ступень
активности.
У больных в возрасте
61 год и старше или страдавших до настоящего
ИМ артериальной гипертензией, сахарным
диабетом (независимо от возраста) или
уже ранее переносивших ИМ (также
независимо от возраста) указанные сроки
удлиняются на 2 дня.
Ступень 3 включает
период от первого выхода больного в
коридор до выхода его на прогулку на
улицу. Основные задача физической
реабилитации на этой ступени активности:
подготовка больного к полному
самообслуживанию, к выходу на прогулку
на улицу, к дозированной ходьбе в
тренирующем режиме. На подступени 3 А
больному разрешают выходить в коридор,
пользоваться общим туалетом, ходить по
коридору (от 50 до 200 м в 2—3 приема)
медленным шагом (до 70 шагов в 1 минуту).
ЛГ на этой подступени проводят, используя
комплекс упражнений № 2, но количество
повторений каждого упражнения постепенно
увеличивается. Занятия проводятся
индивидуально или малогрупповым методом
с учетом индивидуальной реакции каждого
больного на нагрузку.
При адекватной
реакции на нагрузку подступени 3 А
больных переводят на режим подступени
3 Б. Им разрешают прогулки по коридору
без ограничения расстояний и времени,
свободный режим в пределах отделения,
полное самообслуживание, мытье под
душем. Больные осваивают подъем сначала
на пролет лестницы, а затем на этаж. Этот
вид нагрузки требует тщательности
контроля и осуществляется в присутствии
инструктора ЛФК, который определяет
реакцию больного по пульсу, АД и
самочувствию. На подступени Б значительно
расширяется объем тренирующей нагрузки.
Больному назначают комплекс лечебной
гимнастики № 3.
Основные задачи
ЛГ — подготовить больного к выходу на
прогулку, к дозированной тренировочной
ходьбе и к полному самообслуживанию.
Выполнение комплекса упражнений
способствует щадящей тренировке
сердечно-сосудистой системы. Темп
выполнения упражнений медленный с
постепенным ускорением. Общая
продолжительность занятия — 20—25 мин.
Больным рекомендуется самостоятельно
вьшолнять комплекс ЛГ № 1 в виде утренней
гимнастики или во второй половине дня.
При хорошей реакции
на нагрузки степени активности 3 Б
больных переводят на уровень нагрузок
4 А подступени в соответствии со сроками,
указанными в табл. 9.
Начало ступени
активности 4 знаменуется выходом больного
на улицу. Первая прогулка проводится
под контролем инструктора ЛФК, изучающего
реакцию больного. Больной совершает
прогулку на дистанцию 500—900 м в 1—2 приема
с темпом ходьбы 70, а потом 80 шагов в 1
мин. На ступени активности 4 назначается
комплекс Л Г №4. Основные задачи ЛГ № 4
— подготовить больного к переводу в
местный санаторий для прохождения
второго этапа реабилитации или к выписке
домой под наблюдение участкового врача.
В занятиях используют движение в крупных
суставах конечностей с постепенно
увеличивающейся амплитудой и усилием,
а также для мышц спины и туловища. Темп
выполнения упражнений средний для
движений, не связанных с выраженным
усилием, и медленный для движений,
требующих усилий. Продолжительность
занятий до 30—35 мин. Паузы для отдыха
обязательны, особенно после выраженных
усилий или движений, которые могут
вызвать головокружение. Продолжительность
пауз для отдыха 20—25 % продолжительности
всего занятия.
Особое внимание
следует обращать на самочувствие
больного и его реакцию на нагрузку. При
появлении жалоб на неприятные ощущения
(боль в груди, одышка, усталость и т.д.)
необходимо прекратить или облегчить
технику выполнения упражнений, сократив
число повторений, и дополнительно ввести
дыхательные упражнения. Во время
выполнения упражнений частота сердечных
сокращений (ЧСС) на высоте нагрузки
может достичь 100— 110 уд/мин.
Последующие
подступени 4 Б и 4 В отличаются от
предыдущей наращиванием темпа ходьбы
до 80 шагов/мин и увеличением маршрута
прогулки 2 раза в день до 1—1,5 км. Больной
продолжает заниматься комплексом ЛГ №
4, увеличивая число повторений упражнений
по решению инструктора ЛФК, который
оценивает воздействие нагрузок,
контролируя пульс и самочувствие
больного. Прогулки постепенно увеличиваются
до 2—3 км в день в 2—3 приема, темп ходьбы
— 80—100 шагов/мин.
Уровень нагрузок
ступени 4 В доступен больным до перевода
их в санаторий: примерно до 30-го дня
болезни — больным 1-го класса тяжести;
до 31—45 дня — 2-го класса и 33—46 дня —
3-го; больным 4-го класса тяжести сроки
этого уровня активности назначаются
индивидуально.
В результате
мероприятий по физической реабилитации
к концу пребывания в стационаре больной,
перенесший ИМ, достигает уровня физической
активности, допускающего перевод его
в санаторий, — он может полностью себя
обслуживать, подниматься на 1—2 пролета
лестницы, совершать прогулки на улице
в оптимальном для него темпе (до 2—3 км
в 2—3 приема в день).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
