Кислородотерапия при сердечной недостаточности

Кислородную терапию (далее — КТ) по другому называют оксигенотерапией. При болезнях сердечно-сосудистой системы (ССС) применимы все известные методы: барокамера, кислородный аппарат, баллон или подушка, а также прием кислородного коктейля. В условиях лечебно-профилактического учреждения оптимальным, но и труднее осуществимым остается закрытая кислородная палатка. Баллон или подушка более доступны, но для регулярного или продолжительного применения не совсем удобны. Кислородный концентратор – это мини станция для непрерывного, постоянного обеспечения кислородом с потоками от 1 до 10 литров в минуту. Концентратор производит кислород в неограниченном количестве, отделяя его из окружающего воздуха.
Общие положения
Оксигенотерапия рассматривается, как дополнение к общему лечению ССС, а не в качестве самостоятельной лечебной процедуры. Она призвана насытить кровь кислородом до 90% и выше, а также повысить его доставку к сердечной мышце. Благодаря КТ улучшаются общие газовые значения и снижается артериальное давление.
Регулярность применения КТ в течение полугода помогает снизить проявления кислородного голодания и увеличить оксигенацию сердечной ткани. Улучшается гемодинамика в сердце и сосудах. При хронической сердечной недостаточности поток кислорода может составлять 1-3 литра в минуту. Ночью объем увеличивается на дополнительный литр.
Успешно применяют оксигенотерапию при лечении ишемической болезни сердца. После операций на миокарде возможно насыщение крови кислородом в барокамере под давлением. И после операции Бледэк-Тауссига первые дни больному лучше пролежать в кислородной палатке.
Важное место занимает КТ при наличии врожденных пороков сердца, которые сопровождает цианоз. Даже небольшая физическая нагрузка или эмоциональное напряжение способны вызвать синюшность кожных покровов ребенка. Достаточно непродолжительного вдыхания кислорода для заметного улучшения состояния.
Кислородный концентратор
На смену громоздким кислородным аппаратам первого поколения давно пришел кислородный концентратор. Для страдающих болезнями ССС это мобильное и удобное в эксплуатации устройство оказалось как нельзя кстати. Домашние ингаляции концентрированного оксигена становятся намного доступней и проще.
В зависимости от особенностей болезни или организма больного кардиолог назначит продолжительную КТ или периодические сеансы от получаса до часа в день. Вследствие уменьшения кислородной недостаточности, неизбежной при проблемах с сердцем, снижается одышка и интоксикация организма, нормализуется деятельность миокарда.
Не меньше нужен собственный концентратор в период после операций на тканях сердца. Обеспечение дополнительным кислородом укрепляет иммунитет, ускоряет обменные процессы в клетках. Что благотворно влияет на скорость реабилитации.
Кроме прямого применения в качестве ингалятора концентратор кислорода может быть источником кислорода для приготовления кислородного коктейля. Поэтому наличие его в доме может пригодиться не только больному. Особенно, когда в семье есть дети. Для них КТ по большей части заключается именно в виде коктейлей. Регулярные коктейли не помешают и беременным женщинам. Цель – профилактика кислородной недостаточности плода.
Кислородный коктейль
Кислородный коктейль официально признан с 1963 года. Тогда было впервые экспериментально подтверждено, что пищеварительная система усваивает и газы. С тех пор КТ используют в качестве дополнения в лечении сердечно-сосудистых и других болезней.
Не являясь самостоятельным медикаментозным средством, оксигенный коктейль обладает явно выраженными полезными свойствами. Среди которых:
- насыщение клеток кислородом;
- предотвращение гипоксии;
- оздоравливающее воздействие на ССС;
- налаживание взаимодействия и функционирования остальных систем;
- повышение иммунного барьера, самочувствия и устойчивости к стрессам;
- подъем тонуса и работоспособности.
Кроме того, коктейль уменьшает риск тромбообразования, улучшает динамику крови и метаболизм. Беременным он помогает при тяжелом токсикозе. Кислород улучшает усвоение жизненно-важных веществ, что используют для повышения иммунитета, добавляя витамины в коктейль.
Показания к оксигенотерапии
Проявление сердечной недостаточности (СН) состоит в том, что сердце не справляется с доставкой крови к органам. То есть, даже при нормальном функционировании легких, клетки могут испытывать дефицит кислорода. Когда последний поступает в концентрированном виде, он лучше распределяется по тканям.
Но сама по себе СН – не причина для самолечения оксигенотерапией. Для установления действительной необходимости КТ лечащий врач проконтролирует уровень кислорода пульсоксиметром. И лишь после этого можно надеяться на облегчение основных симптомов СН.
Первым из них является тахикардия. Может проявиться ввиду застоя крови в сосудах, ишемии сердечной мышцы или уменьшения сердечного выброса. Выражается в беспричинном росте ЧСС (от 85-90 в мин.). Таким образом организм пытается повысить скорость кровотока. С целью разгрузить переполненные сосуды и подать кислород к органам, которые ощущают гипоксию.
Процесс очень энергозатратен, к тому же миокард потребляет избыточный оксиген. Чем запускает цепную реакцию, увеличивая нехватку последнего. Дополнительное снабжение кислородом помогает выйти из такого порочного круга.
Ощущение недостатка воздуха, иногда доходящее до удушья традиционно называется одышкой. При сердечной недостаточности она возникает сначала от физических нагрузок, а потом — и в спокойном состоянии. Физиологически это — переизбыток в легочных сосудах крови, которая недостаточно обогащается кислородом. Отчего снижается поступление газа к тканям и органам.
В связи с этим повышается кислотность крови и возбуждается центр дыхания в мозге. Клиническая картина одышки выражается учащенным дыханием: за минуту — больше 18-20 пар «выдох-вдох». Поступление кислорода быстро приводит к нормализации процесса.
Окрашивание кожных покровов в синюшный цвет обозначают медицинским термином «цианоз». Ярко-красный цвет имеет кровь, насыщенная кислородом. Порожденное нарушенным газообменом понижение уровня оксигена влечет потемнение гемоглобина. Из-за чего участки кожи с медленным кровотоком приобретают синюшность.
Роль лечения кислородом в терапии СН возрастает с каждым днем. Даже несмотря на то, что отдельные нюансы прояснить окончательно пока не удается. Клиническая практика показывает, что при различных формах недостаточности, как с гипоксией, так и с аноксией, регулярная КТ улучшает самочувствие пациента и течение заболевания.
Особенно показательно действие вдыхаемого кислорода на больных, которые кроме болезни миокарда страдают от пневмонии и других проблем верхних дыхательных путей. А также — на больных хронической формой СН пожилого возраста. Ниже приводятся итоги специального мед.исследования.
Результаты КТ на лечение больных пожилого возраста
В Астраханской ОКБ No3 провели обследование 95 пожилых пациентов, страдающих сердечной недостаточностью в хронической форме.
пациентов разделили на 4 исследуемые группы. Для участников первой проводилась только традиционная терапия. Больным из второй — базовое лечение дополнили приемом препарата нового поколения «Оксиэнергия». Он улучшает снабжение тканей кислородом. К базисному лечению 3-й группы добавилась КТ. 4-я группа получала все перечисленные терапии.
В 3-й группе заметно уменьшилось количество жалоб на все основные симптомы: сердцебиение, бессонницу, тошноту, ухудшение памяти и другие.
В 4-й группе рост положительных изменений оказался еще значительней. Авторы проведенного исследования пришли к общему мнению: комплексное лечение, сочетающее базовую и оксигенотерапию показывает значительное снижение количества жалоб.
(Ист. Влияние оксигенотерапии на особенности клиники у пожилых больных хронической сердечной недостаточностью. Таженова Н. Н. “Молодой ученый”. 2016. No21.)
Источник
Оксигенотерапия (кислородотерапия) представляет собой лечебный и профилактический метод, предполагающий использование кислорода. Кислород жизненно необходим организму – он отвечает за клеточное дыхание. Оксигенотерапия применяется для возмещения дефицита кислорода в тканях человеческого организма, что важно при гипоксии. Кроме того, кислородотерапия полезна и здоровым людям, проживающим в крупных городах с загрязненной атмосферой, так как нехватка кислорода в воздухе, которым они дышат, негативно сказывается на состоянии их здоровья.

Оксигенотерапия: показания и противопоказания
Оксигенотерапия является проверенным способом, повышающим оксигенацию крови, который начал применяться около двухсот лет назад и, благодаря своей высокой эффективности, продолжает использоваться по сей день. Оксигенотерапия позволяет насытить кислородом не только кровь, но и ткани человеческого организма.
Как любой терапевтический метод, кислородотерапия имеет свои показания и противопоказания.
Проведение оксигенотерапии может быть рекомендовано пациентам со многими заболеваниями. Высокоэффективна подобная процедура для больных с диагнозами «острая или хроническая дыхательная недостаточность» и «обструктивная болезнь легких».
Кроме того, её применение показано пациентам при следующих состояниях:
- отек легких;
- сердечная астма;
- артрит и артроз;
- муковисцидоз;
- черепно-мозговая травма;
- декомпрессионная болезнь;
- метеоризм, связанный с хирургическими вмешательствами на кишечнике
- офтальмологические заболевания;
- приступы удушья, связанные с аллергическими реакциями.
Оксигенотерапия способствует быстрому восстановлению после химиотерапии, интоксикации алкоголем и отравлении угарным газом.
Проведение оксигенотерапии противопоказано пациентам с гиповентиляцией и гиперкапнией – состояниями, развитие которых провоцируется нарушениями легочной функции и сопровождаемыми стремительным возрастанием показателя углекислого газа в крови. Применение данной процедуры в таких ситуациях грозит развитием отека головного мозга, и, следовательно, увеличением вероятности смертельного исхода.
Еще одним противопоказанием к проведению оксигенотерапии является легочное кровотечение.
Оксигенотерапия: методы проведения процедуры
В центре терапии больницы Юсупова оксигенотерапия проводится двумя способами:
- ингаляционным – при проведении данной процедуры используются кислородные маски, носовые катетеры, специальные трубки, применение которых обеспечивает поступление кислорода в организм человека через дыхательные пути;
- неингаляционным – с использованием всех остальных путей введения: энтерального, внутривенного, подкожного и пр.
Процедура, как правило, предполагает использование не чистого кислорода (ввиду его токсичности), а газовых смесей с содержанием кислорода до 90%.
Оксигенотерапия при преэклампсии
Преэклампсия является тяжелой формой гестоза, для которой характерны: повышение артериального давления, обнаружение белка в моче, развитие отечности, головные боли, тошнота, рвота, раздражительность, вялость, желтуха, снижение уровня тромбоцитов, нарушение деятельности ЦНС, печени и другие тяжелые симптомы.
Данное состояние представляет собой серьезную угрозу для жизни беременной женщины и плода, так как может сопровождаться серьезными осложнениями: гипертоническим кризом, преждевременной отслойкой плаценты, задержкой развития плода, острой почечной недостаточностью, отеком головного мозга, отеком легких, кровоизлияниями в надпочечники и другие органы, а также развитием эклампсии с высокой вероятностью летального исхода.
Одним из мероприятий, которое применяется для лечения преэклампсии, является оксигенотерапия, позволяющая значительно улучшить состояние пациентки и предотвратить развитие гипоксии у плода. Поэтому преэклампсия является одним из важнейших показаний к проведению кислородотерапии.
Техника оксигенотерапии, алгоритм выполнения процедуры
Техника проведения оксигенотерапии зависит от приспособлений и инструментов, которые используются в ходе процедуры. Однако общий алгоритм действий состоит из следующих мероприятий:
- предварительной подготовки оборудования и пациента;
- подачи кислорода;
- постоянного контроля за состоянием пациента;
- ухода и наблюдения за больным после проведения процедуры.
Специалисты центра терапии больницы Юсупова гарантируют высокое качество проведения оксигенотерапии, с четким соблюдением алгоритма её выполнения от подготовительного до завершающего этапа, что обеспечивает высокую эффективность и абсолютную безопасность процедуры.
Наиболее распространенный ингаляционный путь введения кислорода – через носовой катетер. Следующими по популярности являются пути введения с использованием кислородной маски и кислородной подушки.
Оксигенотерапия: алгоритм выполнения процедуры через носовой катетер
При проведении оксигенотерапии с использованием носового катетера следует придерживаться следующих четких правил:
- принятие пациентом удобной позы;
- проверка врачом исправности оборудования (во избежание утечки кислорода и создания пожароопасной ситуации);
- введение стерилизованного, смазанного вазелином катетера с условием его визуализации в зеве пациента. Закрепление его наружного конца на виске и щеке больного;
- пальпация катетера, что позволяет проверить правильность его установки;
- запуск подачи кислорода;
- замена катетера (при необходимости), чередование ноздрей;
- наблюдение за состоянием пациента после окончания процедуры и оказание экстренной помощи в случае его ухудшения.
Оксигенотерапия: алгоритм выполнения процедуры через кислородную маску
Процедура с использованием кислородной маски требует соблюдения следующих правил:
- присоединение маски к оборудованию, проверка герметичности соединения;
- подключение прибора;
- накладывание маски на лицо больного, закрепление её на затылке;
- проверка степени прилегания маски к коже пациента.
Оксигенотерапия: алгоритм выполнения процедуры через кислородную подушку
Для выполнения кислородотерапии с использованием кислородной подушки существует следующий алгоритм действий:
- соединение кислородной подушки с баллоном;
- наполнение подушки кислородом, закрепление на её кране мундштука после наполнения кислородом;
- расположение мундштука на расстоянии 5 см от ротовой полости больного, открытие крана подушки;
- повторное наполнение подушки после того, как кислород в ней закончился.
Оксигенотерапия: алгоритм выполнения процедуры в барокамере
Одним из наиболее современных и эффективных способов оксигенотерапии является гипербарическая оксигенация, которая предполагает нахождение пациента в кислородной барокамере.
Для её проведения также существуют несложные правила:
- удобное расположение пациента в кислородной барокамере;
- запуск процесса подачи кислорода под повышенным давлением.
Оксигенотерапия: алгоритм выполнения процедуры внутривенно
Самым популярным неингаляционным методом кислородотерапии является внутривенный, требующий соблюдения следующих правил:
- укладывание пациента на кушетку;
- внутривенное введение в организм пациента через капельницу физраствора, обогащенного озоном и перекисью водорода.
Применение данного способа чаще всего назначается для лечения и профилактики большинства известных патологий. Он может использоваться даже женщинам в период беременности, так как позволяет предотвратить развитие гипоксии у плода.

Кислородотерапия в домашних условиях
Для того, чтобы иметь возможность проводить оксигенотерапию в домашних условиях, необходим портативный аппарат оксигенотерапии. Купить концентратор кислорода, кислородную маску или назальные канюли к нему на сегодняшний день не представляет особого труда, это можно сделать и в магазине медицинской техники, и на специализированном сайте в интернете.
Кислородотерапия в домашних условиях имеет ряд преимуществ. По сравнению с кислородными баллонами концентраторы кислорода намного безопаснее. Кроме того, многие продавцы медицинского оборудования предоставляют их в аренду, так как купить кислородные концентраты по карману не всем людям.
Преимущества оксигенотерапии в больнице Юсупова
Оксигенотерапия является эффективным методом насыщения крови кислородом, что необходимо при многих заболеваниях. Одним из достоинств процедуры является отсутствие осложнений после её проведения. Кроме того, оксигенотерапия способствует укреплению иммунитета, нормализации артериального давления, улучшению метаболизма, усилению регенерации ткани, улучшению микроциркуляции тканей и обмена веществ в клетках.
Оксигенотерапия применяется в центре терапии Юсуповской больницы как в лечебных, так и в профилактических целях. Перед проведением процедуры пациенту необходима консультация врача-пульмонолога, который определит, насколько необходима в каждом конкретном случае кислородотерапия, показания и противопоказания к её проведению и подберет наиболее подходящий вид процедуры (ингаляционный, неингаляционный, либо наиболее эффективный – с помощью гипербарической барокамеры). Прием ведут ведущие пульмонологи Москвы – доктор медицинских наук, профессор Александр Вячеславович Аверьянов и кандидат медицинских наук Александр Евгеньевич Шуганов. Записаться на консультацию можно на сайте клиники.
Источник

Сердечная недостаточность – это патологическое состояние, возникающее при снижении сократительной функции сердца, приводящее к застою крови в органах и тканях и дефициту кислорода.
Классификация сердечной недостаточности
- 1) Острая сердечная недостаточность *
- 2) Хроническая сердечная недостаточность
* Поскольку острая сердечная недостаточность – неотложное, скоротечно развивающееся состояние, требующее реанимационных мероприятий, в этой статье мы не будем специально его подробно освещать. Далее мы рассмотрим хроническую сердечную недостаточность, которая развивается медленно и может приносить страдания пациенту на протяжении многих лет.
- • Правожелудочковая – при преимущественном нарушении деятельности правого желудочка сердца.
- • Левожелудочковая – при преимущественном нарушении деятельности левого желудочка сердца.
Классификация сердечной недостаточности предложенная Н. Д. Стражеско и соавторами.
- • Стадия I – начальная: скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке в виде одышки, тахикардии, повышенной утомляемости. В покое гемодинамика и функция органов не изменены, трудоспособность понижена.
- • Стадия II А – слабовыраженные нарушения гемодинамики в большом и малом круге кровообращения возникающие при нагрузке;
- • Стадия II Б – глубокие нарушения гемодинамики и в большом, и в малом круге кровообращения возникающие в покое. Появляются выраженные отеки, скопление жидкости в полостях тела.
- • Стадия III – конечная с тяжелыми нарушениями гемодинамики, стойкими нарушениями обмена веществ и функции всех органов, развитием необратимых изменений структуры органов и тканей, потерей трудоспособности.
Классификация сердечной недостаточности предложенная Нью- Йоркской кардиологической ассоциацией.
- • Класс 1. Нет ограничений физической активности и влияния на качество жизни пациента.
- • Класс 2. Слабые ограничения физической активности и полное отсутствие неудобств во время отдыха.
- • Класс 3. Ощутимое снижение работоспособности, симптомы исчезают во время отдыха.
- • Класс 4. Полная или частичная потеря работоспособности, симптомы сердечной недостаточности и боль в груди проявляются даже во время отдыха.
Обе классификации обязательны к применению на территории России!
Причины возникновения и механизмы развития
К основным механизмам, приводящим к развитию ХСН, относятся:
Первая причина, приводящая к сердечной недостаточности – пороки сердца. В зависимости от вида порока сердца может происходить либо нарушение наполнения сердца кровью для дальнейшей ее «перекачки» по организму, либо нарушение изгнания крови из сердца. В любом случае происходит застой крови в сосудах и кислородное голодание в тканях.
Вторая причина развития сердечной недостаточности кроется в нарушении сократительной способности миокарда. Это самая частая причина сердечной недостаточности. Например, инфаркт миокарда, кардиосклероз, миокардит не позволяют сердечной мышце полноценно сокращаться, а следовательно поддерживать нормальную гемодинамику (кровоток).
Третья причина сердечной недостаточности кроется в сдавлении сердца из вне. Наиболее частой причиной сдавления становится перикардит (выпотной или слипчивый), опухоли, лимфатические узлы, деформация грудной клетки.
Кроме того, возможен вариант развития сердечной недостаточности у больных с гипертонической болезнью, когда происходит перегрузка сердца большим объемом крови, который сердце не успевает «перекачивать».
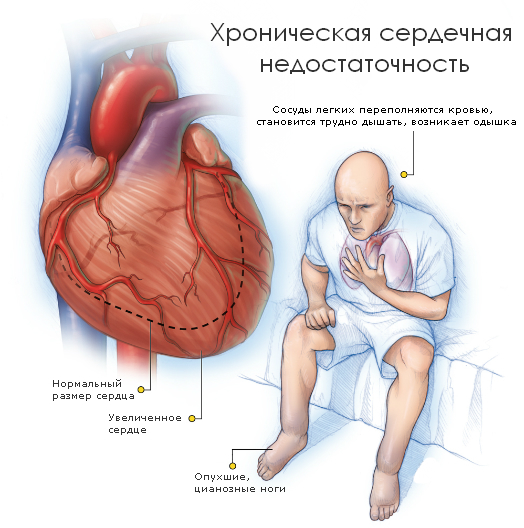
Признаки и симптомы сердечной недостаточности и объяснение их развития (клинические проявления)
Основными клиническими проявлениями ХСН служат тахикардия, одышка, цианоз, отеки, увеличение печени.
Тахикардия – постоянный симптом сердечной недостаточности. Возникает вследствие ишемии миокарда, снижения сердечного выброса и (или) застоя крови в сосудах легких. Тахикардия проявляется учащением сердечных сокращений (более 85-90 сокращений в минуту в покое). Физиологический смысл тахикардии заключен в попытках организма ускорить кровоток и обеспечить «разгрузку» переполненных кровью сосудов и улучшении питания тканей не получающих кислород. Тахикардия очень энергетически затратна для организма, кроме того происходит избыточное потребление кислорода сердечной мышцей, а следовательно запускается порочный круг частично выйти из которого можно либо эффективно компенсируя затраты организма на работу сердца, либо устраняя причины развития сердечной недостаточности.
Одышка (ощущение нехватки воздуха, вплоть до удушья) – постоянный симптом. Одышка начинает беспокоить пациентов вначале при физической нагрузке, а затем и в покое. Причины развития одышки при сердечной недостаточности – переполнение сосудов легких кровью, нарушение обогащения крови кислородом в легких и снижение поступления кислорода в ткани и органы. Следствием дыхательной недостаточности становится повышение кислотности крови и стимуляция дыхательного центра головного мозга. Клинически одышка проявляется учащением дыхания более 18-20 циклов «вдох-выдох» в 1 минуту. Дефицит кислорода в организме при сердечной недостаточности, а так же нарушение циркуляции крови в тканях приводят к еще нескольким симптомам цианозу и отекам.
Цианоз (окрашивание тканей в синюшный цвет). Богатая кислородом кровь имеет ярко красный цвет. Снижение содержания кислорода в крови, возникшее за счет нарушения газообмена в легких изменяет цвет гемоглобина ба более темный. Поэтому ткани тела в которых кровоток замедленный приобретают синюшную окраску. Цианоз свидетельствует о тяжелых гемодинамических нарушениях в легких и во всем организме.
Отеки – возникают за счет повышения гидростатического давления в сосудах, а впоследствии и за счет электролитного дисбаланса. Организм старается снизить гидростатическое давление, «сбрасывая» жидкую часть крови из сосудов в ткани и полости. Сердечные отеки на ранних стадиях сердечной недостаточности появляются к вечеру. Но по мере прогрессии заболевания не исчезают вовсе. Характерной особенностью сердечных отеков является их «способность к перемещению». Например, когда пациент сидит, отеки возникают в нижней части туловища, если пациент ложится, то перемещаются на спину, на бок и т.д. Скопление жидкости в полости перикарда и в плевральных полостях усугубляет тяжесть состояния пациента, усиливая одышку и остальные признаки сердечной недостаточности.
Кроме того, к симптомам сердечной недостаточности относят:
- • Увеличение печени
- • Повышение количества эритроцитов в крови
- • Набухание вен на висках, шее
Диагностика сердечной недостаточности
Все выше названные симптомы нельзя считать патогномоничными (т.е. характерными для какого то одного конкретного заболевания), а следовательно при появлении их необходимо немедленно обратится к врачу.
Для диагностики сердечной недостаточности используют различные диагностические методики, большая часть которых функциональные.
- • Электрокардиография (ЭКГ) – рутинный метод диагностики, с которого начинается обследование кардиологического больного
- • Электрокардиография (ЭКГ)
- • Электрокардиография (ЭКГ)
- • Электрокардиография (ЭКГ)
- • Эхокардиография – позволяет оценить важнейшие показатели работы сердца, оценить структуру клапанного аппарата, оценить сократимость миокарда, посчитать показатели внутрисердечного кровотока и т.д.
- • Холтеровское мониторирование – позволяет оценить суточный сердечный ритм
- • Велоэргометрия (трэд мил) – оценивает деятельность сердца и легких во время различных режимов нагрузок
Это далеко не полный перечень обследований, выполняемых для диагностики и дифференциальной диагностики сердечной недостаточности.
Лечение сердечной недостаточности
После выявления причины сердечной недостаточности необходимо их устранить. Основные направления борьбы:
- • Хирургическое лечение пороков сердца и сосудов
- • Коррекция артериального давления
- • Восстановление сердечного ритма (медикаментозно или имплантация кардиостимулятора)
- • Восстановление кровотока в коронарных артериях (стентирование, аорто-коронарное шунтирование)
К сожалению, не всегда (по разным причинам), удается радикально повлиять на причину сердечной недостаточности, и тогда лечебные мероприятия сводятся к поддерживающей медикаментозной терапии и кислородотерапии. Доказано, что длительная кислородотерапия позволяет уменьшить давление крови в легочной артерии, и уменьшает тем самым тяжесть сердечной недостаточности. Кроме того, лечение в ряде случаев кислородотерапия становится единственным эффективным средством в борьбе с сердечной недостаточностью, а так же уменьшением проявлений кислородного голодания тканей.
Опытные врачи в этом случае предлагают воспользоваться кислородным аппаратом, получивший название кислородный концентратор. С его помощью можно более эффективно проводить сеансы длительной кислородной терапии (т. е. дышать высококонцентрированным медицинским кислородом не менее 15 часов в сутки, на протяжении нескольких месяцев лечения).
——————————————————————————————————
Статью подготовил Гершевич Вадим Михайлович
(врач торакальный хирург, кандидат медицинских наук).
Какой кислородный концентратор выбрать для кислородной терапии при сердечной недостаточности?
Абсолютными лидерами по классу надежности и доверия опытных врачей-специалистов являются кислородные концентраторы, произведенные в Германии.
Основными достоинствами этих аппаратов являются: высокая надежность, стабильность работы, продолжительный срок службы, самый низкий уровень шума, высококачественная система фильтрации, наличие самых последних разработок в системе сигнального оповещения.
• Bitmos OXY 5000 5L
• Bitmos OXY 6000 5L
• Bitmos OXY 6000 6L
• Weinmann OXYMAT 3
• Invacare PerfectO2
Условно, на второе место можно поставить кислородные аппараты, производимые в США. Они мало чем уступают по основным характеристикам немецким аппаратам, но, пожалуй, самый главный их минус – это цена покупки. Хотя нельзя не отметить вес американских приборов, они самые легкие в классе стационарных кислородных концентраторов (вес некоторых моделей аппаратов достигает всего лишь 13,6 кг.).
• Nidek Nuvo Lite
• Nidek Mark 5 Nuvo 8
• DeVilbiss 525
• PHILIPS Respironics EverFlo
• AirSep VisionAire
Из числа бюджетных моделей кислородных концентраторов, рекомендуем обратить внимание на надежные приборы, разработанные и произведенные в Китае торговой марки Армед (Armed).
Главный плюс этих аппаратов Главный плюс этих аппаратов – это их низкая цена по сравнению с западными кислородными аппаратами.
• Armed 7F-3L
• Armed 7F-3A
• Armed 7F-5L
• Armed 7F-5L mini
Для ценителей дополнительного комфорта перемещения и желания к максимально мобильному образу жизни, рекомендуем обратить внимание на приобретение самых удобных и компактных портативных кислородных концентраторов.
Пациенты, которые используют эти портативные кислородные концентраторы, имеют полную свободу передвижений. Аппарат можно повесить на плечо, либо перевозить при помощи удобной тележки. Портативные кислородные концентраторы так же используются как автономный источник подачи кислорода пациенту на дому, который нуждается в непрерывной кислородной терапии, но по каким то причинам у него дома возникают перебои с электроэнергией. На западе многие пациенты уже постепенно отказываются от стационарных кислородных концентраторов, предпочтя им данные аппараты:
• AirSep LifeStyle
• AirSep FreeStyle
• DeVilbiss iGo
• Invacare SOLO2
• PHILIPS Respironics EverGo
• Invacare XPO2
Просто позвоните нам сейчас по телефону бесплатной линии 8 800 100 75 76 и мы с радостью поможем Вам в выборе аппарата, квалифицированно проконсультируем и ответим на все интересующие Вас вопросы.<
Источник
