Категории риска инфаркта миокарда

Инфаркт миокарда – самое тяжелое проявление ишемической болезни сердца, развивающееся на фоне атеросклероза.
Инфаркт миокарда – некроз сердечной мышцы, развивающийся из-за прекращения кровотока в коронарной артерии вследствие ее тромбоза или эмболии, реже – в результате длительного спазма.
Миокард – это сердечная мышца. Кровоток в ней обеспечивается венечной (коронарной) артерией – три ее основных ветви (правая, левая передняя и левая задняя). Атеросклероз, как системный процесс, не обходит своим вниманием коронарную артерию. Образование склеротических бляшек в просвете венечных артерий препятствует нормальному кровотоку и снабжению миокарда кислородом.Либо какую-нибудь из них закупоривает кровяной сгусток – тромб, то участок сердца, который она питает, также остается без кровоснабжения, а значит, без кислорода. На голодном пайке клетки миокарда могут прожить лишь 20–30 минут, потом они гибнут, и возникает инфаркт – участок омертвения сердечной ткани (некроз). На пострадавшем месте остается рубец.
Причины инфаркта миокарда
Непосредственной причиной инфаркта миокарда является остро возникшее, внезапное прекращение кровотока в системе коронарной артерии, в одной или нескольких ее ветвях. Закупорка ветви коронарной артерии может быть вызвана ее тромбозом, реже эмболией или длительным (более получаса) стойким спазмом коронарной артерии.
Инфаркт миокарда является одним из проявлений ишемической болезни сердца. Поражение коронарной артерии в результате атеросклероза приводит к образованию на стенке сосуда склеротической бляшки и ее увеличению. Атеросклеротическая бляшка перекрывает просвет коронарной артерии, вызывая прогрессирующую ишемию соответствующего участка миокарда. Таким образом создаются условия для тромбоза и тромбоэмболии, полного прекращения кровотока в пораженной артерии и некроза (инфаркта) миокарда.
Факторы риска инфаркта миокарда
Наличие хотя бы одного из факторов риска реально увеличивает вероятность знакомства с инфарктом миокарда, причем присоединение каждого нового фактора риска повышает ее в геометрической прогрессии.
Факторы риска при инфаркте миокарда можно разделить на три категории:
Устранение факторов достоверно уменьшает риск развития инфаркта миокарда:
- курение;
- гиперхолестеринемия с высоким уровнем липопротеинов низкой плотности;
- артериальная гипертония.
Коррекция факторов с большой вероятностью снижает риск развития инфаркта миокарда:
- сахарный диабет;
- высокий уровень глюкозы в крови;
- низкая физическая активность (гиподинамия);
- избыточная масса тела.
Факторы не могут быть устранены или влияние на них не приводит к снижению риска развития инфаркта:
- пол (мужчины более подвержены развитию ИБС);
- возраст (учащение и отягощение заболеваний сердца с возрастом);
- наследственность (наличие болезней сердца у родственников).
Симптомы инфаркта миокарда
Основной симптом острого инфаркта миокарда – сильная боль в области сердца, обычно за грудиной. Инфарктная боль в состоянии покоя давит, жжет, может отдавать в руку, плечо, спину, челюсть, шею. При стенокардии подобная боль возникает во время нагрузки, а при инфаркте она начинается в покое и не проходит после принятых одна за другой трех таблеток нитроглицерина (по 1 таблетке под язык через каждые 5 минут). При наличии этих признаков следует немедленно вызвать скорую помощь. Умение терпеть в данном случае – опасный враг. Боль может быть настолько сильной, что вызывает кардиогенный шок с резким падением артериального давления и потерей сознания.
Иногда заболевание проявляет себя рвотой или неприятными ощущениями в желудке, перебоями в сердце или затруднением дыхания, потерей сознания. Случается, что инфаркт проходит незаметно. Человек перенес болезнь, даже не зная об этом. Так называемая безболевая форма инфаркта миокарда чаще встречается у людей, страдающих сахарным диабетом.
Развитие инфаркта миокарда может вызвать и другие симптомы:
- нарушения сердечного ритма;
- одышка с частым поверхностным дыханием;
- слабый пульс;
- слабость;
- потливость;
- бледность кожных покровов;
- тошнота;
- резкое повышение артериального давления с последующим его снижением.
Осложнения инфаркта миокарда
По времени развития осложнений инфаркта миокарда различают ранние (в первые часы) и поздние осложнения (развивающиеся через две недели).
- нарушение ритма и проводимости;
- нарушение насосной функции сердца (острая лево-, правожелудочковая недостаточность, аневризма, расширение зоны инфаркта);
- другие осложнения (эпистенокардический перикардит, тромбоэмболии, ранняя постинфарктная стенокардия, синдром Дресслера).
Прогноз
Пациенты с инфарктом миокарда требуют к себе самого серьезного отношения в связи с тяжелым прогнозом этого заболевания. Около трети инфарктов заканчиваются смертью пациентов еще до госпитализации в течение первого часа с момента появления симптомов. Смертность в течение первых четырех недель составляет от 13 до 28%, до 10% больных умирают в течение первого года после инфаркта.
В зависимости от степени поражения миокарда инфаркт разделяют на крупноочаговый, при котором некроз распространяется на всю толщину сердечной мышцы, и мелкоочаговый. Более опасен крупноочаговый инфаркт передней стенки миокарда. При инфаркте задней или боковой стенки последствия не столь тяжелы. Рубец на сердечной мышце остается на всю жизнь. Рассосаться он не может, и о перенесенном инфаркте сердце помнит всегда.
Восстановление кровотока в коронарных артериях в ранние сроки (в первые сутки развития инфаркта) делают прогноз более благоприятным. Прогноз исхода инфаркта зависит от распространенности поражения миокарда, тяжести его течения, возраста больного, развития у него осложнений. Но в любом случае на прогноз заболевания влияет своевременность начала лечения и адекватность проводимой терапии.
Диагностика инфаркта миокарда
При первых признаках инфаркта миокарда и даже всего лишь при подозрении на его развитие следует вызвать скорую помощь, обеспечить больному покой, лежачее положение и прием нитроглицерина.
Изменения, происходящие при инфаркте, хорошо видны на электрокардиограмме.
Анализы:
- общий анализ крови;
- биохимический анализ крови (определение признаков воспаления и повреждения – кардиотропных белков);
- анализ крови на холестерин крови;
- липидный профиль;
- анализ крови на сахар;
- коагулограмма (оценка состояния свертывающей системы крови).
Биохимические показатели при инфаркте миокарда определяются многократно для оценки динамики их состояния.
Инструментальные исследования:
- электрокардиография (ЭКГ)
- УЗИ сердца (Эхо-КГ);
- коронарография, которая часто проводится одновременно с внутрисосудистым тромболизисом (разрушение внутрисосудистого тромба).
При выписке из стационара больному проводится велоэргометрия или тредмил-тест для определения функционального состояния миокарда.
Лечение и реабилитация при инфаркте миокарда
Для того чтобы не рисковать, при малейшем подозрении на инфаркт врачи отправляют человека в реанимационное отделение больницы. И чем быстрее, тем лучше. Ведь только в течение первых нескольких часов, вводя специальные препараты, можно растворить свежий тромб и восстановить кровоток в коронарной артерии. Затем следует позаботиться о предотвращении образования новых тромбов. Для этого используют лекарства, замедляющие свертывание крови. Одно из самых надежных средств – ацетилсалициловая кислота, т. е. обычный аспирин. Он уменьшает частоту осложнений и продлевает жизнь людям, перенесшим инфаркт. Часто для лечения применяют бета-адреноблокаторы. Эти препараты сокращают потребность миокарда в кислороде, а значит, спасают клетки сердечной мышцы от гибели, уменьшают размеры некроза. Одновременно они делают работу сердца более экономной, что при инфаркте очень важно. При неэффективности лекарственной терапии используют так называемые инвазивные методы, в частности коронарную баллонную ангиопластику.
В первые дни заболевания обязателен строгий постельный режим. В это время поврежденное сердце может не выдержать даже минимальной нагрузки. Раньше человек, перенесший инфаркт, не поднимался с кровати несколько недель. Сегодня срок постельного режима значительно сокращен. Но все равно, хотя бы трое суток после инфаркта надо лежать в постели под присмотром врачей. Затем разрешается сидеть, позже вставать, ходить. Начинается выздоровление, адаптация к новой постинфарктной жизни.
Nota Bene!
Лечение инфаркта стволовыми клетками проходит этап активных исследований. Клинические испытания еще не проводились, однако в опытах на животных стволовые клетки оказывают положительный эффект. Специалисты считают, что терапия стволовыми клетками позволит существенно улучшить прогноз при остром инфаркте миокарда.
Профилактика инфаркта миокарда
- антитромботическая терапия аспирином или его аналогами снижает риск рецидива инфаркта миокарда;
- бета-блокаторы назначают пациентам, у которых имеется нарушение функции левого желудочка;
- терапия препаратами, снижающими уровень холестерина в крови (статины);
- прием полиненасыщенных жирных кислот;
- ингибиторы ангиотензин-превращающего фактора.
Интересный факт
Существует заблуждение, что после инфаркта следует максимально снизить физическую активность. При инфаркте миокарда ограничение физической активности необходимо в первые часы и дни с момента возникновения инфаркта, что позволяет снизить нагрузки на пораженный миокард. Однако ранняя активизация больного в сочетании с лечебной физкультурой значительно облегчают реабилитацию и снижают риск возможных осложнений. Отсутствие нагрузки повышает риск повторного инфаркта.
Эксперты: Баргер С. И., кандидат медицинских наук, кардиолог Давид Дундуа, кандидат медицинских наук, кардиолог
Подготовлено по материалам
- Иньков А. Н. ИБС. – Ростов н/Д: Феникс, 2000. – 96 с.
- Калинина А. Г., Поздняков Ю. М., Еганян Р. А. Стабильная стенокардия. – М.: ГЭОТАР-Медиа, 2010. – 176 с.
- Поллок М. Л., Шмидт Д. Х. Заболевания сердца и реабилитация. – Киев: Олимпийская литература, 2000. – 408 с.
- Фадеев П. А. Инфаркт миокарда. – М.: Оникс, 2007. – 128 с.
Источник
Ишемическая болезнь сердца (ИБС) сегодня широко распространена в разных странах на разных континентах. Она имеет несколько клинических форм, таких, например, как инфаркт миокарда. При этом заболевании происходит некроз (отмирание) небольшой части сердечной мышцы (миокарда).
Основная причина процесса – недостаточное кровоснабжение – абсолютное или относительное – этого органа. Поскольку существует множество факторов риска получить данный диагноз, то специалисты объединили их в категории факторов инфаркта миокарда.
Что такое факторы риска?
На развитие любой болезни, в том числе и инфаркта миокарда, влияют разные факторы, способные ускорять течение заболевания. Можно ли как-то воздействовать на них? Действительно, некоторые из них поддаются влиянию извне, другие – нет. Например, такие факторы, как принадлежность к полу, определенный генотип заложены самой природой, и их изменить нельзя. Сюда же относят генетическую предрасположенность или возраст.
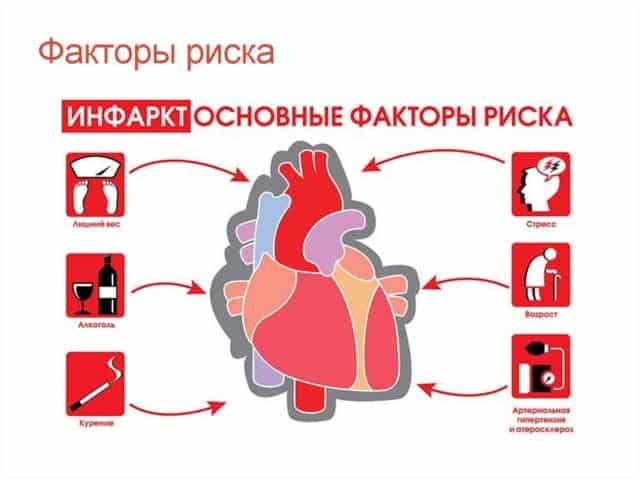
Но существуют и другие, которые человек может ослабить. Такие факторы риска инфаркта миокарда, как, например, курение, лишние килограммы или малоподвижный образ жизни, можно отрегулировать самостоятельно. И это будет первый шаг к здоровью сердца. Всегда легче предупредить болезнь, чем лечить ее.
От инфаркта миокарда часто умирают люди в большинстве развитых стран. В среднем среди 1 миллион заболевших приходится 300 000 случаев летального исхода. К сожалению, это не радующая статистика. Это пища для размышлений и поиска ответа на вопросы:
- Почему половина людей, которых не смогли спасти, умерла в первый час от начала развития заболевания?
- Как повлиять на основные факторы риска?
- Как уменьшить процент заболевших и умерших людей?
- Что может сделать человек самостоятельно, чтобы избежать развития болезни с возрастом?
По данным медицинских исследований, распространенность этого диагноза среди мужчин выше в 5 раз, чем среди женщин. Так, на каждые 100 000 людей получают диагноз «инфаркт миокарда» 100 женщин и 500 представителей сильного пола.
Эту болезнь можно назвать возрастной, потому что все факторы риска при инфаркте миокарда – это результат возрастных изменений, происходящих в организме человека. В молодом возрасте степень зашлакованности сосудов еще очень мала или практически отсутствует, да и сердце еще в состоянии активно работать, кровоснабжение его находится в норме.
Что же может спровоцировать болезнь сердца? Это так называемые факторы риска развития инфаркта миокарда. Этот термин обозначает характерные для конкретного человека или целой народности факторы, которые увеличивают риск начала и развития патологии. Они могут отличаться у людей, поэтому к каждому больному надо подходить индивидуально.
Классификация причин заболевания
Результаты клинических испытаний последних лет показали, что работа по устранению или коррекции факторов может привести к таким результатам:
- снизить их пагубное влияние на состояние здоровья человека и течение болезни;
- значительно уменьшить процент смертности при инфаркте.
Американские кардиологи разработали целую систему факторов, объединив их в категории. Таким образом, выделяют 4 категории факторов риска этой патологии:
Что же включают в себя эти категории?
Категория 1
Устранение предпосылок, составляющих эту категорию, значительно уменьшает риск развития инфаркта. К ним относятся:
- курение;
- высокое давление;
- повышенный уровень холестерина.
 Из-за курения, даже пассивного, люди страдают сердечно-сосудистыми заболеваниями, смертность среди них увеличивается на 50%.
Из-за курения, даже пассивного, люди страдают сердечно-сосудистыми заболеваниями, смертность среди них увеличивается на 50%.
Чем старше человек и чем больше сигарет он выкуривает в день, тем большая вероятность того, что он обречен на патологию сердца и сосудов. Виной всему никотин, аммиак, бензол и другие газы, которые попадают в легкие. В результате:
- увеличивается склеиваемость тромбоцитов;
- прогрессирует атеросклеротический процесс;
- в кровь поступают вредные вещества;
- происходит спазм коронарных артерий.
Как показали исследования китайских ученых, каждый четвертый, кто вынужден вдыхать дым от сигарет, может заболеть. Кто хочет прожить на 7 лет дольше и без проблем с сердцем, должен бросить курить.
Больные артериальной гипертензией имеют большую вероятность получить диагноз – инфаркт. Поэтому данной категории людей необходимо своевременно получать медицинскую помощь и следить за своим давлением.
Повышение уровня холестерина обусловлено тем, что липиды – это основа клеток стенок сосудов, но их должно быть в меру, ведь они выполняют важные функции в организме. Но если их количество увеличивается на 1%, то сразу появляется угроза инфаркта. Здесь нужно лечение, направленное на снижение их количества в крови. Это хорошая профилактическая мера.
При атеросклерозе и гипертонии нарушается работа почек, прогрессирует их недостаточность, человек страдает от отеков. Это часто приводит к инфаркту и осложняет его течение.
Категория 2
Эту категорию составляют:
- сахарный диабет;
- гиподинамия;
- избыточный вес;
- менопауза.
Если человек болен сахарным диабетом, он в 2 раза чаще может получить инфаркт миокарда, причем такие пациенты входят в особую группу риска, потому что прогноз, касающийся течения заболевания, у них неблагоприятный. Есть данные о том, что у всех диабетиков «со стажем» активно развивается атеросклероз, который часто является причиной инфаркта.
Опасен для здоровья и жизни не столько сам диабет, сколько количество глюкозы в крови натощак. Последствия ее избытка такие:
- Избыток обычно откладывается на стенках сосудов.
- Просвет сосуда становится более узким.
- Увеличивается свертываемость крови, она загустевает.
- Сердце начинает страдать от недостаточного поступления крови, а значит, кислорода.
 Если вспомнить, что диабетики еще и страдают от повышенного давления, то такое количество факторов риска делает эту группу людей обреченными на инфаркт.
Если вспомнить, что диабетики еще и страдают от повышенного давления, то такое количество факторов риска делает эту группу людей обреченными на инфаркт.
Практически отсутствие физической активности сегодня стало большой проблемой, недаром оно получило второе название – болезнь нового века. Это объясняется тем фактом, что многие сферы жизни обрекли человека на сидячий за компьютером образ существования.
Практически целый день проведя в одной позе, человек не замечает, что в организме происходят патологические изменения:
- атрофируются мышцы;
- нарушается обмен веществ;
- набирается лишний вес;
- нарушается жировой обмен и развивается атеросклероз;
- появляются проблемы в работе головного мозга;
- человек становится эмоционально нестабильным.
Гиподинамия нарушает обмен веществ, поэтому лишний вес и нагрузка на сердце возрастают. Чем больше килограмм, тем больше степень ожирения человека, а это создает проблему кровоснабжения сердечной мышцы.
ВОЗ отмечает, что 10% смертей связаны с последствиями малоподвижного образа жизни и что эта проблема стала уже эпидемией, поскольку гиподинамия приводит к серьезным нарушениям в работе сердца, печени, желудочно-кишечного тракта и нервной системы.
Во время менопаузы у представительниц прекрасного пола возрастает риск получить инфаркт, потому что у них происходят изменения в работе сердца и сосудов. Это приводит к развитию атеросклероза.
Категория 3
К ней относят частое употребление алкоголя в больших количествах и качество питания.
 Злоупотребляя спиртными напитками и безразмерно поедая жирную калорийную пищу, вы рискуете лишить сосуды эластичности.
Злоупотребляя спиртными напитками и безразмерно поедая жирную калорийную пищу, вы рискуете лишить сосуды эластичности.
Немаловажный фактор развития этой патологии – психоэмоциональная неустойчивость. Частые тревоги, волнения, неумение управлять эмоциями (психологические взрывы) и держать себя в руках в критических ситуациях, гнев, депрессивные состояния – вот путь к резкому выбросу в кровь катехоламинов (например, адреналина), а это увеличивает потребность сердечной мышцы в кислороде.
Сердце начинает биться чаще, давление повышается, в результате развивается ишемия, провоцирующая инфаркт.
Категория 4
Эту категорию составляют такие факторы, как возраст, половая принадлежность, генетическая предрасположенность и место проживания.
Итак:
- Мужчины заболевают инсультом чаще женщин (не достигших возраста менопаузы).
- В зоне риска находятся люди старше 55 лет.
- Если у родственников (по мужской линии до 55 лет, а по женской – до 65) были инфаркты, то риск заболеть увеличивается в разы.
- Лица европейской расы более подвержены этому диагнозу, чем люди, относящиеся к негроидной расе.
Проявление совокупности патологий в организме называют острым коронарным синдромом (сокращенно – окс). Окс – это несколько клинических признаков (симптомов), которые напоминают развитие острого инфаркта миокарда или, например, стенокардии.
 Этим термином пользуются при оказании первой медицинской помощи людям с подобными клиническими картинами, потому что и первичные симптомы, и терапия этих заболеваний у них во многом похожи.
Этим термином пользуются при оказании первой медицинской помощи людям с подобными клиническими картинами, потому что и первичные симптомы, и терапия этих заболеваний у них во многом похожи.
Причина такого состояния – это тромбоз, закупорка коронарной артерии. Это серьезная патология, требующая быстрого вмешательства врача.
О тяжелом поражении миокарда говорят, когда человек перенес повторный инфаркт. Ткань, которая отмерла, заменяется рубцом. Обычно рецидив возникает через 2 месяца после перенесенного заболевания.
Как избежать патологии
Чтобы стать уверенным в том, что инфаркт – это не ваш приговор, следует внимательно изучить все факторы риска и подумать, какие меры можно предпринять самостоятельно (в первую очередь). Профилактика – отличный способ сделать себя здоровым.
Изучив все возможные факторы риска, нужно откорректировать свой образ жизни, вовремя лечить хронические заболевания.
Следует забыть о малоподвижном существовании. Чтобы снизить риск возможного возникновения проблем с сердцем, нужно предпринять такие шаги:
- Через равные промежутки времени вставать из-за компьютера и делать разминку.
- Полезно посещать спортивный зал и заниматься спортом по интересам (пилатес, йога, аэробика, танцы). Занятия плаваньем полезны для сердца, а также ходьба на лыжах или скандинавская ходьба.
Факторы, относящиеся к 4 категории, устранить невозможно, и поэтому риск инфаркта остается высоким. Действительно, ведь нельзя повлиять, например, на возраст или пол. Но отчаиваться не стоит. Нужно следить за собственным здоровьем, образом жизни, вовремя обращаться к врачу, определять ту или иную болезнь, чтобы избежать осложнений.
Риск получить инфаркт увеличивается при условии наличия нескольких факторов, это учитывают при проведении профилактических мер, а людям обоих полов, которым больше 55 лет, нужно 2 раза в год проходить обследование.
( 1 оценка, среднее 5 из 5 )
Источник
