Карта больного с инсультом

Жалобы.
Указываются жалобы
пациента на момент осмотра.
Основные жалобы:
– парезы, плегия;
– нарушения
чувствительности;
– нарушения зрения;
– нарушения речи;
– когнитивные
нарушения;
– тошнота, рвота;
– головокружение.
Анамнез:
– с какого (в течение
какого) времени ухудшение;
– последовательность
появления и динамика симптомов/жалоб;
– источник
полученной информации (со слов больного, со слов очевидца, из амбулаторной
карты или выписки из стационара);
– наличие/отсутствие
перенесенных ОНМК;
– неврологический
дефицит после предыдущих ОНМК;
– наличие или
отсутствие сопутствующих заболеваний (при наличии перечислить);
– наблюдается ли в
поликлинике;
– постоянная
медикаментозная терапия;
– прием лекарственных
препаратов до прибытия бригады СМП (указать препарат, дозировку, за какое время
до СМП);
Аллергологический
анамнез.
При повышении
температуры – эпидемиологический анамнез.
Объективно
В объективных данныхуказать:
– тяжесть состояния;
– уровень сознания;
– положение больного и tоC;
– поведение:
спокойное, беспокойное, возбужден;
– контакт: наличие
или отсутствие ориентации пациента в месте, времени, личности, выполняет или
нет инструкции врача.
– нарушение когнитивных
функций (памяти, восприятия и др.).
– чувствительность:
указать вид проверяемой чувствительности (болевая, температурная, тактильная
или иная);
– речь (внятная,
дизартрия, афазия);
– зрачки OD
OS (обратить внимание на анизокорию);
– фотореакция (прямая
и содружественная реакция зрачков на свет в норме);
– нистагм: отсутствие
в норме, при наличии указать сторону поражения и характер нистагма;
– асимметрия
лица: центральный или периферический парез лицевого нерва, указать сторону
поражения;
– менингеальные
симптомы (ригидность затылочных мышц, Кернига, Брудзинского);
– очаговые симптомы:
парез/плегия (моно-, геми-, пара-, тетра-) , локализация,тип,
выраженность; патологические стопные и иные знаки (симптом Бабинского).
– сухожильные рефлексы D,S
(асимметрия);
– координаторные пробы:
пальценосовая проба, коленно-пяточная проба и иные (точно или с
промахиванием)
– мочеполовая система,
стул: контролирует или нет
Status localis: описывается при наличии травм.
При наличии у пациента
сенсорной афазии, изменения сознания (сопор или кома) НЕ определяются:
– определенные виды
чувствительности (температурная, вибрационная, мышечно-суставная, вкусовая,
дискриминационная);
– координаторные пробы.
Провести
терапию и инструментальные исследования в соответствии с Алгоритмами (при
проведении терапии учесть прием препаратов до «03»).
Указать эффект от
терапиивключая динамику жалоб и состояния, параметры гемодинамики и
ЧДД.
В случае медицинской
эвакуации указать тяжесть состояния, динамику жалоб, параметры гемодинамики и
ЧДД в процессе и после неё.
При
расширении терапии указывать эффект после каждого из этапов терапии.
Пример №1:
«Инсульт,
не уточненный как кровоизлияние или инфаркт»
Жалобы наслабость и чувство онемения
в правой руке и ноге, затруднения при разговоре.
Анамнез: Заболел сегодня, внезапно около 12
часов, появилась слабость в руке (уронил чашку), в правой ноге (не смог встать
со стула), трудно говорить. Подобное состояние впервые. Лекарств не принимал.
Жена вызвала СМП.
В анамнезе:
гипертоническая болезнь около 10 лет, регулярно принимает капотен (20 мг в
день). Аллергии на лекарственные препараты нет.
Объективно: общее состояние ср.тяжести. Сознание:
ясное, по шк. Глазго 15 баллов. Положение активное в переделах
постели.
Кожные покровы: влажные,
обычной окраски. Сыпь отсутствует.
Пролежни: нет.
Отеки: нет. t°C 36,60.
ЧДД 18 в мин., одышки нет.
Патологическое
дыхание – нет.
Пульс 86 в мин.,
ритмичный, наполнение удовлетворит., ЧСС 86 в мин.
АД 180/90
привычное 140/90
максимальное 190/100 мм рт.ст.
Тоны сердца звучные.
Акцент II тона на аорте.
Язык влажный,
не обложен, следов прикуса нет.
Живот форма правильная,
мягкий, доступен глубокой пальпации, защиты нет; безболезненный.
Рвота (частота) отсутствует.
Стул оформленный, один раз в сутки.
Нервная система: Поведение беспокойное. Контакт:
ориентирован, инструкции выполняет. Чувствительность: болевая
снижена в правой руке и ноге по гемитипу. Речь (внятная, дизартрия, афазия)
легкая моторная афазия.
Зрачки OD= OS,
обычные. Фотореакция
прямая и содружественная реакция зрачков на свет в норме. Нистагм:
нет, движение глазных яблок в полном объеме. Асимметрия
лица центральный парез лицевого нерва справа, Менингеальные симптомы (ригидность
затылочных мышц, Кернига, Брудзинского) нет.
Очаговые симптомы: правосторонний
гемипарез 3-4 балла, мышечный тонус в правых конечностях повышен по
спастическому типу, девиация языка вправо, симптом Бабинского
положительный справа, сухожильные рефлексы D ≤ S, глотание не нарушено.
Координаторные пробы: пальценосовая
проба – выполняет с промахиванием правой рукой; пяточно-коленная проба – с
промахиванием правой ногой.
Мочеполовая система: мочеиспускание
контролирует.
Инструментальные
исследования и терапия проводятся в соответствии с Алгоритмами.
Провести
терапию и инструментальные исследования в соответствии с Алгоритмами (при проведении терапии
учесть прием препаратов до «03»).
Указать эффект от
терапиивключая динамику жалоб и состояния, параметры
гемодинамики и ЧДД.
В случае медицинской
эвакуации указать тяжесть состояния, динамику жалоб, параметры гемодинамики и
ЧДД в процессе и после неё.
При
расширении терапии указывать эффект после каждого из этапов терапии.
Источник
Повод: “Без сознания, гипертония, парализовало,
температура”
Мужской, 77.
Диагноз: “Повторное
нарушение мозгового кровообращения по ишемическому типу, сопор. Внебольничная двусторонняя пневмония, тяжелое течение, дыхательная недостаточность 3 ст.”
Жалобы:
На момент прибытия на кровати лежит мужчина, на обращенную речь не
реагирует, общая активность снижена, глаза закрыты, реакция на боль сохранена (отдергивание руки, открывание глаз).
Анамнез:
Со слов жены, больной лежачий с 2007 года, после перенесенного ОНМК,
но с посторонней помощью мог подняться в кровати. В 2010 году повторное ОНМК по ишемическому типу, самообслуживание отсутствует. В августе 2013 года перестал самостоятельно держать ложку,
разговаривать. Со слов жены, сегодня, примерно в 16.00, закатил глаза, стал хрипеть, усилилась одышка, повысилась температура тела до 38. Перестал реагировать на обращенную речь. Вызвана бригада
СМП.
В анамнезе: последствия ишемического инсульта от 2007 и 2010 гг.
Сенсорно-моторная афазия; гипертоническая болезнь 3 ст. ДЭП 3 ст., ХОБЛ, ДН 1 ст. Ожирение 2-3 степени. Хронический панкреатит. Дата последнего стационарного лечения 02.06.10 в ГКБ 81. Больной
наблюдается уч. терапевтом. Постоянно лекарственные средства не принимает. Варикозные изменения вен нижних конечностей. Аллерго-эпиданамнез спокойный.
Объективно:
Общее состояние тяжелое, сопор. По шкале Глазго 8 баллов. Положение
пассивное, в пределах кровати. Кожные покровы сухие, обычной окраски. Сыпи нет, зев чистый, розовый. Миндалины не увеличены. Лимфоузлы не увеличены. Пролежней нет. Пастозность нижних конечностей.
Температура 38,2.
ЧДД 36. Одышка смешанная, патологического дыхания нет. Аусскультативно
жесткое, ослаблено в нижних отделах. Хрипы влажные, среднепузырчатые во всех отделах легких. Крепитация. Перкуторный звук легочный. Кашель, мокрота – нет данных.
Пульс 120. Ритмичный, наполнение слабое. ЧСС 120. Дефицита пульса нет.
АД=100/70. Привычное 140/90. Максимальное 200/110. Тоны сердца приглушены. Акцент первого тона на аорте.
Язык влажный, чистый. Живот округлой формы, мягкий, не напряжен,
безболезненный. Хирургические симптомы отрицательные, малоинформативные. Перистальтика выслушивается. Печень и селезенка не пальпируются. Рвоты нет. Стул в памперс оформленный 1 раз в
сутки.
Поведение спокойное, контакт невозможен. Чувствительность снижена.
Сенсорно-моторная афазия. Зрачки D=S, обычные. Фотореакция вялая. Нистагм – нет данных. Ассиметрии лица нет. Менингеальные симптомы отрицательные. Очаговые симптомы – двигательные,
чувствительные. Координаторные пробы не выполняет. Со слов жены, диурез в норме. Симптом поколачивания – нет данных.
Очаговые симптомы: афазия, гемиплегия справа,
гемипарез слева, правосторонняя гемианестезия. По шкале Глазго Е=3; V=2; M=3.
Дополнительные методы обследования:
Глюкометрия 15.8
Сатурация О2=82%
ЭКП – ритм синусовый, ЧСС 110, ЭОС горизонтальная. Одиночные
предсердные экстрасистолы. Изменения ST.
Терапия:
Катетеризация кубитальной вены.
Sol. Natrii chloridi 0,9%-250,0 в/в струйно.
Sol. Mexidoli 5 ml. в/в
Sol. Natrii chloridi 0,9%-10,0.
Sol. Semax по 2 капли в каждый носовой ход.
Ингаляция О2 100% V=10 л/мин. в течении 5 минут, далее непрерывная
ингаляция О2 50% V=10 л/мин.
На фоне проведенной терапии АД=115/70, пульс 110, ЧД=35, сатурация
О2=88-89%, сахар крови 15,2.
Кардиомониторирование больного.
Вызвана врачебная бригада.
Продолжение ингаляции О2 50% V=10 л/мин.
У больного отмечается ритмичное, стабильное, самостоятельное дыхание,
сатурация О2=89%.
Больной передан врачебной бригаде 333 п/ст. бр. 123 в 19.06.
Гемодинамика стабильная, состояние тяжелое. Уровень сознания по шкале Глазго 8-9 баллов. АД=120/80, пульс 110, ЧД=35, сахар крови 15,1. Сатурация О2=90%.
Источник
При ОНМК карта вызова к больному позволяет зафиксировать и проанализировать тяжесть его состояния, значимых симптомов. Расскажем, какие жалобы и объективные данные отражают в карте, какое значение они имеют для стационара. Примеры оформления карты
 При ОНМК карта вызова к больному позволяет зафиксировать и проанализировать тяжесть его состояния, значимых симптомов.
При ОНМК карта вызова к больному позволяет зафиксировать и проанализировать тяжесть его состояния, значимых симптомов.
Расскажем, какие жалобы и объективные данные отражают в карте, какое значение они имеют для стационара. Примеры оформления карты.
Рассмотрим ситуационную задачу по оказанию помощи больному с ОНМК.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Оформление карты вызова при ОНМК
ОНМК карта вызова – это документ, в котором врач фиксирует жалобы обследуемого пациента, анамнез, тяжесть его состояния и другие важные факторы.
Карта вызова скорой помощи ОНМК позволяет систематизировать данные о пациенте, на основе полученных данных оказать ему первую помощь.
Оказание помощи пациентам с ОНМК начинается с оказания первой помощи, и именно от качества этой помощи зависит эффективность дальнейшего лечения пациентов с нарушениями мозгового кровообращения.
В каждом медицинском учреждении персонал должен четко знать инструкции оказания такой помощи, знать, в какой стационар следует транспортировать пациентов с нарушениями мозгового кровообращения.
Квалиграмма позволяет определить участников процесса и установить, на каких этапах госпитализации пациентов с ОНМК возникает простой.
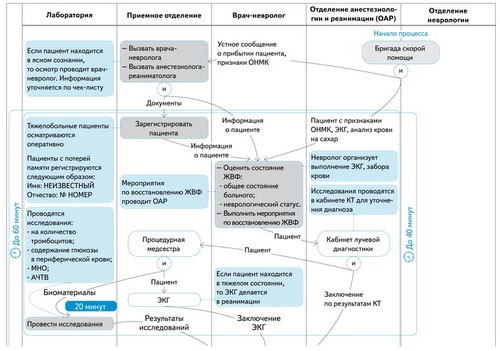 Открыть схему сейчас
Открыть схему сейчас
Смотрите в журнале «Заместитель главного врача», как ускорить госпитализацию пациента с ОНМК
При ОНМК карта вызова скорой медпомощи включает в себя следующие основные разделы:
Жалобы пациента. Все жалобы фиксируются в карте, среди основных выделяются следующие:
- пациент испытывает головокружение;
- рвота и тошнота;
- наблюдаются нарушения сознания, речи и зрения;
- пациент жалуется на проблемы с чувствительностью;
- наблюдается плегия, парезы.
Сбор анамнеза. Описание карты вызова скорой помощи при ОНМК включает в себя сбор анамнеза.
 Задача сотрудника скорой помощи выяснить:
Задача сотрудника скорой помощи выяснить:
- как давно наблюдается ухудшение состояния пациента;
- какова динамика развития симптомов, в какой последовательности они проявились;
- при ОНМК написание карты вызова включает в себя выяснение фактов ранее перенесенных ОНМК или их отсутствие;
- наблюдался ли неврологический дефицит при ОНМК;
- наблюдался ли пациент ранее в поликлинике или ином медучреждении;
- присутствуют ли у пациента сопутствующие болезни;
- назначена ли пациенту какая-либо терапия.
При описании анамнеза ОНМК карта вызова должна содержать указание на то, из какого источника получена данная информация – от самого пациента, от его родственников или медицинских документов (стационарной или амбулаторной карты).
Также медработник узнает у пациента на наличие аллергии на те или иные медицинские препараты.
Если у пациента наблюдается повышение температуры необходим сбор эпидемиологического анамнеза.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Сбор объективных данных. При подозрении на ОНМК описание карты вызова обязательно включает сбор и анализ объективных данных, к которым относятся:
- общая оценка уровня сознания и тяжести состояния пациента;
- оценка поведения пациента, контакт с ним (например, пациент ведет себя возбужденно и беспокойно, не идет на контакт с врачом, плохо ориентируется в пространстве и времени);
- нарушение внимания, памяти, речи, чувствительности;
- реакция зрачков на свет, оценка OD, OS;
- наличие или отсутствие нистагма;
- наличие очаговых и менингеальных симптомов;
- наличие асимметрии лица с указанием пораженной стороны;
- проведение координаторной пробы, сухожильные рефлексы;
- контроль мочи и стула (контролирует ли его пациент или нет);
- наличие локальных травм и повреждений.
Регламент взаимодействия медцентра и станции скорой медпомощи
 Открыть документ сейчас
Открыть документ сейчас
При подозрении на ОНМК, инсульт карта вызова скорой помощи оформляется, после чего в соответствующими алгоритмами ведения пациента сотрудник скорой помощи проводит необходимые инструментальные исследования и неотложную терапию.
Если необходима медицинская эвакуация, медработник должен отметить тяжесть состояния пациента, проанализировать в динамике его жалобы, основные показатели до нее и после прибытия в медучреждение.
Образец карты вызова больного с ОНМК
При ОНМК карта вызова оформляется следующим образом, описываются основные клинические проявления:
- сознание пациента спутано;
- пациент чувствует головную боль, он жалуется на тошноту, отмечается рвота;
- глазное яблоко отведено в сторону очага поражения;
- отмечается дизартрия, атаксия, анизокория, щека парусит;
- тоны сердца приглушены, носогубная складка сглажена, гемипарез, апраксия;
- язык отклонен от средней длины.
Со слов родственника пациента, за несколько часов до потери сознания он жаловался на сильную тошноту, головную боль, у него кружилась голова.
 Открыть документ сейчас
Открыть документ сейчас
Карта
Приведем примерное описание карты вызова скорой помощи, примеры ОНМК и клинических проявлений такого состояния, которые отражаются в карте.
Приведены разные варианты выражения симптомов ОНМК.
- Пациент страдал артериальной гипертензией, систематическая терапия не назначена. Жалобы от пациента отсутствуют из-за его бессознательного состояния.
- Объективные проявления состояния. Отсутствует речь, пациент неконтактен, состояние является тяжелым, OD = OS, отмечается психомоторное возбуждение. Дыхание тяжелое и шумное, периоды апноэ составляют 5-10 секунд. До этого жаловался на онемение в правой половине лица и правых конечностях, на головокружение и боль в голове.
- Другой пример оформления при ОНМК карта вызова: пациент жаловался на шаткость при ходьбе и периодическое двоение в глазах, на осиплость в голосе, тяжесть при глотании, головокружение.
- При нарушении мозгового кровообращения с левосторонним гемипарезом: пациент не доводит взгляд влево, угол рта слева опущен, OD = OS, выражен глубокий гемипарез с левой стороны, отмечается синдром Бабинского.
- Пациент находится в ясном сознании. Сниженный фон настроения, сухожильные рефлексы средней живости. Сгибательнаяконтрактура правой кисти. Пациент с интенцией выполняет координаторные пробы. Тремор век при закрытии глаз. Отрицает тазовые расстройства.
- ОНМК карта вызовы, пример: пациент плохо ориентируется в пространства, находится в эйфорическом состоянии, некритичен к себе. Выполняет команды медработника, охотно вступает в контакт. Выражена легкая асимметрия носогубных складок. Речь с проявлениями дизартрии, парезов нет.
При подозрении на острое нарушение мозгового кровообращения карта вызова должна содержать подробное описание всех симптомов. Их наличие является поводом для срочной госпитализации пациента в специализированное отделения для лечения ОНМК.
Порядок организации скорой медицинской помощи в условиях пандемии COVID-19 разъяснили эксперты Системы Консилиум.
Чек-листы для диспетчера «скорой»
От поступления пациента с ОНМК в приемное отделение до назначения ему эффективного лечения должно пройти не более 4,5 часов.
Как максимально сократить время и в то же время выполнить обследования, которые требует Минздрав. В статье журнала «Заместитель главного врача» — чек-листы для диспетчера и врача и алгоритм оказания медпомощи пациентам с ОНМК.
 Открыть документ сейчас
Открыть документ сейчас
Ситуационная задача и решение: ОНМК
Мы рассмотрели, как составляется при ОНМК карта вызова СМП. Рассмотрим в качестве примера практическую задачу.
К пациенту 63 лет вызвали скорую помощь. При вызове родственники отметили, что пациент потерял сознание, у него судороги.
В начале осмотра пациент жалуется на сильные боли в спине и в затылочной области.
Сбор анамнеза (последствия ОНМК карта вызова): пациент занимался физической работой, в процессе которой у него заболела голова, начался шум в ушах и рвота.
Пациент ощутил судороги, прикусил язык, произошло непроизвольное мочеиспускание. Через 15-20 минут приступ повторился. Пациент около 10 лет страдает гипертонической болезнью.
Осмотр медработником:
- состояние пациента – тяжелое;
- пациент не ориентируется в пространстве и времени, возбужден, постоянно пытается подняться;
- кожные покровы бледные, отеков не наблюдается, лимфоузлы – в норме;
- хрипов в легких нет, дыхание везикулярное;
- сердечные тоны ритмичные, приглушены. Измерен пульс – 52 удара в минуту, артериальное давление – 180/110;
- при пальпации живот мягкий, симметричный, безболезненный;
- неврологический статус – отмечается симптом Кернига, общая гиперестезия, птоз справа, правый зрачок вяло реагирует на свет, левый – живее, правый зрачок расширен. Конечности двигаются без ограничений, с двух сторон синдром Бабинского.
При ОНМК карта вызова составлена.
Рассмотрим вариант решения задачи.
Постановка предварительного диагноза. Субарахноидальное кровоизлияние на фоне гипертонической болезни III ст. Судорожный синдром.
На основании каких данных поставлен данный диагноз:
- жалобы пациента – боль в спине и затылке;
- анамнестические данные – ухудшение состояния на фоне сильной нагрузки, припадок, потеря сознания, непроизвольное мочеиспускание, а также повтор припадка. Наличие данных о гипертонической болезни;
- данные объективного осмотра – общая тяжесть состояния, дезориентация, гиперемирование кожных покровов, приглушенный тон сердца, напряженный пульс, давление повышено. Влажный язык, наличие на нем небольшого количества белого налета;
- данные неврологического статуса – боязнь света, ригидность мышц затылка, реакция зрачков, отведение правого глазного яблока, расширение правого зрачка. Наличие синдрома Бабинского.
Дальнейшая тактика, которой следует придерживаться сотруднику скорой медицинской помощи, которым составлена при ОНМК карта вызова:
- проведение Эхо-ЭС (неврологическая бригада), ЭКГ, термометрия, пульсоксиметрия, глюкометрия;
- ингаляция кислородом, медикаментозная терапия;
- терапия включает в себя постановку натрия хлорид 0,9% 250 мл капельно, внутривенно;
- препараты для снижения повышенного артериального давления;
- для прекращения головной боли – кетонал, кетопрофен, кеторолак и т.д.;
- при наличии судорожного состояния, психомоторного возбуждения – диазепам или вальпроевая кислота;
- противорвотные средства при наличии рвоты;
- при отеке головного мозга изменить положение тела больного – изголовье приподнято на 30°, применяется мемакс или маннитол;
- при коме перед интубацией – применяется атропина сульфат, верхние дыхательные пути санируются, применяется ларингеальная трубка, интубация трахеи;
- применяется аппарат ИВЛ;
- пациент должен быть немедленно доставлен в медучреждение для госпитализации, транспортируется на носилках.
При поступлении пациента в стационар его диагноз можно поверить после проведения спинномозговой пункции. Лечение продолжается.
В дальнейшем выяснилось, что неврологическая симптоматика прошла быстро, благодаря быстрому началу патогенетической терапии.
Порядок оказания экстренной медицинской помощи больным с ОНМК
Медики Краевой клинической больницы обратили внимание, что помощь в приемном отделении пациентам с сочетанной травмой слишком затягивается.
Персонал долго мобилизуется, принимает решения, выполняет лабораторные исследования. В результате на обследование пациента уходило 117 минут.
Для того чтобы сократить это время, специалисты больницы разработали стандарт по оказанию экстренной помощи больным с ОНМК, и сократили время до 24 минут.
Заключение
Острое нарушение мозгового кровообращения карта вызова при котором составляется медработником во всех случаях – тяжелое и опасное состояние, предотвратить последствия которого могут только слаженные и правильные действия специалистов.
При наличии указанных симптомов первую помощь пациенту следует оказывать еще в домашних или иных условиях. От качества этой помощи зависит то, насколько эффективна будет в дальнейшем скорая медицинская помощь.
В связи с этим, большую роль играет осведомленность населения о первых симптомах инсульта, распознав которые можно как можно раньше вызвать скорую помощь (инсульт описание карты вызова).
Не менее важны и действия самих медработников. От них требуется строгое выполнения стандартных процедур и алгоритмов диагностики и лечения. От качества всех этих процедур зависит то, насколько успешной будет дальнейшая госпитализация.
В связи с этим, сотрудники станций СМП должны проходить дополнительное обучение по распознаванию и лечению симптомов и проявлений ОНМК.
Материал проверен экспертами Актион Медицина

Источник
