Кардиостимуляция при инфаркте миокарда
а) Временная кардиостимуляция при инфаркте миокарда. Как и в случае полной АВ-блокады, трансвенозная кардиостимуляция не оказывает статистически значимого положительного эффекта на прогноз у больных ИМ↑ST при развитии нарушений внутрижелудочковой проводимости.
Тем не менее некоторым пациентам показана временная кардиостимуляция из-за высокого риска развития полной АВ-блокады. Временная кардиостимуляция показана больным с вновь развившейся двухпучковой блокадой (т.е. БПНПГ в сочетании с блокадой передней или задней ветви ЛНПГ или перемежающаяся БПНПГ и БЛНПГ). При этом АВ-блокада I степени усиливает этот риск.
Вновь развившаяся изолированная блокада одной из трех ветвей пучка Гиса даже при наличии удлиненного интервала PR и предшествующая блокада двух ветвей с нормальным интервалом PR в меньшей степени влияют на риск. Такие больные нуждаются в постоянном мониторинге и временной кардиостимуляции на случай развития АВ-блокады высокой степени.
Неинвазивный внешний временный кардиостимулятор можно применять рутинно у больных, находящихся в сознании. Этот вид стимуляции приемлем для многих пациентов (но не для всех), несмотря на дискомфорт. Этот кардиостимулятор используют в режиме ожидания, что практически не вызывает осложнений и не имеет противопоказаний. Данный метод является альтернативой трансвенозной кардиостимуляции.
Как только появятся клинические признаки, свидетельствующие о необходимости постоянной ЭКС, следует заменить внешний кардиостимулятор на временный трансвенозный, поскольку внешний кардиостимулятор больные переносят хорошо, как правило, не более нескольких минут или часов.
б) Асистолия. Появление продолжительной асистолии желудочков на мониторе может ввести в заблуждение, поскольку на самом деле у больного может быть ФЖ. ФЖ — ведущая причина остановки сердечной деятельности даже при отсутствии однозначной картины на ЭКГ, поэтому первым лечебным вмешательством в такой ситуации должна стать электроимпульсная терапия. В редких ситуациях, когда можно документально подтвердить развитие асистолии, показана немедленная чрескожная стимуляция (или стимуляция с помощью трансвенозного кардиостимулятора при его готовности).
в) Постоянная кардиостимуляция при инфаркте миокарда. Вопрос о целесообразности имплантации постоянного электрокардиостимулятора является сложным, поскольку не каждая внезапная сердечная смерть (ВСС) среди больных ИМ↑ST, осложненным нарушением проводимости, обусловлена АВ-блокадой высокой степени. У больных ИМ↑ST передней локализации, осложненным БПНПГ или БЛНПГ, которые были переведены из ОКБ, в отдаленном периоде часто наблюдается ФЖ. В связи с этим ВСС в поздние сроки обусловлена скорее развитием ФЖ, чем асистолией на фоне патологии АВ-узла и других водителей ритма.
Длительная ЭКС часто оказывает положительный эффект у больных ИМ↑ST, осложненным полной АВ-блокадой, сохраняющейся в течение всего периода госпитализации, при значительном нарушении функции синусового узла или возникающей время от времени блокаде 11 степени типа 2 или блокаде III степени. Длительная ЭКС также показана при АВ-блокаде высокой степени, развившейся на фоне приобретенной блокады ножек пучка Гиса или при других нарушениях проводимости.
При решении вопроса об имплантации постоянного кардиостимулятора следует учитывать необходимость имплантации пациенту кардиовертера-дефибриллятора, а также наличие выраженной сердечной недостаточности (СН), при которой состояние больного можно улучшить назначением двухкамерной ЭКС.
– Читать “Синусовая тахиркадия при инфаркте миокарда и ее лечение”
Оглавление темы “Нарушения ритма сердца при инфаркте миокарда.”:
- Фибрилляция желудочков при инфаркте миокарда – прогноз, лечение
- Синусовая брадикардия при инфаркте миокарда и ее лечение
- Атриовентрикулярная блокада (АВ-блокада) при инфаркте миокарда и ее лечение
- Блокада пучка Гиса при инфаркте миокарда и ее лечение
- Показания для электрокардиостимулятора (ЭКС) при инфаркте миокарда
- Синусовая тахиркадия при инфаркте миокарда и ее лечение
- Фибрилляция, трепетание предсердий при инфаркте миокарда и их лечение
- Боль и дискомфорт в груди после инфаркта миокарда
- Выпот в перикарде, перикардит после инфаркта миокарда
- Синдром Дресслера (Dressler) после инфаркта миокарда
Источник

КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ПРИМЕНЕНИЮ ЭЛЕКТРОКАРДИОСТИМУЛЯТОРОВ, ИМПЛАНТИРУЕМЫХ КАРДИОВЕРТЕРОВДЕФИБРИЛЛЯТОРОВ, УСТРОЙСТВ ДЛЯ СЕРДЕЧНОЙ РЕСИНРОНИЗИРУЮЩЕЙ ТЕРАПИИ И ИМПЛАНТИРУЕМЫХ КАРДИОМОНИТОРОВ
Так как удлинение HV-интервала свойственно тяжелым заболеваниям сердца с повышенной летальностью, смерть чаще не бывает внезапной или вызванной АВ-блокадой, а обусловлена основным сердечным заболеванием и неаритмическими причинами.
Использование предсердной стимуляции при ЭФИ у асимптомных пациентов для выявления блокады высокой степени является спорным. Вероятность получения блокады дистальнее АВ-узла (интраили инфрагисовской) при помощи частой предсердной стимуляции невысока. Отсутствие возможности достижения дистальной блокады при стимуляции предсердий не может быть доказательством того, что в будущем не наступит АВ-блокада третьей степени. Тем не менее, полученные данные при предсердной стимуляции рассматриваются некоторыми специалистами как показание к стимуляции [7, 14, 21].
Показания к постоянной стимуляции после инфаркта миокарда у пациентов, перенесших АВ-блокаду, относятся в большей мере к нарушениям внутрижелудочкового проведения. В отличие от других показаний к постоянной стимуляции, критерии для пациентов с инфарктом миокарда и АВ-блокадой не обязательно зависят от наличия симптомов. Более того, потребность во временной стимуляции при остром инфаркте миокарда сама по себе не определяет показаний к постоянной стимуляции.
Долговременный прогноз у перенесших ИМ, имевших АВ-блокаду, зависит в большей мере от размеров повреждения миокарда и характера нарушений внутрижелудочковой проводимости, чем от самой АВ-блокады. Пациенты с инфарктом миокарда, имеющие нарушения внутрижелудочкового проведения, за исключением изолированной блокады передней ветви левой ножки, имеют неблагоприятный прогноз и повышенный риск внезапной смерти. Этот неблагоприятный прогноз необязательно связан с развитием АВ-блокады высокой степени, хотя встречаемость блокад выше у постинфарктных пациентов с нарушенным внутрижелудочковым проведением [17, 21].
Когда атриовентрикулярная или внутрижелудочковая блокада проведения осложняет инфаркт миокарда, при рассмотрении показаний к постоянной стимуляции должны учитываться тип нарушения проводимости, локализация инфаркта и связь электрических нарушений с инфарктом. Даже когда имеются все данные, решение не всегда однозначно, так как встречаемость и значимость нарушений проводимо-
35

ГЛАВА 1 РАЗДЕЛ I
сти по данным литературы сильно варьирует. Несмотря на использование тромболитической терапии и первичной ангиопластики, которые снижают частоту АВ-блокад при инфаркте миокарда, летальность при сочетанной АВ-блокаде остается высокой [15-18].
Хотя наиболее тяжелые нарушения проводимости в общем ассоциированы с большей смертностью, влияние ранее существовавшей блокады ножек пучка Гиса на летальность при инфаркте миокарда является спорным. Особенно неблагоприятный прогноз связан с наличием блокады левой ножки в сочетании с далеко зашедшей блокадой второй или третьей степени или с наличием блокады правой ножки в сочетании с блокадой передней или задней ветви левой ножки. Вне зависимости от передней или нижней локализации инфаркта развитие нарушений внутрижелудочковой проводимости отражает обширное повреждение миокарда, а не отдельную «электрическую» проблему. Хотя АВ-блокада, возникающая при нижнем инфаркте миокарда, связана с лучшим клиническим исходом, госпитальная выживаемость
Таблица 7.
Рекомендации по постоянной кардиостимуляции после острой фазы инфаркта миокарда
Класс | Рекомендации 2013г | |
рекомендаций | ||
Класс I | 1. АВ-блокада III степени на уровне пучка Гиса или ниже, а также стойкая | |
АВ-блокада II степени ниже пучка Гиса в сочетании с би-фасцикулярной (аль- | ||
тернирующей) блокадой. (Уровень доказательности: В) после ОКС с подъемом | ||
сегмента ST | ||
2. | Преходящая далекозашедшая АВ-блокада II степени и АВ-блокада III степе- | |
ни с уровнем поражения ниже АВ-соединения в сочетании с блокадой ножки | ||
пучка Гиса. Если локализация блокады неизвестна, возможно проведение | ||
электрофизиологического исследования. (Уровень доказанности: В) | ||
3. | Стойко сохраняющаяся симптоматичная АВ-блокада II-III степени (Уровень | |
доказанности: С) | ||
Класс IIb | 1. Стойко сохраняющаяся АВ-блокада II-III степени проксимального типа, | |
даже при отсутствии симптоматики. (Уровень доказанности: В) | ||
Класс III | 1 Преходящая АВ-блокада при отсутствии нарушений внутрижелудочковой | |
проводимости. (Уровень доказанности: В) | ||
2. | Преходящая АВ-блокада при наличии изолированной блокады передней | |
ветви левой ножки пучка Гиса. (Уровень доказанности: В) | ||
3. | Приобретенная блокада ножки или ветви ножки пучка Гиса при отсутствии | |
АВ-блокады. (Уровень доказанности: В) | ||
4. | Стойкая АВ-блокада I степени, развившаяся на фоне ранее существо- | |
вавшей блокады ножки пучка Гиса или ветви ножки пучка Гиса (Уровень | ||
доказанности: В) | ||
36

КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ПРИМЕНЕНИЮ ЭЛЕКТРОКАРДИОСТИМУЛЯТОРОВ, ИМПЛАНТИРУЕМЫХ КАРДИОВЕРТЕРОВДЕФИБРИЛЛЯТОРОВ, УСТРОЙСТВ ДЛЯ СЕРДЕЧНОЙ РЕСИНРОНИЗИРУЮЩЕЙ ТЕРАПИИ И ИМПЛАНТИРУЕМЫХ КАРДИОМОНИТОРОВ
значительно лучше при применении временной или постоянной стимуляции. Если периинфарктная блокада должна разрешиться или не имеет отрицательный долгосрочный прогноз, как при нижнем инфаркте миокарда, имплантация постоянного водителя ритма не рекомен-
дуется [18, 19].
I.10. Кардиостимуляция при дисфункции синусно-предсердного
узла
Дисфункция синусно-предсердного узла (синдром слабости СПУ) объединяет целый спектр аритмий, включающий в себя синусовую брадикардию, отказ синусового узла, синоатриальную блокаду и пароксизмальные наджелудочковые тахиаритмии (фибрилляция и трепетание предсердий), сменяющиеся периодами брадикардии и/или
Таблица 8.
Рекомендации по постоянной кардиостимуляции при дисфункции синусно-предсердного узла
Класс | Рекомендации 2013г | |
рекомендаций | ||
Класс I | 1. | Дисфункция СПУ с документированной брадикардией или паузами, сопро- |
вождающимися симптоматикой. (Уровень доказанности: С) | ||
2. | Дисфункция СПУ клинически проявляющаяся хронотропной недостаточно- | |
стью. (Уровень доказанности: C) | ||
3. | Симптомная синусовая брадикардия, в результате длительной медикамен- | |
тозной терапии, которая не может быть прекращена или заменена другой | ||
терапией. (Уровень доказанности: С) | ||
Класс IIa | 1. | Спонтанная или медикаментозно обусловленная дисфункция синусового |
узла с ЧСС < 40 ударов в минуту, сопровождающаяся симптоматикой, при | ||
отсутствии документального подтверждения наличия более значимой бради- | ||
кардии. (Уровень доказанности: C) | ||
2. | Синкопе (потеря сознания) не ясного генеза, когда признаки дисфункции | |
синусового узла выявлены во время электрофизиологического исследования | ||
(Уровень доказанности: C) | ||
Класс IIb | 1. | Минимально выраженная симптоматика при хронической ЧСС в состоянии |
бодрствования менее 40 ударов в минуту. (Уровень доказанности: C) | ||
Класс III | 1. | Дисфункция синусового узла у бессимптомных больных, включая и тех, у |
кого синусовая брадикардия менее 40 ударов в минуту, является последстви- | ||
ем долгосрочной лекарственной терапии. (уровень доказательности С) | ||
2. | Дисфункция синусового узла с симптомами характерными для брадикар- | |
дии, однако доказано сохранение симптомов и в отсутствии брадикардии. | ||
(уровень доказательности С) | ||
3. | Симптомная дисфункция СПУ, развившаяся на фоне лекарственных препа- | |
ратов, от которых можно отказаться без последствий для больного. (уровень | ||
доказательности С). | ||
37

ГЛАВА 1 РАЗДЕЛ I
Таблица 9.
Рекомендации по выбору режима постоянной кардиостимуляции при дисфункции синусно-предсердного узла [31]
Класс рекомендаций I 1. Двухкамерная (DDD) или предсердная (AAI) стимуляции предпочтительнее, чем желудочковая стимуляция (VVI) в случае нормального АВ проведения (уровень доказательности А).
2. Двухкамерная (DDD) стимуляция предпочтительнее, чем изолированная предсердная (AAI) стимуляция (уровень доказательности В)
Класс рекомендаций IIа 1. Функция частотной адаптации может быть использована у пациентов с симптомной хронотропной недостаточностью, необходимость в ее использовании и эффективность ее работы должны оцениваться во время всего периода наблюдения за пациентом (уровень доказательности С)
2. При дисфункции синусового узла и нормальным АВ проведением программирование ЭКС должно быть направлено на минимизацию желудочковой стимуляции для предотвращения фибрилляции предсердий (уровень доказательности В)
Класс рекомендаций IIb 1. Изолированная предсердная (AAI) стимуляция может быть использована у пациентов с нормальным АВ и внутрижелудочковым проведением (уровень доказательности В)
2. Изолированная желудочковая стимуляция (VVI) может быть использована в случаях если не ожидается высокая доля стимуляции или при состояниях значительно больше влияющих на прогноз и выживаемость пациента (уровень доказательности С).
Класс рекомендаций III 1. Двухкамерная стимуляции или предсердная стимуляция не должны быть использованы в случае постоянной или длительно персистирующей фибрилляции предсердий, если не планируется восстановление и поддержание синусового ритма (уровень доказательности С).
асистолии. Эти пациенты могут иметь симптомы тахикардии, брадикардии или те и другие одновременно. Связь симптомов с аритмией устанавливается при помощи ЭКГ. Определение этой связи может быть затруднительным в связи с преходящим характером эпизодов аритмий. В электрофизиологической лаборатории дисфункция синусового узла может проявляться удлинением корригированного времени восстановления функции синусно-предсердного узла (КВВФСУ) или времени синоатриального проведения (ВСАП). Однако информативность электрофизиологических исследований ограничена чувствительностью и специфичностью метода.
Дисфункция СПУ может проявляться хронотропной недостаточностью с неадекватным ответом СПУ на нагрузку или стресс. Частотно-а- даптивные ЭКС помогают пациентам восстановить физиологическую частоту ритма во время физической активности.
Синусовая брадикардия допускается как физиологическая находка у профессиональных спортсменов, которые нередко имеют
38
Источник
Показания и методика временной электрокардиостимуляции (ЭКС)
Обычно для временной электрокардиостимуляции (ЭКС) используют трансвенозный доступ, однако в экстренной ситуации в течение короткого времени стимуляция может проводиться и через накожные электроды.
Трансвенозная временная ЭКС является довольно простой процедурой. Тем не менее осложнения встречаются достаточно часто, поскольку в экстренных обстоятельствах процедура порой проводится бесконтрольно, неопытным персоналом. Перед проведением манипуляции необходимо тщательно оценить ее необходимость.
Временная чрескожная и чреспищеводная электрокардиостимуляция. Первые попытки чрескожной ЭКС предпринимались много лет назад, однако обычно были безуспешны, а сама процедура сопровождалась выраженным дискомфортом вследствие стимуляции скелетных мышц.
Недавно в этом направлении был достигнут заметный успех благодаря применению накожных электродов с большой площадью поверхности и использованию электрических импульсов, имеющих значительно большую продолжительность, чем при эндокардиальной стимуляции (20-40 мс).
Чрескожные ЭКС последнего поколения работают в режиме «по требованию» и генерируют импульсы с максимальным током в области приложения стимулов 150 мА. Один электрод накладывается на переднюю поверхность грудной клетки, а другой прикрепляется сзади, над правой лопаткой. Стимуляция чаще всего приводит к одновременной активации предсердий и желудочков.
Анализируя ЭКГ, не всегда можно понять, стимулируется ли сердце, что может потребовать мониторирования артериального пульса.
При чреспищеводной ЭКС необходимо использовать импульсы большой продолжительности (10 мс). Успешнее достигается стимуляция предсердий, чем желудочков.
Чрескожная и чреспищеводная ЭКС (как и трансвенозная) с невысокой вероятностью оказываются эффективными после длительного периода остановки сердца.
Показания для временной электрокардиостимуляции (ЭКС)
а) Временная электрокардиостимуляция при инфаркте миокарда:
1. АВ-блокада II или III степени на фоне острого ИМ передней локализации.
2. АВ-блокада II или III степени на фоне острого ИМ нижней локализации, но только при наличии артериальной гипотензии, желудочковой тахиаритмии или частоте сокращений желудочков ниже 40 уд./мин.
3. Остановка синусового узла или редкий ритм из АВ-соединения, сопровождающиеся соответствующими симптомами.
б) Временная электрокардиостимуляция при хроническом заболевании проводящей системы сердца. Временная ЭКС может потребоваться как мера первой помощи пациентам, недавно перенесшим синкопальное состояние, вызванное хроническим заболеванием синусового узла или АВ-соединения, которым затем будет имплантирован постоянный ЭКС. Пациентам с редкими эпизодами брадикардии, ожидающим имплантации ЭКС, проводить временную кардиостимуляцию не следует.
в) Временная электрокардиостимуляция при тахикардии. Стимуляция может успешно применяться для купирования АВ-реципрокных тахикардии, ТП или ЖТ. При синдроме брадикардии-тахикардии временную стимуляцию следует использовать для подстраховки на время проведения кардиоверсии по поводу суправентрикулярных аритмий.
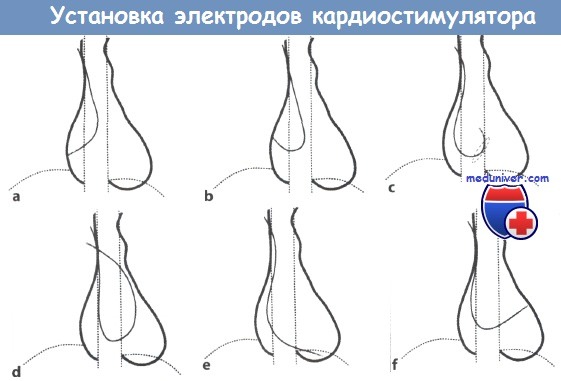
Установка трансвенозного электрода для электрокардиостимулятора (ЭКС):
a, b -в правое предсердие (ПП) формируется петля;
с – петля продвигается к трехстворчатому клапану (пунктирный овал);
d – убедиться в том, что электрод действительно находится в ПЖ, можно, продвинув его в легочную артерию; е – затем электрод устанавливается в области верхушки правого желудочка (ПЖ);
f – характерная картина нахождения электрода в коронарном синусе.
Методика временной электрокардиостимуляции (ЭКС)
Методика установки временного электрода для стимуляции желудочков сходна с таковой при постоянной кардиостимуляции, однако в таком электроде стилет отсутствует, а применения разрывного интродьюсера не требуется. Электрод подсоединяется к наружному генератору, работающему на автономном источнике питания.
Альтернативой подключичному венозному доступу для временной кардиостимуляции служит пункция бедренной вены. При условии, что пульсация близлежащей бедренной артерии легко определяется пальпаторно, этот метод очень прост и занимает мало времени. Однако бедренным доступом следует пользоваться лишь в экстренных ситуациях, для непродолжительной стимуляции, поскольку позиция электрода нестабильна, а риск венозного тромбоза достаточно высок. Бедренная вена залегает медиальнее бедренной артерии. Надавливание на живот вызывает расширение бедренной вены, что намного облегчает пункцию.
Стимуляция. После достижения стабильного положения электрода его дистальный и проксимальный полюса необходимо подсоединить к катоду (-) и аноду (+) стимулятора соответственно. При обратном подключении полюсов порог стимуляции будет намного выше.
Затем необходимо определить порог стимуляции. Он должен быть менее 1,0 В (следует учесть, что генератор наносит импульсы продолжительностью 1 или 2 мс). В некоторых моделях временных ЭКС предусмотрена возможность регулирования продолжительности импульса: более короткие импульсы влекут за собой увеличение порога стимуляции и не должны использоваться для временной кардиостимуляции.
Иногда в экстренных ситуациях приемлемой можно считать такую позицию электрода, когда порог стимуляции не является оптимальным. В ряде случаев пациент становится «стимулятор-зависимым». В этих обстоятельствах поиск оптимального положения электрода может быть весьма рискованным, поэтому на время репозиции электрода может потребоваться введение второго электрода (например, через бедренную вену).
Чтобы предотвратить смещение уже установленного электрода, крайне важно плотно подшить его к коже у места входа. В течение первых нескольких дней после установки электрода порог стимуляции часто возрастает до 2-3 В. Порог стимуляции следует контролировать ежедневно. В зависимости от измеренной величины необходимо корректировать амплитуду стимулов, которая должна быть как минимум в 2 раза выше пороговой. Контроль состояния источника питания и соединения электрических контактов также должен быть ежедневным.
Можно только удивляться, насколько часто соединения между стимулятором и электродом, от которых может зависеть жизнь пациента, оказываются нарушенными или неплотно закрепленными!
Неинвазивная чрескожная ЭКС. После первых двух спайков стимулов не следуют навязанные комплексы QRST, что свидетельствует об отсутствии электрического захвата желудочков.
В остальных спайках можно видеть захват желудочков. Важно убедиться, что электрический захват сопровождается механическим захватом желудочков, что можно оценить по наличию пульсовой волны.
Учебное видео катетеризации подключичной вены

– Также рекомендуем “Осложнения временной электрокардиостимуляции (ЭКС)”
Оглавление темы “Имплантируемый кардиовертер-дефибриллятор (ИКД)”:
- Показания и методика временной электрокардиостимуляции (ЭКС)
- Осложнения временной электрокардиостимуляции (ЭКС)
- Варианты электротерапии имплантируемых кардиовертеров-дефибрилляторов (ИКД)
- Установка имплантируемого кардиовертера-дефибриллятора (ИКД)
- Показания для имплантации кардиовертера-дефибриллятора (ИКД)
- Особенности работы имплантируемого кардиовертера-дефибриллятора (ИКД) при желудочковой тахикардии
- Наблюдение за пациентом с имплантируемым кардиовертер-дефибриллятором (ИКД) и сроки замены батарейки
- Лекарственная терапия у больных с имплантируемым кардиовертером-дефибриллятором (ИКД)
- Управление автомобилем пациентами с имплантируемым кардиовертером-дефибриллятором (ИКД)
- Методика катетерной радиочастотной аблации
Источник
