Какое должно быть лечение при инсульте

 Разрыв или закупорка церебральных артерий неминуемо приводит к острому расстройству мозгового кровообращения, сопровождающемуся быстрым развитием нарушения функций головного мозга. Если такая ситуация сохраняется более суток, то ставится диагноз «инсульт», в 35% случаев он может привести к смерти больного. Особенно ухудшает прогноз несвоевременно начатое лечение инсульта. Эта болезнь занимает первое место среди общего числа причин первичной инвалидности людей.
Разрыв или закупорка церебральных артерий неминуемо приводит к острому расстройству мозгового кровообращения, сопровождающемуся быстрым развитием нарушения функций головного мозга. Если такая ситуация сохраняется более суток, то ставится диагноз «инсульт», в 35% случаев он может привести к смерти больного. Особенно ухудшает прогноз несвоевременно начатое лечение инсульта. Эта болезнь занимает первое место среди общего числа причин первичной инвалидности людей.
Больше шансов на выздоровление у тех пациентов, которым была оказана квалифицированная медицинская помощь в первые два часа после случившейся сосудистой мозговой катастрофы. Пациент с подозрением на данную патологию должен быть экстренно доставлен в больницу.
Победившие болезнь люди встречаются не так редко, многое зависит от правильно организованной реабилитации. Поэтому после выписки из стационара на восстановительном этапе должно продолжаться лечение инсульта в домашних условиях.
Виды инсульта и их проявления
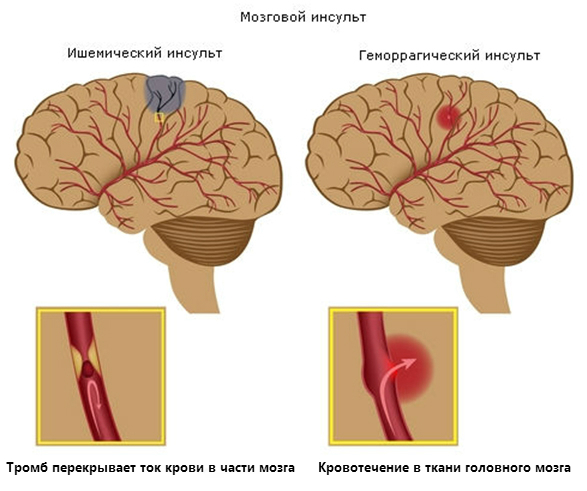
Острое нарушение церебрального кровоснабжения – это всегда следствие какой-то серьезной проблемы в организме человека. Чаще всего артерии мозга страдают при следующих патологических состояниях:
- атеросклеротическая болезнь;
- артериальная гипертензия – первичная или на фоне заболеваний почек, надпочечников и других причин;
- сахарный диабет.
Эти заболевания, особенно их сочетания, нередко осложняются развитием такой клинической ситуации, как инсульт головного мозга. Участки мозгового вещества в условиях потери кровоснабжения умирают через несколько минут, этим объясняется быстрое наступление неврологических расстройств. Повреждение в одном из полушарий мозга дает патологические проявления на другой стороне туловища. Например, левосторонний инсульт приводит к нарушению функционирования правой половины тела.
Что может быть: паралич (полная неподвижность) или парез (частичная потеря двигательной активности), повышение или понижение мышечного тонуса, нарушение глотания, речевые, слуховые, зрительные расстройства и т. д., у всех по-разному в зависимости от зоны повреждения мозга. Кроме перечисленных очаговых неврологических симптомов, при инсульте часто наблюдаются общемозговые расстройства – потеря сознания, рвота, головная боль.
По этиологическому принципу различают два вида инсульта:
- Геморрагический вариант – это внутримозговое кровоизлияние вследствие разрыва артерии. Чаще бывает у пациентов с гипертонической болезнью на фоне атеросклероза сосудов. Возникает внезапно, приводит к потере сознания и даже коматозному состоянию. Такую ситуацию не всегда можно устранить медикаментозными методами. Если консервативная терапия неэффективна, то прибегают к нейрохирургическому вмешательству (удаление гематомы). Этот вид инсульта встречается в возрасте до 50 лет чаще у мужчин, после 60 лет среди больных преобладают женщины.
- Ишемический вариант (инфаркт мозга) – возникает из-за резкого прекращения кровотока в определенную часть левого или правого полушария вследствие сильного сужения (шок) или закупорки мозговой артерии (тромбоз, эмболия). Признаки ишемического инсульта могут развиваться внезапно или постепенно и держатся обычно около суток. Характерным является превалирование очаговой неврологической симптоматики – парезы и параличи конечностей, нарушения чувствительности, расстройства речи, выпадение полей зрения. Общемозговые проявления обычно выражены слабо. Прогноз считается более благоприятным при ранней кратковременной потере сознания по сравнению с постепенным нарастанием этого симптома. Такое заболевание чаще встречается у мужчин в возрасте старше 60 лет. Лечение ишемического инсульта проводится консервативными методами с учетом принципа «Время – это мозг».
Общие правила лечения

Благоприятный исход при таком заболевании, как острый инсульт, зависит напрямую от времени начала квалифицированной медицинской помощи.
В остром периоде лечение инсульта проводится в стационаре, стратегическими целями при этом являются:
- восстановление кровотока по тромбированной артерии;
- снижение до минимума рисков развития ранних неврологических осложнений – отека мозга,
- судорожного синдрома;
- улучшение функциональных показателей;
- уменьшение риска фатальных осложнений со стороны сердца и сосудов – смерть от ИБС, других кардиоваскулярных заболеваний.
До госпитализации в карете скорой помощи уже должны начаться мероприятия по снижению внутричерепного давления, независимо от вида инсульта. К ним принадлежит повышенное положение головы, оксигенотерапия, контроль гемодинамики.
Широко используемые методы нейропротекции, такие как внутривенное капельное введение магнезии (магния сульфат) и прием под язык препарата Глицин, не доказали своей эффективности. Карета скорой помощи должна везти пациента с предполагаемым инсультом в стационар, в котором есть возможность проведения компьютерной томографии. После госпитализации в первые часы больной должен находиться в реанимации.
Как лечить инсульт в остром периоде? Общими принципами интенсивной терапии при всех видах инсульта являются:
- мониторинг АД – поддержание этого показателя на 10% выше тех цифр, к которым пациент был адаптирован до инсульта, чтобы наладить кровоснабжение мозга в условиях отека;
- мониторинг ритма сердца – при выявлении нарушений назначаются антиаритмические препараты, а также средства для улучшения насосной функции левого желудочка и питания миокарда;
- контроль показателей обмена веществ в организме – нормализация температуры тела, поддержание нормальной величины сахара крови, водно-электролитного баланса, оксигенации и т. д.;
- уменьшение отека вещества головного мозга;
- симптоматическая терапия проводится при возникновении соответствующих симптомов – противосудорожные, обезболивающие препараты, антибиотики, подключение к аппарату ИВЛ и т. д.;
профилактика и лечение возможных осложнений – например, пневмонии, эмболии легочной артерии, флеботромбоза, стрессовых язв желудка и т. д.
Ишемический инсульт
 В данной ситуации применяются консервативные методы лечения инсульта. Всем больным в течение 4-4,5 часов от момента появления первых признаков инфаркта мозга проводится тромболитическая внутривенная терапия с целью растворения тромба, закупорившего церебральный сосуд. Это делается для ликвидации причины заболевания и предотвращения повторных тромбозов.
В данной ситуации применяются консервативные методы лечения инсульта. Всем больным в течение 4-4,5 часов от момента появления первых признаков инфаркта мозга проводится тромболитическая внутривенная терапия с целью растворения тромба, закупорившего церебральный сосуд. Это делается для ликвидации причины заболевания и предотвращения повторных тромбозов.
Основным препаратом является тканевый активатор плазминогена (актилизе) – это белок, который превращает предшественник фермента плазмина в его активную форму, обладающую фибринолитическим действием (растворяет сгустки крови). Данный метод при раннем начале способен быстро облегчить состояние больного (уменьшаются двигательные, речевые нарушения и т. п.).
Лечение ишемического инсульта с помощью тромболитических препаратов проводится только с согласия пациента или его родственников при точно известном времени появления неврологической симптоматики и подтвержденном диагнозе на КТ. Противопоказанием является тяжелое состояние больного, отсутствие сознания.
Еще один метод – назначение антиагрегантных препаратов, которые уменьшают образование кровяных сгустков путем торможения склеивания тромбоцитов. Это не альтернатива тромболизису, а вынужденная мера при невозможности его проведения или дополнение к нему (проводится через сутки и более после введения активатора плазминогена).
Для лечения после инсульта, наступившего не позднее 48 часов назад, используется Ацетилсалициловая кислота в суточной дозе от 100 до 325 мг, Дипиридамол МВ 200 мг дважды в сутки или Клопидогрел однократно в сутки в дозе 75 мг. В последующем для длительного приема внутрь (6-9 месяцев) назначается Аспирин, особенно пациентам со стенокардией, перенесшим стентирование или инфаркт миокарда. Больным с высоким риском тромбозов вен и тромбоэмболии легочной артерии (ожирение, сахарный диабет, длительный постельный режим), нарушениями сердечного ритма показано подкожное введение препаратов гепарина с последующим переходом на пероральный прием антикоагулянтов (варфарин, ксарелто).
Хирургические методы при инфаркте мозга используются реже, одним из них является установка стента для восстановления просвета в сосудах шеи или головы.
Геморрагический инсульт
 При геморрагических инсультах очень часто применяются различные нейрохирургические вмешательства. Перед операцией обязательно проводится КТ головного мозга, ангиографическое исследование, ультразвуковое сканирование. При геморрагическом инсульте кровоизлияния, особенно глубокие, могут привести к прорыву крови в желудочки и развитию окклюзионной гидроцефалии (водянки мозга), что потребует шунтирования.
При геморрагических инсультах очень часто применяются различные нейрохирургические вмешательства. Перед операцией обязательно проводится КТ головного мозга, ангиографическое исследование, ультразвуковое сканирование. При геморрагическом инсульте кровоизлияния, особенно глубокие, могут привести к прорыву крови в желудочки и развитию окклюзионной гидроцефалии (водянки мозга), что потребует шунтирования.
Хирургическое вмешательство при инсультах проводится со следующими целями:
- максимально удалить все имеющиеся сгустки крови при минимальном повреждении вещества мозга;
- снизить внутричерепное давление на местном и общем уровне;
- восстановить ликвородинамику.
Противопоказаниями для операции являются пожилой возраст пациента (старше 75 лет), отсутствие сознания (кома), наличие тяжелых сопутствующих болезней (декомпенсированный диабет, почечная недостаточность, гнойно-септические состояния, онкология).
Одной из основных проблем, возникающих при этом виде инсульта, является выраженный спазм сосудов в области кровоизлияния. Это может еще более ухудшить кровоснабжение, усилить отек мозгового вещества и повысить внутричерепное давление. Для снятия спастических явлений используются спазмолитики. В течение первых суток больному назначают препараты для повышения свертываемости крови с целью предотвращения повторных кровоизлияний или усиления кровоточивости.
Современные методы лечения
 Как победить инсульт и восстановить работу мозга – интересует многих пациентов во всем мире. Перспективным направлением является лечение стволовыми клетками. Над этим вопросом уже не одно десятилетие работают ученые в разных странах. Эти клетки являются предшественниками всех тканей организма человека, они отличаются бурным ростом, который необходимо направить в нужное русло, на восстановление определенной ткани, иначе возможно развитие раковой опухоли.
Как победить инсульт и восстановить работу мозга – интересует многих пациентов во всем мире. Перспективным направлением является лечение стволовыми клетками. Над этим вопросом уже не одно десятилетие работают ученые в разных странах. Эти клетки являются предшественниками всех тканей организма человека, они отличаются бурным ростом, который необходимо направить в нужное русло, на восстановление определенной ткани, иначе возможно развитие раковой опухоли.
Ранее для получения стволовых клеток использовался эмбриональный материал, полученный в результате абортов. В США, Великобритании, Японии и других странах с развитой системой здравоохранения прошла успешные клинические испытания методика восстановления работы головного мозга после ишемического инсульта с помощью мезенхимальных стволовых клеток, в частности, взятых из эпителия кишечника. В нашей стране в ряде клиник для регенеративной терапии после инсульта применяются стромальные мезенхимальные клетки, взятые из костного мозга пациента или родственников.
В 2016 году в США были опубликованы данные экспериментов на мышах, которые позволяют получить уверенный ответ на вопрос, как лечить ишемический инсульт с максимальной степенью восстановления утраченных функций. Ученые предложили вводить больным нейрональные стволовые клетки в комплексе с новым препаратом. Метод не только способствует возрождению нейронов, но и включению их в активную работу. Осталось провести клинические испытания на пациентах, успех которых откроет перспективу благополучного восстановления к обычной жизни для многих людей, перенесших инсульт.
Период реабилитации
 Лечение после инсульта в домашних условиях проводится под наблюдением врача-невролога в рамках вторичной профилактики, направленной на предотвращение повторных нарушений мозгового кровообращения. История болезни примерно 10-14% пациентов содержит сведения о возникновении новых цереброваскулярных нарушений в течение первых 2 лет после перенесенного инсульта.
Лечение после инсульта в домашних условиях проводится под наблюдением врача-невролога в рамках вторичной профилактики, направленной на предотвращение повторных нарушений мозгового кровообращения. История болезни примерно 10-14% пациентов содержит сведения о возникновении новых цереброваскулярных нарушений в течение первых 2 лет после перенесенного инсульта.
Программа восстановления должна быть комплексной и включать следующие мероприятия:
- медикаментозное лечение;
- качественный уход за больным;
- психотерапевтическая помощь;
- социальная адаптация;
- восстановление утраченных навыков – лечебная восстановительная гимнастика, массаж, физиотерапия.
Реабилитационный период занимает несколько месяцев или лет даже при небольшом поражении головного мозга. Первые полгода обычно уходят на психологическую адаптацию человека к изменившейся жизни. Далее происходит восстановление речевых и двигательных навыков в максимально возможном объеме. Полное возвращение к прежней жизни остается у большинства пациентов неисполнимой мечтой.
Чем лечить инсульт дома должен определить врач, индивидуально для каждого больного подбираются дозы и схемы назначения препаратов. Могут использоваться следующие группы лекарств:
- Антиагреганты – аспирин. Принимаются после перенесенного ишемического инсульта пожизненно.
- Гипотензивные средства – бета-блокаторы, диуретики, ингибиторы АПФ, блокаторы каналов кальция. Начинают обычно с малых доз препарата, отдают предпочтение лекарствам длительного действия, лечение проводится под ежедневным контролем АД.
- Статины – аторвастатин, розувастатин. Применяются для уменьшения уровня холестерина в крови и снижения риска повторного развития ишемического инсульта.
- Миорелаксанты (средства для уменьшения спастического сокращения мышц) – Баклофен, Толперизон, Тизанидин.
- Противосудорожные препараты – Карбамазепин, Клоназепам или другие.
- Ноотропные и нейротрофические средства (питание для мозга) – Ноотропил (Пирацетам), Церебролизин, Фенотропил, Актовегин.
- Антидепрессанты – Флуоксетин, Сертралин и т. п.
- Препараты для улучшения кровообращения в вертебробазилярной области – Вазобрал, Кавинтон, Бетасерк.
Как вылечить инсульт и при этом уменьшить риски развития осложнений и повторных нарушений церебрального кровообращения, а также адаптировать больного к новой жизни и повысить ее качество – трудный вопрос, решить который можно только совместными усилиями врачей, пациента, его близких родственников и всех неравнодушных людей.
Источник
Инсультом называется острое нарушение мозгового кровообращения (ОНМК), вызванное атеросклерозом, тромбозом, высоким давлением, тромбоэмболией, разрывом аневризмы или патологией сосудов. Данное состояние не связано с черепно-мозговыми травмами. При лечении инсульта головного мозга препараты подбираются врачом (неврологом или терапевтом) с учетом типа ОНМК, его переносимости и тяжести состояния больного.

Кратко о распознавании предынсультного состояния
О начале инсульта свидетельствуют следующие симптомы:
- головная боль;
- тошнота;
- рвота;
- головокружение;
- беспокойство;
- сонливость;
- слабость;
- нарушение сознания.
В дальнейшем появляются судороги, нарушения речи, глазные симптомы (двоение предметов, сужение зрачков, отведение глазных яблок, сужение полей зрения, слепота), мышечная слабость, парезы, параличи, психические расстройства, нарушение равновесия и двигательные расстройства.
Какое лекарство нужно выпить до приезда скорой
Инсульт — опасное состояние. До приезда скорой помощи больному не рекомендуется давать какие-либо лекарства. Перед этим нужно поставить предварительный диагноз и исключить другую патологию (энцефалит, травмы, инфекции, инфаркт, опухоли).
Лечебная тактика при разных инсультах (геморрагическом и ишемическом) имеет свои особенности. Самолечение может навредить больному.
Вместо медикаментозной терапии человека нужно уложить, успокоить, исключить прием им пищи и воды, очистить его дыхательные пути, обеспечить ему приток воздуха и контролировать его жизненные показатели.
Отличия в медикаментозной терапии для разных видов инсульта
Геморрагический приступ
В основе геморрагического инсульта лежат повреждение церебральных артерий, кровоизлияние в мозг или под оболочки и образование гематомы, поэтому лечение должно быть направлено на дренирование крови, устранение отека, остановку кровотечения и улучшение работы мозга.
В отличие от инфаркта мозга (ишемического инсульта), при этой патологии могут назначаться следующие медикаменты:
- гемостатики (Викасол);
- антифибринолитики;
- венотоники;
- салуретики в сочетании с осмодиуретиками;
- блокаторы кальциевых каналов;
- коллоидные растворы;
- низкомолекулярные декстраны;
- ангиопротекторы;
- кортикостероиды (Дексаметазон);
- препараты кальция.

Дополнительно для укрепления сосудов применяют аскорбиновую кислоту и рутин.
Медикаментозную терапию часто сочетают с хирургическим лечением (дренированием, декомпрессией, удалением гематомы).
При кровоизлиянии противопоказано большинство нейропротекторов, которые широко используются для лечения инфаркта мозга.
Ишемический инсульт мозга
К препаратам против инсульта ишемического типа относятся:
- Гиполипидемические средства (статины, фибраты). Помогают при ОНМК на фоне атеросклеротического поражения церебральных артерий. К этой группе относятся Ловастатин (Кардиостатин), Аторвастатин (Аторис, Кадуэт, Липримар, Торвакард), Симвастатин (Симвор, Вазилип, Зокор, Овенкор, Зокор Форте), Розувастатин (Мертенил, Роксера, Крестор, Розулип). Данные препараты оказывают гиполипидемическое действие, снижая уровень атерогенных ЛПНП (липопротеинов низкой плотности) в крови. К фибратам относятся фенофибраты Канон и Трайкор.
- Антиагреганты.
- Антикоагулянты.
- Тромболитики (Стрептокиназа, Тромбофлюкс). Они растворяют свежие тромбы, закупоривающие артерии и эффективны только на ранних стадиях заболевания.
- Препараты, улучшающие микроциркуляцию.
- Нейротропные средства. В эту группу входят сосудистые препараты, ноотропы, антиоксиданты и антигипоксанты.

Классификация медикаментов
Антидепрессанты и транквилизаторы
Одним из последствий инсульта может быть сильная депрессия. В этом случае назначаются антидепрессанты. Механизм действия данных средств связан с ингибированием процесса обратного захвата серотонина и норадреналина, а также блокированием МАО (моноаминоксидазы). Эти препараты улучшают настроение, уменьшают напряжение и чувство страха, дисфорию.
Большинство антидепрессантов не вызывают сонливости.
Для лечения депрессии при инсульте применяются следующие антидепрессанты:

- Флуоксетин (Прозак, Профлузак). Является производным пропиламина. Форма выпуска — желатиновые капсулы. Относится к ингибиторам обратного захвата серотонина. Противопоказан при глаукоме, непереносимости, дисфункции почек, гиперплазии простаты, судорогах, эпилепсии, а также беременным и кормящим женщинам. Препарат не рекомендуется применять одновременно с ингибиторами МАО.
- Деприм (Нейроплант). Содержит сухой экстракт зверобоя. Выпускается в форме таблеток. Оказывает мягкое антидепрессивное, тонизирующее, анксиолитическое и седативное действие. Применяется с 12 лет. Не назначается беременным и кормящим. Побочные эффекты включают аллергические реакции.
- Феназепам. Сильный анксиолитик, оказывающий противосудорожное действие. Не назначается при коме, миастении, шоке, суицидальных мыслях, дыхательной недостаточности, алкогольном отравлении.
- Имипрамин. Трициклический антидепрессант. Содержит имипрамина гидрохлорид. Особенностью препарата является то, что он оказывает обезболивающее действие и помогает при недержании мочи после инсульта. Назначается при депрессии, идеаторной и моторной заторможенности. Противопоказан при нарушении кроветворения, сердечной, почечной и печеночной недостаточности, остром инфаркте миокарда, глаукоме, атонии мышц мочевого пузыря, гиперплазии простаты и беременным.
- Амитриптилин. Трициклический антидепрессант в форме таблеток. Влияет на обмен серотонина и опиоидные системы. Может назначаться взрослым и детям старше 6 лет. Эффективен при депрессии, тревоге, ажитации (двигательном беспокойстве с возбуждением) и нарушении сна.
- Амиксид. В составе имеются амитриптилин и хлордиазепоксид. Показанием является депрессия разной этиологии, включая постинсультную. Амиксид не назначается при декомпенсированных заболеваниях сердца, 3-ей стадии гипертонической болезни, болезнях крови, почечной патологии, тяжелых заболеваниях печени, атонии мочевого пузыря, глаукоме, мышечной слабости, язвенной болезни, детям, беременным и кормящим.
- Феварин (Рокона). Содержит флувоксамин. Показаниями являются лечение и профилактика депрессии.

Если у больного с инсультом появляются такие симптомы, как страх и тревога, то используются следующие анксиолитики (транквилизаторы):
- Реланиум и его аналоги (Диазепам, Сибазон, Релиум). Применяются в форме раствора для внутримышечного и внутривенного введения. Являются производными бензодиазепина. Препараты угнетают центральную нервную систему, тормозят передачу импульсов. Оказывают седативное, анксиолитическое, противосудорожное, снотворное и миорелаксирующее действие. Противопоказаны при миастении, глаукоме, шоке, ночном апноэ, обструктивной патологии легких.
- Грандаксин. Действующее вещество — тофизопам. Форма выпуска — таблетки. Лекарство уменьшает судороги, оказывает минимальный седативный эффект, успокаивает человека. Назначается при инсульте, сопровождающемся неврозами, депрессией, тревогой, апатией и миастенией (мышечной слабостью). Противопоказан при дыхательной недостаточности, сильном возбуждении, агрессивности, непереносимости галактозы, ночном апноэ, беременным и кормящим.
- Атаракс. Транквилизатор на основе гидроксизина. Оказывает противорвотное, умеренное анксиолитическое действие, уменьшает страх и тревогу. Не назначается при порфирии.
- Селектра и его аналоги (Ципралекс, Элицея, Эсциталопрам, Эйсипи). Активное вещество — эсциталопрам. Назначается при депрессии и панических расстройствах на фоне инсульта. Противопоказан детям старше 15 лет.
- Адаптол и его аналоги (Мебикар, Мебикс). Лекарства устраняют страх, тревогу, беспокойство и раздражительность у людей, перенесших инсульт. Особенностью препаратов является наличие ноотропного эффекта. Они улучшают когнитивные функции мозга, что важно в восстановительном периоде после инсульта.
- Афобазол. Содержит фабомотизол. Относится к селективным анксиолитикам с нейропротекторным действием. Назначается только взрослым.
- Анксиолитики с ноотропным действием (Фенибут, Тенотен). Препараты улучшают функциональное состояние мозга, устраняют противотревожное и анксиолитическое действие, уменьшают головную боль, нормализуют сон и уменьшают симптомы астении. В условиях острой гипоксии тканей уменьшают зоны поражения.

Препараты разжижения крови
К препаратам, разжижающим кровь, относятся антиагреганты и антикоагулянты. Они эффективны при склонности к тромбозу и повышенной вязкости крови, показаны при ишемическом инсульте. При инфаркте мозга (кровоизлиянии) они противопоказаны.
Антиагреганты и антикоагулянты
Антиагреганты — группа лекарств, разжижающих кровь за счет нарушения процесса склеивания тромбоцитов.
К ним относятся:
- Тромбо Асс.
- Аспирин Кардио.
- Кардиомагнил.
- Тромбитал.
- Тромбомаг.
- Клопидогрел.
- Зилт.
- Плавикс.
- Лопирел.
- Эгитромб.

Наряду с антиагрегантами при инфаркте мозга применяются антикоагулянты. Эти средства предупреждают тромбоз за счет угнетения свертывающей системы крови.
К ним относятся:
- Варфарин и его аналоги (Варфарекс). Являются антикоагулянтами непрямого действия. Препараты подавляют выработку 2, 7, 9 и 10 факторов свертывания крови. Действие начинается через 3-5 дней. Они противопоказаны при кровотечениях, поражении почек, болезнях печени, тромбоцитопении, ДВС-синдроме, геморрагическом инсульте и язвенной болезни.
- Эликвис. Антикоагулянт прямого действия. Противопоказан в острую фазу инсульта, при кровотечениях, артериовенозной мальформации, аневризме, болезнях печени, злокачественных опухолях, детям и беременным.
- Гепарин. Применяется в форме раствора для инъекций. Влияет на антитромбин, который ингибирует факторы свертывания. Не назначается при повышенной чувствительности, тромбоцитопении и кровотечениях.
Ноотропы для улучшения работы мозга

- Ноотропы — группа препаратов-нейропротекторов, которые улучшают мозговую деятельность и обменные процессы. Данные средства помогают восстановить память, речь и мыслительную деятельность. Важным свойством ноотропов является способность уменьшать потребность клеток мозга в кислороде. Механизм действия связан с усилением выработки АТФ и синтеза белков, улучшением утилизации тканями мозга глюкозы и стабилизацией мембран.
- К ноотропам относятся:
- Цераксон и его аналоги (Нейпилепт, Рекогнан).
- Луцетам и его аналоги (Ноотропил, Пирацетам, Омарон). Препараты улучшают когнитивные функции мозга. Форма выпуска — таблетки. Противопоказаны при непереносимости, тяжелой почечной недостаточности, хорее Гентингтона, внутримозговом кровоизлиянии, беременным и кормящим женщинам.
- Пантогам. В составе имеются кальция пантотенат и пантогам. Обладает противосудорожным действием. Уменьшает возбудимость, оказывает легкое седативное действие, улучшает умственную деятельность и работоспособность. Противопоказан при дисфункции почек, беременным и кормящим.
- Энцефабол. Содержит пиритинол. Показан при нарушениях памяти, ухудшении мышления и дисфункции головного мозга. Противопоказан при ревматоидном артрите.
- Комбинированные препараты (Фесцетам, Комбитропил, Пирацезин, Фезам, Ноокам). Содержат пирацетам и циннаризин. Эти лекарства улучшают работу мозга, оказывают сосудорасширяющее и антигипоксическое действие. Назначаются при инфаркте мозга и в восстановительном периоде геморрагического инсульта.
Препараты контроля за давлением
Нередко инсульту сопутствует артериальная гипертензия. Лечить пожилых людей с ОНМК и гипертонической болезнью нужно антигипертензивными средствами. Они снижают АД за счет расширения сосудов, блокирования бета-рецепторов и ингибирования ангиотензинпревращающего фермента.
Наиболее часто используются:
- ингибиторы АПФ (Каптоприл, Эналаприл, Диротон, Лизиноприл);
- бета-адреноблокаторы (Метопролол, Бисопролол, Конкор);
- диуретики (Диувер, Маннит, Диакарб).
Давление нужно снижать плавно. В норме оно не должно превышать 139/89 мм. рт. ст.
Венотоники для укрепления сосудов
В список препаратов, назначаемых при инсульте, входят вазотоники и венотоники. Они повышают тонус церебральных артерий, делают их более эластичными и упругими, снижают проницаемость кровеносных сосудов. Это важно после перенесенного геморрагического инсульта.
К венотоникам относятся:
- Эскузан. Содержит экстракт семян каштана и тиамин. Форма выпуска — раствор для приема внутрь.
- Детралекс. Оказывает ангиопротекторное действие. Не назначается кормящим женщинам.
- Троксерутин (капсулы). Производное рутина (витамина P). Снижает проницаемость капилляров. Уменьшает отек тканей.

Миорелаксанты для снижения нагрузки на мышцы
В первые часы с начала инсульта возможна спастичность мышц (гипертонус). Для их расслабления и уменьшения напряжения применяют миорелаксанты.
Наиболее часто используются:
- Мидокалм. Препарат центрального действия. Содержит толперизон. Механизм действия связан с торможением рефлекторных дуг и снижением электрической активности нервных клеток. Противопоказан при миастении и гиперчувствительности.
- Лидамитол. Содержит толперизон и лидокаин. Снимает спазм поперечнополосатой мускулатуры. Противопоказан детям.
- Калмирекс. Выпускается в виде раствора для инъекций. Назначается при спазме мышц на фоне инсульта.
Антиконвульсанты
Первые признаки геморрагического инсульта нередко включают судороги. Это непроизвольные мышечные сокращения. Для их устранения используются антиконвульсанты.
Механизм действия этих препаратов связан с блокадой натриевых каналов, подавлением проведения импульсов и повышением судорожного порога.
Из противосудорожных средств при инсульте назначаются Финлепсин, Тегретол, Карбамазепин, Ламотриджин, Конвалис, Нейронтин и Фенобарбитал.

БАДы и витамины
Пациентам можно пить не только лекарства, но также БАД и витамины. В перечень БАД входят Глицин и Гинкго Билоба. Последний содержит экстракт растения гинкго. Препарат улучшает кровоснабжение мозга, насыщает клетки кислородом, расширяет сосуды, уменьшает агрегацию. Он противопоказан в остром периоде инсульта.
Из витаминов применяются B1, аскорбиновая кислота, рибофлавин, никотиновая и пантотеновая кислоты. Они улучшают работу мозга.
Лечение с помощью капельниц и инъекций
Используемые лекарства
Инъекционно и инфузионно при инсульте могут вводиться:
- поддерживающий давление в кровяном русле раствор хлорида натрия;
- тромболитики (препараты, растворяющие тромбы);
- антикоагулянты (Варфарин);
- системные глюкокортикостероиды (Дексаметазон);
- коллоидные растворы (при кровоизлиянии).
Использование глюкозосодержащих растворов при инсульте нецелесообразно.
Расположение катетеров
Препараты для инфузий вводят после катетеризации. Катетеры бывают периферическими и центральными. В первом случае для катетеризации используют небольшие сосуды предплечья, кисти или стопы. Чаще всего местом для инъекции является лучевая вена.

Центральный доступ применяется при обширных инсультах, когда человек находится в отделении реанимации или интенсивной терапии. Используют подключичную, яремную и бедренную вены. Они расположены в области ключицы, на шее сбоку и в зоне паховой складки соответственно.
Список эффективных препаратов после инсульта
При ишемической разновидности
При ишемическом инсульте в схему лечения включают:
- противорвотные средства (Метоклопрамид, Церукал);
- статины;
- антигипертензивные средства;
- нейропротекторы (Семакс, Мексидол, Актовегин, Пирацетам, Церебролизин, Кавинтон);
- антиагреганты (Клопидогрел, Аспирин);
- антикоагулянты (Варфарин);
- тромболитики;
- фибринолитики.
Некоторые из них (антиагреганты) приходится принимать постоянно (при склонности к тромбозу).
После геморрагического инсульта
После кровоизлияния в мозг могут применяться:
- противоотечные средства (диуретики);
- некоторые нейропротекторы (Актовегин, Винпоцетин);
- барбитураты;
- антигипертензивные средства;
- гемостатики;
- антифибринолитики.

Препараты для улучшения мозгового кровообращения (Трентал, Пентоксифиллин) противопоказаны при остром геморрагическом инсульте.
Назначаемые препараты по степени проявлений
Начальная симптоматика
Применение лекарств при инсульте в первые три часа улучшает прогноз для жизни и здоровья и повышает шансы человека на выздоровление.
Если причиной послужил тромбоз (в анамнезе имеются данные о варикозной болезни, случаях ишемического инсульта), то проводится тромболизис.
Используется Стрептокиназа или Тромбофлюкс. Если причиной послужила тромбоэмболия, то эффективны антикоагулянты. Внутривенное введение гипоосмолярных средств в этот период противопоказано.
Острые состояния
В остром периоде после госпитализации и уточнения диагноза проводится патогенетическая и симптоматическая терапия. Для профилактики тромбозов назначают антиагреганты и антикоагулянты (предпочтение отдают низкомолекулярному Гепарину), вводят раствор натрия хлорида (при инфаркте мозга). Уже на острой стадии в первые часы могут вводиться нейропротекторы. При кровоизлиянии лечение в острый период предполагает остановку кровотечения.
Для стабилизации работы организма
Для поддержания жизненно важных функций используются инфузионные средства и антигипертензивные препараты. Если причиной инсульта послужила сердечная патология, то могут использоваться антиаритмические средства (Амиодарон) и гликозиды (Дигоксин).
Для повышения сопротивляемости организма к гипоксии и ишемии используются антиоксиданты (Мексидол, Мекси B6, Медомекси, Метостабил и Мексиприм).
Средства симптоматической терапии
К симптоматическим препаратам после инсульта относятся:
- противорвотные (Метоклопрамид, Церукал, Перинорм) — эффективны при рвоте;
- анальгетики и спазмоанальгетики (Баралгин М, Анальгин, Спазган, Спазмалин, Темпалгин);
- противосудорожные — назначаются при эпилептических приступах.
Таблетки от головной боли после инсульта назначаются с осторожностью в случае артериальной гипертензии.
Что предлагает народная медицина
Народные средства при остром нарушении мозгового кровообращения неэффективны. После стабилизации состояния больного для улучшения работы мозга могут применяться настойка японской софоры, смесь на основе растительного масла и лаврового листа, мумие с соком алоэ (помогает при тромбозе), настой чистотела, настойки можжевельника и шалфея, настойка на основе сосновых шишек. Даже самые эффективные травы не могут заменить медикаментозного и хирургического лечения.

Профилактические препараты
Если человек из группы риска (с сердечной патологией, диабетом, васкулитом, гипертензией, атеросклерозом, тромбозом), то для профилактики инсульта могут использоваться:
- антиагреганты (Аспирин);
- статины;
- антигипертензивные средства;
- антиаритмические препараты.
При поражении сосуд
