Какие рекомендации при сердечной недостаточности

Помешать дальнейшему прогрессированию сердечной недостаточности можно, нужно только: приложить все усилия к лечению основного заболевания, убрать провоцирующие факторы, соблюдать диету и вести по возможности здоровый образ жизни.

Что такое сердечная недостаточность?
Сердечная недостаточность — это неспособность сердца выполнять свою прямую (сократительную) функцию. В результате: ткани, органы человека начинают испытывать кислородное голодание и нехватку питательных веществ.
Если сердечная мышца ослабевает, она уже не сможет в полной мере прокачивать необходимое ему количество крови.
Поэтому кровь, возвращаемая в сердце из внутренних органов, будет застаиваться:
- Если сильно поражена левая половина, кровь будет постоянно скапливаться в лёгких, вызывать: приступы кашля, одышку. Здесь мы подробно рассказываем про лечение сердечной одышки.
- Если поражена правая половина, в большом круге кровообращения начинается застаивание крови. Это приведёт к отеку ног, а дальше по возрастающей распространиться на другие органы.
- Если поражены обе половины сердца, тогда сердечная ткань начнёт постепенно отмирать и заменятся рубцовой тканью.
Классификация
Выделяют 2 формы:
- Острая сердечная недостаточность — начинается иногда мгновенно, после: инфаркта, действия некоторых токсинов, острого миокардита, разрыва левого желудочка, некоторых форм аритмий и т. д.
Проявляется в виде: астмы, шока, отёка лёгких и т. д. Если не принять к спасению человека экстренных мер, может быстро привести и к смерти. - Хроническая форма — развивается медленнее, на это требуется иногда месяцы или даже годы. Но со временем всё равно неизбежно приведёт к гипоксии. Причины заболевания: гипертензия, длительная анемия, порок сердца и т. д.
Выделяют 4 класса хронической сердечной недостаточности:- Человек пока активен, обычные нагрузки не вызывают: ни сердцебиения, ни слабости, ни ангинозных болей. Но при крутом подъёме появляется уже дискомфорт, лёгкая одышка.
- Отмечается незначительное понижение выносливости. Даже при незначительной перегрузке появляются первые признаки болезни. При покое человек всё ещё себя чувствует более-менее комфортно. Но при выполнении обычных, ранее с лёгкостью выполняемых физических нагрузок сразу начинается ухудшаться состояние: сердцебиение, одышка, слабость.
- Даже незначительная физическая активность, даётся уже с трудом.
- Синдром стенокардии, или признаки заболевания проявляются в покое.
Имеет 3 типа поражения:
- Левожелудочковая — появляется:
- при понижении сократительной функции миокарда, причина общеизвестная — инфаркт миокарда;
- если перегрузить левый желудочек последует сужении аорты.
- Правожелудочковая, начинается — при лёгочной гипертензии:
- в большом круге кровообращения происходит сильный застой крови;
- в малый поступает уменьшенное количество крови.
- конечная стадия — правожелудочковая сердечная недостаточность.
В этой стадии заболевания организм больного совершенно истощён, кожа дряблая, истончена, с характерными сильными отёками и блеском кожных покровов.
- Смешанная форма — начинается при перегрузке обоих желудочков, их происхождение:
- Миокардиальная — поражаются стенки сердца, это приводит к серьёзным нарушениям:
- систолы (сокращения);
- диастолы (расслабления).
- Перегрузочная — появляется при непомерной нагрузке. Обычно она развивается при болезнях, которые препятствуют току крови, пороках сердца.
- Комбинированная — объединяет два предыдущих вида: повреждение миокарда и чрезмерную нагрузку.
- Миокардиальная — поражаются стенки сердца, это приводит к серьёзным нарушениям:
- Левожелудочковая — появляется:
Симптомы
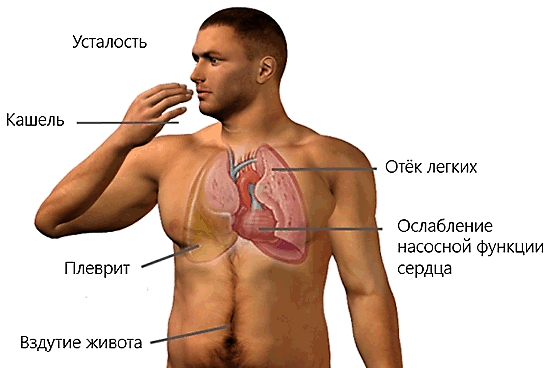
- Может начаться одышка не соответствующая нагрузке, дыхание будет глубоким и частым.
- Даже после: плотной еды, небольших физических нагрузок, лёжа на диване человек вдруг начинает испытывать усиленное сердцебиение.
- Если поднимается давление в сосудах лёгких, начинается кашель, нередко в мокроте можно увидеть примесь крови.
- Больной постоянно чувствует даже утром, встав с кровати: слабость, усталость. Из-за ограниченного кровоснабжения.
- Ходить в туалет больные начинают в основном ночью, количество мочи существенно снижено, из-за уменьшения кровоснабжения: головного мозга, почек.
- К концу дня появляются отеки на стопах, но по прошествии некоторого времени они будут подниматься всё выше и выше.
- Кожа на ступнях ног, кисти рук, носогубной треугольник и кончики ушей приобретут синюшный оттенок.
- Из-за правожелудочковой недостаточности характерны болевые ощущения с правой стороны, чувство тяжести, значит, начался застой крови в сосудах.
- Нарушено кровообращения в головном мозге: больной быстро утомляется, плохо спит, имеет склонность к частым депрессиям, умственные нагрузки становятся непосильными.
- В положении лёжа может быть затруднено дыхание, сидя оно немного стабилизируется. Это называется — ортопноэ, иногда больной вынужден спать только сидя.
- Может начаться приступ сердечной астмы, обычно в ночное время.
- В брюшной полости может скапливаться лишняя жидкость, называемая — асцит, но это бывает только в крайних случаях.
Про симптомы и лечение сердечной недостаточности в пожилом возрасте читайте тут.
Диагностика
Чтобы выявить причину, вызвавшую данную патологию бывает достаточно одного осмотра и опроса врача. Но иногда используют инструментальные методы диагностики, это даёт дополнительную информацию для врача.
Методы:
- Электрокардиография — даёт полную информацию. При выборе лечения этот метод помогает понять: правильно ли оно подобрано или нет.
- Рентген — выявляет: венозную гипертензию, скопление жидкости в плевральной области.
- УЗИ сердца — можно измерить: фракцию выброса, состояние клапанов, насосную функцию. Её норма 53–75%, если менее 40%, это уже явный признак сердечной недостаточности. Все отклонения рано или поздно приведут к болезни. Можно точно узнать, перенёс ли ранее человек инфаркт или нет.
Причины заболевания
- ишемическая болезнь, инфаркт;
- сахарный диабет;
- повышенное артериальное давление;
- воспалении сердечной мышцы;
- пороки сердца;
- тяжёлое ожирение;
- кардиомиопатия;
- миокардиты;
- злоупотребление курением, наркотиками, алкоголем;
- излишняя активность щитовидной железы;
- болезни лёгких;
- не воспалительные заболевания миокарда;
- воспалительные заболевания миокарда.
Заболевания, приводящие к сердечной недостаточности:
- гипертиреоз;
- анемии;
- нарушения сердечного ритма;
- разнообразные инфекции;
- почечная недостаточность.
Лечение
Лечить нужно начинать:
- С основного заболевания, приведшего к таким последствиям. Может потребоваться: смена места работы, протезирование клапанов, банальный отказ от курения, антигипертензивная терапия и т. д.
- Лечение декомпенсации — чтобы не было застоя крови необходимо: наладить здоровый образ жизни. Применяют и медикаментозную терапию — диуретики (мочегонные средства), они выводят избыток жидкости и натрия.
- Улучшить кровоснабжение органов и увеличить сердечный выброс помогут — изотропные и сосудорасширяющие препараты. Они помогают усиливать сократительную функцию сердца.
Медикаменты
- Увеличат насосную функцию, содействуют диурезу, существенно повысят сократимость миокарда — гликозиды: целанид, строфантин, адонизид и т. д.
- Убрать отеки при сердечной недостаточности и вывести соли помогут — диуретики: диакарб, фуросемид, ацетамок, дегидратин и т. д.
- Ингибиторы — ангиотензин и вазодилататоры: каптоприл, лизиноприл, рамиприл, эналаприл — расширят артерии, минимизируют тонус сосудов. Это поспособствует уменьшению сопротивления сосудов при сердечных сокращениях.
- Улучшат метаболизм миокарда: препараты калия, аскорбинка, рибоксин, витамин В.
- Расширяет коронарные артерии, поспособствуют более полному кровенаполнению желудочков, помогут увеличить выброс — антиангинальные средства: сустак, амилнитрит, нитроглицерин, изосорбида, нитронг, никардипин и т. д.
- Повысят сердечный выброс, снизят частоту сокращений, улучшат кровенаполнение — адреноблокаторы: карведилол, надолол, пиндолол, карведилол и т. д.
- Антикоагулянты будут препятствовать тромбообразованию: анфибра, аспирин, ангиофлюкс, варфарин, арикстра и т. д.
Народные средства
При острой недостаточности, пить любые домашние настойки, просто опасно для жизни. Потому что, если какое-то растение и обладает целебными свойствами, всё равно действовать будут очень медленно и слабо. Если идёт пена изо рта или мучают раздирающие боли, нужны будут не травы, а серьёзные препараты.
Основной упор в лечении хронической сердечной недостаточности нужно делать на медикаментозные препараты. Народные средства используют как вспомогательные. Но при первоначальных проявлениях они могут быть и основным средством излечения.
Чем и как укрепить сердце?
Укрепить сердечную мышцу можно плодами боярышника:
- 400 гр. плодов;
- 1 л воды.
- Засыпать в кастрюлю плоды, залить холодной водой, довести до кипения.
- Прокипятить под закрытой крышкой 20 мин.
- Когда остынет процедить, добавить мёда по вкусу. Принимать утром и вечером по 50 гр.
- Принимать можно очень долго, но с перерывами.
Вылечить кашель при сердечной недостаточности поможет отличное старинное средство:
- 0,5 кг мёда;
- 0,5 кг грецких орехов;
- 300 гр. изюма;
- 300 гр. кураги;
- 4 шт. лимона.
Всё, кроме мёда перекрутить на мясорубке, хорошо смешать поставить в холодильник. Есть по 1 ст. л. 2 раза в день.
Попробуйте и травы:
- листья берёзы;
- корни стальника;
- семена льна.
Все ингредиенты должны быть измельчены, всё тщательно смешать в равных пропорциях. Берём 1ч. л. смеси и заливаем кипятком, когда настоится до тёпленького можно начинать принимать по 1/4 стакана утром и вечером, до выздоровления.
Лесная земляника:
- 0,5 л кипятка;
- 100–150 гр. листьев.
Кипятить 5 минут, настоять, принимать по 1 ст. л. 2–3 раза в день.
Хирургическое лечение
Если медикаментозное лечение не помогает, тогда может потребоваться хирургическое:
- При ишемической кардиомиопатии необходимо — коронарное шунтирование. Это может включать: изоляцию лёгочных вен, операцию Кокса, деструкцию тахикардии. Чтобы добиться большего эффекта, нужно будет и в послеоперационном периоде продолжать лечение, медикаментозного плана.
- Операция митрального клапана — существенно улучшит форму левого желудочка, восстановит смыкание створок, снизит митральную регургитацию. Всё это поможет увеличить сердечный выброс. Эта операция улучшает самочувствие, но на выживаемость не очень влияет.
- Операция на левом желудочке — проводят известную операцию Дора. Уменьшается полость и понижается напряжение в стенках. Или проводят дискинезию миокарда (операция Батисты).
- Резекция левого желудочка — иссекается миокард левого желудочка возле сосочковых мышц. Можно делать сразу и пластику и протезирование митрального клапана.
В чём опасность заболевания?
В любой болезни есть периоды: хорошего самочувствия и его ухудшения (декомпенсации). Приводят к этому различные причины: грипп, стресс, пневмония и т. д.
Сердце иногда не выдерживает, отказывают внутренние органы, нарушается ритм сердца, может быть кардиогенный шок и смерть. Спасти больного сможет только реанимация.
Возможные осложнения, последствия, прогноз
Осложнения не специфичны, отмечаются на поздних стадиях заболевания:
- Осложнения в результате низкого МОС, такое, может быть, при: кардиоцеребральном симптоме, почечной недостаточностью и т. д.
- Кровохарканье — из-за чрезмерного давления в лёгких идёт разрыв бронхиальных и лёгочных капилляров, диапедез, начинается кровотечение в лёгких. Это осложнение бывает только при: отёке лёгких, астме, левосторонней недостаточности.
- При застойной форме, может, нарушаться сердечный ритм и закончится это непременно смертью. Это бывает: желудочковой аритмии, даже бессимптомной и при дисфункции миокарда.
- Печёночная недостаточность — проявляется в виде желтухи. Причины: ухудшение перфузии, венозный застой.
- При застое и транссудации жидкой плазмы в многочисленных альвеолах, создаются неплохие условия для распространения инфекций. Отсюда и бронхопневмонии, постоянные респираторные инфекции.
- Кахексия — теряется масса тела, иногда существенно. Такое обычно наблюдается при запущенной сердечной недостаточности.
Спрогнозировать последствия при этом заболевании невозможно.
Прогноз будет зависеть:
- степени и тяжести заболеван
 ия;
ия; - возраста больного;
- сопутствующих заболеваний;
- образа жизни;
- эффективности лечения;
- настроя пациента и т. д.
Но если брать в целом последствия на поздних стадиях — они крайне неблагоприятны. А на ранних, успешно излечивается. Прогноз для дальнейшей здоровой, или не очень жизни, будет зависеть от основного заболевания.
Если его можно излечить, значит, шансы пациента на выздоровление повышаются. Но если уже ничего нельзя сделать, тогда доктор сможет только немного затормаживать дальнейшее прогрессирование заболевания.
Рекомендации при сердечной недостаточности, диета
Основная рекомендация — своевременность и адекватность лечения основного заболевания, и правильный образ жизни. При декомпенсации лечение нужно проводить только в стационаре.
Рекомендации:
- При тяжёлой и острой форме нужно соблюдать: полный покой, постельный режим. В других случаях нагрузки необходимо разумно дозировать.
- Показана лечебная физкультура.
- Принимать препараты для разгрузки сердца и понижения артериального давления.
- Принимать препараты, которые усиливают сердечные сокращения.
- Принимать препараты, для выведения излишней жидкости из организма и помогающие восстанавливать водно-солевой баланс.
- Для восстановления обменных процессов в сердечной мышце нужны: микроэлементы, сосудистые средства, витамины, минералы и т. д.
Показана строгая диета:
- Жизненно необходимо наладить диетическое питание легкоусвояемых, витаминизированных продуктов.
- За день нужно употреблять не более 2 гр. соли и не больше 600 мл воды.
- Наложить запрет на жирную пищу, копчёности, рафинированные продукты и т. д.
Витамины при сердечной недостаточности
Оказать помощь при сердечной недостаточности могут витамины:
- Витамин А (ретинол) — предохранит от атеросклероза, улучшит обменные процессы. Это жирорастворимый витамин. Особенно много его: в молочных продуктах, в тыкве, в перце, в рыбьем жире.
- Витамин Р (рутин) — действует укрепляюще на сосуды. Много его: в малине, в цитрусовых.
- Витамины F — полиненасыщенные кислоты. Растворяет бляшки на сосудах. Одни кислоты синтезируются непосредственно в организме, другие извне поступают вместе: с маслом, с рыбой, с морепродуктами.
- Витамин Е (токоферол) — угнетает липидное окисление. Производят в масляном виде. Особенно много его: в куриных яйцах, в орехах, в печени.
- Витамин В1 (тиамин) — стимулирует сокращения, синтезируется непосредственно в кишечнике.
- Коэнзим Q10 — питает и защищает сердце. Можно купить таблетки. Также он синтезируется при употреблении: говяжьей печени, растительных жиров.
- Витамин В6 (пиридоксин) — расщепляет и выводит излишки холестерина.
- Витамин C — укрепляет, усиливает обменные процессы. Выпускают в виде: драже, инъекций, таблеток. Нужно есть чёрную смородину, пить отвар шиповника, есть яблоки.
- Витаминный комплекс: В1, В6, В12 — особенно хорошо себя показала — мильгамма, биовиталь.
- Необходимы и минеральные комплексы: магний, селен, калий, фосфор, кальций.
Чтобы избежать прогрессирования заболевания, необходимо: соблюдать все предписания врача, принимать назначенные препараты, регулярно обследоваться для выявления даже самых незначительных изменений в работе сердца. Это предупредит ухудшение здоровья и повысит качество жизни.
Загрузка…
Источник
Хроническая сердечная недостаточность (ХСН) – это состояние, при котором снижается объем выбрасываемой сердцем крови за каждое сердечное сокращение, то есть падает насосная функция сердца, в результате чего органы и ткани испытывают нехватку кислорода. Этим недугом страдает около 15 миллионов россиян.
В зависимости от того, как быстро развивается сердечная недостаточность, её разделяют на острую и хроническую. Острая сердечная недостаточность может быть связана с травмами, действием токсинов, болезнями сердца и без лечения быстро может привести к летальному исходу.
Хроническая сердечная недостаточность развивается в течение длительного времени и проявляется комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме
О причинах этого опасного для жизни состояния, симптомах и методах лечения, в том числе и народными средствами мы поговорим в этой статье.
Классификация
Согласно классификации по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга в развитии хронической сердечной недостаточности выделяют три стадии:
- I ст. (HI) начальная, или скрытая недостаточность, которая проявляется в виде одышки и сердцебиения только при значительной физической нагрузке, ранее не вызывавшей её. В покое гемодинамика и функции органов не нарушены, трудоспособность несколько понижена.
- II стадия — выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом круге кровообращения) при незначительной физической нагрузке, иногда в покое. В этой стадии выделяют 2 периода : период А и период Б.
- Н IIА стадия — одышка и сердцебиение при умеренной физической нагрузке. Нерезкий цианоз. Как правило, недостаточность кровообращения преимущественно по малому кругу кровообращения: периодический сухой кашель, иногда кровохарканье, проявления застоя в лёгких (крепитация и незвучные влажные хрипы в нижних отделах), сердцебиение, перебои в области сердца. В этой стадии наблюдаются начальные проявления застоя и в большом круге кровообращения (небольшие отеки на стопах и голени, незначительное увеличение печени). К утру эти явления уменьшаются. Резко снижается трудоспособность.
- Н IIБ стадия – одышка в покое. Вся объективная симптоматика сердечной недостаточности резко усиливается: выраженный цианоз, застойные изменения в лёгких, длительные ноющие боли, перебои в области сердца, сердцебиение; присоединяются признаки недостаточности кровообращения по большому кругу кровообращения, постоянные отеки нижних конечностей и туловища, увеличенная плотная печень (кардиальный цирроз печени), гидроторакс, асцит, тяжёлая олигурия. Больные нетрудоспособны.
- III стадия (Н III) — конечная, дистрофическая стадия недостаточности Кроме нарушения гемодинамики, развиваются морфологически необратимые изменения в органах (диффузный пневмосклероз, цирроз печени, застойная почка и др.). Нарушается обмен веществ, развивается истощение больных. Лечение неэффективно.
В зависимости от фазы нарушения сердечной деятельности выделяют:
- Систолическую сердечную недостаточность (связана с нарушением систолы – периода сокращения желудочков сердца);
- Диастолическую сердечную недостаточность (связана с нарушением диастолы – периода расслабления желудочков сердца);
- Смешанную сердечную недостаточность (связана с нарушением и систолы, и диастолы).
В зависимости от зоны преимущественного застоя крови выделяют:
- Правожелудочковую сердечную недостаточность (с застоем крови в малом круге кровообращения, то есть в сосудах легких);
- Левожелудочковую сердечную недостаточность (с застоем крови в большом круге кровообращения, то есть в сосудах всех органов, кроме легких);
- Бивентрикулярную (двухжелудочковую) сердечную недостаточность (с застоем крови в обоих кругах кровообращения).
В зависимости от результатов физикального исследования определяются классы по шкале Killip:
- I (нет признаков СН);
- II (слабо выраженная СН, мало хрипов);
- III (более выраженная СН, больше хрипов);
- IV (кардиогенный шок, систолическое артериальное давление ниже 90 мм рт. ст).
Смертность у людей с хронической сердечной недостаточностью в 4-8 раз выше, чем у их сверстников. Без правильного и своевременного лечения в стадии декомпенсации выживаемость на протяжении года составляет 50%, что сравнимо с некоторыми онкологическими заболеваниями.
Причины хронической сердечной недостаточности
Почему развивается ХСН, и что это такое? Причиной хронической сердечной недостаточности обычно является повреждение сердца или нарушение его способности перекачивать по сосудам нужное количество крови.
Основными причинами болезни называют:
- ишемическую болезнь сердца;
- артериальную гипертонию;
- пороки сердца.
Существуют и другие провоцирующие факторы развития болезни:
- сахарный диабет;
- кардиомиопатия – заболевание миокарда;
- аритмия – нарушение сердечного ритма;
- миокардит – воспаление сердечной мышцы (миокарда);
- кардиосклероз – поражение сердца, которое характеризуется разрастанием соединительной ткани;
- злоупотребление курением и алкоголем.
Согласно статистике, у мужчин чаще всего причиной болезни бывает ишемическая болезнь сердца. У женщин данное заболевание вызывается в основном артериальной гипертонией.
Механизм развития ХСН
- Снижается пропускная (насосная) способность сердца – появляются первые симптомы болезни: непереносимость физических нагрузок, одышка.
Подключаются компенсаторные механизмы, направленные на сохранение нормальной работы сердца: укрепление сердечной мышцы, увеличение уровня адреналина, увеличение объема крови за счет задержки жидкости. - Нарушение питания сердца: мышечных клеток стало намного больше, а количество кровеносных сосудов увеличилось незначительно.
- Компенсаторные механизмы истощены. Работа сердца значительно ухудшается – с каждым толчком оно выталкивает недостаточно крови.
Признаки
В качестве основных признаков заболевания можно выделить такую симптоматику:
- Частые одышки – состояния, когда возникает впечатление нехватки воздуха, поэтому оно становится учащенным и не очень глубоким;
- Повышенная утомляемость, которая характеризуется быстротой потери сил при совершении того или иного процесса;
- Возрастание количества ударов сердца за минуту;
- Периферические отеки, которые указывают на плохой вывод жидкости из организма, начинают появляться с пяток, а потом переходят все выше к пояснице, где и останавливаются;
- Кашель – из самого начала одежды он сухой при этом заболевании, а потом начинает выделяться мокрота.
Хроническая сердечная недостаточность обычно развивается медленно, многие люди считают ее проявлением старения своего организма. В таких случаях больные нередко до последнего момента тянут с обращением к врачу-кардиологу. Конечно же, это затрудняет и удлиняет процесс лечения.
Симптомы хронической сердечной недостаточности
Начальные стадии хронической сердечной недостаточности могут развиваться по лево- и правожелудочковому, лево- и правопредсердному типам. При длительном течении заболевания присутствуют нарушения функции, всех отделов сердца. В клинической картине можно выделить основные симптомы хронической сердечной недостаточности:
- быстрая утомляемость;
- одышка, кардиальная астма;
- периферические отеки;
- сердцебиение.
Жалобы на быструю утомляемость предъявляет большинство больных. Наличие этого симптома обусловлено следующими факторами:
- малым сердечным выбросом;
- недостаточным периферическим кровотоком;
- состоянием гипоксии тканей;
- развитием мышечной слабости.
Одышка при сердечной недостаточности нарастает постепенно – вначале возникает при физической нагрузке, впоследствии появляется при незначительных движениях и даже в покое. При декомпенсации сердечной деятельности развивается так называемая сердечная астма ― эпизоды удушья, возникающие по ночам.
Пароксизмальная (спонтанная, приступообразная) ночная одышка может проявляться в виде:
- коротких приступов пароксизмальной ночной одышки, проходящих самостоятельно;
- типичных приступов сердечной астмы;
- острого отека легких.
Сердечная астма и отек легких являются по сути острой сердечной недостаточностью, развившейся на фоне хронической сердечной недостаточности. Сердечная астма возникает обычно во второй половине ночи, но в некоторых случаях провоцируются физическим усилием или эмоциональным возбуждением днем.
- В лёгких случаях приступ длится несколько минут и характеризуется чувством нехватки воздуха. Больной садится, в лёгких выслушивается жёсткое дыхание. Иногда это состояние сопровождается кашлем с отделением небольшого количества мокроты. Приступы могут быть редкими – через несколько дней или недель, но могут и повторяться несколько раз в течение ночи.
- В более тяжёлых случаях развивается тяжёлый длительный приступ сердечной астмы. Больной просыпается, садится, наклоняет туловище вперед, упирается руками в бедра или край кровати. Дыхание становится учащенным, глубоким, обычно с затруднением вдоха и выдоха. Хрипы в лёгких могут отсутствовать. В ряде случаев может присоединяться бронхоспазм, усиливающий нарушения вентиляции и работу дыхания.
Эпизоды могут быть столь неприятными, что пациент может бояться ложиться спать, даже после исчезновения симптоматики.
Диагностика ХСН
В диагностике нужно начинать с анализа жалоб, выявления симптомов. Пациенты жалуются на одышку, утомляемость, сердцебиение.
Врач уточняет у больного:
- Как тот спит;
- Не менялось ли за прошлую неделю количество подушек;
- Стал ли человек спать сидя, а не лежа.
Вторым этапом диагностики является физическое обследование, включающее:
- Осмотр кожи;
- Оценку выраженности жировой и мышечной массы;
- Проверку наличия отеков;
- Пальпацию пульса;
- Пальпацию печени;
- Аускультацию легких;
- Аускультацию сердца (I тон, систолический шум в 1-й точке аускультации, анализ II тона, «ритм галопа»);
- Взвешивание (снижение массы тела на 1% за 30 дней говорит о начале кахексии).
Цели диагностики:
- Раннее установление факта наличия сердечной недостаточности.
- Уточнение степени выраженности патологического процесса.
- Определение этиологии сердечной недостаточности.
- Оценка риска развития осложнений и резкого прогрессирования патологии.
- Оценка прогноза.
- Оценка вероятности возникновения осложнений заболевания.
- Контроль за течением заболевания и своевременное реагирование на изменения состояния пациента.
Задачи диагностики:
- Объективное подтверждение наличия или отсутствия патологических изменений в миокарде.
- Выявление признаков сердечной недостаточности:, одышки, быстрой утомляемости, учащённого сердцебиения, периферических отёков, влажных хрипов в лёгких.
- Выявление патологии, приведшей к развитию хронической сердечной недостаточности.
- Определение стадии и функционального класса сердечной недостаточности по NYHA (New York Heart Association).
- Выявление преимущественного механизма развития сердечной недостаточности.
- Выявление провоцирующих причин и факторов, усугубляющих течение заболевания.
- Выявление сопутствующих заболеваний, оценка их связи с сердечной недостаточностью и её лечением.
- Сбор достаточного количества объективных данных для назначения необходимого лечения.
- Выявление наличия или отсутствия показаний к применению хирургических методов лечения.
Диагностику сердечной недостаточности необходимо проводить с использованием дополнительных методов обследования:
- На ЭКГ обычно присутствуют признаки гипертрофии и ишемии миокарда. Нередко это исследование позволяет выявить сопутствующую аритмию или нарушение проводимости.
- Проба с физической нагрузкой проводится для определения толерантности к ней, а также изменений, характерных для ишемической болезни сердца (отклонение сегмента ST на ЭКГ от изолинии).
- Суточное холтеровское мониторирование позволяет уточнить состояние сердечной мышцы при типичном поведении пациента, а также во время сна.
- Характерным признаком ХСН является снижение фракции выброса, которое без труда можно увидеть при ультразвуковом исследовании. Если дополнительно провести допплерографию, то станут очевидными пороки сердца, а при должном умении можно даже выявить их степень.
- Коронарография и вентрикулография проводятся для уточнения состояния коронарного русла, а также в плане предоперационной подготовки при открытых вмешательствах на сердце.
При диагностике врач расспрашивает пациента о жалобах и пытается выявить признаки, типичные для ХСН. Среди доказательств диагноза важное значение имеют обнаружение у человека в анамнезе болезней сердца. На этом этапе лучше всего задействовать ЭКГ или определить натрийуретический пептид. Если не найдено отклонений от нормы, ХСН у человека нет. При обнаружении проявлений повреждений миокарда нужно направить больного на эхокардиографию, чтобы уточнить характер сердечных поражений, диастолические расстройства и пр.
На последующих этапах постановки диагноза медики выявляют причины хронической сердечной недостаточности, уточняют тяжесть, обратимость изменений, чтобы определиться с адекватным лечением. Возможно назначение дополнительных исследований.
Осложнения
У пациентов с хронической сердечной недостаточностью могут развиться такие опасные состояния, как
- частые и затяжные пневмонии;
- патологическая гипертрофия миокарда;
- многочисленные тромбоэмболии вследствие тромбозов;
- общее истощение организма;
- нарушение сердечного ритма и проводимости сердца;
- нарушение функций печени и почек;
- внезапная смерть от остановки сердца;
- тромбоэмболические осложнения (инфаркт, инсульт, тромбоэмболия легочных артерий).
Профилактикой развития осложнений служат прием назначенных лекарств, своевременное определение показаний к оперативному лечению, назначение антикоагулянтов по показаниям, антибиотикотерапия при поражении бронхолегочной системы.
Лечение хронической сердечной недостаточности
В первую очередь больным рекомендуется соблюдать соответствующую диету и ограничить физические нагрузки. Следует полностью отказаться от быстрых углеводов, гидрогенизированных жиров, в частности, животного происхождения, а также тщательно следить за потреблением соли. Также необходимо немедленно бросить курить и употреблять спиртные напитки.
Все методы терапевтического лечения хронической сердечной недостаточности состоят из комплекса мероприятий, которые направлены на создание необходимых условий в быту, способствующих быстрому снижению нагрузки на С.С.С., а также применения лекарственных препаратов, призванных помогать работать миокарду и воздействовать на нарушенные процессы водно-солевого обмена. Назначение объёма лечебных мероприятий связано со стадией развития самого заболевания.
Лечение хронической сердечной недостаточности — длительное. В него входит:
- Медикаментозная терапия, направленная на борьбу с симптомами основного заболевания и устранение причин, способствующих его развитию.
- Рациональный режим, включающий ограничение трудовой деятельности согласно формами стадиям заболевания. Это не означает, что больной должен постоянно находиться в постели. Он может передвигаться по комнате, рекомендуется занятия лечебной физкультурой.
- Диетотерапия. Необходимо следить за калорийностью пищи. Она должна соответствовать назначенному режиму больного. Полным людям калорийность пищи уменьшается на 30%. А больным с истощением, наоборот, назначается усиленное питание. При необходимости проводятся разгрузочные дни.
- Кардиотоническая терапия.
- Лечение диуретиками, направленное на восстановление водно-солевого и кислотно-щелочного баланса.
Пациенты, имеющие первую стадию, вполне трудоспособны, при второй стадии отмечается ограниченность в трудоспособности или абсолютно она утрачена. А вот при третьей стадии больные с хронической сердечной недостаточностью нуждаются в уходе постоянного характера.
Медикаментозное лечение
Медикаментозное лечение хронической сердечной недостаточности направлено на повышение функций сокращения и избавления организма от избытка жидкости. В зависимости от стадии и тяжести симптомов при сердечной недостаточности назначаются следующие группы препаратов:
- Вазодилататоры и ингибиторы АПФ – ангиотензин-превращающего фермента (эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) – понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- Сердечные гликозиды (дигоксин, строфантин и др.) – повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- Нитраты (нитроглицерин, нитронг, сустак и др.) – улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- Диуретики (фуросемид, спиронолактон) – уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол) – уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- П?
