Какие фрукты полезны при ишемическом инсульте
Инсульт представляет серьёзное заболевание, при котором происходит некроз участка мозга из-за нарушения кровотока и питания нервных тканей. Соблюдение правильного питания позволит облегчить состояние человека, который перенёс удар.
МедикФорум даёт советы по питанию при инсульте головного мозга.
Диета при инсульте
После перенесённого инсульта диетологи дают совет — придерживаться диетического стола по Певзнеру №10. Основными принципами является общее снижение калорийности пищи, существенное сокращение количества лёгких углеводов, а также уменьшение животных жиров и соли в течение минимум трёх месяцев после инсульта. А вот белка и клетчатки в рационе должно быть побольше.
Пища после инсульта головного мозга должна подвергаться специальной подготовке. Не стоит пугаться, ведь всё довольно просто. Лучше всего продукты варить, запекать в духовке или готовить на пару. Жареные продукты следует навсегда исключить из рациона.
Какие продукты можно есть после инсульта?
В диете №10 есть разрешенные и запрещенные продукты, которые можно и нельзя есть после перенесённого инсульта головного мозга. В этом блоке рассмотрим те, что потреблять можно и даже нужно.
В первую очередь следует включить в свой рацион овощи: спаржу, брокколи, шпинат, цветную капусту, свеклу, морковь, кабачки, огурцы, листья салата, помидоры, тыкву, укроп и петрушка. Острым периодом считаются первые три недели после инсульта. В это время нужно термически обрабатывать овощи, максимально измельчать и пюрировать. Особенно полезно есть супы-пюре. В период до трёх месяцев продукты уже можно принимать в качестве цельных кусочков, салатов на растительном масле, в сыром виде.
Также стоит есть больше фруктов и ягод. Особенно полезными считаются черника, клюква, апельсины, мандарины, сладкие яблоки, персики, абрикосы, черешня, киви. Во время острого периода разрешаются некрепкие компоты, соки без сахара, пюре, пудинги и кисели. Сырые фрукты и ягоды можно есть только в подостром периоде.
Разрешено есть курицу, индейку, телятину, нежирную молодую свинину. Наиболее подходящим питанием будут бульоны, а само мясо лучше превращать в пюре. Среди молочки можно — молоко, кефир, простоквашу, несладкий йогурт, белый несоленый сыр, творог и ряженку. Причём мясо и молочную продукцию следует есть каждый день, так как белок — основа питания после инсульта.
Обязательно следует включить в рацион рыбу, которую следует варить, запекать или превращать в паровые котлеты. Кожицу морепродуктов есть не нужно. Каши и крупы тоже должны быть в питании. Не стоит забывать о хлебе и выпечке, только без сахара. Лучше если они будут недосолёными, но разрешены подсластители, например, фруктоза. Правда, их лучше включать после острого питания.
Из растительных масел можно оливковое, соевое, кукурузное и другие. Их можно включать в рацион — потреблять каждый день по 1-2 ложки. Кроме того, не стоит забывать каждый день пить воду — не меньше 2 литров.
Продукты, которые не нужно есть при инсульте
При инсульте не стоит есть бобовые (горох, соя, фасоль и так далее), жирные сорта мяса (утка, баранина, гусь), животные жиры, в том числе сало и сливочное масло, а также грибы. Все эти продукты не должны быть основой питания во время острого и подострого периодов. Затем их можно постепенно вводить в рацион.
Кроме того, не стоит есть картофель, бананы, изюм, виноград, сахар, белый шлифованный риск, мучные изделия из белой пшеничной муки, пирожные, торты и макароны. Их нельзя есть в течение всей жизни.
Острая еда запрещена в течение первого года после инсульта, соль исключить в остром периоде. Маринованные и квашеные блюда нельзя есть в первые три месяца после перенесённого инсульта.
Запреты касаются и напитков — нельзя зеленый и черный чаи, натуральный кофе, какао, виноградный сок, газировку. Их нельзя пить в первые три месяца, а затем стоит ограничить их потребление. Среди молочной продукции нельзя твёрдый сыр, сливки, сметану, их разрешено вводить в подостром периоде. Яичный желток можно есть тоже только в это время. Из овощей нельзя редис, чеснок, редьку и щавель.
Питание при инсульте
Крайне необходимы в питании такого пациента белки. Они позволят быстрее клеткам головного мозга восстанавливаться, способствуют профилактике повторных инсультов и уменьшают влияние атеросклероза. Из белковой пищи в первое время лучше выбирать нежирную молочную продукцию, нежирное мясо, овощные пюре, рыбу без кожи, не больше одного яичного белка в день.
Несмотря на то, что жиров в рационе питания человека при инсульте должно быть ограниченное количество, они всё же важны. Ведь этот компонент участвует в теплообмене, дыхании, построении оболочек всех клеток. То же самое касается и углеводов, но легкие углеводы нужно заменить сложными.
Такой подход к питанию поможет человеку после инсульта быстрее восстановиться и чувствовать себя гораздо лучше.
Источник
Ишемический инсульт является одной из актуальнейших медицинских и социальных проблем. Как в остром периоде инсульта, так и после него, у пациентов имеются нарушения глотания, что требует специальной диеты. В Юсуповской больнице врачи проводят лечение и реабилитацию пациентов с ишемическим инсультом. Личный диетолог подберет питание, чтобы обеспечить организм необходимыми питательными веществами.

Причины изменений в обмене веществ при ишемическом инсульте
Наиболее быстро у пациентов с ишемическим инсультом в патологический процесс вовлекаются органы пищеварения, дыхания, сердечно-сосудистой и мочевыделительной систем, развивается полиорганная недостаточность. При инсульте страдает центральный регуляторный орган, что приводит к срыву центрального нейрогенного контроля над процессами, происходящими во внутренних органах.
Изменения обмена веществ при инсульте происходят как в результате мощнейшей симпатической стимуляции выброса гормонов (глюкагон, катехоламины, кортикостероиды), так и под действием локальных медиаторов. В результате этой реакции обмен веществ меняется таким образом, чтобы организм мог усваивать питательные вещества в условиях тяжёлой болезни. Это позволяет мобилизировать энергию и субстраты для поддержания воспалительных и иммунных реакций, а также регенерации тканей. При ишемическом инсульте развивается белковая недостаточность, что в конечном итоге приводит к нарушению функции и структуры клеток, а также функции органов.
В условиях повышенного метаболизма важная роль в комплексной интенсивной терапии ишемического инсульта принадлежит обеспечению адекватного питания с помощью ряда методов, отличных от обычного приёма пищи. Значительная часть пациентов с ишемическим церебральным инсультом не способна принимать пищу самостоятельно, что связано со снижением уровня сознания или с нарушением функции глотания. Зачастую единственно возможным способом доставки питательных веществ у таких пациентов является искусственное питание.
Искусственное питание при ишемическом инсульте
Искусственное питание проводится энтеральным (с сохранением в той или иной мере перемещения питательных веществ по желудочно-кишечному тракту) и парентеральным способами.
Основными элементами парентерального питания являются вода, источники азота и энергии. В качестве источников азота специалисты Юсуповской больницы применяют синтетические аминокислотные смеси, содержащие адекватное и сбалансированное количество заменимых и незаменимых аминокислот. Из синтетических аминокислотных смесей наиболее часто применяют следующие препараты:
- азонутрил;
- аминостерил;
- вамин;
- полиамин;
- фреамин.
Растворы обеспечивают синтез белков из введенных аминокислот, оказывают выраженное положительное влияние на белковый обмен, приводят к положительному азотистому балансу и стабилизации массы тела пациента. Аминокислотные смеси выводят из организма токсины за счёт снижения концентрации аммиака, который связывается с образованием нетоксичных продуктов распада.
Врачи Юсуповской больницы обеспечивают количество энергии, необходимой пациентам с ишемическим инсультом, за счёт углеводов или сочетания жировых эмульсий и растворов моносахаридов (липофундин, интралипид). Для энтерального питания пациентов с ишемическим инсультом в Юсуповской больнице используют полимерные или элементные смеси. Полимерные смеси содержат жиры, белки и углеводы в пропорциях, характерных для обычной диеты человека. Они состоят из следующих ингредиентов:
- изоляты цельного белка (молока, сои, мяса, яйца);
- частично гидролизованного крахмала;
- триглицеридов;
- необходимого набора витаминов, микро- и макроэлементов.
Перед всасыванием эти смеси подвергаются ферментативной обработке в кишечнике. Элементные смеси содержат:
- аминокислоты или короткие пептиды;
- декстрозу и олигосахариды;
- незаменимые жирные кислоты и среднецепочечные триглицериды.
Их вводят пациентам в случае невозможности использования полимерных смесей из-за выраженного снижения всасывающей и переваривающей функций кишечника. В Юсуповской больнице широко используют и специфические биологически значимые элементы, целенаправленно корригирующим нарушения обмена веществ такие как:
- глутамин;
- разветвлённые аминокислоты;
- аргинин;
- таурин;
- нуклеиновые кислоты;
- микроэлементы;
- антиоксиданты;
- витамины.
При тяжёлом ишемическом инсульте включение в схему энтерального питания антиоксидантов обеспечивает лучший контроль над повышением обмена веществ сократить сроки компенсации внутреннего токсикоза. Врачи Юсуповской больницы при инсульте отдают предпочтение раннему энтеральному питанию как более физиологичному и более простому в проведении. Раннее энтеральное питание позволяет решить проблему «пустующего кишечника».
Продвижение пищи по желудочно-кишечному тракту поддерживает нормальное состояние и состав микрофлоры кишечника. Назначая искусственное энтеральное питание пациенту с ишемическим инсультом, не способному питаться самостоятельно, врачи Юсуповской больницы препятствует возникновению септических осложнений, связанных с проникновением микроорганизмов из кишечника в кровь.
Питание после ишемического инсульта головного мозга
Ввиду того, что у ряда пациентов после ишемического инсульта остаётся нарушение глотания, они нуждаются в специальном питании. Диета после ишемического инсульта требует механической обработки пищи. Повара Юсуповской больницы протирают пищу или взбивают блендером, подают в тёплом виде без острых приправ. Персонал с большим опытом работы помогает пациентам принять пищу.
Для профилактики повторного инсульта в рационе необходимо снизить количество холестерина. Врачи Юсуповской больницы рекомендуют снизить количество холестеринсодержащих продуктов: маргарина и трансгенных жиров, уменьшить потребление подсолнечного масла и яиц, копчёностей, консервов и маринованных овощей.
После ишемического инсульта пациентам рекомендуют употреблять следующие продукты:
- овощи и фрукты, особенно богатые клетчаткой салаты;
- супы-пюре, приготовленные на блендере и на пару;
- сухофрукты (курагу, чернослив, финики);
- кисломолочные продукты (кефир и творог), которые могут успешно сочетаться с морковью, бананами.
Питание после инсульта требует потребления 1-1,5 литров жидкости, но в первое время не стоит давать пациенту много жидкости, он может пить по 100-150 мл воды 5 раз в день.
Диета после ишемического инсульта должна быть сбалансированной и содержать в основе следующие вещества:
- нежирное диетическое мясо в качестве источника белка;
- углеводы в виде свежих овощей и фруктов, злаков грубого помола.
После ишемического инсульта из рациона следует исключить:
- алкоголь;
- насыщенные трансгенные гидрированные жиры и жир животного происхождения;
- цельные молочные продукты и яйца;
- красное мясо.
- мучное и сладкое.
Питание после ишемического инсульта должно быть сбалансированным. Накануне выписки из стационара врачи Юсуповской больницы составляют индивидуальные рекомендации пациентам. Диетологи учитывают выраженность остаточных явлений инсульта и наличие сопутствующей патологии.
Юсуповская больница по праву является ведущей клиникой лечения ишемического инсульта. В ней работают профессора и неврологи высшей категории. Они не только проводят медикаментозную терапию инсульта, но и обеспечивают правильное питание как в остром периоде нарушения мозгового кровообращения, так и в реабилитационном периоде. Позвоните по телефону, запишитесь на приём к неврологу. Контактный центр Юсуповской больницы работает круглосуточно без выходных.
Источник

Общее описание болезни
Инсульт – заболевание, характеризующееся нарушением кровообращением
мозга, приводящее к повреждению мозговой ткани и нарушением его
функций.
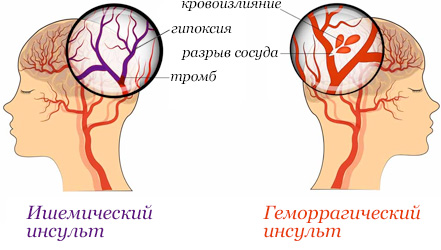
Разновидности инсульта:
- Геморрагический.
- Ишемический.
Причины возникновения инсульта:
основной причиной возникновения инсульта является нарушенный приток
крови к областям мозга, как результат повреждения или закупорки
мозговой артерии. Такое может произойти в следующих случаях:
- 1 отрыв тромба с места образования и попадание его
в артерию; головного мозга, (эмболия); - 2 тромбообразование в сосудах мозга (тромбоз). Обычно
бывает при атеросклерозе; - 3 гипертензия артериальная;
- 4 артерии имеют врожденные слабые стенки, например,
при аневризме; - 5 травма в следствие произошедшего ДТП, удара по
голове, т.д.
Симптомы инсульта
- неожиданная слабость, наступающее онемение или паралич
мышц рук, ног или лица, как правило, одной стороны тела; - нарушение речи, трудности с правильным произношением слов;
- внезапное ухудшение зрения одного или обоих глаз;
- нарушение координации движения, вплоть до потери равновесия, сильное
неожиданное головокружение; - сильные головные боли непонятной природы и происхождения;
- ишемический приступ – тот же микроинсульт, с аналогичными симптомами
и продолжительностью в несколько секунд.
Полезные продукты при инсульте
Диета после перенесенного инсульта должна выдерживаться всю жизнь.
Послабления в ней нежелательны. Придерживаться диеты рекомендуется
также людям, занесенным в группу риска поражения инсультом.
- мясо нежирное, отварное курицы,
утки, гуся, оливковое масло (безопасно с точки зрения содержания
холестерина и содержиит в себе здоровые жиры ); - апельсины, брокколи,
чечевица, спаржа (содержат полезные для работы сердца фолиевую
кислоту, клетчатку и калий); - селедка, тунец, сардина, лосось
(содержат жирные кислоты, фосфор,
которые активируют обменный процесс в головном мозге); - каши, нежирные молокопродукты (оптимальное содержание белков,
жиров и углеводов); - капуста, шпинат,
свекла с добавкой подсолнечного масла или сметаны (оптимизируют
биохимию мозга); - клюква
и черника (в них содержаться антиоксиданты).
Средства народной медицины при инсульте:
- сбор из листьев подорожника,
грецкого ореха, цветков календулы, земляники, цветков и листьев
тысячелистника, зверобоя, репешка аптечного, лекарственной очанки; - мумие с соком алоэ (принимать две недели через две, в перерыве
пить настойку прополиса); - настойка кавказской диаскореи на водке (можно добавлять капли
настойки в чай,
воду, компот,
сок, отвар боярышника); - сбор, содержащий зверобой, арнику, конский каштан, шлемник (пить
по трети ложки три раза до еды два месяца, потом перерыв в два месяца
и снова принимать по той же схеме); - сбор из тибетского лофанта (измельченные цветки), боярышника
(плоды или цветы), травы пустырника, плодов шиповника.
Курс приема – тридцать дней по пол стакана трижды в день до еды,
затем неделя перерыва и повторение курса;
Примерный образец меню при инсульте:
Завтрак – теплое молоко
с медом, немного белого хлеба.
Второй завтрак – слабый чай, черный хлеб с маслом,
зеленый салат.
Обед – овощной суп с постным говяжьим мясом, картофельное
пюре, салат из фруктов с медом и лимонным соком.
Перед ужином – парочка помидоров
с сухариком.
Ужин – немножко черного хлеба с маслом и нарезанной
зеленью петрушки или укропа, кефир.
Опасные и вредные продукты при инсульте
- жирная, острая пища (содержит натрий,
способствует повышению сахара и холестерина в крови); - соль следует сильно ограничить или вообще исключить (способствует
повышению артериального давления); - маринады, квашеные овощи, грибы, макароны, бобовые, шоколад,
соусы на бульонах, кофе,
газировка.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
8
Питание при других заболеваниях:
Источник
Инсульт — тяжелое неврологическое заболевание, приводящее к недостаточному кровоснабжению и питанию головного мозга, а также связанным с ним нарушениям интеллектуальной и физической деятельности. Наиболее неблагоприятным последствием инсульта является полный паралич, в результате которого человек надолго приобретает статус лежащего больного.
Для лечения таких пациентов используется сложная комплексная терапия, а также специальная диета. Разберем, каким должно быть питание после инсульта, чтобы больной получал все необходимые ему микро- и макроэлементы для максимально качественного восстановления организма.
При ишемическом инсульте происходит повреждение тканей головного мозга. Причина — нарушение кровоснабжения. Последнее может быть вызвано некоторыми заболеваниями сосудов, сердца, крови. В числе самых частых причин — тромбоз, который приводит к закупорке кровеносных сосудов и кислородному «голоданию» мозга.
Ишемический инсульт — самая опасная разновидность инсульта. В первый месяц после него умирает около 20% пациентов. 70% людей, которым удалось выжить, остаются инвалидами. Чем сильнее выражены неврологические нарушения в первые недели после инсульта, тем меньше шансов, что больной когда-нибудь полностью восстановится.

Даже если пациент выжил, но получил тяжелые повреждения мозга, он почти наверняка будет надолго прикован к постели. Задача персонала, ухаживающего за такими пациентами, — организовать питание для лежачих больных после инсульта, которое должно быть:
- сбалансированным по составу и количеству калорий;
- особым образом приготовлено;
- обеспечивать организм всеми необходимыми витаминами и минералами.
Родственникам больных приходится многому учиться, а затем тратить массу времени на организацию такого питания. В доме престарелых специальная диета после инсульта ишемического уже разработана и внедрена. Ее просто назначают вновь прибывшему пациенту.
Главная задача в организации питания пациента после инсульта — обеспечить поступление элементов, которые помогут как можно быстрее восстановить функции нервной системы. Пища должна быть разнообразной, богатой витаминами, макро- и микроэлементами, омега-кислотами, другими полезными веществами.

При этом важно, чтобы питание после инсульта головного мозга не было слишком калорийным. В первые недели после критического момента калорийность пищи намеренно снижают.
Максимальная суточная норма калорий в острый период (сразу после инсульта):
- 2 500–2 600 ккал — при нормальном весе пациента;
- 2 000–2 200 ккал — при ожирении;
- 2 800–3 000 ккал — при дефиците массы тела (истощении).
Крайне важно после инсульта употреблять больше свежих соков, натуральных фруктов и овощей. В них содержатся минералы и витамины, которые способствуют восстановлению сердечно-сосудистой и нервной систем.
Кормление лежачего больного производится в положении полусидя. Голова приподнята, чтобы пища не попадала в дыхательные пути. Тарелку ставят на специальный прикроватный столик, конструкция которого позволяет разворачивать и устанавливать столешницу перед грудью пациента.
Перед приемом пищи шею и грудь больного прикрывают салфеткой. Основу питания для полноценного восстановления после инсульта составляют жидкие и пюреобразные блюда: бульоны, супы с перетертыми овощами, чай, кефир, полужидкие каши, желе и пр.
Пациентов, способных глотать самостоятельно, кормят с ложечки. Напитки подают через специальные поильники. Полностью парализованных больных, которые не могут сами глотать пищу, кормят через зонд. Также возможна организация внутривенного питания после инсульта, при котором пациент получает специальный питательный раствор.
В отличие от ишемического инсульта, при котором происходит закупорка сосуда, к геморрагическому приводит разрыв мозговой артерии. Кровоизлияние и формирование гематомы нарушает работу головного мозга. Недостаток кислорода приводит к необратимым изменениям в нервной ткани.
В острой фазе геморрагического инсульта больной чувствует внезапную резкую слабость. Теряет равновесие. У него может сесть зрение. В 90% случаев отнимается речь, немеет половина лица, рука или нога. Еще один признак инсульта — сильная головная боль, спровоцированная внутричерепным кровоизлиянием.
Геморрагический инсульт имеет не такую высокую смертность, как ишемический (порядка 8% от общей массы). Организация правильного питания после такого инсульта — вопрос исключительной важности. Она повышает шансы больного на полное выздоровление.
В первый месяц снижают калорийность питания до 2 500 ккал. Диету максимально обогащают: минералами, витаминами, жирными омега-кислотами. В меню для лежачих больных после инсульта обязательно водят много овощей, фруктов и сухофруктов, которые устраняют проблемы с перевариванием пищи.
Суточный объем пищи делится на 5–6 приемов. Питание больного после геморрагического инсульта производится часто, но небольшими порциями. Пациентам с нарушенным глотательным рефлексом организуют зондовое, в крайнем случае — внутривенное кормление.
При составлении диеты для перенесшего инсульт пациента учитываются следующие принципы, соблюдать которые следует неукоснительно:
- Снижение калорийности питания до 2 500 ккал в сутки. Корректировка этой нормы при избытке/дефиците массы тела больного.
- Дробный прием пищи маленькими порциями 5–6 раз в сутки.
- Соблюдение тайминга в приеме пищи. Ужин — за 3 часа до сна. Не позднее!
- Ограничение потребления соли (максимум 5 г/сутки) и сахара (максимум 50 г/сутки).
- Полный запрет на соленья, копченые и маринованные продукты.
- Исключение жареной пищи. Еду для больного после инсульта нужно варить либо готовить на пару.
- Соблюдение нужной текстуры и температуры пищи. Блюда не должны быть слишком горячими/холодными. Твердую пищу следует измельчать и перетирать (особенно при введении зондового питания).
- Присутствие в диете после инсульта достаточного количества натуральных белков (90–100 г/сутки) в виде постного мяса/рыбы, свежего творога, яичных белков, овсяной либо гречневой круп.
- Полное исключение животных и кулинарных жиров: масла, маргарина, сала, жирных сортов мяса. Соблюдение этого условия необходимо для снижения холестерина в крови и восстановления нормального кровообращения.
- Обогащение рациона свежими соками, фруктами и овощами обеспечивает макро- и микроэлементами, необходимыми для более быстрого восстановления пациента после инсульта.
- Добавление в рацион сухофруктов — чернослива, инжира и пр. — позволяет избежать запоров и других проблем с пищеварением.
- Полный запрет на возбуждающие нервную систему продукты и блюда: кофе, черный чай, острые закуски, пряности, приправы, газировку, алкоголь, жирные мясные бульоны, грибные навары.
- Запрет на полуфабрикаты, магазинную выпечку и сладости, фаст-фуд.
- Обогащение рациона морепродуктами: креветками, морской капустой, кальмарами и пр. Они богаты триглицеридами омега-3 и полиненасыщенными жирными кислотами, которые понижают холестерин и делают сосуды более эластичными.
- Соблюдение питьевого режима. Больше чистой воды! Не менее 1,2 л/сутки. Из напитков допускаются свежие соки, компоты, зеленый чай без сахара, разбавленный морс.
При составлении меню также следует учитывать рекомендованные и запрещенные для питания после инсульта продукты.
Основу рациона пожилых людей, которые проходят курс восстановления после инсульта, составляют следующие продукты:
- морская рыба: сельдь, камбала, сардина, тунец, все виды лососевых;
- морепродукты: морская капуста, кальмары, омары, крабы, икра;
- яичный белок (без желтка!);
- диетическое мясо без жира: кролик, телятина, птица;
- растительное масло;
- молочные продукты малой жирности: кефир, ряженка, свежий творог, молоко, в очень умеренных количествах — сметана;
- каши из гречки, овсяной крупы, коричневого риса;
- орехи и сухофрукты вместо сладостей;
- много чистой воды для разжижения крови и профилактики образования сгустков, холестериновых бляшек;
- напитки: зеленый чай (но только при нормальной кислотности желудка), разбавленные натуральные соки и морсы, домашние компоты, отвар шиповника;
- бобовые: соя, бобы, чечевица;
- хлеб грубого помола в небольших количествах;
- зелень: укроп, кинза, петрушка;
- овощи: капуста, спаржа, брокколи, морковь, томаты, тыква;
- свежие ягоды и фрукты — обязательно!
Макаронные изделия можно употреблять, но также в очень ограниченных количествах. Без добавления сахара, соли, сливочного масла.
Вся твердая пища должна быть отварной, измельченной в блендере или перетертой на мясорубке до состояния пюре (особенно важно для лежачих больных, которые не могут самостоятельно питаться). Очень полезны также овощные отвары и нежирные бульоны. Они разжижают кровь и улучшают пищеварение.

Категорически запрещены:
- алкоголь;
- животные жиры: свинина и другое жирное мясо, шпик, маргарин, сливочное масло;
- кофе, черный чай;
- шоколад, конфеты, торты, пирожные, другая выпечка;
- острые приправы;
- маринованные продукты;
- соленья, квашеная капуста;
- консервы;
- копченое мясо, колбасы, сало;
- хлеб из белой муки (разрешается употреблять 1 раз в месяц);
- острые закуски;
- майонез;
- кетчуп;
- жирные молочные продукты: сметана, сливки, сгущенка;
- грибы в любом виде.
Минимизируется употребление макаронных изделий, соли, картофеля. В первый месяц после инсульта — полный отказ от сахара и любых сладостей. Соль в первую неделю-две также запрещена!
ПОНЕДЕЛЬНИК
Завтрак: омлет из 2-х яиц на пару, разбавленный морс.
2-й завтрак: ассорти из свежих ягод.
Обед: отварная морская рыба, овощное пюре, фруктовый кисель.
Полдник: фруктовое желе.
Ужин: творожно-морковная запеканка, некрепкий зеленый чай без сахара.
Перед сном: нежирный йогурт.
ВТОРНИК
Завтрак: чай с молоком, гречневая каша.
2-й завтрак: творог.
Обед: овощной суп, паровые котлеты, отварные овощи, фруктово-ягодный сок.
Полдник: орехи, сухофрукты.
Ужин: тушеная капуста, кусочек отварной рыбы, отвар шиповника.
Перед сном: стакан теплого молока (нежирного).
СРЕДА
Завтрак: овсянка на воде, разбавленный морс, кусочек черного хлеба.
2-й завтрак: фруктовое желе.
Обед: отварная курица, свежий помидор, картофельное пюре, кисель.
Полдник: 2 банана, апельсин.
Ужин: творожная запеканка со сметаной.
Перед сном: стакан ряженки. Яблоко или банан.
ЧЕТВЕРГ
Завтрак: 1 вареное яйцо, ячневая каша, компот.
2-й завтрак: яблочное пюре, банан.
Обед: бульон из нежирного мяса, запеченная морская рыба, овощи на пару, чай с молоком.
Полдник: сухофрукты.
Ужин: перемолотая отварная говядина, картофель в мундирах без соли, разбавленный морс.
Перед сном: стакан простокваши.
ПЯТНИЦА
Завтрак: овсянка на молоке, черный хлеб, чай.
2-й завтрак: свежие фрукты.
Обед: овощной суп с гречкой, куриная котлета, капустный салат, заправленный оливковым маслом, апельсиновый фреш.
Полдник: нежирный творог.
Ужин: перловая каша, рыбное суфле, свежие томаты, компот.
Перед сном: стакан теплого молока с добавлением ложки меда.
СУББОТА
Завтрак: омлет, кусочек хлеба, фруктовый кисель.
2-й завтрак: нежирный йогурт.
Обед: отварная куриная грудка, картофельное пюре, отварная морковь, чай.
Полдник: травяной отвар, печенье.
Ужин: гречка, свекольный салат с оливковым маслом, фруктовое желе, компот.
Перед сном: кефир.

Смотрите фотографии сделанные в наших пансионатах. Фотографий много и смотреть их интересно!

Живые видеоролики из наших пансионатов. Большая коллекция для просмотра!
Источник
