Как вывести человека с депрессии при инсульте


Наряду с нарушениями памяти, речи и движений у 33% больных, пострадавших от инсульта, возникают расстройства депрессивного характера. Депрессия после инсульта — это состояние психики, характеризующееся снижением самооценки, пессимистическим взглядом на жизнь.
Подавленное состояние после перенесенной сосудистой катастрофы головного мозга негативно влияет на восстановление и социальную реабилитацию, ухудшает прогноз выживаемости.
Как возникает депрессия после инсульта ?
Депрессия возникает чаще в первые 6 месяцев после инсульта, но иногда диагностируется и спустя год после приступа. Расстройство развивается не только при обширных поражениях мозга, но может оказаться и последствием микроинсульта, перенесенного на ногах.
У женщин вероятность постинсультной депрессии (ПД) выше в первые 3 месяца после удара. У мужчин риск заболевания возрастает спустя 6-12 месяцев с момента приступа.
Фактором риска ПД является снижение в мозге содержания нейромедиатора серотонина. Уровень серотонина снижается, как установлено, в результате:
- изменения в работе гена, отвечающего за транспорт серотонина;
- повышенной выработки факторов воспаления цитокинов после инсульта и связанное с этим блокирование фермента, необходимого для синтеза серотонина.
Способствуют развитию ПД прием ряда лекарственных средств, влияющих на продукцию и транспорт нейромедиаторов норадреналина и серотонина. В список лекарств, способных провоцировать депрессивное расстройство, входят:
- средства, понижающие артериальное давление, — Резерпин, Метилдопа;
- антиконвульсанты — барбитураты, Клоназепам;
- сердечные гликозиды, Прокаинамид;
- кортикостероиды.
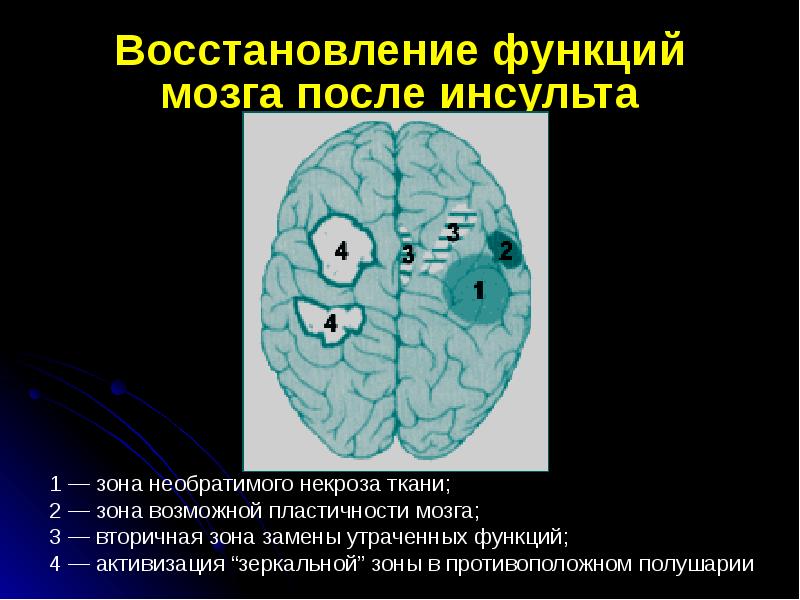
При левостороннем поражении мозга расстройство чаще развивается в первые месяцы после удара. Вероятность ПД повышается при локализации очага поражения в коре и подкорковых отделах правого полушария и лобной доли левого полушария.
При расположении очага поражения в правом полушарии мозга отмечаются специфические нарушения в эмоциональной сфере, апатия, отсутствие эмоциональной окраски речи.
Характерные особенности постинсультной депрессии
В 77% случаев постинсультная депрессия протекает в легкой форме. У 20% больных, перенесших инсульт, диагностируется ПД средней тяжести.
Лишь у 3% больных после инсульта развивается тяжелая или большая депрессия. Тяжесть постинсультной депрессии зависит от зоны поражения мозга.
При поражении коры и подкорковой области лобной доли левого полушария отмечается повышенный риск тяжелой или большой депрессии.
После сосудистой катастрофы в теменных зонах правого и левого полушарий мозга чаще развивается ПД легкой и средней степени тяжести или малая депрессия.
Для тяжелой постинсультной депрессии характерны симптомы:
- ангедонии — утраты удовольствия от жизни;
- отсутствие аппетита;
- тревожность;
- печаль;
- нарушение сна с ранними пробуждениями;
- замедление мышления.
Малой ПД сопутствуют ангедония, печаль, а также:
- нарушение сна — бессонница или сонливость;
- искажение аппетита — усиление или отсутствие;
- снижение самооценки;
- быстрая утомляемость.
По характеру протекания болезни различают постинсультную депрессию:
- астеническую;
- маскированную;
- связанную с деменцией — состоянием приобретенного слабоумия.
Для астенической формы болезни характерны:
- психическое и физическое истощение;
- отсутствие аппетита и интереса к еде;
- раздражительность, постоянно плохое настроение;
- усталость после сна;
- неспособность к сосредоточению на выполнении задачи.
Маскированная форма депрессивного постинсультного расстройства не сопровождается явным угасанием интереса к жизни, истощением и плохим настроением. Предположить маскированную ПД можно по таким признакам, как:
- неопрятный внешний вид;
- монотонная речь при отсутствии поражения речевого центра;
- ухудшение аппетита;
- обилие и противоречивость жалоб;
- плохой сон.
Постинсультной депрессии нередко сопутствует деменция. Это заболевание характеризуется прогрессирующим снижением когнитивной функции мозга, ухудшением:
- контроля над эмоциями;
- памяти;
- способности учиться новому.
Современные виды лечения
Восстановление после инсульта занимает продолжительное время и требует терпения. Чтобы преодолеть депрессию, используются:
- лекарственные препараты;
- транскраниальная стимуляция;
- электросудорожная терапия;
- психотерапия.
К психотерапевтическим способам лечения ПД относится когнитивно-поведенческий метод. Больным разъясняют, как контролировать болезнь, учат позитивно мыслить.
Формула когнитивно-поведенческой психотерапии
На сеансах терапии объясняют, как справляться с бытовыми и профессиональными проблемами.
Для реабилитации больного после инсульта при депрессии легкой и средней тяжести может потребоваться 6 сеансов на протяжении месяца. При отсутствии лечения постинсультная депрессия развивается, осложняется появлением идей самоуничижения, чувства вины, суицидальных мыслей.
Лечение с применением медикаментов
Реабилитация постинсультного депрессивного расстройства проводится с применением нескольких групп лекарственных препаратов. Больному назначают лекарства:
- антидепрессанты;
- ноотропы — Церебролизин, Фенотропил;
- стимуляторы регенерации тканей — Актовегин;
- регуляторы метаболизма нервной ткани — Энерион.
Наиболее эффективными средствами лечения постинсультной депрессии признаны антидепрессанты. Препараты этой группы:
- улучшают когнитивные функции мозга — память, интеллект, способность к концентрации внимания;
- нормализуют эмоциональное состояние;
- способствуют восстановлению неврологических нарушений.
При появлении признаков депрессии назначают антидепрессанты, список лекарств этой группы включает препараты:
- трициклические — Амитриптилин, Имипрамин;
- сертралина — Золофт, Стимулотон;
- эсциталопрама — Элицея Ку-таб, Эсциталопрам;
- флуоксетина — Прозак, Флуоксетин Ланнахер;
- милнаципрана — Иксел;
- дулоксетина — Симбалта;
- тианептина — Коаксил;
- агомелатина — Вальдоксан.

Лечение без применения медикаментов
Чтобы больного вывести из депрессии, необходимо стимулировать его умственную и физическую активность. В распорядке дня должно найтись время для выполнения гимнастики, коррекции речи, общения с близкими, прогулок.
Пострадавшего от удара человека нельзя оставлять в одиночестве. Перед больным нужно ставить простые цели и последовательно добиваться их выполнения.
При поражении способности к членораздельной речи в план занятий включают разучивание скороговорок, чтение вслух.
Для восстановления мелкой моторики пальцев рук больному предлагается:
- собирать пазлы, мозаику;
- заниматься лепкой из пластилина;
- рисовать.
Обязательно в режим дня включают прогулки на свежем воздухе, насколько это позволяет состояние больного.
Общие рекомендации родственникам
Комплексная терапия проводится не менее полугода и для полной реабилитации пострадавшего требуется помощь близких людей.
После инсульта с обширным повреждением мозга взрослый человек впадает в состояние маленького ребенка. Простодушная радость и горькие слезы сменяют друг друга на протяжении нескольких минут.
Стройное аргументирование, логика при уходе за постинсультным больным утрачивают силу. На первый план выступает мягкое убеждение, настойчивость без принуждения.
Как можно чаще с больным занимаются лечебной физкультурой, выполняют пассивную гимнастику. Полезен массаж, что легко обеспечить в домашних условиях самостоятельно.
Нельзя спорить, раздражаться в присутствии больного, так как постинсультная депрессия характеризуется крайним истощением нервной системы, и любая мелочь способна ухудшить состояние пострадавшего от удара.
Все обязанности по уходу нужно сразу распределить между всеми членами семьи. Нельзя в одиночку, стиснув зубы, ухаживать за пациентом. Плохое настроение окружающих не останется незамеченным, и лишь усилит чувство вины у больного.
Не стоит стесняться просить помощи у окружающих. Посидеть с больным в течение часа может сосед, дальний родственник, коллега, волонтер или специалист из центра по психологической адаптации. Это внесет разнообразие в процесс восстановления и пойдет на пользу пациенту.
Похожие записи
Источник
Постинсультная депрессия (ПИД) — эмоциональное расстройство, выражающееся в резко сниженном настроении, отсутствии жизненной энергии и желания бороться за себя. Такое состояние возникает у трети пациентов, переживших инсульт. Это происходит в результате повреждения определенных участков мозга, а также самого осознания больным своего беспомощного состояния, пессимистичного восприятия будущего.
Проблема заключается в том, что депрессия после инсульта лишает пострадавшего воли к борьбе. Без нее полноценное восстановление физических и когнитивных функций становится невозможным. Более того, ПИД резко снижает шансы на выживание пациента. Ввиду этого одной из важнейших задач врачей-реабилитологов становится борьба с постинсультной депрессией, на основных методах которой мы и остановимся.
Существует категория больных, которые ввиду особенностей темперамента или пережитых травм сильнее других склонны к депрессии. Это люди невротического типа, меланхолики, пациенты с ПТСР и другими психическими заболеваниями.
При возникновении столь серьезного кризиса, как инсульт, эти пациенты «ломаются». Их психике не хватает собственных ресурсов для восстановления. Ввиду этого медперсоналу и родственникам особо уязвимых в психологическом плане больных необходимо внимательно отслеживать, нет у тех признаков депрессии после недавно произошедшего инсульта.
Утрата дееспособности, паралич, проблемы с речью и координацией — такие проблемы могут загнать в депрессию даже эмоционально устойчивого человека. Многие люди после инсульта ощущают, что жизнь кончена. И чем более активным был пациент до кризиса, тем тяжелее ему переживать собственную беспомощность после него.
В 85—90% случаев депрессию после инсульта вызывают физические причины: гипоксия и гибель клеток мозга. В очаге поражения нарушается сообщение между нейронами. Возникает дефицит серотонина и других нейромедиаторов, регулирующих эмоции.
Эти процессы приводят к «автоматическому» снижению настроения. Человек не может повлиять на выработку серотонина, так же как не может усилием воли изменить состав собственной крови. Без медикаментозного лечения дисбаланс нейромедиаторов приводит к хронической депрессии.
Нарушение мозгового кровообращения может затронуть большие или меньшие области мозга. Приблизительно у 30–40% пациентов повреждаются небольшие его участки. Если медицинская помощь прибыла вовремя, такие больные быстро восстанавливаются. В течение первых месяцев они начинают говорить, возвращают чувствительность конечностей, передвигаются сначала на коляске, а затем и «на своих двоих».
60–70% пострадавших от инсульта сталкиваются с более серьезными повреждениями мозга, которые приводят к частичной или полной инвалидности. Более половины таких больных — особенно в возрасте за 70 — так и остаются прикованными к постели. Одно- или двусторонний паралич тела, полная зависимость от других людей неминуемо ведут к ПИД.
Тяжелее всего приходится одиноким пациентам, которым остается надеяться только на сострадание персонала больницы. Однако и наличие семьи не всегда спасает от депрессии после инсульта, ведь некоторые родственники воспринимают пострадавшего как обузу. Если к заброшенности и одиночеству добавляются другие факторы — обширное повреждение мозга, паралич, психическая нестабильность, — избежать депрессии практически невозможно.
Первый шаг на пути лечения ПИД — выявление ее признаков у больного. Определить, что пациент страдает от депрессии, можно по таким симптомам:
- стабильно сниженное настроение;
- чувство глубокой подавленности;
- утрата интереса к жизни;
- видение будущего в черном свете;
- предчувствие надвигающейся беды (в частности — повторного инсульта);
- состояние оцепенения в моменты максимального отчаяния;
- неспособность получать удовольствие от простых радостей жизни: любимых блюд, передач, приятного общения;
- отсутствие аппетита;
- резкое снижение массы тела;
- расстройства сна;
- раздражительность и вспышки ярости, сопровождающиеся двигательным беспокойством;

- нежелание заниматься постинсультной реабилитацией;
- полное отсутствие инициативы;
- блуждающие боли, спонтанно возникающие в разных частях тела;
- мыслительная «заторможенность» с одинаково негативным отношением ко всем без исключения людям.
Раннее выявление ПИД играет ключевую роль во всей дальнейшей реабилитации пациента. О начале депрессии свидетельствует следующее: больной впал в состояние апатии, стал говорить о своей ненужности и бессмысленности дальнейшего существования. Как только появились эти симптомы, нужно сразу же привлекать к лечению психотерапевта.
Запущенная депрессия после инсульта в разы снижает шансы больного на полноценную реабилитацию и возврат прежней подвижности. Негативное мышление, замкнутость, подавленное настроение ведут к снижению темпов восстановления мозга. Отсутствие инициативы и желания бороться делают практически невозможным полное выздоровление.
Самое печальное последствие запущенной депрессии — снижение сопротивляемости организма. У пациента в таком состоянии резко падает иммунитет. Развиваются сопутствующие болезни: воспаление органов дыхания, атрофия слизистой желудка, пролежни и пр. В конечном итоге человек оказывается обреченным на смерть. Своим негативным мышлением и бездеятельностью он сам ее приближает.
Для выхода из ПИД важен правильный, оптимистичный настрой. Психологическое преодоление проблемы проходит через несколько стадий:
- Отрицание. Сразу же после инсульта пострадавший не может поверить в случившееся. Он убеждает себя, что это — кошмарный сон, ужасная ошибка.
- Гнев. После осознания инсульта как свершившегося факта пациент впадает в ярость. Начинает обвинять в своей беде окружающих, родню, медицину, государство.
- Торги. На третьем этапе больной начинает «торговаться» с высшими силами, которые якобы несут ответственность за его судьбу. Это могут быть врачи, злой рок, Бог и пр. Больные дают какие-то зароки, обещают врачам «золотые горы» за быстрое излечение от коварного недуга.
- Отчаяние. Четвертый этап характеризуется осознанием, что волшебной пилюли не существует. Вот тут уже начинается собственно депрессия. Человек впадает в глубокое отчаяние, теряет волю к жизни.
- Принятие. Самая продуктивная стадия. Смирившись со своим новым положением, человек принимает его и начинает действовать сообразно обстоятельствам: прилежно выполнять дыхательную гимнастику, «потеть» на тренажерах и т. д.
Главной задачей медперсонала и родственников является не дать пациенту застрять на четвертой стадии. Тут многое зависит и от сознательности самого больного, стабильности его психики. Люди с сильной волей и высокой стрессоустойчивостью зачастую «наперекор судьбе» борются за жизнь. Для них такая катастрофа, как инсульт, становится еще одной проверкой на прочность. Пациенты с таким складом характера относятся к самой перспективной группе больных. Они активно участвуют в реабилитации, делают все возможное и невозможное, чтобы опять вернуться в строй.
Больные с менее устойчивой психикой нуждаются в медикаментозной и психологической помощи.
Прежде всего пациенту необходимо понять, что произошедшее с ним — не наказание и чудовищная несправедливость. Инсульт — это болезнь, которая может случиться с каждым. Ежегодно ею заболевают тысячи людей.
Горевать по поводу уже случившегося не продуктивно и бессмысленно. Лучше направить силы на реабилитацию, пить прописанные доктором лекарства, выполнять упражнения. Организм обладает огромными ресурсами для восстановления. Необходимо только ему помочь.
Поскольку поддержка близких играет огромное значение для преодоления депрессии после инсульта, родственники пострадавшего должны знать, как ему помочь. Психологическая помощь таким больным включает несколько аспектов:
Родственники не должны акцентировать внимание на беспомощности больного после инсульта. Его всеми силами следует поддерживать, успокаивать и подбадривать. Обо всех неразрешенных конфликтах, существовавших ранее в семье, следует забыть. Силы направить на реабилитацию пострадавшего.
Пациент после инсульта, естественно, сильно ограничен в передвижении. За ним приходится ухаживать, присматривать. Все это тяготит самого пострадавшего и членов его семьи. Вносит серьезные изменения в ежедневный график жизни.
Однако больному нельзя внушать, что он — обуза. Важно поддерживать в нем уверенность в собственной необходимости и значимости для других членов семейства. Для того чтобы эта уверенность росла, желательно давать пострадавшему небольшие поручения, доверять посильные дела.
Родственникам важно помнить: инсульт — не простуда, которая сама проходит через 7 дней. Нарушение мозгового кровообращения нужно качественно лечить путем принятия комплекса лекарств, выполнения реабилитационных мероприятий (массажа, упражнений, физиопроцедур), обеспечения круглосуточного сестринского ухода.
Многие семьи «стесняются» показывать своего больного родственника знакомым. Его буквально запирают в четырех стенах, максимально ограничивая общение с окружающими. Это в корне неверный подход. Он сильно сужает восстановительные возможности больного и усугубляет ПИД.
Для того чтобы не развилась депрессия после инсульта, пациент должен много общаться. С родней, соседями, друзьями, бывшими сослуживцами — всеми, кто захочет его навестить и поговорить. Даже если сама беседа дается больному тяжело, его попытка поддержать разговор, проговаривание слов в уме является мощным стимулом для восстановления нейронных связей.
На первый план в этом процессе выступает фармакология. Депрессия любого типа — это серьезное психическое заболевание, причины которого гнездятся в структурах мозга. Повлиять на физиологические нарушения одним только внушением нельзя, поэтому для терапии ПИД используются следующие медикаменты:
- Антидепрессанты. Эти препараты содержат вещества, корректирующие баланс серотонина, норадреналина и других нейромедиаторов. Они «химически» повышают настроение, помогают больному адаптироваться к новым условиям существования. В список наиболее часто использующихся после инсульта антидепрессантов входят Пароксетин, Сертралин, Флуоксетин, Ципрамил, Феварин и пр.
- Психостимуляторы. Эти препараты повышают активность психики, устраняют апатию, снижают социальную настороженность. С больным становится легче контактировать. У него пропадают приступы агрессии и замкнутости. В список популярных психостимуляторов входят Риталин, Провигил,
Дезоксинат, Фокалин. После инсульта они обычно назначаются в комплексе с антидепрессантами.
- Атипичные нейролептики. Данная фармакологическая группа используется для предотвращения когнитивных нарушений и других осложнений ПИД. Наиболее эффективные препараты: Клозапин, Оланзапин, Кветиапин, Перициазин, Зипрасидон.
Все перечисленные медикаменты являются рецептурными. Право их назначать, устанавливать дозировку и срок лечения есть только у врача психиатра или психотерапевта, который наблюдает больного и хорошо знает его потребности.
Помимо приема медпрепаратов, для устранения депрессии используются и вспомогательные методы лечения:
Одним из мощнейших средств борьбы с депрессией любого рода является психотерапия. Она может быть индивидуальной или групповой. Хорошо работает и сочетанием обеих методик. Во время сеанса пациент получает возможность озвучить свои страхи, тревоги. Это снимает напряжение, помогает принять ситуацию.
Психотерапевт обеспечивает пациенту моральную поддержку, предлагает пути решения имеющихся психологических проблем. Прием антидепрессантов этот метод не заменит.
Однако он действительно сильно помогает пострадавшим от инсульта благодаря заинтересованному человеческому участию врача.
Повышение физической активности стимулирует выработку в мозге гормонов удовольствия. Даже здоровые люди после утренней пробежки и контрастного душа испытывают эйфорию. Для больных же после инсульта ЛФК — настоящее спасение. Лечебная гимнастика стимулирует мозг, ускоряет восстановление физических функций, повышает настроение.
Даже если упражнения даются с большим трудом, их нужно продолжать делать. Постепенно тело адаптируется к нагрузкам и научится выполнять простые движения. Каждая маленькая победа над собой будет приносить больному колоссальное моральное удовлетворение.
Человек — социальное животное. Вся поверхность его тела усыпана микроскопическими рецепторами, основная функция которых заключается в осязании окружающих предметов и прикосновений других людей. Поглаживание кожи успокаивает, снимает тревожность, доставляет огромное удовольствие. По этой причине 99,9% людей обожают массаж.
Прекрасно он воздействует и на пациентов с депрессией. Массаж входит в обязательную программу реабилитации после инсульта. Он дает больному ощущение заботы, понижает уровень агрессии, препятствует самоизоляции. Помимо позитивного воздействия на психику, массаж также улучшает кровообращение и развивает чувствительность конечностей.
Это новая методика лечения ПИД, которая заключается в воздействии на головной мозг низкочастотными электрическими импульсами. Ток активизирует нужные отделы мозга. У пациента повышается уровень гормонов радости, восстанавливаются утраченные нейронные связи.
Избавиться от подавленного настроения можно и народными средствами. Одним из самых эффективных считается настой дягиля. Для его приготовления 2 ложки сухого сырья нужно залить стаканом крутого кипятка. Затем выдержать настой 6 часов в затемненном месте и процедить. Пить по 50 мл 4 раза в день.
Многие из перечисленных средств можно использовать и дома, после выписки пациента из стационара. Однако делать это следует только под контролем врача. В ряде случаев — сочетать с приемом нейролептиков и антидепрессантов, без которых особо тяжелым больным с депрессией не обойтись.
Источник
