Как убрать воду из живота при сердечной недостаточности
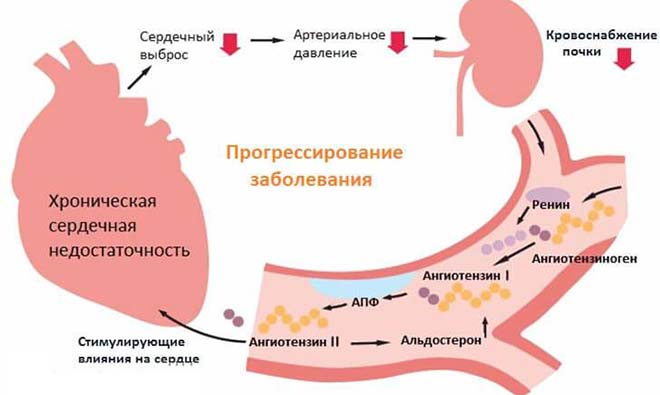

При снижении сократимости правого желудочка нарушается «перекачивание» крови в легкие и далее в левый желудочек сердца. Развивается правожелудочковая недостаточность. Возникает повышение гидростатического давления в венозных сосудах, в частности, в системе воротной вены. Одним из симптомов этого процесса является скопление жидкости в брюшной полости, или асцит.
Причины асцита при сердечной недостаточности
Наиболее часто это патологическое состояние возникает при следующих заболеваниях сердца:
- хроническое легочное сердце (группа заболеваний, имеющая разные причины, в том числе многие болезни бронхов и легких, сопровождающаяся повышением давления в малом круге кровообращения);
- пороки сердца: в первую очередь приобретенные, например, стеноз трехстворчатого клапана, тяжелый митральный стеноз; а также врожденные, например, открытый артериальный проток, большой дефект межпредсердной перегородки;
- кардиосклероз, развившийся в результате миокардита, острого инфаркта миокарда или выраженного атеросклероза;
- констриктивный перикардит;
- тромбоэмболия ветвей легочной артерии.
Клинические признаки
 У больных с сердечной недостаточностью скопление жидкости в брюшной полости выявляется не сразу, обычно в тех случаях, когда оно превышает литр и более.
У больных с сердечной недостаточностью скопление жидкости в брюшной полости выявляется не сразу, обычно в тех случаях, когда оно превышает литр и более.
При сердечной недостаточности в полости брюшины может накапливаться до нескольких литров жидкости. Распознаванию при внешнем осмотре больного поддается объем от одного литра. При небольшом количестве выпота в брюшную полость какие-либо жалобы или внешние проявления отсутствуют.
Если объем жидкости нарастает, появляются внешние признаки асцита:
- увеличение живота;
- выпячивание пупка;
- натяжение и блеск кожи брюшной стенки;
- отсутствие движений живота при дыхании;
- полосы растяжения (стрии) на коже;
- распластывание живота в положении лежа на спине («лягушачий живот»);
- расширенные вены, просвечивающие через кожу передней брюшной стенки.
При правожелудочковой недостаточности значительно раньше, чем асцит, появляются отеки. Накопление выпота в брюшной полости – признак запущенного течения болезни сердца. Желтуха для этого вида асцита нехарактерна, селезенка не пальпируется, вены пищевода расширены слабо. Эти признаки помогают отличить сердечную недостаточность от других заболеваний, вызывающих асцит, например, болезней печени.
Больные жалуются на одышку в покое, усиливающуюся в положении лежа. Кожа пациентов бледная с синюшным оттенком (цианоз). При объективном осмотре можно выявить признаки легочной гипертензии, застойных явлений в легких (притупление перкуторного звука, влажные хрипы). Нередко жидкость накапливается в полости плевры и перикарда, вызывая соответствующие симптомы.
Диагностика
 Метод ультразвуковой диагностики позволяет врачу подтвердить наличие асцита и уточнить количество свободной жидкости в брюшной полости.
Метод ультразвуковой диагностики позволяет врачу подтвердить наличие асцита и уточнить количество свободной жидкости в брюшной полости.
Чтобы определить наличие свободной жидкости, врач может использовать несколько простых приемов:
- Метод флюктуации: ладонь левой руки кладут на одну сторону живота, пальцами второй руки наносят несильные, но резкие толчки с другой стороны. При этом ладонью ощущаются колебания, которые передает жидкость.
- Метод перкуссии: в положении больного лежа на спине при перкуссии посередине определяется тимпанит («барабанный» звук), а в боковых отделах – тупой перкуторный звук, вызванный скоплением там жидкости. При усаживании больного тимпанит определяется в верхней части живота, а тупой звук смещается вниз.
Чтобы оценить скорость нарастания асцита, нужно каждый день измерять с помощью сантиметровой ленты окружность живота на уровне пупка, взвешивать больного, фиксировать количество выпитой и выделенной им за сутки жидкости.
Для выяснения природы асцита прежде всего нужно провести общие анализы крови и мочи, биохимический анализ крови с определением острофазовых показателей, общего белка и белковых фракций, билирубина, выполнить рентгенографию легких и электрокардиографию.
Следующий шаг в диагностике асцита – пункция брюшной полости, то есть прокол стенки живота и анализ выпота. Такая процедура может применяться и для выведения жидкости в лечебных целях. Пункция помогает диагностировать злокачественные заболевания, туберкулез и другие причины асцита. Жидкость при сердечной недостаточности прозрачная, с относительной плотностью не более 1015, концентрация белка не превышает 2,5%. Клеточный состав представлен в основном эндотелием – слущенными клетками брюшины.
При асците, вызванном сердечной недостаточностью, обязательно ультразвуковое исследование сердца. Оно помогает установить причину заболевания, определить тяжесть процесса, степень снижения сократительной функции сердца, выявить легочную гипертензию. Все эти показатели определяют тактику лечения больного с асцитом. Одновременно врач ультразвуковой диагностики может найти признаки скопления жидкости между листками перикарда (гидроперикард) и в плевральной полости (гидроторакс).
Проводится ультразвуковое исследование органов брюшной полости для оценки состояния печени и определения количества асцитической жидкости.
Лечение
Больной с асцитом должен соблюдать постельный режим и бессолевую диету.
Проводится терапия заболевания, вызвавшего сердечную недостаточность и асцит.
Для уменьшения объема асцитического выпота назначают антагонисты альдостерона, при их неэффективности – другие диуретики, корригируют нарушения водно-солевого обмена, следят за концентрацией белка в крови.
При неэффективности лекарств в условиях стационара больному проводят парацентез – эвакуацию асцитической жидкости через прокол. Он делается в нижней части живота посередине между лобковой костью и пупком. Жидкость выпускают через специальный катетер очень медленно, чтобы не допустить острой сосудистой недостаточности и обморока. За одну процедуру эвакуируют до 6 литров жидкости. Состояние пациента обычно улучшается, но затем жидкость накапливается вновь. Повторные пункции могут привести к осложнениям, например, к воспалению брюшины.
Источник
Асцит при сердечной недостаточности – вторичное проявление заболевания, которое характеризуется скоплением жидкости в брюшной полости, количество которой достигает 25 л. Водянка при недостаточности сердца имеет разные причины возникновения, поэтому терапия назначается в индивидуальном порядке квалифицированным специалистом-кардиологом.

Причины асцита при ХСН
Каждый орган, располагающийся в брюшной полости, окружен оболочкой с жидкостью, количество которой не превышает 20 мл. Оно может меняться, в зависимости от пола и индивидуальных особенностей. Во время менструального цикла у женщины ее становится больше, но это не влияет на состояние, так как увеличение незначительно.
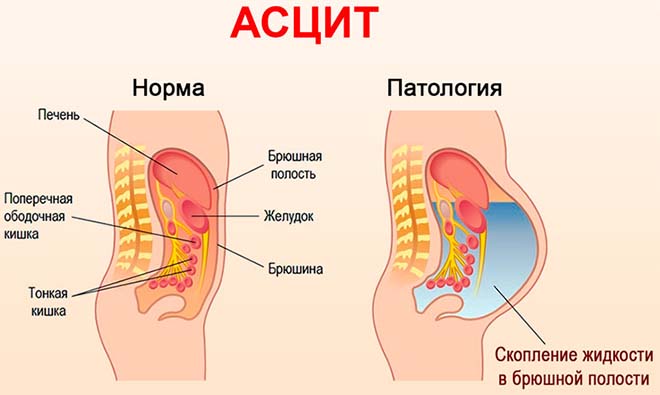
Увеличение нормы в разы приводит к разным заболеваниям. Асцит брюшной полости возникает при сердечной недостаточности, а также ряда других болезней. Жидкость копиться не только в оболочке органов, но и в грудине, ногах.
Сердечная недостаточность вызывает асцит не более, чем в 25% случаев. Недуг может развиться по причине:
- хронического легочного сердца – группе болезней
связанных с бронхами, сердцем и легкими, которые имеют разную этиологию, но
единое проявление в виде завышенного кровяного давления в малом круге
кровообращения; - порока сердца (врожденного или приобретенного);
- закупорке легочной артерии (ТЭЛА);
- кардиосклерозе, атеросклерозе;
- перикардите.
Сердечная болезнь провоцирует кровяной застой в его камерах. Орган не справляется с излишком крови, в полости, нижних конечностях скапливается жидкость.

Кроме
заболеваний сердца, асцит проявляется при циррозе, онкозаболеваниях,
панкреатите, недостаточности почек. Асцит диагностируют при астме. Ошибочная постановка диагноза связана со схожестью
некоторых признаков.
Симптомы асцита при сердечной недостаточности
Симптомами водянки при ХСН является:
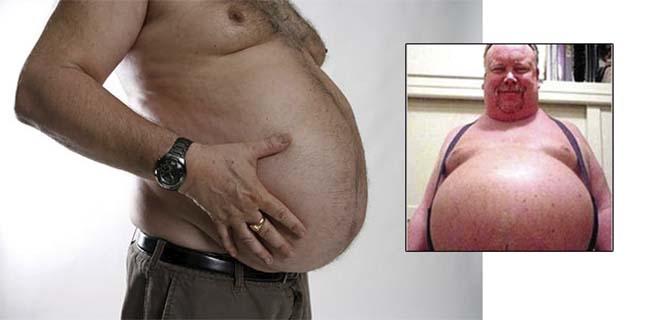
- визуальное увеличение размера живота;
- живот плотный на ощупь;
- проявление на нем кровеносных сосудов, растяжек;
- стремительный набор веса;
- выпуклый пупок;
- болезненные ощущения в животе;
- одышка даже при отсутствии активности;
- истощение организма;
- периодическая тошнота;
- уменьшение уровня активности;
- метеоризм.
Сердечная недостаточность проявляется посредством дополнительных признаков, в число которых входят:
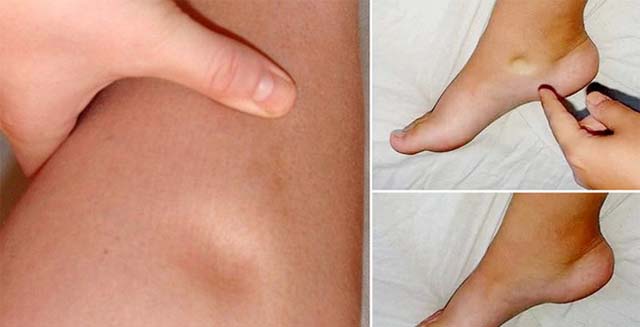
- отечности ног, ступней;
- учащенное биение сердца;
- ослабленность;
- кашель с мокротой светлого, розового цветов;
- утрата аппетита;
- рассеянное внимание, отсутствие концентрации;
- изменение цвета кожи на синеватый, по причине недостаточного снабжения кровью;
- болезненные ощущения в груди;
- приступы удушья.
Об осложнениях ХСН может говорить грыжа,
бактериальный перитонит. Симптомы болезни и их проявления на начальной стадии могут быть
нечеткими. Сердечная болезнь начинается с проявлений двух-трех признаков, вместе
с которыми начинает расти живот.
Диагностика
Чтобы
ознакомиться с причинами, которыми была спровоцирована сердечная недостаточность,
определить ее степень тяжести, используются инструментальные методы исследования
с лабораторными:
- общийанализ крови, мочи;
- коагулограмма;
- анализ мочи на сахар, белок;
- тест на гепатит;
- рентгенологическая диагностика полости живота, грудного отдела;
- УЗИ полости живота;
- анализ жидкости с БП на эритроциты, лейкоциты;
- бакпосев;
- микроскопия.
Чтобы провести анализ жидкости, проводят лапароцентез. Эта процедура предполагает прокол живота для забора материала. Сердечная недостаточность и асцит диагностируются также при помощи электрокардиографии, эхококардиографии. Диагноз ставится врачом-кардиологом на основании результатов исследования.
Методы терапии асцита
При недугах сердца лечение асцита подразумевает прием медикаментов, диетическое питание, использование методов нетрадиционной медицины, физические упражнения. Сердечная недостаточность и асцит требует комплексного подхода. Лечение подбирается в зависимости от результатов анализов.
Лечение может отличаться в зависимости от того, что спровоцировало развитие асцита. Если это сердечная болезнь, кроме перечисленных вариантов назначаются препараты, снижающие давление.
Мочегонные средства
Сердечная недостаточность, спровоцировавшая развитие асцита, лечиться при помощи диуретиков. Эти медикаменты позволяют вывести скопления, восстановить нормальное кровообращение в брюшной полости.
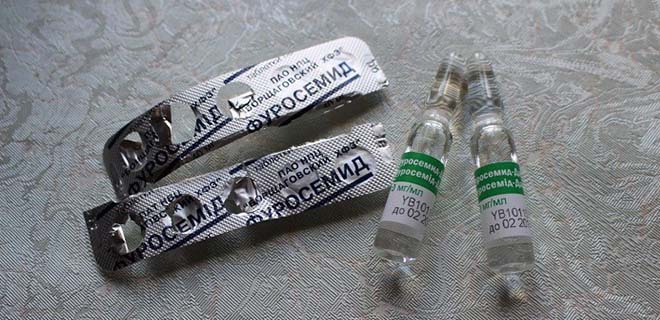
Мочегонные принимаются внутрь, а также внутривенно в виде уколов. Спиронолактон принимается от 100 до 400 мг в день. Фуросемид и Маннитол – диуретики в виде уколов.
При сердечной недостаточности
лечение асцита проводиться кардиологом, и дозировка препарата
назначается врачом в индивидуальном порядке.
Пункция брюшной полости
Пункция БП (лапароцентез) – это не только метод диагностики, но и терапевтический метод. При помощи прокола полости происходит удаление накопленной жидкости.
Этот
способ лечения используют, если внутреннее давление жидкости достаточно высоко,
что мешает нормальной работе отдельных органов. Техника проведения процедуры
подразумевает прокол в брюшную стенку, а также установку дренажной трубки,
через которую вытекает скопленное.
За
один сеанс нельзя устранить более 5 литров асцитической жидкости, так как она
содержит много альбуминов (белков). Потеря такого количества приведет к резкому
спаду давления.
Диетическое питание
Для снятия отечности живота при водянке необходимо изменить питание. Оно должно быть сбалансированным, высококалорийным, богатым на микроэлементы, витамины. Диетическое питание при асците подразумевает исключение некоторых продуктов. Ограничения касаются употребления соли со специями, воды и чая с кофе, а также алкоголя, жирного мяса, копченого и жареного.

Сердечная
болезнь, следствием которой асцит, требует включения в рацион пшеничной крупы, молочных
продуктов с низким содержанием жира, мяса (курица, индейка, кролик), фруктов с
овощами, компота с киселем. Необходимо контролировать потребление жиров, и акцентировать
внимание на белках, так как после пункции организм теряет много альбуминов.
Сколько живут пациенты
с данным заболеванием
Точного
прогноза при асците
нет, так как ее влияние на здоровье зависит от множества факторов:
- выраженность заболевания;
- время начала терапии;
- болезнь, которая спровоцировала водянку.
Если речь идет о транзиторном асците, то он несет минимальную опасность для здоровья. Напряженная разновидность болезни ставит под угрозу жизнь человека, так как по причине сильного давления жидкости, происходит дыхательная недостаточность, которая ведет к скорой смерти в течении дней и даже часов.
Чем
раньше началась терапия, тем выше вероятность того, что никакие органы не
пострадали и могут функционировать нормально. Запущенная форма требует
длительного лечения и восстановления.
Если асцит спровоцировала сердечная недостаточность, шанс прожить 5 лет после установки диагноза есть только у 10% больных.
Водянка поддается лечению, но сердечная болезнь также требует терапии. В зависимости от тяжести недуга, больному придется потратить много времени на устранения неприятных симптомов и стабилизации состоянии.

Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
Источник
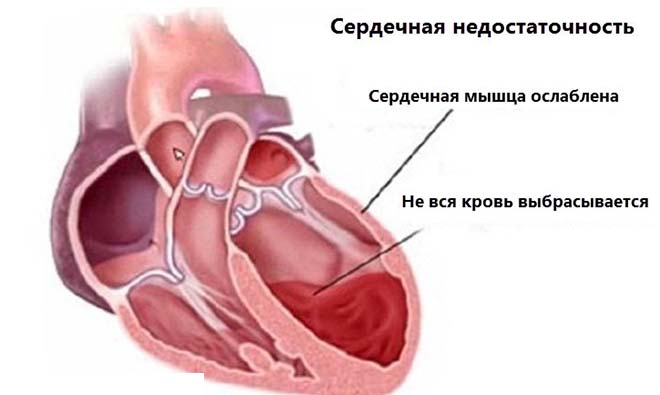
Сердечная недостаточность распространенная патология среди людей пожилого возраста. Она возникает если сердечная мышца неспособна выполнять свою насосную функцию и обеспечивать полноценное кровообращение. Вследствие этого возникает застой в сосудах – в венах большого и малого круга кровообращения.
Запущенная сердечная недостаточность приводит к формированию асцита и анасарки
Переполнение вен приводит к выходу жидкой части крови, плазмы, через стенку сосуда в свободные полости. При этом развивается асцит – скопление жидкости в брюшной полости, или анасарка – генерализованный процесс, который охватывает все полости организма (плевральную, перикардиальную, брюшную). Асцит при сердечной недостаточности – симптом, который указывает на тяжелое течение и развитие стадии декомпенсации.
Причины патологии
Асцит возникает при заболеваниях сердца:
- Приобретенные и врожденные пороки сердца (открытый Боталлов проток, недостаточность или сужение клапанов сердца);
- Хроническое легочное сердце (патология сердца возникающая при хронических заболеваниях легких);
- Кардиосклероз, который развивается после перенесенного инфаркта миокарда или миокардита;
- Перикардит;
- Тромбоэмболия легочной артерии (ТЭЛА).
Симптомы асцита при сердечной недостаточности
Характерные симптомы асцита:
- Увеличение живота;
- Боль, тяжесть в животе;
- Выпирание пупка;
- Дилатация вен на животе (т.н. «голова Медузы»);
- натяжение, блеск кожи живота;
- Распластывание живота в положении на спине («лягушачий живот»);
- Стрии на коже живота;
- Одышка при минимальных физических нагрузках или в покое;
- Метеоризм;
- Быстрая утомляемость;
- Тошнота;
- Анасарка;
- Кахексия.
Диагностика
Диагностировать асцит можно с помощью физикальных, лабораторных и инструментальных исследований. Прежде всего, это осмотр, пальпация и перкуссия.
Ещё на этапе осмотра, врач обращает внимание на увеличенный живот, расширение вен передней брюшной стенки, лоснящуюся кожу живота, наличие распластавшегося «лягушачьего» живота в положении на спине, выпячивание пупка.
При пальпации живота у больного с асцитом определяется симптом флюктуации – колебания внутрибрюшной жидкости при нанесении легких толчкообразных движений. Данный симптом возможно определить при наличии не менее 1 литра патологической жидкости в брюшной полости, но невозможно при её чрезмерном скоплении и напряжении брюшной стенки.
Методом перкуссии выявляют притупление звука в отлогих частях живота. При положении больного на спине притупление перкуторного звука определяется по боковым поверхностям, куда будет стекать жидкость, над остальными поверхностями будет прослушиваться тимпанический звук обусловленный воздушностью петель кишечника.
Лабораторные исследования включают в себя общеклинические (общий анализ крови, мочи) и биохимические исследования (липидограмма, уровень глюкозы и белка в крови, уровень билирубина крови, коагулограмма). Исследования направлены на обнаружение патологических сдвигов, которые указывают на основное заболевание, на нарушения в системе гомеостаза.
Инструментальные методы исследования непосредственно подтверждают наличие асцита и способствуют выявлению причин его возникновения. Если асцит возникает при сердечной недостаточности обязательно проводят электрокардиографию, эхокардиографию, а при необходимости сцинтиграфию миокарда. Эти исследования дают возможность установить причину патологии сердца.
Для подтверждения асцита используют методы, позволяющие обнаружить патологическую жидкость в брюшной полости. К ним относится:
- Ультразвуковое исследование органов брюшной полости (УЗИ);
- Магнитно-резонансная томография (МРТ);
- Лапароцентез с последующим анализом асцитической жидкости.
УЗИ органов брюшной полости дает возможность выявить выпот от 100 мл, определить состояние внутренних органов, выявить или исключить другие возможные патологии.
При сердечной недостаточности, можно обнаружить расширение нижней полой вены. Этот метод является наиболее простым и информативным.
На УЗИ можно увидеть асцит объемом от 100 мл
Магнитно-резонансная томография является методом с наилучшей визуализацией тканей. С помощью этого метода можно обнаружить незначительное количество жидкости в плохо визуализируемых местах. МРТ используют для дифференциальной диагностики причин возникновения асцита.
Лапароцентез – это исследование основанное на проколе передней брюшной стенки и аспирации асцитического экссудата. Метод является как диагностическим, так и частично лечебным. Полученную асцитическую жидкость оценивают по удельному весу, анализируют на содержание белка, лейкоцитов, эритроцитов, наличие атипичных клеток.
Если причина асцита сердечная недостаточность, то жидкость будет прозрачного цвета, имеет удельный вес 1,012-1,020, содержит до 2,5% белка, слущенные клетки эндотелия. При первом лапароцентезе лейкоциты не обнаруживаются, но появляются при последующих проколах.
Лечение сердечной недостаточности с асцитом
При асците брюшной полости при сердечной недостаточности лечение прежде всего направлено на коррекцию основного заболевания: улучшение систолической функции миокарда, снижение давления в венах большого круга кровообращения и устранение застоя крови.
Терапевт подберет комплексную лекарственную терапию сердечной недостаточность
Медикаментозное лечение:
- Мочегонные препараты. Их применение позволяет повысить количество выделяемой мочи, что приводит к уменьшению количества жидкой части крови и соответственно объему застойной крови в венах.
- Гипотензивные препараты. Снижение цифр давления позволяет уменьшить нагрузку на сердечную мышцу, улучшить кровообращение.
- Сердечные гликозиды. Препараты усиливают способность миокарда к сокращению, устраняя задержку крови в венах.
Немедикаментозные методы лечения включают следующие мероприятия:
- Бессолевая диета. Избыточное употребление соли вызывает задержку жидкости в организме, что усиливает нагрузку на сердце. Таким пациентам рекомендуется употребление в сутки не более 3-5 грамм поваренной соли с учетом всех приготовленных блюд.
- Ограничение жидкости. Потребление воды снижают до 1-1,5 литра в день. Однако необходимо избегать дефицита жидкости для предотвращения обезвоживания.
- Умеренные физические упражнения. Если позволяет общее состояние, то пациентам рекомендуется занятие йогой, утренней гимнастикой, плаваньем.
К хирургическим методам лечения относится лапароцентез и операции на сердце. Лапароцентез является паллиативной процедурой, поскольку после удаления жидкости она накапливается снова. Данную процедуру можно выполнять на дому, она требует знания правильного техники проведения и правил соблюдения антисептики.
Прогноз при сердечной недостаточности с асцитом
Наличие асцита указывает на затяжное и тяжелое течение болезни. Появление и прогрессирование асцита утяжеляет кардиологический прогноз, однако своевременно начатое, правильное лечение асцита при сердечной недостаточности может снизить риск развития неблагоприятных осложнений.
Если речь идет о том сколько живут такие пациенты, то тут учитывается множество факторов включая возраст, сопутствующие патологии и состояния других внутренних органов.
Источник
