Как снять напряжение мышц после инсульта
Инсульт – одна из самых актуальных проблем современной медицины. Высокий процент летальности и потери работоспособности, склонность к формированию
устойчивых остаточных явлений, частое поражение пациентов работоспособного возраста – основные моменты, которые объясняют необходимость разработки эффективных мер профилактики и лечения.
Двигательные расстройства – наиболее частое последствие из всех, что отмечаются у пациентов после инсульта. Наибольшие шансы восстановиться наблюдаются в течение первых месяцев. Как раз в этот период у многих больных после инсульта появляется гипертонус мышц, что значительно затрудняет реабилитацию.
Механизм развития
Чтобы лучше понять механизм развития гипертонуса мышц, рассмотрим основные аспекты регуляции движений.

Чем раньше начинаются занятия по профилактике спастичности, тем лучше результат
В норме мышечные сокращения регулируются на трех уровнях:
- спинной мозг;
- стволовые ядра головного мозга;
- кора головного мозга.
Любой из этих отделов может стимулировать сокращение мышц. Благодаря тесному сотрудничеству этих отделов человек может выполнять нужные движения, а мышечный тонус остается в норме.
Импульсы от мотонейронов спинного мозга обеспечивают автоматические движения, например, резкое сгибание при воздействии болевого раздражителя. Вышележащие отделы оказывают регулирующее действие на двигательные клетки спинного мозга, причем оно может быть как тормозным, так и стимулирующим.
Стволовые ядра отвечают за поддержание позы и равновесия. Вестибулярное ядро повышает тонус мышц, разгибающих конечности. Красное ядро, наоборот, – сгибает конечности. При этом спинальные мотонейроны противоположных групп мышц тормозятся. Такое взаимоотношение называется реципрокным.
Кора головного мозга регулирует произвольные движения человека. На сегодняшний день ученые составили подробные карты локализации участков, которые отвечают за движение отдельных частей тела.
Двигательная кора головного мозга оказывает тормозное действие на спинальные мотонейроны, благодаря чему обеспечиваются целостные движения, а не отдельные подергивания мышц. У пациента после инсульта поврежденные участки коры головного мозга утрачивают тормозное влияние на нижележащие структуры. Внешне это проявляется развитием гипертонуса мышц.
Лечение
Повышенный тонус скелетных мышц нередко становится серьезной преградой на пути к восстановлению пациентов после инсульта.
Следует учитывать, что оптимальный результат можно получить только при комбинации медикаментозных и немедикаментозных методов лечения.
Немедикаментозное лечение гипертонуса включает:
- правильную укладку пациента;
- лечебный массаж;
- гимнастику;
- физиотерапевтические процедуры.

Комплексный подход поможет побороть спастичность и восстановить двигательные функции конечностей
Из лекарственных средств активно используются миорелаксанты и ботулотоксин.
Положение пациента
Один из основных моментов лечения гипертонуса мышц у пациентов после инсульта – придание паретической конечности физиологического положения.

Эффективный способ борьбы со спастикой
Пораженную руку нужно уложить на стул, стоящий рядом с кроватью больного. Из-за повышенного тонуса мышц она будет приводиться к туловищу. Чтобы препятствовать этому явлению, в подмышечную впадину укладывают валик из мягкой ткани.
Руку разгибают в локтевом суставе и поворачивают ладонью вверх. Для удерживания конечности в этом положении применяют мешочки с песком или иные приспособления. Пальцы и кисть желательно прибинтовать к лонгете.
Нога должна быть слегка согнута в колене, а стопа – находиться под прямым углом к голени.
Длительность лечения положением – около 2 часов. В течение дня его можно повторить несколько раз. Как только разрешит лечащий врач, пациенту помогают садиться и обучают ходьбе.
Массаж
Хорошо снимает повышенный тонус мышц массаж. Его необходимо проводить с первых дней заболевания. Из массажных приемов необходимо выбирать поглаживание и легкое растирание. Они способствуют снижению мышечного тонуса, улучшению кровообращения и лимфооттока в паретической конечности. Длительность первых сеансов не должна превышать 10 минут. Со временем ее увеличивают до 20 минут. Длительность курса зависит от индивидуальных особенностей пациента и определяется лечащим врачом. Как правило, после 20–30 сеансов необходим перерыв на 10–15 дней. После этого курс повторяется. Решение о прекращении лечения массажем зависит от достигнутых результатов.
Лечебная гимнастика
Комплекс лечебной гимнастики состоит из активных и пассивных движений. Пассивные движения заключаются в сгибании и разгибании мышц, которое проводится ухаживающим персоналом. При возможности пациент производит пассивные движения с помощью здоровой конечности. Из-за повышенного тонуса вначале движения могут быть прерывчатыми и резкими. Со временем тонус снижается, и они становятся более плавными.

Физические упражнения очень важны для разработки мышц и суставов
Как только больной после инсульта сможет выполнять активные движение, он должен заниматься лечебной гимнастикой самостоятельно. Кроме сгибательных и разгибательных упражнений, присоединяются упражнения, направленные на растяжение мышц. При правильном выполнении они хорошо снимают гипертонус и помогают пациенту быстрее восстановиться.
При повышенном тонусе мышц пациенту после инсульта категорически не рекомендуются упражнения с эспандером, резинкой и тому подобные – они только усиливают спастические явления и ухудшают ситуацию.
Миорелаксанты
Из медицинских средств для лечения гипертонуса у пациентов после инсульта используют миорелаксанты центрального действия, которые хорошо снимают тонус мышц, не влияя при этом на их силу. Механизм их действия заключается в торможении патологической импульсации, которая исходит от спинальных мотонейронов.
Лечение миорелаксантами начинают с минимальных доз. При необходимости их повышают для достижения эффекта. Ожидаемые эффекты:
- снижение мышечного тонуса;
- улучшение двигательных функций;
- снятие болевого синдрома;
- предупреждение развития контрактур;
- повышение эффективности лечебной гимнастики;
- облегчение ухода за больным.
В нашей стране наиболее распространенными миорелаксантами являются баклофен, тизанидин, или сирдалуд, толперизон, или мидокалм, диазепам.

Также для восстановления и расслабления мышц врачи назначают миорелаксанты
Недостаток лечения миорелаксантами – возможность развития побочных эффектов, из которых чаще всего встречаются:
- сонливость;
- головокружение;
- тошнота;
- запоры;
- снижение артериального давления.
Лечение ботулотоксином
Применение ботулинического токсина для лечения гипертонуса показано пациентам после инсульта с локальной спастичностью.
Основные показания к применению ботулотоксина:
- отсутствие контрактур;
- выраженный болевой синдром;
- нарушение двигательных функций, связанное с повышенным тонусом мышц.
Механизм действия заключается в блокировании передачи импульса с нервной клетки на мышечное волокно. Клинический эффект развивается через несколько дней после инъекции и сохраняется в течение 2–6 месяцев, в зависимости от индивидуальных особенностей пациента. Из-за выработки антител повторные инъекции устраняют гипертонус не так эффективно.
Этот метод не получил широкого распространения в борьбе с гипертонусом у больных после инсульта. В первую очередь это объясняется высокой стоимостью препарата.
В заключение
Лечение повышенного тонуса мышц у пациентов после инсульта – один из ключевых моментов, который не только значительно улучшит состояние больного, но и облегчит уход за ним.
Лечебная физкультура и массаж являются основными лечебными направлениями, тогда как монотерапия миорелаксантами не принесет ожидаемого результата.
Лекарственные средства только усиливают эффект гимнастических процедур. Об этом нужно помнить родственникам или опекунам, ухаживающим за больным.
Источник
 Спастичностью или спастикой называют двигательные нарушения, причиной которых является повышенный тонус мышц.
Спастичностью или спастикой называют двигательные нарушения, причиной которых является повышенный тонус мышц.
При нормальном состоянии мышечная ткань эластична и сгибание или разгибание конечностей происходит без всякого труда. Когда при сгибании и разгибании чувствуется сопротивление мышц, это говорит о повышении их тонуса.
По словам больных, при спастичности ощущается «жесткость» в мышцах.
Что происходит?
Внутренний механизм спастичности не изучен до конца, по мнению специалистов, это нарушение возникает в результате различных нарушений в структурах головного и спинного мозга.
Внешне спастика проявляется как повышение тонуса в мышечных тканях, который значительно увеличивается в процессе растяжения мышц.
Иными словами, спастика провоцирует мышечное сопротивление при пассивных движениях. Именно в начале движения сопротивление мышц сильнее всего, а когда скорость пассивных движений увеличивается, соответственно растет и сила сопротивления.
Мышечная спастика является причиной таких изменений мышц, сухожилий и суставов, как фиброз, атрофия или контрактура. Это приводит к усилению двигательных расстройств.
Комплекс причин
Основная причина возникновения спастичности заключается в дисбалансе сигналов, проходящих от головного и спинного мозга к мышцам.
Помимо этого, причинами могут быть:
Усугубляющие факторы
При наличии у больного спастики усугубить ситуацию могут следующие факторы:
- запор и кишечная инфекция;
- кожные инфекционные заболевания, которые сопровождаются воспалениями;
- инфекционные заболевания мочеполовой системы;
- одежда, стесняющая движения.
Независимо от того, какая степень тяжести заболевания, эти факторы могут привести к ухудшению состояния.
Спастичность и спазмы
Спастичности часто сопутствует наличие спазмов, которые проявляются в непроизвольном сокращении одной или группы мышц. В некоторых случаях спазмы сопровождаются болью, различной по интенсивности.
Возникновение спазмов может происходить как в результате воздействия какого-либо раздражителя, так и самостоятельно.
Спастичность может проявляться как в легкой, так и в тяжелой степени. В первом случае это состояние не является серьезной помехой для больного, и он в состоянии вести обычный образ жизни, тогда как при тяжелой форме человек вынужден передвигаться в коляске.
Следует отметить, что степени тяжести такого состояния, как спастика мышц, могут изменяться со временем.
Но бывают случаи положительного воздействия спастичности. Например, у больных с парезами (слабостью) в ногах есть возможность стоять самостоятельно именно за счет мышечного спазма.
Типы и виды нарушения
По квалификации можно выделить три основных вида спастики:
- Флексорным типом называют повышенный тонус мышц-сгибателей при сгибании конечностей в суставах и их поднятии.
- Эскстенозный тип — это повышение тонуса мышц-разгибателей в процессе разгибания конечностей в суставах.
- К аддукторному типу относят повышение тонуса при перекресте в области голеней и смыкании колен.
Патогенез постинсультной спастичности
Часто спастика возникает у больных, перенесших инсульт. В таких случаях физиотерапевтическое воздействие малоэффективно, а наличие спазмов затрудняет восстановление пациента.
Мышцы пребывают в тонусе постоянно, в них начинают происходить патологические изменения, также страдают суставы и сухожилия. Помимо этого возникают контрактуры (деформации), значительно усугубляющие проблему.
Развитие спастики происходит не сразу, как правило, это происходит через 2-3 месяца после инсульта, однако первые признаки могут быть заметны специалисту значительно раньше.
Обычно поражаются плечи, локти, запястья и пальцы, а в нижней части тела страдают бедра, колени, лодыжки и пальцы ног. При этом в верхних конечностях спастика задевает мышцы-сгибатели, а в нижних—разгибатели.
При отсутствии необходимого лечения в течение нескольких лет появляются контрактуры в суставах и костях.
Патогенез спастики при рассеянном склерозе
Спастичность является сопутствующим явлением рассеянного склероза в большинстве случаев. Проявляется она как неожиданное сокращение группы мышц, возникающее самопроизвольно или в качестве реакции на раздражитель.
Степень тяжести мышечных спазмов у больных с рассеянным склерозом может быть разной, как легкая, так и тяжелая, проявляющаяся в виде сильных и продолжительных спазмов. Форма тяжести со временем может меняться.
При рассеянном склерозе спастичность возникает в мышцах конечностей, в редких случаях затрагивает мышцы спины.
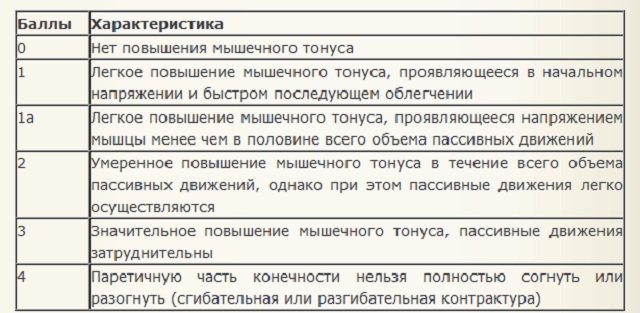
Оценочные критерии
Тяжесть спастичности оценивается по баллам, наиболее распространена шкала Эшуорта. В соответствии с ней выделяют следующие степени нарушения:
- — мышечный тонус в норме;
- 1 — тонус мышц повышен незначительно и проявляется в начальных стадиях напряжения с быстрым облегчением;
- 1а — незначительное повышение тонуса в мышцах, которое проявляется в меньшей части от общего количества пассивных движений;
- 2 — тонус повышен умеренно на протяжении всего пассивного движения, при этом оно осуществляется без затруднений;
- 3 — тонус повышен значительно, есть затруднения в процессе пассивных движений;
- 4 — часть конечности, пораженная парезом, полностью не сгибается и не разгибается.
Симптоматика
К основным симптомам спастичности мышц можно отнести:
- повышенный тонус в мышцах;
- судороги и непроизвольные сокращения мышц;
- процесс деформации в костях и суставах;
- болевые ощущения;
- нарушения осанки;
- повышенная активность рефлексов;
- появление контрактур и спазмов.
Кроме перечисленного, у больных при резких движениях возникает острая боль в конечностях.
Диагностические мероприятия
 В процессе диагностики специалистом прежде всего изучается история болезни, а также и то, какие лекарственные препараты принимает пациент и страдает кто-либо из близких родственников больного неврологическими расстройствами.
В процессе диагностики специалистом прежде всего изучается история болезни, а также и то, какие лекарственные препараты принимает пациент и страдает кто-либо из близких родственников больного неврологическими расстройствами.
Спастичность диагностируется при помощи тестов, суть которых в оценке движений конечностей и мышечной активности при активных и пассивных движениях.
При осмотре пациента специалист определяет, есть ли сопротивление конечностей при пассивном сгибании и разгибании. Если сопротивление присутствует, это является признаком спастики, а повышенная легкость при движениях может быть признаком парезов.
Методы лечения в зависимости от причин
При правильном и своевременном лечении убрать спастику можно полностью. Цель лечения заключается в том, чтобы улучшить функциональные возможности конечностей и купировать болевые ощущения.
Методы лечения и препараты подбираются в зависимости от того, какова тяжесть заболевания, какими нарушениями оно было вызвано и как долго болеет пациент.
Лечение проводится по нескольким направлениям, а именно:
- медикаментозная терапия;
- физиотерапия;
- хирургическое вмешательство.
Рассмотрим каждый метод в подробностях.
Медикаментозное лечение
Как правило, назначается несколько препаратов, действие которых направлено на снятие болей и расслабление мышц. Лекарственная терапия проводится с использованием:
- Дантролена;
- Габалептина;
- Баклофена;
- Имидазолина;
- препаратов-бензодиазепинов.
Также используются анестетические препараты краткосрочного действия, например, Лидокаин или Новокаин.
Кроме этого могут быть назначены мышечные инъекции ботулинического токсина. Суть лечения заключается в том, чтобы прервать процесс нервной передачи, тем самым способствуя расслаблению мышц. Действие препарата долгосрочно и длиться несколько месяцев.
Ботулинический токсин показан в тех случаях, когда у больного, например, после инсульта, отсутствуют контрактуры в мышцах. Наиболее эффективен этот препарат в первый год болезни.
Физиотерапия
К методам физиотерапии относятся:
 Комплекс упражнений для каждого больного подбирается индивидуально, в зависимости от состояния. Следует отметить, что ЛФК эффективна при борьбе о спастичностью после инсульта.
Комплекс упражнений для каждого больного подбирается индивидуально, в зависимости от состояния. Следует отметить, что ЛФК эффективна при борьбе о спастичностью после инсульта.
Методы массажа также могут быть разными, в одних случаях необходим массаж в виде легких поглаживающих движений, другие случаи требуют активного разминания.
Иглотерапия при спастике оказывает по большей части общий эффект, воздействие этого метода на проблему не столь велико.
Электрофорез назначается с целью стимулирования мышц тепловым и электрическим воздействием.
Хирургическое вмешательство
Этот метод применяется в тяжелых случаях, например, если спастика препятствует ходьбе. Суть хирургического метода во введении Баклофена в спинномозговую жидкость или пресечении чувствительных нервных корешков.
Лечениеследует проводить только в специальных клиниках и медучреждениях, где курс лечения представляет собой комплекс мероприятий.
При отсутствии своевременного лечения спастика пагубно влияет на состояние суставов и сухожилий, провоцируя атрофию и прочие патологические изменения, например, появление контрактур.
Вывод прост и сложен одновременно
Что касается прогноза, то он в каждом случае индивидуален. Исход зависит от того, насколько повышен мышечный тонус, какова степень  тяжести заболевания и прочих факторов.
тяжести заболевания и прочих факторов.
Спастика приводит к появлению контрактур, способных существенно осложнить процесс ухода за больным.
В качестве мер профилактики следует следить за правильным положением головы, рук и ног больного. Для этого могут применяться специальные приспособления, например, лангеты и ортезы.
Также рекомендуется чаще менять положение тела, а при выполнении различных движений следить за изменениями мышечного тонуса. В случае ухудшения необходимо незамедлительно обращаться за помощью к специалистам.
Источник
Лечение спастичности после инсульта
Инсульт – одна из самых актуальных проблем современной медицины. Высокий процент летальности и потери работоспособности, склонность к формированию
устойчивых остаточных явлений, частое поражение пациентов работоспособного возраста – основные моменты, которые объясняют необходимость разработки эффективных мер профилактики и лечения.
Двигательные расстройства – наиболее частое последствие из всех, что отмечаются у пациентов после инсульта. Наибольшие шансы восстановиться наблюдаются в течение первых месяцев. Как раз в этот период у многих больных после инсульта появляется гипертонус мышц, что значительно затрудняет реабилитацию.
Механизм развития
Чтобы лучше понять механизм развития гипертонуса мышц, рассмотрим основные аспекты регуляции движений.
Чем раньше начинаются занятия по профилактике спастичности, тем лучше результат
В норме мышечные сокращения регулируются на трех уровнях:
- спинной мозг;
- стволовые ядра головного мозга;
- кора головного мозга.
Любой из этих отделов может стимулировать сокращение мышц. Благодаря тесному сотрудничеству этих отделов человек может выполнять нужные движения, а мышечный тонус остается в норме.
Импульсы от мотонейронов спинного мозга обеспечивают автоматические движения, например, резкое сгибание при воздействии болевого раздражителя. Вышележащие отделы оказывают регулирующее действие на двигательные клетки спинного мозга, причем оно может быть как тормозным, так и стимулирующим.
Стволовые ядра отвечают за поддержание позы и равновесия. Вестибулярное ядро повышает тонус мышц, разгибающих конечности. Красное ядро, наоборот, – сгибает конечности. При этом спинальные мотонейроны противоположных групп мышц тормозятся. Такое взаимоотношение называется реципрокным.
Кора головного мозга регулирует произвольные движения человека. На сегодняшний день ученые составили подробные карты локализации участков, которые отвечают за движение отдельных частей тела.
Двигательная кора головного мозга оказывает тормозное действие на спинальные мотонейроны, благодаря чему обеспечиваются целостные движения, а не отдельные подергивания мышц. У пациента после инсульта поврежденные участки коры головного мозга утрачивают тормозное влияние на нижележащие структуры. Внешне это проявляется развитием гипертонуса мышц.
Лечение
Повышенный тонус скелетных мышц нередко становится серьезной преградой на пути к восстановлению пациентов после инсульта.
Следует учитывать, что оптимальный результат можно получить только при комбинации медикаментозных и немедикаментозных методов лечения.
Немедикаментозное лечение гипертонуса включает:
- правильную укладку пациента;
- лечебный массаж;
- гимнастику;
- физиотерапевтические процедуры.
Комплексный подход поможет побороть спастичность и восстановить двигательные функции конечностей
Из лекарственных средств активно используются миорелаксанты и ботулотоксин.
Положение пациента
Один из основных моментов лечения гипертонуса мышц у пациентов после инсульта – придание паретической конечности физиологического положения.
Эффективный способ борьбы со спастикой
Пораженную руку нужно уложить на стул, стоящий рядом с кроватью больного. Из-за повышенного тонуса мышц она будет приводиться к туловищу. Чтобы препятствовать этому явлению, в подмышечную впадину укладывают валик из мягкой ткани.
Руку разгибают в локтевом суставе и поворачивают ладонью вверх. Для удерживания конечности в этом положении применяют мешочки с песком или иные приспособления. Пальцы и кисть желательно прибинтовать к лонгете.
Нога должна быть слегка согнута в колене, а стопа – находиться под прямым углом к голени.
Длительность лечения положением – около 2 часов. В течение дня его можно повторить несколько раз. Как только разрешит лечащий врач, пациенту помогают садиться и обучают ходьбе.
Массаж
Хорошо снимает повышенный тонус мышц массаж. Его необходимо проводить с первых дней заболевания. Из массажных приемов необходимо выбирать поглаживание и легкое растирание. Они способствуют снижению мышечного тонуса, улучшению кровообращения и лимфооттока в паретической конечности. Длительность первых сеансов не должна превышать 10 минут. Со временем ее увеличивают до 20 минут. Длительность курса зависит от индивидуальных особенностей пациента и определяется лечащим врачом. Как правило, после 20–30 сеансов необходим перерыв на 10–15 дней. После этого курс повторяется. Решение о прекращении лечения массажем зависит от достигнутых результатов.
Лечебная гимнастика
Комплекс лечебной гимнастики состоит из активных и пассивных движений. Пассивные движения заключаются в сгибании и разгибании мышц, которое проводится ухаживающим персоналом. При возможности пациент производит пассивные движения с помощью здоровой конечности. Из-за повышенного тонуса вначале движения могут быть прерывчатыми и резкими. Со временем тонус снижается, и они становятся более плавными.
Физические упражнения очень важны для разработки мышц и суставов
Как только больной после инсульта сможет выполнять активные движение, он должен заниматься лечебной гимнастикой самостоятельно. Кроме сгибательных и разгибательных упражнений, присоединяются упражнения, направленные на растяжение мышц. При правильном выполнении они хорошо снимают гипертонус и помогают пациенту быстрее восстановиться.
При повышенном тонусе мышц пациенту после инсульта категорически не рекомендуются упражнения с эспандером, резинкой и тому подобные – они только усиливают спастические явления и ухудшают ситуацию.
Миорелаксанты
Из медицинских средств для лечения гипертонуса у пациентов после инсульта используют миорелаксанты центрального действия, которые хорошо снимают тонус мышц, не влияя при этом на их силу. Механизм их действия заключается в торможении патологической импульсации, которая исходит от спинальных мотонейронов.
Лечение миорелаксантами начинают с минимальных доз. При необходимости их повышают для достижения эффекта. Ожидаемые эффекты:
- снижение мышечного тонуса;
- улучшение двигательных функций;
- снятие болевого синдрома;
- предупреждение развития контрактур;
- повышение эффективности лечебной гимнастики;
- облегчение ухода за больным.
В нашей стране наиболее распространенными миорелаксантами являются баклофен, тизанидин, или сирдалуд, толперизон, или мидокалм, диазепам.
Также для восстановления и расслабления мышц врачи назначают миорелаксанты
Недостаток лечения миорелаксантами – возможность развития побочных эффектов, из которых чаще всего встречаются:
- сонливость;
- головокружение;
- тошнота;
- запоры;
- снижение артериального давления.
Лечение ботулотоксином
Применение ботулинического токсина для лечения гипертонуса показано пациентам после инсульта с локальной спастичностью.
Основные показания к применению ботулотоксина:
- отсутствие контрактур;
- выраженный болевой синдром;
- нарушение двигательных функций, связанное с повышенным тонусом мышц.
Механизм действия заключается в блокировании передачи импульса с нервной клетки на мышечное волокно. Клинический эффект развивается через несколько дней после инъекции и сохраняется в течение 2–6 месяцев, в зависимости от индивидуальных особенностей пациента. Из-за выработки антител повторные инъекции устраняют гипертонус не так эффективно.
Этот метод не получил широкого распространения в борьбе с гипертонусом у больных после инсульта. В первую очередь это объясняется высокой стоимостью препарата.
В заключение
Лечение повышенного тонуса мышц у пациентов после инсульта – один из ключевых моментов, который не только значительно улучшит состояние больного, но и облегчит уход за ним.
Лечебная физкультура и массаж являются основными лечебными направлениями, тогда как монотерапия миорелаксантами не принесет ожидаемого результата.
Лекарственные средства только усиливают эффект гимнастических процедур. Об этом нужно помнить родственникам или опекунам, ухаживающим за больным.
Источник
Эффективность упражнений для ног после инсульта. Правила и рекомендации
Многие больные перенесшие инсульт утрачивают простые навыки, это ходьба, речь, самообслуживание. Приходится восстанавливать все заново. Реабилитация ног проводится комплексно, применяются массажные действия, диетическое питание, прием лекарственных средств и ЛФК.
Как восстановить ногу?
Ноги для передвижения постинсультным больным необходимо восстанавливать поэтапно:
- Сначала нужно укрепить мышечную основу нижних конечностей и корпуса;
- Затем тренируется равновесие;
- Восстанавливается координация движений;
- После чего осваиваются важные для передвижения действия.
Наряду с восстановлением ног, придется восстанавливать и другие утраченные функции, например, навыки самообслуживания.
Разницы между тем, как восстановить левую и правую сторону тела после мозгового удара, особо нет.
Тело человека помнит все навыки ходьбы, но потерянная связь между головным мозгом и мышцами не дает возможность осуществлять их в настоящем времени.
Задача врачей реабилитировать эту связь. Поэтому, в комплексном лечении постинсультного состояния важную роль играют и занятия ЛФК.
Разработать руки и ноги намного легче, если больной до приступа занимался спортом или вел активный образ жизни. В этом случае порой даже не требуется помощь со стороны для занятия лечебной физкультурой.
Тяжелее будет обстоять дело с такими постинсультными больными:
- У кого имеется лишний вес;
- Растренированные пациенты;
- При наличии болезней суставов.
Такого пациента тяжело поднимать и проводить с ним какие-либо действия, а значит и результаты будут низкими.
Боли в ноге и руке после удара
Часто пациенты после перенесенного инсульта жалуются, что в парализованной руке или ноге ощущают легкую боль или жжение. Самая распространенная форма этих болей – нейропатическая.
В этом случае больной ощущает в конечности легкое жжение или покалывание. Обычно, такие ощущения не доставляют ему сильного дискомфорта.
Часто такая боль свидетельствует о восстановлении подачи стимулов с мозга в мышцы. Но иногда эти ощущения говорят о недостаточном поступлении крови в конечности.
Если больной начинает говорить, что болит парализованная рука или нога, то стоит сразу обратиться к врачу.
Что делать, если сильно болят конечности? Не все обезболивающие лекарства могут помочь, поэтому лучше вызвать скорую помощь и не ждать, когда боль пройдет сама.
Когда можно начинать заниматься гимнастикой?
Начинать подготовку к движению ногами необходимо уже с первых суток после приступа, в тот период, когда осуществляется профилактика отвисания стоп, мышечной контрактуры и суставной атрофии.
Обращать внимание нужно и на общее состояние. Так, если не нормализовалось артериальное давление, пульс, присутствует слабость и депрессивное состояние, то начинать лечебную физкультуру придется позже, когда все эти показатели придут в норму.
Принципы восстановления
Сначала нужно проводить пассивную гимнастику всех суставных частей конечностей. Позже последовательно необходимо включать активную гимнастику. Это во многом зависит от состояния пациента и его способности понимать врача.
Обязательно нужно сочетать пассивную гимнастику с массажем. Так улучшается состояние нервной системы и активизируются нервно-мышечные импульсы.
ВАЖНО! Не стоит забывать и о профилактических мерах тромбоэмболии. Во время лечебной физкультуры на ноги пациента важно надевать эластичные чулки или обвязывать нижние конечности эластичными бинтами.
Кончики пальцев ног оставляются не прикрытыми. Это делается для того, чтобы держать контроль над циркуляцией крови во время выполнения лечебной гимнастики. В норме пальцы теплые и розового цвета.
Пассивные движения нужно начинать с области стоп – сгибать, разгибать их, вращать. После этого можно переходить к коленям и тазобедренному суставу. Колени только можно сгибать и разгибать.
С тазобедренным суставом будет больше работы:
- Ноги в этом месте можно сгибать и разгибать;
- Проводится отведение ноги в сторону;
- Вращение.
Как только будет освоена пассивная гимнастика, можно постепенно переходить к активным упражнениям.
Можно ли разработать ногу в домашних условиях?
Все упражнения с постинсультным человеком можно проводить дома. Сначала врач должен рассказать и показать домочадцам, как ухаживать за пациентом, после чего можно приступать к уходу самостоятельно.
Занятия нужно проводить уже с первых дней, когда человек находится в постели, сначала это простые упражнения в виде сгибания и разгибания конечностей.
Через 1-2 недели, после улучшения общего состояния человека можно переходить к массажу и пассивной гимнастике. Желательно надевать на пациента компрессионные чулки.
Со второй-третьей недели можно переходить к активной гимнастике. С течением времени больного можно сажать на кровати, постепенно спускать ноги вниз. Как только человек сможет встать самостоятельно, можно начать обучение ходьбе.
Упражнения для восстановления
Восстановление в домашних условиях после случившегося инсульта должно начинаться еще в положении лежа, когда человек практически не встает. Упражнения должны охватывать все суставные ча
