Как различить стенокардию от инфаркта


Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Общие сведения
Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Как проявление ишемической болезни стенокардия встречается почти у 50% пациентов, являясь самой частой формой ИБС. Распространенность стенокардии выше среди мужчин – 5-20% (против 1-15% среди женщин), с возрастом ее частота резко возрастает. Стенокардия, ввиду специфической симптоматики, также известна как «грудная жаба» или коронарная болезнь сердца.
Развитие стенокардии провоцируется острой недостаточностью коронарного кровотока, вследствие которой развивается дисбаланс между потребностью кардиомиоцитов в поступлении кислорода и ее удовлетворением. Нарушение перфузии сердечной мышцы приводит к ее ишемии. В результате ишемии нарушаются окислительные процессы в миокарде: происходит избыточное накопление недоокисленных метаболитов (молочной, угольной, пировиноградной, фосфорной и других кислот), нарушается ионное равновесие, уменьшается синтез АТФ. Эти процессы вызывают сначала диастолическую, а затем и систолическую дисфункцию миокарда, электрофизиологические нарушения (изменения сегмента ST и зубца Т на ЭКГ) и, в конечном итоге, развитие болевой реакции. Последовательность происходящих в миокарде изменений носит название «ишемического каскада», в основе которого лежит нарушение перфузии и изменение метаболизма в сердечной мышце, а заключительным этапом является развитие стенокардии.
Кислородная недостаточность особенно остро ощущается миокардом во время эмоционального или физического напряжения: по этой причине приступы стенокардии чаще случаются при усиленной работе сердца (во время физической активности, стресса). В отличие от острого инфаркта миокарда, при котором в сердечной мышце развиваются необратимые изменения, при стенокардии расстройство коронарного кровообращения носит преходящий характер. Однако если гипоксия миокарда превышает порог его выживаемости, то стенокардия может перерасти в инфаркт миокарда.
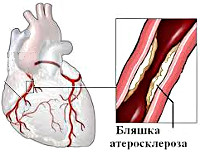
Стенокардия
Причины стенокардии
Ведущей причиной стенокардии, как и ишемической болезни сердца, является вызванное атеросклерозом сужение коронарных сосудов. Приступы стенокардии развиваются при сужении просвета коронарных артерий на 50-70%. Чем выраженнее атеросклеротический стеноз, тем тяжелее протекает стенокардия. Степень тяжести стенокардии также зависит от протяженности и локализации стеноза, от количества пораженных артерий. Патогенез стенокардии часто носит смешанный характер, и наряду с атеросклеротической обструкцией могут иметь место процессы тромбообразования и спазма коронарных артерий.
Иногда стенокардия развивается только в результате ангиоспазма без атеросклерозирования артерий. При ряде патологий желудочно-кишечного тракта (диафрагмальной грыже, желчнокаменной болезни и др.), а также инфекционно-аллергических заболеваниях, сифилитических и ревматоидных поражениях сосудов (аортит, периартериит, васкулит, эндартериит) может развиваться рефлекторный кардиоспазм, вызванный нарушением высшей нервной регуляции венечных артерий сердца – так называемая, рефлекторная стенокардия.
Факторы риска
На развитие, прогрессирование и проявление стенокардии влияют модифицируемые (устранимые) и немодифицируемые (неустранимые) факторы риска.
К немодифицируемым факторам риска стенокардии относятся пол, возраст и наследственность. Уже отмечалось, что мужчины наиболее подвержены риску возникновения стенокардии. Эта тенденция преобладает до 50-55 лет, т. е. до наступления менопаузальных изменений в женском организме, когда снижается выработка эстрогенов – женских половых гормонов, «защищающих» сердце и коронарные сосуды. После 55 лет стенокардия встречается у лиц обоего пола приблизительно с равной частотой. Часто стенокардия наблюдается у прямых родственников пациентов, страдающих ИБС или перенесших инфаркт миокарда.
На модифицируемые факторы риска стенокардии человек имеет возможность повлиять или исключить их из своей жизни. Нередко эти факторы тесно взаимосвязаны, и уменьшение негативного влияния одного устраняет другой. Так, уменьшение жиров в потребляемой пище ведет к снижению холестерина, массы тела и артериального давления. В число устранимых факторов риска стенокардии входят:
- Гиперлипидемия. У 96% пациентов со стенокардией обнаруживается повышение холестерина и др. липидных фракций, обладающих атерогенным действием (триглицеридов, липопротеинов низкой плотности), что ведет к отложению холестерина в артериях, питающих миокард. Повышение липидного спектра, в свою очередь, усиливает процессы тромбообразования в сосудах.
- Ожирение. Обычно возникает у лиц, употребляющих высококалорийную пищу с чрезмерным содержанием животных жиров, холестерина и углеводов. Пациентам со стенокардией необходимо ограничение холестерина в питании до 300 мг, поваренной соли – до 5 г, увеличение употребления пищевой клетчатки – более 30 г.
- Гиподинамия. Недостаточная физическая активность предрасполагает к развитию ожирения и нарушению липидного обмена. Воздействие сразу нескольких факторов одновременно (гиперхолестеринемия, ожирение, гиподинамия) играет решающую роль в возникновении стенокардии и ее прогрессировании.
- Курение. Курение сигарет повышает в крови концентрацию карбоксигемоглобина – соединения угарного газа и гемоглобина, вызывающего кислородное голодание клеток, в первую очередь кардиомиоцитов, спазм артерий, повышение АД. При наличии атеросклероза курение способствует раннему проявлению стенокардии и повышает риск развития острого инфаркта миокарда.
- Артериальная гипертония. Часто сопровождает течение ИБС и способствует прогрессированию стенокардии. При артериальной гипертензии из-за повышения систолического АД возрастает напряжение миокарда и увеличивается его потребность в получении кислорода.
- Анемия и интоксикации. Эти состояния сопровождаются снижением доставки кислорода к сердечной мышце и провоцируют приступы стенокардии, как на фоне коронарного атеросклероза, так и при его отсутствии.
- Сахарный диабет. При наличии сахарного диабета риск ИБС и стенокардии повышается в 2 раза. Диабетики с 10-летним стажем заболевания страдают выраженным атеросклерозом и имеют худший прогноз в случае развития стенокардии и инфаркта миокарда.
- Увеличение относительной вязкости крови. Способствует процессам тромбообразования в месте развития атеросклеротической бляшки, повышает риск атеротромбоза коронарных артерий и развития опасных осложнений ИБС и стенокардии.
- Психоэмоциональный стресс. Сердце при стрессе работает в условиях повышенной нагрузки: развивается ангиоспазм, возрастает АД, ухудшается снабжение миокарда кислородом и питательными веществами. Поэтому стресс является мощным фактором, провоцирующим стенокардию, инфаркт миокарда, внезапную коронарную смерть.
В число факторов риска стенокардии также включают иммунные реакции, дисфункцию эндотелия, повышенную частоту сердечных сокращений, преждевременную менопаузу и прием гормональных контрацептивов у женщин и др.
Сочетание 2-х и более факторов, даже выраженных умеренно, увеличивает суммарный риск развития стенокардии. Наличие факторов риска должно учитываться при определении лечебной тактики и вторичной профилактики стенокардии.
Классификация
По международной классификации, принятой ВОЗ (1979 г.) и Всесоюзным кардиологическим научным центром (ВКНЦ) АМН СССР (1984 г.), выделяют следующие виды стенокардии:
Стенокардию напряжения – протекает в виде преходящих приступов загрудинных болей, вызываемых эмоциональными или физическими нагрузками, повышающими метаболические потребности миокарда (тахикардия, повышение АД). Обычно боли исчезают в покое или купируются приемом нитроглицерина. Стенокардия напряжения включает:
Впервые возникшую стенокардию – продолжительностью до 1 мес. от первого проявления. Может иметь различное течение и прогноз: регрессировать, перейти в стабильную или прогрессирующую стенокардию.
Стабильную стенокардию – продолжительностью свыше 1 мес. По способности пациента переносить физические нагрузки подразделяется на функциональные классы:
- I класс – хорошая переносимость обычных физических нагрузок; развитие приступов стенокардии вызывается чрезмерными нагрузками, выполняемыми длительно и интенсивно;
- II класс – обычная физическая активность несколько ограничена; возникновение приступов стенокардии провоцируется ходьбой по ровной местности более чем на 500 м, подъемом по лестнице более чем на 1 этаж. На развитие приступа стенокардии оказывают влияние холодная погода, ветер, эмоциональное возбуждение, первые часы после сна.
- III класс – обычная физическая активность резко ограничена; приступы стенокардии вызываются ходьбой в привычном темпе по ровной местности на 100-200 м, подъемом по лестнице на 1 этаж.
- IV класс – стенокардия развивается при минимальной физической нагрузке, ходьбе менее чем на 100 м, среди сна, в покое.
Прогрессирующую (нестабильную) стенокардию – увеличение тяжести, продолжительности и частоты приступов в ответ на привычную для пациента нагрузку.
Спонтанную (особую, вазоспастическую) стенокардию – обусловленную внезапным спазмом коронарных артерий. Приступы стенокардии развиваются только в покое, в ночные часы или рано утром. Спонтанная стенокардия, сопровождающаяся подъемом сегмента ST, называется вариантной, или стенокардией Принцметала.
Прогрессирующая, а также некоторые варианты спонтанной и впервые возникшей стенокардии объединяются в понятие «нестабильная стенокардия».
Симптомы стенокардии
Типичным признаком стенокардии являются боли за грудиной, реже левее грудины (в проекции сердца). Болевые ощущения могут быть сжимающими, давящими, жгущими, иногда – режущими, тянущими, сверлящими. Болевая интенсивность может быть от терпимой до весьма выраженной, заставляющей пациентов стонать и кричать, испытывать страх близкой смерти.
Боли иррадиируют преимущественно в левую руку и плечо, нижнюю челюсть, под левую лопатку, в эпигастральную область; в атипичных случаях – в правую половину туловища, ноги. Иррадиация боли при стенокардии обусловлена ее распространением от сердца к VII шейному и I—V грудными сегментам спинного мозга и далее по центробежным нервам к иннервируемым зонам.
Боль при стенокардии чаще возникает в момент ходьбы, подъема по лестнице, усилия, стресса, может возникать в ночные часы. Приступ боли продолжается от 1 до 15-20 минут. Факторами, облегчающими приступ стенокардии, являются прием нитроглицерина, положение стоя или сидя.
Во время приступа пациент испытывает нехватку воздуха, старается остановиться и замереть, прижимает руку к груди, бледнеет; лицо принимает страдальческое выражение, верхние конечности холодеют и немеют. Вначале пульс учащается, затем урежается, возможно развитие аритмии, чаще экстрасистолии, повышение АД. Затянувшийся приступ стенокардии может перерасти в инфаркт миокарда. Отдаленными осложнениями стенокардии служат кардиосклероз и хроническая сердечная недостаточность.
Диагностика
При распознавании стенокардии учитывают жалобы пациента, характер, локализацию, иррадиацию, продолжительность болей, условия их возникновения и факторы купирования приступа. Лабораторная диагностика включает исследование в крови общего холестерина, АСТ и АЛТ, липопротеидов высокой и низкой плотности, триглицеридов, лактатдегидрогеназы, креатинкиназы, глюкозы, коагулограммы и электролитов крови. Особую диагностическую значимость имеет определение кардиальных тропонинов I и Т – маркеров, свидетельствующих о повреждении миокарда. Выявление этих миокардиальных белков говорит о произошедшем микроинфаркте или инфаркте миокарда и позволяет предупредить развитие постинфарктной стенокардии.
ЭКГ, снятая на высоте приступа стенокардии, выявляет снижение ST-интервала, наличие отрицательного зубца Т в грудных отведениях, нарушения проводимости и ритма. Суточное ЭКГ-мониторирование позволяет зафиксировать ишемические изменения или их отсутствие при каждом приступе стенокардии, ЧСС, аритмии. Возрастающая перед приступом частота сердечных сокращений позволяет думать о стенокардии напряжения, нормальная ЧСС – о спонтанной стенокардии. ЭхоКГ при стенокардии выявляет локальные ишемические изменения и нарушения сократимости миокарда.
Велгоэргометрия (ВЭМ) является пробой, показывающей, какую максимальную нагрузку может перенести пациент без угрозы развития ишемии. Нагрузка задается с помощью велотренажера до достижения субмаксимальной ЧСС с одновременной записью ЭКГ. При отрицательной пробе субмаксимальная ЧСС достигается за 10-12 мин. в отсутствие клинических и ЭКГ-проявлений ишемии. Положительной считается проба, сопровождающаяся в момент нагрузки приступом стенокардии или смещением ST-сегмента на 1 и более миллиметр. Выявление стенокардии также возможно путем индуцирования контролируемой преходящей ишемии миокарда с помощью функциональных (чрезпищеводная стимуляция предсердий) или фармакологических (изопротереноловой, пробы с дипиридамолом) нагрузочных тестов.
Сцинтиграфия миокарда проводится с целью визуализации перфузии сердечной мышцы и выявления в ней очаговых изменений. Радиоактивный препарат таллий активно поглощается жизнеспособными кардиомиоцитами, а при стенокардии, сопровождающейся коронаросклерозом, выявляются очаговые зоны нарушения перфузии миокарда. Диагностическая коронарография проводится для оценки локализации, степени и распространенности поражения артерий сердца, что позволяет определиться в выборе способа лечения (консервативного или хирургического).
Лечение стенокардии
Направлено на купирование, а также предупреждение приступов и осложнений стенокардии. Препаратом первой помощи при приступе стенокардии служит нитроглицерин (на кусочке сахара держать во рту до полного рассасывания). Облегчение боли обычно наступает через 1-2 минуты. Если приступ не купировался, нитроглицерин можно использовать повторно с интервалом 3 мин. и не более 3-х раз (ввиду опасности резкого падения АД).
Плановая медикаментозная терапия стенокардии включает прием антиангинальных (антиишемических) препаратов, уменьшающих потребность сердечной мышцы в кислороде: нитратов пролонгированного действия (пентаэритритила тетранитрата, Изосорбида динитрата и др.), b-адреноблокаторов (анаприлина, окспренолола и др.), молсидомина, блокаторов кальциевых каналов (верапамила, нифедипина), триметазидина и др.
В лечении стенокардии целесообразно применение антисклеротических препаратов (группы статинов – ловастатина, симвастатина), антиоксидантов (токоферола), антиагрегантов (ацетилсалициловой к-ты). По показаниям проводится профилактика и лечение нарушений проводимости и ритма; при стенокардии высокого функционального класса выполняется хирургическая реваскуляризация миокарда: баллонная ангиопластика, аортокоронарное шунтирование.
Прогноз и профилактика
Стенокардия является хронической инвалидизиpующей патологией сердца. При прогрессировании стенокардии высок риск развития инфаркта миокарда или летального исхода. Систематическое лечение и вторичная профилактика способствуют контролю за течением стенокардии, улучшению прогноза и сохранению трудоспособности при ограничении физических и эмоциональных нагрузок.
Для эффективной профилактики стенокардии необходимо исключение факторов риска: снижение избыточного веса, контроль за АД, оптимизация диеты и образа жизни и т. д. В качестве вторичной профилактики при уже установленном диагнозе стенокардии необходимо избегать волнений и физических усилий, профилактически принимать нитроглицерин перед нагрузками, осуществлять профилактику атеросклероза, проводить терапию сопутствующих патологий (сахарного диабета, заболеваний ЖКТ). Точное следование рекомендациям по лечению стенокардии, прием пролонгированных нитратов и диспансерный контроль кардиолога позволяют достичь состояния длительной ремиссии.
Источник

Постинфарктная стенокардия – синдром, характеризующийся возникновением ангинозных приступов в период от 24 часов до 2-х недель после развития инфаркта миокарда. Постинфарктная стенокардия сопровождается ощущением давления, тяжести, жжения за грудиной; болью в сердце с иррадиацией в руку, под левую лопатку, в шею. Диагноз постинфарктной стенокардии может быть установлен на основании клинических данных (наличие недавнего инфаркта миокарда), ЭКГ, холтеровского ЭКГ-мониторирования, нагрузочных проб, коронарной ангиографии. В лечении постинфарктной стенокардии используется медикаментозная терапия (β-адреноблокаторы, нитраты, антагонисты кальция, антикоагулянты) и кардиохирургические методы (коронарное шунтирование, баллонная ангиопластика, стентирование).
Общие сведения
Постинфарктная (возвратная) стенокардия характеризуется возобновлением или прогрессированием приступов стенокардии в ранние сроки после перенесенного инфаркта миокарда. Согласно критериям Нью-Йоркской Ассоциации Сердца, сроки возникновения постинфарктной стенокардии составляют от одних суток до двух недель от момента развития инфаркта миокарда; в отечественной кардиологии за соответствующий временной промежуток принят интервал от трех суток до четырех недель включительно.
Постинфарктная стенокардия (наряду с другими клиническими формами стенокардии: впервые возникшей, прогрессирующей и стенокардией Принцметала) относится к нестабильной стенокардии и является ее самым тяжелым вариантом (функциональный класс С по классификации Е.Браунвальда). Постинфарктная стенокардия развивается у 25% больных, госпитализированных по поводу инфаркта миокарда и является значимым риск-фактором возникновения повторного инфаркта, который может стать фатальным.
Постинфарктную стенокардию разделяют на раннюю (возникает в первые 2 недели после инфаркта миокарда) и позднюю (возникает в боле поздний период). Развитие ранней постинфарктной стенокардии увеличивает летальность в течение ближайшего года с 2% до 17-50%.
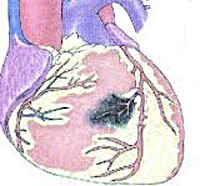
Постинфарктная стенокардия
Причины
В развитии постинфарктной стенокардии играют роль, как общие для любых других типов стенокардии причины, так и специфические факторы. К общим причинам относятся коронарный атеросклероз, гиперлипидемия, стрессы, ожирение, артериальная гипертония, сахарный диабет, повышенная склонность к тромбообразованию.
Специфическими факторами постинфарктной стенокардии выступают: наличие остаточного стеноза венечных артерий после спонтанного или медикаментозного тромболизиса; множественное поражение сосудов сердца; постинфарктная дилатация полости левого желудочка, его систолическая дисфункция; повышение диастолического давления. Постинфарктная стенокардия чаще возникает после инфарктов без подъема ST-сегмента.
Патогенетические механизмы ранней постинфарктной стенокардии включают тяжелое атеросклеротическое поражение венечных артерий, нарушение целостности (расслоение, геморрагии) атеросклеротических бляшек, прогрессирующий стеноз сосудов, которые сопровождаются функциональными сдвигами – коронарным спазмом, нарушением и фибринолиза и гемокоагуляции, повреждением сосудистого эндотелия.
Симптомы постинфарктной стенокардии
Признаком постинфарктной стенокардии служит возобновление приступов ангинозных болей в сроки от 1-3 суток до 2-4 недель после развития острого инфаркта миокарда.
Боль имеет типичную для стенокардии локализацию (за грудиной) и иррадиацию (в шею, левую руку, под лопатку, в нижнюю челюсть); плохо купируется нитроглицерином, нередко для ее снятия требуется введение анальгетиков, в т. ч. наркотических. Болевые приступы при постинфарктной стенокардии могут возникать как в условиях абсолютного покоя, так и при незначительных психоэмоциональных и физических нагрузках.
Постинфарктная стенокардия характеризуется низким порогом нагрузок, провоцирующих приступ. Иногда приступы стенокардии покоя и напряжения чередуются у одного и того же пациента. Стенокардия напряжения может сопровождаться повышением АД или артериальной гипотонией.
Атипичные случаи постинфарктной стенокардии протекают со слабо выраженным болевым синдромом или полным отсутствием такового. В этом случае ишемии миокарда обычно сопутствуют аритмии и сердечная недостаточность, что является неблагоприятными прогностическими признаками. Постинфарктная стенокардия может осложниться рецидивом инфаркта миокарда.
Диагностика
Диагноз постинфарктной стенокардии подтверждается клинико-лабораторными и инструментальными методами: ЭКГ, УЗИ сердца, суточным мониторированием ЭКГ, коронарографией и др. На электрокардиограмме может регистрироваться депрессия ST-сегмента на 1 и более мм, инверсия зубца Т во время болевого приступа. Однако элевация ST-сегмента может свидетельствовать как об острой ишемии, так и об изменениях, связанных с недавним инфарктом, что снижает чувствительность электрокардиографической диагностики постинфарктной стенокардии. Дифференциально-диагностическим признаком рецидива инфаркта миокарда может служить увеличение активности миокардиальной фракции креатинкиназы и тропонина.
С разной степенью чувствительности постинфарктную стенокардию удается выявить с помощью нагрузочных тестов (58%), холтеровского мониторирования (27%), пробы с гипервентиляцией (11%). Для оценки общей и регионарной сократительной функции миокарда левого желудочка проводятся ЭхоКГ и левая вентрикулография.
При проведении коронарографии (КТ-коронарографии, МСКТ-коронарографии) в большинстве случаев обнаруживают стенозы межжелудочковой (передней нисходящей) коронарной артерии; в 8-12% поражение ствола левой венечной артерии. При постинфарктной стенокардии также могут поражаться огибающая и диагональная ветви левой коронарной артерии, правая коронарная артерия; часто встречаются мультисосудистые поражения.
Лечение постинфарктной стенокардии
Консервативная терапия при постинфарктной стенокардии направлена на купирование и предупреждение ангинозных приступов, профилактику повторного инфаркта миокарда и его осложнений. Больным назначается постельный или полупостельный режим, полный физический и психический покой, гипокалорийное питание, мониторный контроль.
Медикаментозное лечение постинфарктной стенокардии включает назначение бета-адреноблокаторов (метопролол, пропранолол, атенолол), нитратов (нитросорбид) и антагонистов кальция (нифедипин). Некоторые кардиологи при выраженном боевом синдроме одновременно назначают внутривенное капельное введение нитроглицерина. В комплексном лечении постинфарктной стенокардии применяются антитромботические препараты (ацетилсалициловая к-та, тиклопидин), прямые антикоагулянты (гепарин подкожно).
Поскольку постинфарктная стенокардия значительно повышает риск повторной катастрофы, при повторяющихся приступах после выполнения коронарографии решается вопрос о проведении аорто-коронарного шунтирования, чрезкожной тринслюминальной коронарной ангиопластики и стентирования пораженной коронарной артерии. Кардиохирургическое вмешательство позволяет улучшить клиническое состояние и увеличить выживаемость пациентов с постинфарктной стенокардией по сравнению с медикаментозной терапией. Плановое хирургическое лечение обычно проводится через 3–4 недели после инфаркта миокарда.
Прогноз
Ранняя постинфарктная стенокардия является неблагоприятным прогностическим признаком, в несколько раз повышающим риск развития повторного инфаркта и внезапной смерти. Постинфарктная стенокардия плохо поддается медикаментозной терапии, поэтому около 60% пациентов являются кандидатами на операции по реваскуляризации миокарда.
Хирургическое вмешательство позволяет добиться улучшения клинического состояния у 80-90% и исчезновения синдрома постинфарктной стенокардии у 60% больных. Периоперационные инфаркты миокарда развиваются в 5-7% случав, летальность составляет около 1%. В до- и послеоперационном периоде пациентам необходимо динамическое наблюдение кардиохирурга.
Источник
