Электрокардиостимулятор при сердечной недостаточности

Что такое кардиостимулятор и как он работает?
 Электрокардиостимулятор (ЭКС) – медицинский аппарат, разработанный для поощрения или навязывания нормального ритма пациентам, у которых сердцебиение недостаточно частое или существует блокада передачи сигнала между разными участками органа. Представляет собой малогабаритный аппарат размером 3 на 5 сантиметров, весом 30-45 граммов, срок службы без замены батарей варьируется от 5 до 15 лет.
Электрокардиостимулятор (ЭКС) – медицинский аппарат, разработанный для поощрения или навязывания нормального ритма пациентам, у которых сердцебиение недостаточно частое или существует блокада передачи сигнала между разными участками органа. Представляет собой малогабаритный аппарат размером 3 на 5 сантиметров, весом 30-45 граммов, срок службы без замены батарей варьируется от 5 до 15 лет.
Принцип работы устройства основан на нанесении участку сердца внешних электрических стимулов, которые вырабатывает ЭКС, для обеспечения нормального сокращения миокарда. Усовершенствованные (частотно-адаптивные) ЭКС дополнительно имеют сенсорные датчики, способные откликаться на изменение частоты дыхания, активности нервной системы и температуры тела. Также существуют кардиостимуляторы, укомплектованные дефибриллятором. Современные модели имеют функцию неинвазивной замены параметров работы при помощи специальных устройств.
Чип, вмонтированный в аппарат, анализирует генерируемые сердцем сигналы, передавая их непосредственно к миокарду и обеспечивая им синхронизацию. Проводники, вживленные под эндокард, – передатчики информации от внешней части прибора в сердце и данных о работе самого миокарда обратно. Окончание каждого электрода оборудовано металлическим наконечником, который собирает показатели сердечной активности и генерирует импульсы исключительно в случае необходимости. При развитии критического снижения сердечного ритма или асистолии ЭКС начинает работать в постоянном режиме, вырабатывая стимулы с частотой, заданной при его имплантации. Если произошло внезапное возобновление автоматизма сердца, аппарат переходит в состояние ожидания.
В экстренных случаях применяют временную электрокардиостимуляцию. При наружной (трансторакальной) ЭКС электроды накладывают на грудную клетку. Поскольку процедура очень болезненна, то требует глубокой седации и обезболивания. Чреспищеводная манипуляция подразумевает установку временного аппарата в пищеводе, в связи с чем имеет ограниченное применение.
Классификация искусственных водителей ритма
В зависимости от зоны воздействия различают несколько разновидностей кардиостимуляторов:
- Однокамерный ЭКС. Размещается и стимулирует сокращения только в одной из камер сердца (предсердие или желудочек). Использование этого прибора очень ограничено, поскольку он не удовлетворяет физиологическую работу мышцы. Применяют его при наличии постоянной формы мерцательной аритмии, устанавливают в правом желудочке. Недостатки: предсердия и далее работают в своем ритме и при совпадении их сокращений с желудочковыми возникает обратный ток крови, приносящий ее в сердце.
- Двухкамерный ЭКС. Электроды размещают в двух камерах сердца: генерация импульса поочередно вызывает сокращения предсердий и желудочков, обеспечивая физиологическую работу миокарда. При использовании такого водителя ритма индивидуально подбирают режим частоты, что улучшает адаптацию пациента к физическим нагрузкам.
- Трехкамерный ЭКС – одна из самых новых и дорогостоящих разработок. Проводники импульса размещают в правом предсердии и желудочках. Используется для ликвидации десинхронизации камер при тяжелой брадикардии, сердечной недостаточности третьей-четвертой степеней, ригидном синусовом ритме.
Международная кодировка устройств
 Первая буква кода обозначает стимулируемую сердечную камеру, вторая – полость, электрическую активность которой считывает кардиостимулятор. «Т» в третьем положении означает, что аппарат работает в триггерном режиме (искусственные сигналы синхронизированы с разрядами, которые генерирует сердце). Обозначение «D» (dual – TI) указывает на то, что ЭКС с двумя электродами в правых отделах сердца работает одновременно в двух режимах. Символ «О» характеризует «асинхронный» ритм функционирования кардиостимулятора (частота импульсов установлена автоматически при имплантации).
Первая буква кода обозначает стимулируемую сердечную камеру, вторая – полость, электрическую активность которой считывает кардиостимулятор. «Т» в третьем положении означает, что аппарат работает в триггерном режиме (искусственные сигналы синхронизированы с разрядами, которые генерирует сердце). Обозначение «D» (dual – TI) указывает на то, что ЭКС с двумя электродами в правых отделах сердца работает одновременно в двух режимах. Символ «О» характеризует «асинхронный» ритм функционирования кардиостимулятора (частота импульсов установлена автоматически при имплантации).
Кардиовертер-дефибриллятор
Имплантированный кардиовертер-дефибриллятор (ИКД) – мини-копия прибора, используемого во время реанимации при остановке сердечной деятельности. Поскольку устройство имеет прямой доступ к миокарду, для эффективного сокращения требуется значительно меньшая сила разряда.
ИКД предназначен для профилактики внезапной остановки сердечной деятельности у пациентов с пароксизмальными аритмиями (фибрилляцией и желудочковой тахикардией).
Система ИКД укомплектована электродами, фиксированными под эндокардом пациента и непосредственно аппаратом, оснащенным микросхемой и аккумулятором длительного заряда, который вживляют в подкожно-жировую клетчатку на груди.
Устройство осуществляет:
- постоянный контроль сердечной деятельности;
- сбор параметров сократимости;
- в случае возникновении жизнеугрожающих нарушений ритма – лечение.
Показания и возрастные противопоказания: кому и для чего нужен аппарат?
К абсолютным показаниям относятся:
- устойчивая брадикардия с характерными клиническими признаками;
- задокументированное урежение ЧСС < 40 уд./мин. при физической работе;
- эпизоды отсутствия ритма (асистолии) на ЭКГ продолжительностью более трех секунд;
- комбинация устойчивой AV-блокады II-III степени с задержками проведения импульса по двум или трем пучкам Гиса у пациентов с постинфарктным кардиосклерозом;
- любые виды брадиаритмий, которые могут угрожать здоровью или жизни пациента (если ЧСС составляет менее 60 уд./мин.);
- пароксизмы желудочковых аритмий (тахикардии, фибрилляции, асистолии).
Относительные показания:
- AV-блокада II-III степеней без изменения состояния пациента;
- потери сознания у пациентов с блокадами без связи с желудочковой тахикардией с неустановленной причиной аритмии;
- тяжелая недостаточность кровообращения с асинхронной работой желудочков (при мерцательной аритмии, инфаркте миокарда).
Не существует возрастных противопоказаний к установке кардиостимулятора. Единственное ограничение – необоснованность проведения операции.
Установка кардиостимулятора: как проходит операция?
Перед проведением вмешательства пациенту необходимо пройти ряд инструментальных исследований:
- ЭКГ с описанием;
- суточный мониторинг по Холтеру;
- ЭхоКГ;
- обзорную рентгенографию ОГК;
- велоэргометрию, тредмил-тест;
- чреспищеводное исследование проводящей системы сердца.
Имплантация ЭКС или кардиодефибриллятора считается миниинвазивной и малотравматичной процедурой, которая не требует глубокого наркоза и выполняется под местной анестезией. При необходимости пациенту могут ввести дополнительные седативные препараты, но больной постоянно пребывает в сознании и может разговаривать с медперсоналом. Процедуру проводят в специальной операционной с рентгеновским аппаратом для постоянного контроля положения электродов. Продолжительность – от 30 минут до 1,5 часа.
Под рентген-контролем выполняют пункцию подключичной вены со стороны, противоположной ведущей руке (слева для правшей и наоборот). По зафиксированному на коже центральному катетеру в полости сердца вводят тонкие электрические зонды, которые будут проводить импульсы от подкожной части аппарата в сердце. После прикрепления электродов кардиолог проводит ряд тестов для выявления порога чувствительности миокарда к сигналам, в ответ на которые должно следовать эффективное сокращение.
На протяжении всей процедуры непрерывно записывают и расшифровывают электрокардиограмму.
Во время операции доктор просит пациента выполнить некоторые пробы, чтобы убедиться в надежном прикреплении электродов в эндокардиальном слое сердечной стенки – глубоко вдохнуть, покашлять, слегка напрячь мышцы пресса. После калибровки оптимальных показателей ЭКГ окончательно фиксируют проводник и соединяют его с наружным блоком.
Корпус кардиостимулятора имплантируют в карман, сформированный из жировой клетчатки, или под грудинную мышцу у худощавых пациентов. После соединения всех проводов «ложе» ушивают наглухо саморассасывающимися швами.
Для предотвращения осложнений на место пункции вены накладывают стерильную повязку и назначают профилактический курс антибиотиков широкого спектра.
Первые 24 часа необходим строгий постельный режим (существует риск смещения проводников внутри сердца). Пациент находится под круглосуточным наблюдением дежурного врача. На вторые сутки выполняют рентген-контроль установленного аппарата, настраивают ЭКС-систему (оптимизируют работу прибора в зависимости от собственного ритма пациента), проводят суточный электрокардиографический мониторинг.
Сразу после операции следует избегать резких движений: махов рукой на стороне имплантации, быстрых подъемов с постели, наклонов туловища, кашля. Также не стоит спать на животе, оказывая давление на то место, куда установили стимулятор.
Особенности имплантации у пожилых
ЭКС может быть установлен пациенту любого возраста. Единственный нюанс, свойственный для стариков, – повышение риска отторжения вследствие иммунной реакции на посторонний предмет. Вследствие сочетанной патологии (наличия атеросклероза, сахарного диабета второго типа) возрастает уровень сложности установки аппарата, удлиняются процедура имплантации и заживления постоперационного рубца. Вероятность развития гнойных осложнений не зависит от возраста пациента. Врач учитывает все плюсы и минусы установки кардиостимулятора сердца каждого типа для конкретного пациента и выбирает наиболее безопасный вариант.
Как жить после вмешательства?
Малотравматичность процедуры позволяет выписать пациента из стационара на 3-5 сутки. Время, проведенное в больнице, необходимо для настройки оптимальной работы ЭКС, профилактики послеоперационных осложнений, подбор адекватной терапии сердечных заболеваний пациента (снижение доз или полная отмена препарата).
На протяжении первых 4-6 недель пациент может ощущать в месте имплантации прибора легкое пощипывание. Это микроразряды, возбуждающие ткани. Зачастую покалывание и дискомфорт исчезают самостоятельно, иногда требуется перепрограммирование прибора. Период реабилитации длится 7-14 дней. На протяжении 7-10 суток назначают профилактическую дозу антиаритмических лекарств. Пациентам на этом этапе стоит избегать тяжелых эмоциональных нагрузок и физического труда.
По истечению двух недель человек возвращается к прежней жизнедеятельности и может приступать к работе, а молодые женщины – забеременеть и родить ребенка.
Существует несколько запретов в профессиональной деятельности:
- работа с тяжелыми вибрирующими инструментами;
- с высокочастотными нагревательными приборами;
- с устройствами электроуглеродной сварки, индукционными печами;
- с электроприборами с сильным магнитным полем или линиями высокого напряжения;
- с электросварочным аппаратом;
- на радио- и телебашнях.
После выписки из стационара нужно неукоснительно соблюдать несколько правил:
- принимать лекарства, назначенные кардиологом;
- придерживаться графика визитов для проверки работы ЭКС;
- при себе постоянно иметь карточку пациента с имплантированным кардиостимулятором.
Через три, шесть месяцев, а далее каждый год, пациент должен обязательно проходить контрольный осмотр у врача и проверять состояние кардиостимулятора при помощи специального устройства, которое программирует работу аппарата. Проверка ЭКС состоит из:
- анализа положения электродов;
- оценки оптимальности программы;
- проверки заряда батареи, прогноза даты замены источника питания;
- устранения возникших осложнений, обучения пациента.
По мере приближения замены блока питания в кардиостимуляторе, частота посещения врача будет возрастать.
Существует несколько нюансов для пациентов с ИКД:
- вождение автомобиля с особой осторожностью;
- не рекомендовано носить мобильный телефон поверх имплантированного механизма;
- не задерживаться между рамок ворот безопасности в магазинах и аэропортах;
- запрещено проведение МРТ-исследований, медицинских манипуляций с использованием некоторых инструментов (электрокаутера, диатермии, наружного дефибриллятора, ультразвуковой литотрипсии, радиочастотной абляции, лучевой терапии).
Прогноз пациента
Установление искусственного водителя ритма способно продлить жизнь пациента на десятилетия и значительно повысить ее качество.
Инвалидность пациенту с ЕКС может быть установлена только, если доказана его полная зависимость от прибора. С этой целью необходимо проведение судебной медико-социальной экспертизы (МСЭ), во время которой оценят состояние здоровья пациента и степень недостаточности кровообращения. Также для доказательства зависимости от ЭКС нужно временно отключить прибор с записью электрокардиограммы. При наличии асистолии длительностью более 5 секунд (либо на 2 сек. с последующим ритмом менее 30 уд./мин.) человек считается полностью зависимым от прибора. В случае установления ЧСС > 40 уд./мин. в назначении группы инвалидности будет отказано.
Кардиостимулятор и длительные переезды
Ограничений в поездках у людей с ЭКС не существует. По истечению трех месяцев пациенты беспрепятственно могут с кардиостимулятором летать на самолете. Для безопасных путешествий необходимо придерживаться ряда правил:
- Планировать поездку через 3 месяца после имплантации ЭКС.
- Пройти обучение правилам поведения в случае поломки аппарата.
- Указать туроператору на наличие искусственного водителя ритма, оформить страховку.
- Взять с собой карту пациента с ЭКС (в аэропорту она обеспечивает прохождение ручного досмотра вместо магнитной рамки).
- Не задерживаться внутри металлоискателя более чем на 15 секунд.
- Найти несколько ближайших медучреждений, где могут оказать помощь в экстренной ситуации.
Люди с искусственным водителем ритма могут беспрепятственно управлять автомобилем. Единственная мера предосторожности – при необходимости длительного путешествия за рулем лямки ремня безопасности рекомендовано обмотать полотенцем для снижения нагрузки на место имплантации кардиостимулятора.
Секс, баня и прочие развлечения после имплантации: когда и кому можно?
У пациентов с установленным ЭКС нет ограничений в диете и принятии алкогольных напитков. Но следует придерживаться рекомендаций по питанию при кардиологической патологии и употреблять спиртное в умеренных количествах. Через две недели после имплантации кардиостимулятора, при хорошем самочувствии, пациент может возвращаться к сексуальной активности.
Больные с ЭКС могут заниматься спортом за исключением:
- контактных видов (футбол, боевые искусства);
- плаванья с аквалангом, подводных погружений;
- спортивной стрельбы (отдача приклада может повредить контакты или корпус прибора).
По поводу отдыха в сауне рекомендации докторов расходятся. Одни категорически запрещают посещение парилки, другие придерживаются мнения, что кратковременное пребывание в бане возможно по истечении трех месяцев со времени операции. В любом случае, необходимо отталкиваться от состояния конкретного пациента.
Последствия и осложнения операции
Имплантация искусственного водителя сердечного ритма – оперативное вмешательство, при котором существует вероятность развития осложнений:
- перфорация стенки миокарда;
- венозное кровотечение;
- пневмоторакс;
- тромбоз подключичной вены.
В восстановительном периоде возможно развитие:
- инфекционного воспаления участка, куда вмонтирован ЭКС;
- эндокардита;
- миграции проводника;
синдрома электрокардиостимуляции.
Последний развивается у пациентов с установленным однокамерным ЭКС. В основе нарушения лежит несинхронное сокращение предсердий и желудочков, в результате которого снижается диастолическое наполнение полостей сердца – у пациента нарастают явления сердечной недостаточности. Пейсмекерный синдром требует проведения дополнительных исследований (рентгенографии, Холтеровского мониторирования ритма) и перепрограммирования аппарата.
В редких случаях после установки ИКД может наблюдаться генерация разрядов при нормальном ритме или отсутствие кардиоверсии, когда это необходимо. Основными причинами неполадки становятся: миграция электрода внутри сердечной полости, возрастание порога чувствительности к импульсам или полный разряд блока питания.
Симптомы, при возникновении которых необходимо обратиться к врачу:
- лихорадка, покраснение послеоперационного рубца, болевые ощущения, припухлость, выделение жидкости, гноя;
- нехарактерные ощущения в области ЭКС;
- одышка;
- приступы головокружения, потери сознания;
- снижение толерантности к физическим нагрузкам;
- постоянная усталость, сонливость;
- боли в грудной клетке;
- постоянная икота;
- нарастание отечности ног;
- сердцебиение;
- урежение ЧСС ниже запрограммированного уровня.
Дислокация электрода
Ситуация представляет собой смещение позиции электрода относительно зоны его установки. Чаще всего возникает в первые сутки или несколько недель после операции. Электрокардиографическая картина будет зависеть от положения оторвавшегося проводника:
- неупорядоченные безответные стимулы с навязанными комплексами;
- сбой синхронизации и стимулирующей функции прибора;
- стимуляция предсердия или диафрагмального нерва.
Симптомы дислокации электродов в кардиостимуляторе проявляются в виде нарастания явлений сердечной недостаточности и требуют немедленной коррекции положения проводников или их полной замены.
Несмотря на положительные отзывы о кардиостимуляторах от пациентов, имплантируют искусственный водитель или кардиовертер-дефибриллятор с целью коррекции сердечного ритма, и это не устраняет первопричину нарушений.
Выводы
Установка кардиостимулятора – несложная и относительно безопасная операция, которая может увеличить продолжительность жизни пациентов с серьезными нарушениями ритма и эпизодами внезапной сердечной смерти.
Стоимость кардиостимулятора и его установки очень высока. Более того, он требует тщательного ухода и регулярной смены элементов питания, но часто интервенция бывает единственным шансом продолжить привычный образ жизни.
Источник
Об операции
В большинстве случаев ХСН связана с насосной функцией сердца. Левый желудочек выступает главной насосной камерой, когда он не может сокращаться с достаточной силой, нарушается кровообращение, сердце не может сокращаться нормально и выбрасывать кровь, чтобы обеспечить органы и ткани организма достаточным количеством полезных элементов. При этом оба желудочка могут сокращаться почти одновременно, либо сокращение левого желудочка или его части сильно запаздывает по отношению к правому. Для лечения заболевания используют специальные кардиостимуляторы.
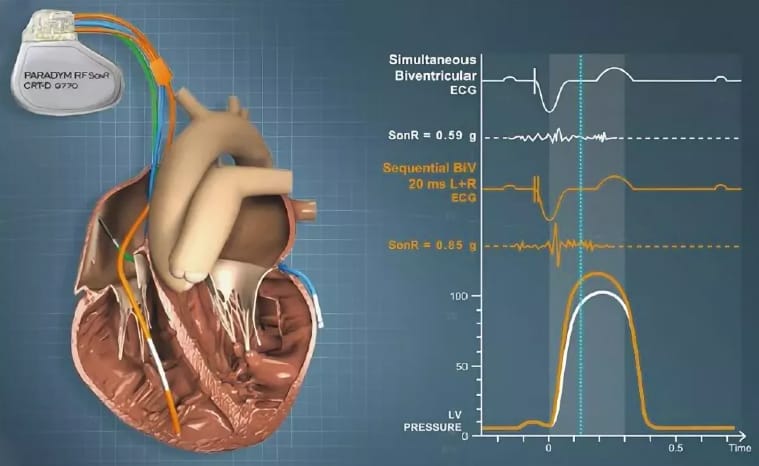
Ресинхронизирующая терапия или бивентрикулярная стимуляция проводится пациентам с выраженной сердечной недостаточностью с фракцией выброса левого желудочка менее 35%, не поддающаяся лекарственной терапии. Цель операции – стимуляция желудочков сразу из нескольких точек для восстановления одновременного сокращения и улучшения насосной функции сердца.
Ресинхронизирующее устройство – один из видов электрокардиостимулятора. Состоит из генератора и электродов, которые устанавливаются в правом предсердии, правом и левом желудочках. Когда желудочки сокращаются не синхронно, устройство посылает электрический импульс, восстанавливая их единовременный ритм. Все показатели направляются с кардиостимулирующего устройства на стационарный компьютер учреждения, где была проведена имплантация. Врач дистанционно отслеживает работу аппарата и самочувствие пациента. Аккумулятора устройства хватает до 8 лет непрерывной работы. Затем кардиостимулятор полностью меняется.
Для проведения СРТ применятся два метода:
- эндокардиальный – электроды устанавливаются в полость сердца через пункцию (прокол) подключичной или плечеголовной вены. Кардиостимулятор имплантируется под кожу в область груди;
- эпикардиальный – операция на открытом сердце. Проводится реже при анатомических особенностях или из-за других причин. Электроды крепятся к поверхности желудочков или на поверхности эндокарда (внутренняя оболочка сердца).
Преимущества имплантации бивентрикулярного кардиостимулятора
- возрастает производительность сердца;
- уменьшается выраженность хронической сердечной недостаточности;
- снижается риск внезапной сердечной смерти.
Большинство людей с сердечной недостаточностью от момента постановки диагноза в среднем живут около 5 лет. Излечить заболевание нельзя, но улучшить прогноз можно, поэтому важно своевременно начать лечение. Самое опасное последствие заболевания – внезапная сердечная смерть. Диагноз пугающий, но заболевание – не приговор. Поэтому лечение требует кардинального воздействия.
Показания к имплантации сердечного ресинхронизирующего устройства
Ресинхронизирующая терапия применяется при:
- хронической сердечной недостаточности, неподдающейся медикаментозному лечению;
- уменьшении сократительной способности сердца;
- нарушениях внутрижелудочковой проводимости;
- инфаркте миокарда;
- фибрилляции предсердий;
- ишемической болезни сердца;
- брадикардии;
- аритмии.
К сожалению, метод СРТ подходит не всем. К абсолютным противопоказаниям относятся:
- сердечная недостаточность, хорошо откликающаяся на лекарственную терапию;
- синхронная работа желудочков сердца;
Относительные противопоказания касаются ряда патологий, после лечения которых, имплантация может быть осуществима:
- нарушения работы печени и почек;
- инфекционные и вирусные заболевания;
- плохая свертываемость крови.
В любом случае, решение об имплантации ресинхронизирующего устройства принимает лечащий врач. Если данный вид электрокардиостимулятора вам не подходит, кардиолог нашего центра предложит другие не менее эффективные варианты.
Подготовка к имплантации
Подготовительные процедуры к имплантации ресинхронизирующего устройства состоят из двух этапов – амбулаторного и госпитального. В нашем центре ФНКЦ ФМБА пациентам предлагают плановую госпитализацию, чтобы в короткий срок пройти тщательное предоперационное обследование.
лабораторные анализы:
- клинический и биохимический анализы крови: общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза;
- общий анализ мочи;
- коагулограмма развёрнутая;
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- Pro-BNP, СРБ, тропонин;
инструментальные исследования:
- рентген органов грудной клетки;
- ЭКГ и ЭхоКГ;
- ЧПЭхоКГ;
- ЭГДС (осмотр пищевода, желудка, двенадцатиперстной кишки);
- УЗДС (ультразвуковое дуплексное сканирование) брахиоцефальных артерий;
- УЗДС артерий нижних конечностей;
- УЗДС вен нижних конечностей;
- ФВД (исследование функций внешнего дыхания);
- УЗИ внутренних органов;
- коронарография;
Если у пациента обнаружены сопутствующие заболевания, назначают дополнительные исследования и консультацию узких специалистов (эндокринолог, офтальмолог и пр).
В структуру многофункционального центра ФНКЦ ФМБА входит своя клинико-диагностическая лаборатория с современным европейским оборудованием. Мы гарантируем точность результатов и высокую скорость их предоставления.
Госпитальный этап предполагает предварительную подготовку к операции и соблюдение нескольких правил:
- следовать рекомендациям врача по приему препаратов: лекарства могут быть отменены за несколько дней до операции, либо назначены;
- в день, предшествующий операции пациенту полагается завтрак, обед, легкий ужин;
- за 8-12 часов до операции необходимо отказать от употребления пищи и сократить прием жидкости;
- на ночь пациенту ставят очистительную клизму. Перед операцией нужно хорошо выспаться, поэтому рекомендуем лечь спать пораньше;
- с утра необходимо принять душ и подготовить операционное поле (сбрить волосы в области груди и подмышек);
Перед тем как пациента отвозят в операционную, он подписывает информационное согласие на проведение хирургического вмешательства.
Проведение имплантации сердечного ресинхронизирующего устройства
В нашем кардиологическом центре операция проводится в условиях современного оснащения с использованием профессионального высокоточного оборудования и европейских материалов.
Пациент поступает в операционную в сознании и находится в нем до конца операции. Анестезиолог внутривенно вводит пациенту легкое седативное средство, чтобы снять напряжение и волнение. Через несколько минут операционное поле пациента обезболивают и дезинфицируют.
Операция проводится под рентгеноскопическим контролем. Хирург приступает к операции:
- скальпелем производится небольшой разрез грудной клетки под ключицей с левой или правой стороны;
- находится подключичная или плечеголовная вена и прокалывается иглой;
- через иглу вводят проводник в полость сердца, иглу извлекают;
- по проводнику вводят интрадьюсер, проводник удаляется;
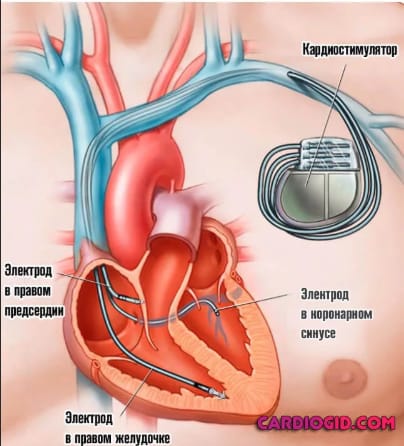
- по интрадьюсеру через вену вводят два электрода. Один фиксируется в верхней части правого желудочка, ближе к межжелудочковой перегородке и верхушке сердца. Второй электрод устанавливается в области ушка правого предсердия, если параметры стимуляции ушка неудовлетворительные, электрод закрепляют в области межпредсердной перегородки;
- третий электрод вводят через коронарную венозную систему в левый желудочек и устанавливают в переднелатеральной, латеральной или заднелатеральной вене. Мировой опыт показывает, что установка электрода в левый желудочек может проводится как в начале операции, так и после установки электродов в правые желудочек и предсердие. Большинство врачей отдают предпочтение установке электрода в левый желудочек в начале операции. Это позволяет исключить повреждение коронарного синуса и случайные манипуляции в нем правожелудочковым электродом;
- после установки электродов проводят тестирование параметров стимуляции и удаление интрадьюсера;
- электроды подключают к генератору кардиостимулятора;
- ресинхронизирующее устройство имплантируется в заранее подготовленный карман под ключицей за большой грудной мышцей или над ней;
- рана зашивается, накладывается асептическая повязка;
- пациента перевозят из операционного кабинета в палату.
После операции
После имплантации ресинхронизирующего устройства необходимо лежать на спине несколько часов, нельзя поворачиваться на бок и вставать. На следующий день пациента посещает лечащий врач, осматривает швы, узнает самочувствие, назначает ряд исследований (ЭКГ, Эхо-КГ). Через неделю пациенту снимают швы и выписывают. Перед выпиской выдают паспорт электрокардиостимулятора, который необходимо всегда носить с собой и памятку о дальнейшей жизни с вживленном кардиостимулятором.
Первые несколько дней пациента может беспокоить легкий дискомфорт в месте вживления устройства. Может слегка подниматься температура, проявляться незначительные болевые ощущения. Устройство полностью приживляется через месяц после имплантации. Отторжение минимально, т.к. корпус кардиостимулятора состоит из титанового покрытия. В течение этого месяца необходимо:
- не поднимать тяжести;
- спать на спине, либо на противоположном боку от установленного кардиостимулятора;
- отказаться от интенсивных физических тренировок и контактных видов спорта;
- следовать рекомендациям врача по приему лекарственных препаратов;
- временно отказаться от вождения транспортного средства.
Через месяц пациент возвращается к обычной жизни, но соблюдает рекомендации:
- своевременное посещение врача;
- прием лекарственных препаратов в соответствии с назначениями кардиолога;
- отказ от пагубных привычек;
- умеренная физическая активность;
- соблюдение кардиологической диеты.
Пациенты с вживленным электрокардиостимулятором должны пожизненно избегать контактов с сильнодействующими магнитными полями, в том числе металлоискателями в магазинах и аэропортах. В таком случае необходимо показать паспорт устройства, осмотр должен проводится ручным металлоискателем.
Стоимость
Окончательная стоимость проведения операции зависит от сложности и дополнительных хирургических манипуляций. Все расценки обсуждаются с пациентом заранее.
Имплантация трехкамерного электрокардиостимулятора (ресинхронизирующая терапия)
82 450 ₽
Обращаясь в клинику ФНКЦ ФМБА Вы можете быть уверены в наших специалистах. Многолетний опыт и высокая квалификация позволяют рентгенохирургам проводить операции с минимальными рисками для пациентов. Широкий спектр предоставляемых услуг, позволяет выполнять хирургические манипуляции различных видов. Операции проводятся по международным стандартам с использованием последних технологий и качественных европейских материалов.
Источник
