Экг признаки инфаркта при экс

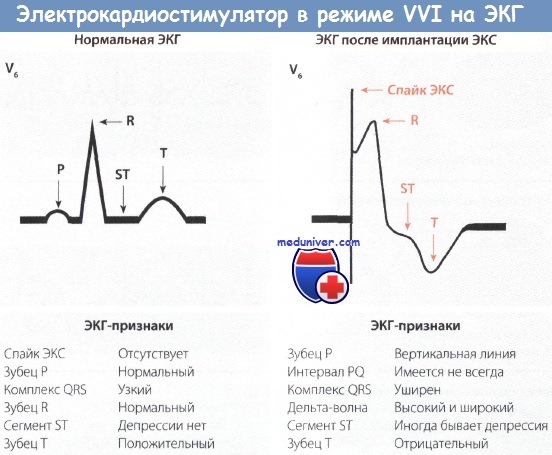
ЭКГ при однокамерном кардиостимуляторе по требованию (в режиме demand, VVI)
• Имплантация электрокардиостимулятора (ЭКС) является методом выбора при лечении больных с опасными для жизни нарушениями ритма сердца, проявляющимися резко выраженной брадикардией
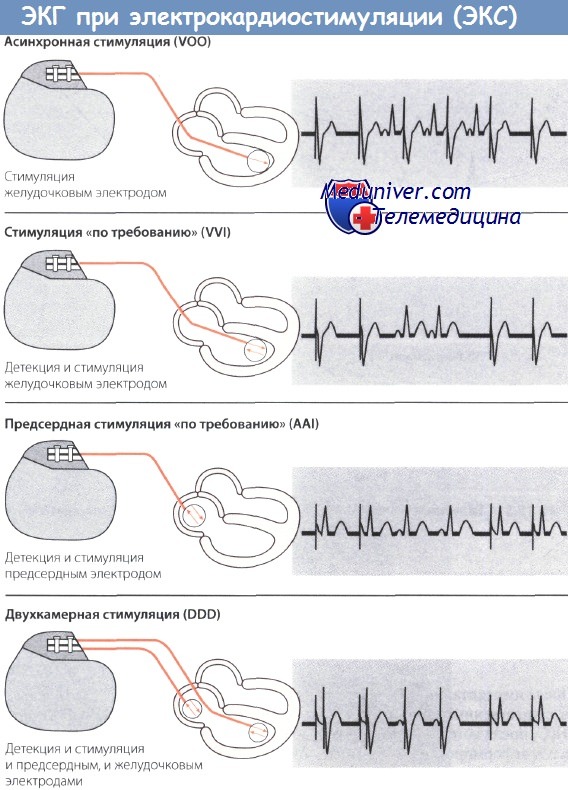
• Электрокардиостимулятор (ЭКС) с однокамерной желудочковой стимуляцией (VVI) работают в режиме «demand», т.е. включаются «по требованию», когда частота сокращений желудочков снижается ниже определенного порогового уровня.
• На ЭКГ при VVI вначале появляется спайк ЭКС, за которым следует уширенный деформированный желудочковый комплекс QRS. По конфигурации он напоминает блокаду ЛНПГ, так как электрод ЭКС расположен в ПЖ. Отмечается вторичное нарушение реполяризации.
• При двухкамерной стимуляции (режим DDD) создаются физиологические условия для сердечной деятельности. Основным показанием к имплантации двухкамерного ЭКС является АВ-блокада при сохранной функции синусового узла.
• На ЭКГ при двухкамерной стимуляции сначала появляется спайк предсердного импульса ЭКС, после которого регистрируется маленький зубец Р. Через определенный запрограммированный интервал следует спайк желудочкового импульса ЭКС, вызывающего появление уширенного комплекса QRS, напоминающего блокаду ЛНПГ, далее отмечается депрессия сегмента ST и отрицательный зубец Т.
Однокамерная желудочковая стимуляция в режиме «demand» («по требованию») получила широкое распространение в мире. Она может проводиться с адаптацией по частоте или без таковой (режимы VVI-R или VVI соответственно). Частота осложнений метода низкая. Основным показанием является тяжелая брадиаритмия, например мерцание предсердий. Единственный электрод располагается в ПЖ и служит как для детекции, так и для стимуляции.
ЭКС в соответствии с запрограммированными условиями посылает импульсы к желудочку только «по требованию», т.е. при снижении ЧСС ниже определенного порога значения. Если ЧСС превышает пороговое значение, то благодаря сенсорной функции электрода активность ЭКС подавляется.
На ЭКГ, зарегистрированной на фоне работы ЭКС, регистрируется совершенно иная картина по сравнению с той, которая была представлена в в отдельных статьях на сайте. Тем не менее распознать эту ЭКГ нетрудно, так как изменения, которые на ней появляются, довольно характерны.
ЭКГ при различных типах электрокардиостимуляции показаны на рисунке ниже в конце статьи.
После имплантации ЭКС, работающего «по требованию», ЭКГ претерпевает существенные изменения. Сердечному комплексу предшествует спайк ЭКС, после которого следует желудочковый комплекс QRS, который уширен и деформирован и напоминает блокаду ЛНПГ. Причина такой конфигурации QRS состоит в том, что стимулирующий электрод располагается в ПЖ, который поэтому сокращается раньше левого, в который возбуждение приходит необычным путем.
На ЭКГ, регистрируемой у больных с функционирующим ЭКС, всегда отмечаются признаки нарушения реполяризации миокарда в виде депрессии сегмента ST и отрицательного зубца Т.
После имплантации ЭКС нарушение реполяризации часто можно выявить и при собственном ритме. Так, в левых грудных отведениях V5 и V6 регистрируется глубокий остроконечный отрицательный зубец Т, которого раньше не было. Эти изменения, по-видимому, связаны с локальной ирритацией миокарда.
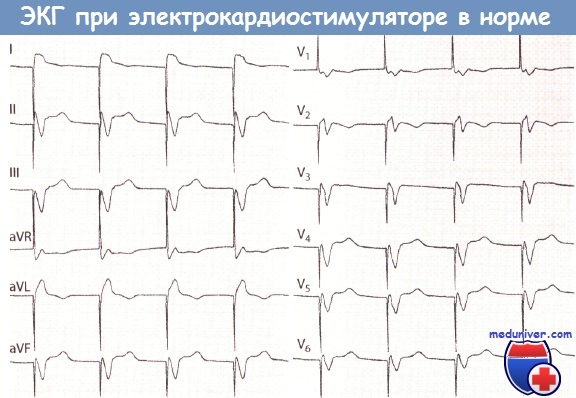
ЭКГ при нормальной работе ЭКС (режим VVI).
После спайка ЭКС следует желудочковый комплекс, напоминающий блокаду ЛНПГ.
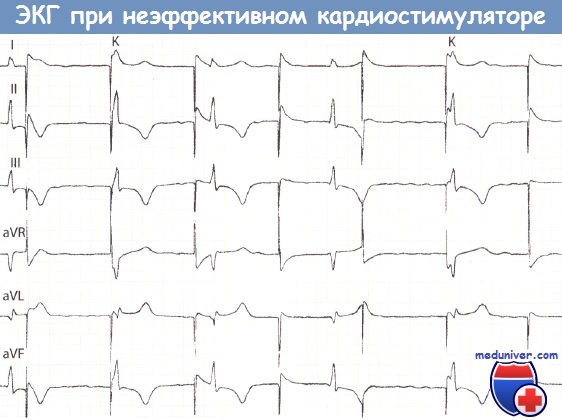
Неэффективная функция электрокардиостимулятора (ЭКС).
Состояние после имплантации ЭКС, работающего в режиме VVI. Частота импульсации ЭКС 73 в минуту.
После спайка ЭКС желудочковый комплекс появляется нерегулярно. Случайное появление сочетанных комплексов (К).
Дислокация электрода. При рентгеноскопии электрод оказался в легочной артерии.
Осложнения после имплантации ЭКС для желудочковой стимуляции «по требованию», как уже говорилось, наблюдаются редко. К ним относятся преждевременное истощение элемента электропитания ЭКС, нарушение функции детекции, дислокация электрода и его перелом, а также инфицирование ложа ЭКС. В связи с этим за больными необходимо регулярное наблюдение.
Синдром электрокардиостимулятора после имплантации электрокардиостимулятора (ЭКС)
Синдром ЭКС является редким осложнением после имплантации ЭКС, работающего в режиме VVI, и связан с сохранением синусового ритма. При желудочковой стимуляции иногда возможна деполяризация предсердий вследствие ретроградного проведения возбуждения по АВ-узлу. Если сокращение предсердий происходит при закрытых атриовентрикулярных клапанах, то давление в предсердиях внезапно резко повышается. Больные в таких случаях жалуются на сердцебиение, головокружение и обмороки.
Это осложнение является показанием к имплантации ЭКС для двухкамерной имплантации (режим DDD); в качестве альтернативы можно уменьшить частоту стимуляции желудочков.
Особенности ЭКГ при электрокардиостимуляции:
• Имплантация ЭКГ – метод выбора при резко выраженной брадикардии
• Желудочковая стимуляция «по требованию» (VVI) – часто применяемый простой способ электрокардиостимуляции
• ЭКГ: после появления спайка ЭКС следует комплекс QRS, напоминающий по конфигурации блокаду ЛНПГ
• Двухкамерная стимуляция (DDD) – современный способ электрокардиостимуляции
• ЭКГ: после спайков ЭКС появляются соответственно зубец Р и атипичный комплекс QRS
Учебное видео расшифровки ЭКГ при кардиостимуляторе (искусственном водителе ритма)
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “ЭКГ при двухкамерном кардиостимуляторе (DDD)”
Оглавление темы “Расшифровка ЭКГ”:
- Признаки трепетания и фибрилляции желудочков на ЭКГ
- Признаки АВ-блокады первой степени на ЭКГ
- Признаки АВ-блокады второй степени на ЭКГ
- Признаки АВ-блокады третьей степени на ЭКГ – полной блокады
- Признаки синоатриальной блокады на ЭКГ – СА-блокады
- Лекарства от аритмий при изменениях на ЭКГ
- Показания для имплантации электрокардиостимулятора (ЭКС)
- ЭКГ при однокамерном кардиостимуляторе по требованию (в режиме demand, VVI)
- ЭКГ при двухкамерном кардиостимуляторе (DDD)
- ЭКГ при асинхронной кардиостимуляции (VOO)
Источник
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый – охватывает менее половины толщины стенки; крупноочаговый – больше ½; трансмуральный – поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
- Отсутствие зубца R в тех отведениях, где расположилась область инфаркта.

- Появление патологического зубца Q. Таковым он считается, когда его высота больше одной четвертой амплитуды R, а ширина свыше 0,03 секунды.

- Подъем сегмента ST над зоной повреждения сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных патологическому участку (дискордантные изменения). Рисунок к пунктам 3 и 4:

- Отрицательный зубец T над областью инфаркта.

Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор – прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Раньше выделяли четыре стадии ИМ:
- острейшая;
- острая;
- подострая;
- рубцевания.
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
| Стадия и ее длительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) |
|
| Острая (1-2 недели, максимум 3) |
|
| Подострая (от 2 недель до 1,5-2 месяцев) |
|
| Рубцевания |
|
К свойствам первых трех стадий относятся реципрокные изменения – при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой
Рис. 1. Острый коронарный синдром.

Рис. 2. Острый коронарный синдром-2.

Рис 3. Острый инфаркт миокарда.

Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ-отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – та же, что и ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – ЛЖ сбоку;
- V7, V8, V9 – ЛЖ сзади.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – сбоку и сзади;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | У V1 – V3:
|
| Верхушка сердца | У V4 и А по Небу:
|
| ЛЖ, передняя стенка |
|
| Переднебоковой |
|
| Высокие отделы переднебоковой стенки |
|
| Боковая стенка ЛЖ |
|
| Высоко расположенный ИМ боковой стенки слева |
|
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип ИМ) |
|
| Заднебоковой (нижнебоковой) |
|
| ПЖ |
|
| Предсердия |
|
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.

Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.

Рис. 8. ИМ передней стенки ЛЖ.

Рис. 9. Переднебоковой ИМ.

Рис. 10. Заднедиафрагмальный ИМ.

Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Источник
Случай был прислан Стиву Смиту очень проницательным фельдшером Хеннепина. Оригинал – см. здесь.
Хотя этот случай прислан фельдшером округа Хеннепин, пациент не был доставлен в медицинский центр нашего округа.
Другое примечание:
Один доктор написал в Твиттере, что он был встревожен «трайбализмом» этого поста. Это мой ответ.
«Это не трайбализм. Важно понимать, что кардиологи могут ошибаться и что нужно всегда защищать пациентов. Для кардиологов важно понять, что фельдшер может видеть то, чего он не видит. Я надеюсь смягчить высокомерие так часто встречающееся у многих, пишущих мне и общающихся со мной».
Случай
У пожилого пациента развилась острая боль в груди и он вызвал 911. Фельдшер записал следующую начальную ЭКГ в момент времени 0:
Компьютер, (см. ниже), не дает никаких комментариев кроме желудочкового кардиостимулятора.
Первая ЭКГ пациента с болью в груди. Время – 0.
Заключение по данной ЭКГ.
Что вы думаете?
Трудно оценить спайки стимуляции, но компьютер их обнаружил
Так что просто знайте, что это ритм желудочкового ЭКС.
Поскольку вы не можете видеть спайки кардиостимуляции, как бы вы поняли это без заключения компьютера?
Ответ. На ЭКГ имеются регулярные широкие комплексы QRS, который выглядят как БЛНПГ, но нет зубцов P (т. е. основной ритм предсердий – фибрилляция предсердий или остановка предсердий). Единственные возможные ситуации – ускоренный идиовентрикулярный ритм и ритм ЭКС.
Фельдшер был очень обеспокоен конкордантной элевацией ST и T в aVR, а также косонисходящей конкордантной депрессией ST во II, III, aVF, а также V5 и V6.
Когда он показал мне эту ЭКГ, я сказал: «Да, похоже, острая окклюзия коронарной артерии. Что случилось?»
Фельдшер записал еще одну ЭКГ 12-отведений через 13 минут:
Вторая ЭКГ, время 13 мин.
Заключение.
Что вы думаете?
В настоящее время имеется конкордантная элевация ST в aVR, aVL и V4, с реципрокной конкордантной депрессией ST во II, III и aVF, и крайне непропорционально дискордантная элевация ST в V2 и V3.
Эти изменения – диагностические для проксимальной окклюзии ПМЖВ или, возможно, левой главной артерии.
Примерно через 10 минут, и незадолго до прибытия в клинику (НЕ Хеннепин!), фельдшер записал еще одну ЭКГ:
Третья ЭКГ. Время 20 минут.
Заключение.
ЭКГ на самом деле выглядит немного лучше, но все же указывает на окклюзию ПМЖВ.
По прибытии в клинику у пациента развилась фибрилляция желудочков.
По какой-то неизвестной мне причине, интервенционист был в приемном. Он отказался слушать фельдшера и пытался убедить его, что изменения ЭКГ вызваны гиперкалиемией и что на фоне ритма электрокардиостимуляции острый ИМ не может быть диагностирован.
Я не могу рассказать детали, но достаточно пояснить, что неспособность распознать острый окклюзионный инфаркт миокарда на фоне ритма желудочковой стимуляции привела к плохому исходу.
Комментарий
Это заблуждение, по-видимому, весьма распространено: «ИМ не может быть диагностирован на фоне ритма ЭКС. После демонстрации ЭКГ с ритмом желудочковой кардиостимуляции, которая четко показывает острый ИМ, мой учитель, профессор К. Ван спросил читателей о заключении.
Вот обзор: ECG Challenge: Is This Acute MI?
Я не могу понять, почему в сумме не получается 100%. До недавнего времени было 50 к 50.
Это правда, что старый ИМ, выявляемый по наличию зубцов Q, может быть изрядно маскирован картиной БЛНПГ и ритмом ЭКС, но острый окклюзионный ИМ, по-видимому, диагностируется довольно таки легко, почти так же, как при нормальной проводимости. При нормальной проводимости (то есть без БЛНПГ или ритма ЭКС) ИМ вследствие острой коронарной окклюзии (ИМО=Т1ИМ) диагностируется примерно в 75% случаев. Другие 25% не диагностируются до тех пор, пока не будут получены тропонин и на следующий день не будет выполнена ангиография1.
1. Khan AR, Golwala H, Tripathi A, et al. Impact of total occlusion of culprit artery in acute non-ST elevation myocardial infarction: a systematic review and meta-analysis. European Heart Journal 38(41):3082-3089; November 1, 2017. В этом исследовании, из 40 000 пациентов с ИМбпST, 10 000 имели ИМО, который не был диагностирован до следующего дня.
Мы показали, что острая коронарная окклюзия (ИМО действительно может быть диагностирована при ритме ЭКС с сопоставимой чувствительностью и специфичностью. Однако, важно понимать, что многие ИМО реально трудно диагностировать при любом ритме ЭКГ и что ИМ без окклюзии (Т2ИМ) часто вообще невозможно диагностировать по ЭКГ.
Вот наш отрывок из исследования SAEM 2018. Рукопись пишется прямо сейчас, с большим количеством включенных пациентов.
Модифицированные Смиом критерии Сгарбосса точно диагностируют Острую Коронарную окклюзию при ритме ЭКС в отделениях неотложной кардиологии.
Kenneth W. Dodd1, Deborah L. Zvosec2, Michael A. Hart1, Laura Bannister3, Gary Mitchell4, George Glass5, Brooks Walsh6, Harvey P. Meyers7, David Miranda8, James Corbett-Detig9, Vaishal M. Tolia10, Louise Cullen11, Stuart Zarich6, Sally Aldous12, William Brady5, Timothy Henry13, Adam J. Singer14, Stephen W. Smith15, and PERFECT Study Author Group 1 – Hennepin County Medical Center, 2 Minneapolis Medical Research Foundation, 3
Справочная информация. Модифицированные Смитом критерии Sgarbossa часто рекомендуются для диагностики острой коронарной окклюзии (ОКО – острая коронарная окклюзия, эквивалент ИМпST) в условиях ритма желудочковой стимуляции (ЭКС). Модифицированный критерий является положительным, если выполняется хотя бы один из следующих критериев по меньшей мере в 1 отведении: конкордантная элевация ST не менее 1 мм, конкордантная депрессия ST по меньшей мере 1 мм в V1-V3 или отношение ST/S больше, чем 0,25 в отведениях с по меньшей мере 1 мм элевации ST. Мы предположили, что критерий будет иметь более высокую чувствительность при диагностике ОКО при ритме ЭКС по сравнению с исходными критериями Sgarbossa. Методы: исследование PERFECT (# NCT02765477) – ретроспективное, 16-ти центровое международное исследование пациентов в отделениях неотложной помощи с 1/2008 до 12/2016 с ЭКС по ЭКГ и симптомами острого коронарного синдрома (ACS). Здесь представлены данные из десяти центров. Острый инфаркт миокарда (ОИМ) был определен Третьим универсальным определением ОИМ. Для этого исследования ОКО определяли по ангиографическому свидетельству коронарного тромбоза с пиковым сердечным тропонином-I (cTn-I) по меньшей мере 10 нг/мл или cTn-T ≥ 1 нг/мл. «Ослепленные» врачи описывали в заключении по ангиографии поражения коронарных артерий и тромболизис при инфаркте миокарда. Отдельные «слепые» врачи проводили оценку ЭКГ. Обученные специалисты заносили данные в стандартизированные формы. Статистика: Манн Уитни У, Хи-квадрат и тест МакНемара. Результаты: В группе ОКО было 46 пациентов (средний возраст 76 лет, 36 (76%) мужчин и 79 в группе без ОКО (средний возраст 70, 48 (61% ) мужчин). Для ОКО средний пик cTn-I составлял 65 мкг/л, а cTn-T 3,3 нг/мл. Для группы без окклюзии средний пик cTn-I составлял 0,015 мкг/л. Для ОКО чувствительность и специфичность модифицированного критерия и исходных критериев Sgarbossa составляли 83% (95% ДИ 68-91) против 63% (48-76, p менее 0,005) и 99% (92-100) против 99% (92-100; р = 0,5). В предопределенном анализе подгрупп пациентов с кровотоком TIMI 0-1 и пиковыми cTnI не менее 10 мкг/л или cTnT не менее 1 нг/мл (n = 29) чувствительность составила 87% (69-96) для модифицированных критериев vs 58% (39-75) для исходных критериев Sgarbossa (p менее 0,05). Вывод: это самое большое исследование пациентов с ритмом ЭКС и ангиографически подтвержденной острой коронарной окклюзией. Модифицированные критерии были очень чувствительны и специфичны для диагностики ОКО у пациентов, поступающих в неотложные отделения с ритмом ЭКС и симптомами острого коронарного синдрома.
Кен Грауер:
- В обзоре Kenneth W. Dodd (см. выше) основное внимание уделяется применению количественных критериев модифицированной Смитом шкалы Sgarbossa.
- Мои комментарии направлены на качественную оценку изменений ST-T в динамике. В этом случае я выбрал первые 2 ЭКГ, чтобы проиллюстрировать эти моменты (рисунок ниже).
Рисунок: Сравнение первых 2-х ЭКГ этого случая (см. Текст).
Самый простой способ улучшить свою способность разбираться в подозрительных изменениях в ЭКГ при ритме ЭКС: 1) осознать, что у таких пациентов в популяции имеется высокая распространенность ишемической болезни (то есть, в конце концов, у этих пациентов есть постоянный ЭКС); и, 2) Слушайте пациента. Если пациент с постоянной ЭКС жалуется на новые тревожные симптомы – прежде чем вы даже посмотрите на ЭКГ – знайте, что вы имеете дело с очень высокой распространенностью в этой популяции возможной острой окклюзии коронарной артерии.
- ПРИМЕЧАНИЕ: Как видно из приведенных выше данных – я был просто поражен тем, сколько клиницистов в многочисленных международных блогах по ЭКГ все еще «тупят», считая невозможным увидеть острые изменения ЭКГ при ритме ЭКС – тем самым игнорируя пациента перед собой, описывающего типичные симптомы для острого коронарного синдрома. Гораздо легче найти нарушения на ЭКГ, если вы специально их ищете!
- Мой качественный подход к оценке ЭКГ с ритмом ЭКС у пациентов с новой болью в груди таков: будьте подозрительны, когда вы видите изменения ST-T, которых не должно быть…
========================
Изменения ЭКГ, которых не должны быть:
Чтобы облегчить выявление отклонений сегмента ST (элевация или депрессия), я добавил пунктирные голубые линии на рисунке выше, которые проведены параллельно главным линиям сетки. Эти пунктирные синие линии соответствуют окончанию комплекса QRS и началу сегмента ST. Обратите внимание на следующее на ЭКГ № 1 (верхняя часть рисунка):
- Форма ST-T в нижних отведениях на ЭКГ №1 выглядит странно. Это лучше всего видно во II отведении, но также явно присутствует и в aVF. Наклон сегмента ST в этих отведениях явно нисходящий, а зубец T выглядит двухфазным. Это изменения, которые не должны присутствовать в этих отведениях с полностью отрицательным комплексом QRS. Тот факт, что в III отведении ST-T выглядит гораздо менее аномальным, вероятно, объясняет отсутствие элевации ST в aVL.
- Конечно, наличие артефактов и изменений морфологии между комплексами на рисунке делает оценку изменений ST-T более сложным. Но ST-T в V5 напоминает то, что мы видим в отведениях II и aVF, а также в отведениях, в которых комплекс QRS полностью отрицателен, этих отрицательных сегментов ST и двухфазных зубцов T, которые мы видим в V5, просто там не должно быть. Для сравнения – обратите внимание, что зубец T в V4 на ЭКГ № 1 является положительным, несмотря на отрицательный комплекс QRS. ST-T не должен существенно меняться от отведения V4 к V5, как мы видим на этой записи, учитывая аналогичные полностью отрицательные QRS в этих 2 отведениях, если только нет острой ишемии.
- На ЭКГ № 1 имеются другие более тонкие изменения ST-T, которые сами по себе кажутся уж слишком неспецифическими, чтобы что-то диагностировать, но в контексте явно аномальных находок в II, aVF и V5 – заметно увеличивают мое подозрение на острую ишемию. Я говорю о непропорционально больших положительных и отрицательных зубцах T в отведениях V2 и V6 соответственно.
- PS: Я не думал, что морфология этой ЭКГ №1 окончательно говорила об острой окклюзии. Тем не менее, вышеупомянутые изменения у пациента с новой болью в груди в отделении неотложной терапии были для меня явно подозрительными в отношении острой ишемии – и заслуживали постоянного дальнейшего наблюдения.
========================
13 минут спустя – была записана ЭКГ № 2 (нижняя на рисунке):
- Теперь есть «конкретная» элевация ST в нескольких отведениях, которой просто не должно быть. Я отмечу ее в отведенияха aVL и V2, V3, V4. Сравнение морфологии ST-T в этих отведениях с более ранней ЭКГ №1 убедительно свидетельствует о том, что все эти изменения – острые.
- Реципрокные изменения, противоположные морфологии ST-T с элевацией ST в aVL, наблюдается во всех 3-х нижних отведениях (пунктирная горизонтальная КРАСНАЯ линия на изолинии сегмента ST отведений II, III, aVF облегчает распознавание драматической реципрокной депрессии ST).
- PPS: Несмотря на ЭКС – ЭКГ № 2 явно диагностическая для очень большого острого переднего ИМпST. Показана немедленная реперфузия.
Трайбализм – чего только не узнаешь от эрудитов. от англ. tribalism; нем. Tribalismus. Стремление к полит. обособлению на основе родоплеменного деления. Проявляется как активное участие в обществ, жизни кланов, образовавшихся на родовой и племенной основе. Antinazi. Энциклопедия социологии, 2009
Источник
