Экг при инфаркте тахикардии

Оглавление темы “Аритмии при инфаркте миокарда.”:
- Классификация аритмий при инфаркте миокарда
- Фибрилляция желудочков (ФЖ) при инфаркте миокарда
- Желудочковая тахикардия (ЖТ) при инфаркте миокарда
- Фибрилляция предсердий (ФП) при инфаркте миокарда
- Брадикардия при инфаркте миокарда
- Атриовентрикулярная блокада при инфаркте миокарда
Желудочковая тахикардия (ЖТ) при инфаркте миокарда
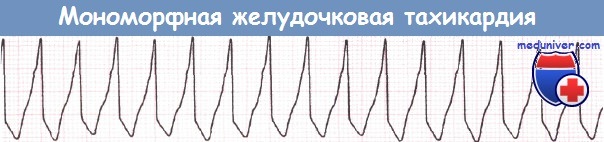
Желудочковая тахикардия (ЖТ) может прекращаться самостоятельно или быть устойчивой. Желудочковая тахикардия (ЖТ) может инициироваться как желудочковой экстрасистолой типа «R на Т», так и более поздней желудочковой экстрасистолой. Желудочковая тахикардия (ЖТ) бывает мономорфной или полиморфной.
Иногда желудочковая тахикардия (ЖТ) приводит к развитию шока или остановке кровообращения. С другой стороны, желудочковая тахикардия (ЖТ) может сопровождаться лишь минимальными симптомами или протекать бессимптомно. У больного с ИМ тахикардия с правильным ритмом и широкими желудочковыми комплексами обычно является желудочковой даже при отсутствии нарушений гемодинамики.
Неустойчивая желудочковая тахикардия (ЖТ) в первые 24 часа ИМ встречается очень часто. Лечения требует только устойчивая ЖТ. При наличии картины остановки кровообращения или шока требуется немедленная синхронизированная кардиоверсия. В других случаях возможно внутривенное введение лидокаина. При его неэффективности препаратами второй линии являются соталол и амиодарон.
Если аритмию не удается купировать с помощью препаратов второй линии, то может потребоваться кардиоверсия. При рецидивирующей желудочковой тахикардии (ЖТ) эффективной может оказаться стимуляция желудочков с частотой, превышающей ритм тахикардии.
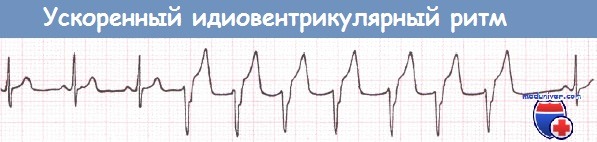
Реперфузионные аритмии. Реперфузия окклюзированной коронарной артерии, достигаемая с помощью тромболизиса или баллонной ангиопластики, может привести к возникновению реперфузионных аритмий: ФЖ, ускоренного идиовентрикулярного ритма или ЖТ.
Ускоренный идиовентрикулярный ритм – форма нарушения ритма сердца обозначается также другим термином – «медленная ЖТ». ЧСС в этом случае составляет менее 100 уд./мин. Данный ритм является «доброкачественным» и специального лечения не требует.
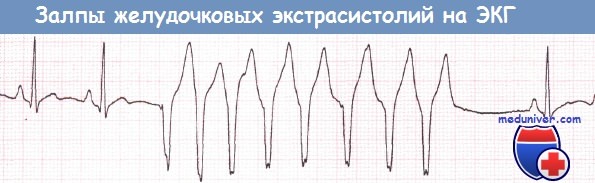
Залп желудочковых эктопических сокращений
Залп желудочковых эктопических сокращений
Значение желудочковых аритмий для отдаленного прогноза инфаркта миокарда
Вероятность рецидивирования фибрилляции желудочков (ФЖ) или желудочковой тахикардии (ЖТ), наблюдавшихся в первые 24 часа после начала ИМ, невелика. Результаты большинства исследований указывают на то, что желудочковые нарушения ритма, развившиеся в раннем периоде заболевания, не связаны со степенью повреждения миокарда и не значимы для отдаленного прогноза. Но по некоторым данным, ранняя первичная ФЖ все же ассоциирована с плохим прогнозом и может служить косвенным признаком обширности инфаркта.
В отличие от «ранних» аритмий, желудочковая тахикардия (ЖТ) или фибрилляция желудочков (ФЖ), возникающие после 24-48 ч от начала ИМ, могут повториться через несколько дней, недель или даже месяцев. В таких случаях должна быть назначена постоянная длительная терапия соталолом или амиодароном.
Исследование с проведением имплантации автоматических дефибрилляторов в течение 6 нед. после перенесенного ИМ, приведшего к уменьшению ФВ ЛЖ до уровня <35%, снижения смертности не обнаружило. Следовательно, вопрос об имплантации такого устройства следует рассматривать по прошествии этого периода.
У большинства пациентов с «поздними» аритмиями функция ЛЖ резко снижена, поэтому такие больные нуждаются в назначении ингибиторов ангиотензинпревращающего фермента и БАБ.
Чем больше повреждение миокарда, тем хуже прогноз. Частота возникновения «поздних» желудочковых аритмий связана с размерами инфаркта. Однако желудочковые аритмии являются также и независимым прогностическим признаком. Другими словами, пациент с обширным поражением миокарда и «поздними» желудочковыми аритмиями имеет более серьезный прогноз, чем другой пациент с таким же объемом поражения сердечной мышцы, но без нарушений ритма сердца.
Показано, что частая желудочковая экстрасистолия, наблюдающаяся на момент выписки больного из стационара, является косвенным признаком обширности перенесенного инфаркта и, следовательно, плохого прогноза, однако не служит маркером повышенного риска аритмической смерти.
Нет доказательств того, что подавление желудочковой экстрасистолии или неустойчивой желудочковой тахикардии (ЖТ) улучшает прогноз. В ряде исследований показано, что антиаритмические препараты I класса на самом деле ухудшают прогноз.
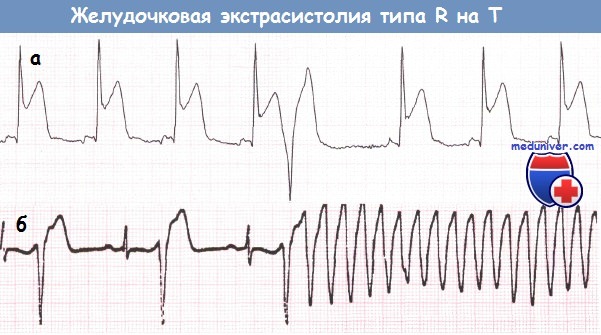
а – Желудочковая экстрасистола типа «R на Т».
б – Третья по счету желудочковая экстрасистола типа «R на Т» инициирует желудочковую тахикардию (ЖТ).
– Также рекомендуем “Фибрилляция предсердий (ФП) при инфаркте миокарда”
Источник
Тахикардия и инфаркт являются опасными заболеваниями, которые имеют негативные последствия. Врачи-кардиологи называют учащенное сердцебиение тахикардией. Это состояние обычно вызывается определенными недугами или факторами физиологического характера. При этом следует знать, что тахикардия считается самостоятельным заболеванием. Иначе говоря, частота сердечных сокращений (ЧСС) возрастает вследствие других недугов и является абсолютно нормальным проявлением определенных реакций физиологического состояния человека.
Как правило, это заболевание может проявляться у людей при определенных условиях. При этом тахикардия может выступать признаком многих других недугов в организме человека. Поэтому при возникновении ее необходимо незамедлительно обратиться к доктору, который сможет правильно поставить диагноз. Кроме этого, важно помнить, что различные виды тахикардии могут быть спровоцированы проблемами с сердцем и тем самым представляют собой значительную опасность для здоровья и жизни человека.
Что такое тахикардия?
Прежде всего, тахикардия – это учащенное сердцебиение, более чем 90 ударов в минуту. Если сердцебиение учащается при эмоциональных или физических нагрузках, то это состояние считается нормальным для человеческого организма. Основными признаками наступления тахикардии являются:
- возникновение частых головокружений;
- теряется сознание (обмороки);
- ощущение сильной пульсации в области шеи;
- частое биение сердца.
Как говорилось вначале, тахикардия является и самостоятельной болезнью, и симптомом какого-либо заболевания. Однако следует подчеркнуть, что частое биение сердца может способствовать развитию таких серьезных проблем, как остановка сердца, развитие острой сердечной недостаточности, ишемическая болезнь сердца и инфаркт миокарда (ИМ).

Причины повышенного сердцебиения
Если индивидуум чувствует собственное сердцебиение, это не всегда является причиной определенного недуга. Как правило, это считается нормальным состоянием в организме. Однако наиболее распространенными причинами тахикардии считаются:
- Сильные и резкие физические нагрузки. Именно в период физической активности человеческий организм начинает работать с большей силой, чем обычно. В это время организму требуется для нормального функционирования больше питательных микроэлементов и кислорода. Поэтому в этот период организм активизирует работу нервной системы и увеличивает количество сердечных ударов. При нагрузках на организм у здоровых людей ЧСС варьируется в пределах 140-150 ударов в минуту. При этом необходимо всегда наблюдать за сердечным ритмом, так как он должен быть регулярным и бесперебойным.
Появление сбоев в сердечном ритме говорит о развитии тяжелого недуга. - Стрессовые ситуации. Как правило, стресс не считается разновидностью отрицательных эмоций, а выступает их следствием. Поэтому при постоянном воздействии на человеческий организм определенных внешних факторов начинается его адаптация к дискомфорту, активизируя тем самым выброс в кровь определенных гормонов, в том числе и адреналина.
- Злоупотребление алкогольными и энергетическими напитками. Составляющие вещества этих напитков прямо раздражают нервную систему и, как правило, вызывают частое сердцебиение.
- Лекарственные препараты. Применение многих медикаментозных препаратов сопровождается побочными действиями, в числе которых повышение ЧСС.
- Возникновение сильной боли. Во время болевых ощущений организм отвечает выбросом в кровь адреналина. А он, в свою очередь, способствует наступлению тахикардии.
Важно отметить, что увеличение ЧСС может быть вызвано различными внешними раздражителями, а именно основными причинами, которые были рассмотрены выше.
Кроме этого, при возникновении тахикардии у здорового человека сердцебиение спустя некоторое время может нормализоваться, если не будет воздействия определенного внешнего фактора.
Норма частоты сердечных сокращений
В медицине установлены определенные рамки, которые свидетельствуют о нормальной частоте сердечных сокращений (ЧСС).
Как правило, частота сердечных сокращений зависит от возраста человека. Норма ЧСС выглядит так: до 1 года – 140 ударов, 1-4 лет – 110-120 ударов, 4-6 лет – 95-110 ударов, 6-10 лет – 85-95 ударов, 10-14 лет – 80-90 ударов, старше 14 лет – 75-85 ударов.
Таким образом, можно сделать вывод, что у младшей возрастной группы ЧСС наиболее высокая, в сравнении со взрослыми людьми. Поэтому можно сказать, что чем старше человек, тем частота сердечных сокращений меньше, постепенно становится нормальной. Однако следует помнить, что любое увеличение ЧСС может стать симптомом развития тяжелейшего заболевания.

Исходя из причин возникновения учащенного сердцебиения, в медицине выделяют два вида тахикардии, а именно физиологическую (наступает при реакции организма на действие определенных внешних раздражителей) и патологическую (развивается в спокойном состоянии человеческого организма в случаях нарушенной работы сердца, как врожденной, так и приобретенной).
Второй вид тахикардии считается наиболее опасным для здоровья и жизни людей, потому что способствует снижению объема выброса крови и появлению нарушений работы сердца в целом. Из-за роста ЧСС желудочки сердца не успевают наполняться необходимым количеством биологической жидкости, вследствие этого падает кровяное давление и снижается выброс крови, тем самым вызывая слабое поступление крови и кислорода к внутренним органам. Как правило, при нарушенном кровоснабжении сердца повышается вероятность развития ИМ и ишемической болезни сердца.
Согласно источнику, который генерирует электрические импульсы в сердце, различают следующие виды тахикардии:
- Пароксизмальная. При этом виде тахикардии генератор сердечного ритма расположен в предсердиях (наджелудочковая) и в желудочках (желудочковая). Как правило, пароксизмальная тахикардия проявляется приступами, резко начинающимися и так же внезапно прекращающимися. Приступы могут длиться от нескольких минут до нескольких суток. Важно знать, что ЧСС сохраняется повышенной.
- Синусовая. Начинается при активировании работы синусового узла, выступающего главным источником электрических сигналов, способствующих нормальному биению сердца.
Следует знать, что при синусовой тахикардии частота сердечных сокращений увеличивается до 130-210 ударов в минуту, то есть наблюдается постепенное учащение ударов сердца и налаженный сердечный ритм.

Симптоматика
Признаки этого вида тахикардии зависят прежде всего от основного заболевания. При этом основные признаки могут не проявляться или вовсе отсутствовать. Среди таких признаков выступают, например, тяжесть и боль в области сердца, ощущение сердцебиения. Если синусовая тахикардия неадекватная, то проявляется стойкое сердцебиение, возникает постоянная одышка и нехватка воздуха, пропадает настроение и снижается аппетит. Иногда появляется бессонница, быстрое утомление и частые головокружения.
При синусовой тахикардии присутствует постепенное начало и окончание. Если тахикардия сильно выражена, то ее признаки могут говорить о нарушении кровоснабжения органов, так как происходит уменьшение выброса нужного объема крови. Вследствие этого могут возникать такие признаки, как частое головокружение, периодические обмороки. Если же поражены сосуды головного мозга, то могут возникать судороги и очаговые неврологические нарушения. В случае же затяжного учащенного сердцебиения может снижаться артериальное давление, понижается температура нижних конечностей и уменьшается диурез.

Мероприятия для диагностики
Для того чтобы выявить синусовую тахикардию, проводят специальные диагностические мероприятия. Среди таких мероприятий выделяется, например, электрокардиограмма (ЭКГ). Она является основным мероприятием для выявления ритма и ЧСС. Проводят эхокардиограмму, магнитно-резонансную томографию сердца (позволяют выявить патологическую тахикардию), электрофизиологическое исследование сердца (помогает определить механизмы тахикардии и нарушения в проводимости сердца).

Кроме этого, проводятся дополнительные мероприятия, например общий анализ крови, определяют концентрацию тиреотропных гормонов, ЭЭГ головного мозга. Эти методы способствуют предотвращению развития болезней крови, патологической активности центральной нервной системы, дисфункции эндокринной железы и т.д.
Лечение
Узнайте Ваш уровень риска инфаркта или инсульта
Пройдите бесплатный онлайн тест от опытных врачей-кардиологов
Время тестирования не более 2 минут
7 простых
вопросов
94% точность
теста
10 тысяч успешных
тестирований
Учащение ударов сердца является наиболее частым проявлением ИМ и распространенной причиной летального исхода. Как правило, смерть наступает в первые 2 часа после фибрилляции желудочков. Сбои в сердечном ритме являются результатом сильного поражения миокарда. В последнее время наблюдается заметное изменение лечения учащенного сердцебиения у людей, заболевших острым ИМ.
- Желудочковая тахикардия. Формирование этого недуга в остром периоде развития достигает 20%. При проявлении заметных нарушений (сердечная астма, обмороки, гипотония) основным способом лечения выступает осуществление электрической кардиоверсии разрядом 80-100 Дж. Если состояние более стабильное, то применяют Лидокаин. В случае отсутствия эффекта используется Новокаинамид. Еще одним препаратом выступает Амиодарон (если нет результата от первых двух). Его вводят внутривенно.
- Фибрилляция желудочков. Как правило, в 60% случаев происходит в первые 4 часа ИМ. Одним из наиболее эффективных видов лечения фибрилляции желудочков является дефибрилляция. Этот метод может проводиться только в медицинском учреждении, где имеется аппарат для проведения дефибрилляции. Во всех других случаях лечение будет безуспешным. Положительный результат при незамедлительном проведении дефибрилляции при ИМ достигается в 90% случаев. Для людей, которые перенесли первичную фибрилляцию желудочков, прогноз наиболее благоприятный и тем самым почти не уступает прогнозу для тех, кто перенес фибрилляцию с осложнениями.
- Экстрасистолия. Желудочковая экстрасистолия проявляется в основном при инфаркте миокарда. Обычно она возникает в первые и во вторые сутки инфаркта миокарда, при этом не считается предвестником фибрилляции желудочков. Основным лекарственным препаратом при инфаркте миокарда так и остается Лидокаин. Еще врачи используют бета-блокаторы, например, Эсмолол. Также применяют Обзидан и Амиодарон.
Нужно иметь в виду, что при учащении сердечных ударов, которое сопровождается низким кровяным давлением, сначала нужно нормализовать их частоту. Для этого обычно используют Верапамил, который вводится внутривенно (применяют при тахисистолической разновидности мерцаний предсердий) и Новокаинамид (при желудочковой тахикардии). Эти препараты помогают нормализовать частоту ударов и повысить артериальное давление. В случае отсутствия реакции на введение этих препаратов могут применять более сильные лекарственные средства, такие как инотропные и вазопрессорные препараты.
Заключение
Во избежание развития различных заболеваний нужно следить за своим здоровьем, вести здоровый образ жизни. Ведь любое заболевание легче предупредить, чем потом лечить.
Источник
• Желудочковая тахикардия — опасное для жизни нарушение ритма сердца, при котором требуется неотложное лечение.
• На ЭКГ регистрируются типичные, быстро следующие друг за другом деформированные комплексы QRS, напоминающие по своей конфигурации блокаду ножки ПГ. Частота сокращений желудочков колеблется от 100 до 200 в минуту.
• Из других изменений ЭКГ можно отметить отчетливую депрессию сегмента ST и глубокий отрицательный зубец Т.
Желудочковая тахикардия — опасное для жизни нарушение ритма сердца, которое встречается редко, но требует незамедлительного лечения. Если общее состояние больного остается относительно удовлетворительным, а гемодинамика — стабильной, лечение можно начать с введения некоторых антиаритмических препаратов, в частности лидокаина, пропафенона или аймалина. В противном случае показана электрошоковая терапия, которая является методом выбора.
В патогенезе желудочковой тахикардии играют роль такие механизмы, как re-entry (повторный вход волны возбуждения), повышение автоматии или появление очага с триггерной активностью.
Желудочковая тахикардия.
Частота сокращений желудочков 130 в минуту.
Комплексы QRS уширены и по конфигурации напоминают блокаду ножки пучка Гиса (ПГ).
Отчетливые признаки нарушения реполяризации.
На ЭКГ регистрируются типичные признаки желудочковой (мономорфной) тахикардии: быстро следующие друг за другом деформированные комплексы QRS, напоминающие по своей конфигурации блокаду левой или правой ножки пучка Гиса (ПГ). Всегда отмечается также выраженное нарушение реполяризации, т.е. явная депрессия сегмента ST и глубокий отрицательный зубец Т в отведениях V5 и V6. Несмотря на уширение желудочковых комплексов, их легко отграничить от сегмента ST и зубца Т.
Частота сокращений желудочков при желудочковой тахикардии колеблется в пределах 100-200 в минуту. При желудочковой тахикардии, как правило, сохраняется активность синусового узла, однако зубцы Р из-за тахикардии и уширенных комплексов QRS бывает трудно отдифференцировать. Ритм сокращения предсердий в этом случае существенно более медленный и не зависит от сокращений желудочков (АВ-диссоциация). Предсердные импульсы к желудочкам не проводятся.
В тех случаях, когда диагностика затруднена, заподозрить желудочковую тахикардию позволяют следующие признаки (дифференциальная диагностика тахикардии с широким комплексом QRS представлена в таблице ниже):
• Сливные комплексы: сочетание зубца, обусловленного активностью синусового узла, с уширенным деформированным комплексом QRS при укороченном интервале PQ.
• Захват желудочков: проведение импульсов к желудочкам (узкий комплекс QRS в сочетании с зубцом Р и интервалом PQ (наблюдается редко)).
• АВ-диссоциация: предсердия сокращаются независимо от желудочков, поэтому импульсы к желудочкам не проводятся.
При желудочковой тахикардии, как уже упоминалось, чаще отмечается мономорфная форма с однородными по конфигурации комплексами QRS; полиморфная форма желудочковой тахикардии с вариабельной конфигурацией комплекса QRS (пируэтная желудочковая тахикардия) встречается значительно реже.
Желудочковая тахикардия возникает практически только у лиц с тяжелым поражением сердца, например в острой и хронической стадии инфаркта миокарда (ИМ). Кроме того, желудочковая тахикардия наблюдается при тяжелой ИБС, дилатационной и гипертрофической кардиомиопатиях, синдроме удлиненного интервала QT, а также при длительно существующем пороке сердца.
Особенности ЭКГ при желудочковой тахикардии:
• Нарушение ритма сердца, опасное для жизни
• Уширенный комплекс QRS по конфигурации напоминает блокаду пучка Гиса (ПГ)
• Тахикардия с частотой 100-200 в минуту
• Наблюдается только при болезнях сердца (например, при ИМ)
• Лечение: лидокаин, аймалин, электрошок
Желудочковая тахикардия.
Больной 6 лет назад перенес инфаркт миокарда нижней стенки. Частота сокращений желудочков 130 в минуту.
Зубец QRS уширен и деформирован и по конфигурации напоминает блокаду ЛНПГ.
Несмотря на эти изменения, большой зубец Q в отведениях II, III и aVF указывает на старый ИМ нижней стенки. Отчетливое нарушение реполяризации.
Желудочковая тахикардия после инфаркта миокарда (ИМ) передней локализации.
Начальная часть ЭКГ указывает на желудочковую тахикардию (частота сокращений желудочков 140 в минуту), которая после внутривенного введения аймалина (указано стрелкой вниз) внезапно перешла в синусовый ритм.
На нижней ЭКГ 2-й, 5-й, 8-й и 11-й комплексы сливные.
Желудочковая тахикардия при тяжелом комбинированном пороке митрального и трехстворчатого клапанов.
После 1-го комплекса внезапно появилась желудочковая тахикардия; частота сокращений желудочков 150 в минуту.
Конфигурация деформированного комплекса QRS напоминает блокаду правой ножки пучка Гиса (ПНПГ).
Желудочковая тахикардия.
a, b Частота сокращений желудочков 190 в минуту. Комплекс QRS уширен и по конфигурации напоминает блокаду ПГ.
с После электрошоковой терапии восстановился синусовый ритм. Частота сокращения желудочков 64 в минуту. ЭКГ записана в отведении для мониторинга.
Желудочковая тахикардия при ИБС.
а Частота сокращений желудочков 190 в минуту.
b После внутривенного введения пропафенона в дозе 50 мг внезапно восстановился синусовый ритм, однако сохраняется отчетливая депрессия сегмента ST (признак ИБС).
с Устойчивый синусовый ритм.
Первая влюблённость, выпускные экзамены, конфликт с работодателем — все эти ситуации заставляют наше сердце учащённо биться, виной тому положительные или негативные эмоции, которые мы испытываем.
Это не опасно, это кратковременная физиологическая реакция: когда стабилизируется эмоциональный фон, то и сердцебиение приходит в норму. Но не всегда учащённое сердцебиение может быть физиологическим, зачастую оно сопровождает различные заболевания и патологические состояния.
Проводящая система сердца
Сердце — уникальный орган, способный сокращаться автономно, независимо от других органов и систем. Всё дело в том, что сердце обладает проводящей системой — особыми клетками, способными генерировать импульс и распространять его по мышечной ткани сердца, тем самым приводить сердце в состояние сокращения.
Клетки проводящей системы собраны в центры автоматизма. Самым главным центром является синусовый узел, он расположен в правом предсердии, от частоты импульсов, которые он продуцирует, зависит, с какой частотой будет сокращаться сердце. В норме частота сокращений сердца от 60 до 90 ударов в минуту.
Но при различных состояниях синусовый узел начинает вырабатывать большее число импульсов в минуту, возникает повышение его автоматизма. Такое повышение работы синоатриального узла приводит к учащению ЧСС, развивается синусовая тахикардия. Синусовая тахикардия — это учащение сердечных сокращений от 90 до 160 ударов в минуту при сохранном правильном синусовом ритме.
Причины, приводящие к повышению активности синусового центра и ускорению ЧСС, бывают физиологические и патологические. К физиологическим причинам относят активацию симпатического отдела вегетативной нервной системы при психоэмоциональных нагрузках, физической активности, злоупотреблении кофе или чаем. После прекращения воздействия фактора, способствующего развитию физиологической тахикардии, частота сокращений сердца приходит в норму. Патологические причины учащения ЧСС делят на сердечные и внесердечные.
Основные сердечные причины:
- инфаркт миокарда,
- нестабильная стенокардия,
- миокардиты,
- кардиомиопатии,
- пороки сердца,
- гипоксия.
Синусовая тахикардия, обусловленная внесердечными причинами, встречается при:
- гиперфункции щитовидной железы,
- лихорадке,
- приеме некоторых лекарственных препаратов (кофеина, атропина, эуфиллина),
- интоксикациях различного происхождения (курение, алкоголизм),
- тахикардиальном синдроме при вегетососудистой дистонии,
- анемиях различного происхождения,
- электролитных нарушениях.
Если синусовая тахикардия возникла на фоне вегетососудистой дистонии, то жалобы будут многообразными, от плохой переносимости жары, до повышенной потливости стоп и голеней. Если синусовая тахикардия сопровождает патологию сердца, то на первый план в клинической картине будет выходить кардиальная патология. При врачебном осмотре пульс будет ритмичным, учащённым на лучевых артериях. При прослушивании сердца стетоскопом I тон на верхушке сердца будет усилен, ЧСС в пределах 90-160 в минуту.
Помимо жалоб и врачебного осмотра, в диагностике широко применяют электрокардиографию. ЭКГ-признаки синусовой тахикардии:
- увеличение числа сокращений сердца до 90-160 в мин;
- правильный синусовый ритм: зубец P расположен перед QRS, интервалы R-R одинаковы, но укорочены;
- электрическая ось сердца часто отклонена вправо;
- увеличение амплитуды, заостренность зубца Р;
- снижение амплитуды зубца Т;
- приближение зубца Р к зубцу Т;
- нисходящее смещение сегмента Р-Q, косовосходящее смещение сегмента S-T книзу от изолинии.
При установлении синусовой тахикардии необходимо выяснить причину, вызвавшую её. Нужно провести суточный мониторинг ЭКГ по Холтеру, ЭхоКГ, Узи щитовидной железы, взять общеклинические анализы крови, мочи, биохимический анализ крови, кровь на гормоны щитовидной железы, женщинам необходимо посетить гинеколога. Необходимо проводить тщательную диагностику и установить причину тахикардии. Ведь от того, насколько верно установлен диагноз, зависит назначаемое лечение и дальнейшее самочувствие пациента.
Лечение синусовой тахикардии
В традиционной медицине основными лечебными мероприятиями являются:
- Лечение основного заболевания. При установлении причины учащения ЧСС и правильном лечении первопричины, такое состояние как синусовая тахикардия может исчезнуть вовсе, либо симптомы её ослабнут;
- Применения таких препаратов, как b-блокаторы, они урежают ЧСС. Если b-блокаторы противопоказаны, применяют аналидин, фалипамин — препараты, избирательно действующие на синусовый узел, уменьшая частоту сердцебиения;
- Назначение седативных препаратов, особенно, если тахикардия обусловлена ВСД;
- Прекращение курения;
- Прекращение употребления крепкого чая, кофе, алкоголя, лекарственных препаратов и, учащающих сердцебиение (кофеин, эфедрин);
- Если у пациента выраженная сердечная недостаточность, показано назначение сердечных гликозидов, диуретиков, периферических вазодилятаторов.
В интернете широко распространены методы лечения данного недуга народными средствами. Среди врачей и людей с медицинским образованием народные методы воспринимаются скептически. Ведь стоит помнить, что лечение народными средствами, без учета побочных эффектов, дозировки и точного понимания механизма действия может быть опасно для здоровья.
Если Вы всё же решите вылечить тахикардию народными средствами, обязательно обговорите, какие препараты Вы намерены принимать, уточните у доктора их дозировку, побочные эффекты, противопоказания.
Для лечения синусовой тахикардии народными средствами применяют следующие травяные сборы: девясил, горицвет, валериана, боярышник, пустырник, лекарственная спаржа, василёк синий, мята. Лекарственные препараты обладают седативным эффектом и содержат сердечные гликозиды в разных концентрациях. Могут применяться комбинации из этих трав, настойки, либо отвары. Настойки на спирту более эффективны, но имеют больше противопоказаний для применения.
Следует отметить, что лечение народными средствами оправдано лишь в качестве комплексной терапии, а также после согласования методов народной медицины с лечащим врачом. Не занимайтесь самолечением! Помните, что этим можно навредить своему организму.
Пешие прогулки перед сном
Профилактические меры сводятся к соблюдению здорового образа жизни, отказу от вредных привычек (употребления алкоголя и никотина). Не стоит злоупотреблять кофе и крепким чаем, а также различными энергетическими напитками, которые на сегодняшний день легкодоступны каждому покупателю в продуктовом отделе. Шоколад — еще одно средство, способное учащать сердцебиение. Нужно исключить и его употребление или снизить употребление шоколада до минимума людям, страдающим тахикардией.
Необходимо ежегодно проходить диспансерный осмотр, уметь определять пульс самостоятельно. Обязательно соблюдение диеты с достаточным содержанием в продуктах питания калия и магния, низким содержанием соли, животного жира. Показана дозированная физическая нагрузка, пешие прогулки перед сном. Желательно ограничить напряжённые стрессовые ситуации, создать психоэмоциональный комфорт.
Версия: Справочник заболеваний MedElement
Желудочковая пароксизмальная тахикардия (ЖТ) — чаще всего внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сокращений желудочков до 150-180 ударов в минуту (реже — более 200 ударов в минуту или в пределах 100-120 ударов в минуту), как правило, с сохранением правильного регулярного сердечного ритма.
Источник
