Экг при инфаркте и аневризме сердца
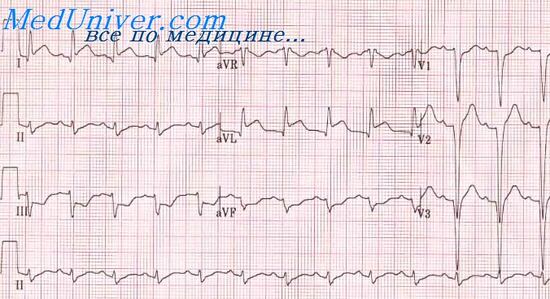
Глубокий перегородочный инфаркт. ЭКГ при аневризме сердцаВстречаются инфаркты глубокой перегородочной локализации не часто. Патологические векторы Q отклоняются вверх назад и влево — от некроза в МЖП. Это приводит к образованию на ЭКГ увеличенных зубцов QII,III,aVF и зубцов QSV1-V3 или QrSV1-V3. Отмечается также смещение сегмента RS – Т вверх от изолинии и образование отрицательного коронарного зубца Т одновременно в отведениях III,II,aVF, V1-V3 (иногда и V4). Аневризма сердца обычно возникает в результате глубокого (трансмурального) инфаркта миокарда, так как оставшийся тонкий слой стенки желудочка в области инфаркта не в состоянии противостоять внутрижелудочковому давлению. Правильная и своевременная диагностика аневризмы имеет большое практическое значение. На ЭКГ имеются два основных признака, сочетание которых позволяет заподозрить наличие аневризмы. Первым из этих признаков является зубец QS или глубокий зубец Q и маленький зубец r (тип Qr) в отведениях, где обычно регистрируется высокий зубец R, т.е. признак, указывающий на трансмуральный инфаркт. Вторым признаком является так называемая «застывшая» ЭКГ кривая, представляющая электрокардиографическую картину острой стадии инфаркта в его поздних (рубцовой и подострой) стадиях в течение многих месяцев и лет.
Для такой «застывшей кривой» в тех отведениях, где регистрируется глубокий зубец Q (QS), характерны смещенный вверх от изолинии куполообразный сегмент RS – Т и, необязательно, отрицательный коронарный зубец Т. При аневризме передней стенки левого желудочка зубец QS, приподнятый сегмент RS – Т и отрицательный зубец Т регистрируются в грудных отведениях (V2 – V6), при аневризме задненижней стенки — в отведениях III, II, aVF, при аневризме боковой стенки — в отведениях I, II, aVL и V6, при аневризме базальных отделов задней или боковой стенки — комплекс QRSV1 типа R и смещенный вниз RS – TV1,V2 в рубцовой стадии инфаркта. Однако диагноз аневризмы необходимо подтвердить данными эхокардиографического исследования. Довольно часто при инфаркте миокарда на ЭКГ может отсутствовать патологический зубец Q и электрокардиографическая картина ограничивается смещениями сегмента RS – Т и изменением направления зубца Т. Чаще это происходит при мелкоочаговых инфарктах, но может быть и при крупноочаговом инфаркте. Поэтому только по ЭКГ при «инфаркте без зубца Q» нельзя решить вопрос о величине очага некроза в каждом конкретном случае: крупноочаговый или мелкоочаговый. Для решения этого важного вопроса в таких случаях следует сопоставить изменения ЭКГ с тяжестью клинической картины острейшего периода инфаркта и последующих дней и недель (наличие или отсутствие острой сердечной недостаточности и др. проявлений несостоятельности ЛЖ), со степенью увеличения ферментов крови (ACT, АЛТ, КФК, МБ фракции КФК и др.) и лейкоцитоза в течение 1—3-х суток болезни, возрастания СОЭ и других лабораторных показателей воспалительного иммунного процесса, связанного с организацией инфарктного очага на 2—3-й неделе или с данными эхокардиографического или другого визуального исследования миокарда. Учебное видео ЭКГ при инфаркте миокарда
– Также рекомендуем “Инфаркт без зубца Q. Интрамуральный инфаркт миокарда” Оглавление темы “ЭКГ при инфаркте миокарда”: |
Источник
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый – охватывает менее половины толщины стенки; крупноочаговый – больше ½; трансмуральный – поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
- Отсутствие зубца R в тех отведениях, где расположилась область инфаркта.

- Появление патологического зубца Q. Таковым он считается, когда его высота больше одной четвертой амплитуды R, а ширина свыше 0,03 секунды.

- Подъем сегмента ST над зоной повреждения сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных патологическому участку (дискордантные изменения). Рисунок к пунктам 3 и 4:

- Отрицательный зубец T над областью инфаркта.

Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор – прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Раньше выделяли четыре стадии ИМ:
- острейшая;
- острая;
- подострая;
- рубцевания.
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
| Стадия и ее длительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) |
|
| Острая (1-2 недели, максимум 3) |
|
| Подострая (от 2 недель до 1,5-2 месяцев) |
|
| Рубцевания |
|
К свойствам первых трех стадий относятся реципрокные изменения – при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой
Рис. 1. Острый коронарный синдром.

Рис. 2. Острый коронарный синдром-2.

Рис 3. Острый инфаркт миокарда.

Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ-отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – та же, что и ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – ЛЖ сбоку;
- V7, V8, V9 – ЛЖ сзади.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – сбоку и сзади;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | У V1 – V3:
|
| Верхушка сердца | У V4 и А по Небу:
|
| ЛЖ, передняя стенка |
|
| Переднебоковой |
|
| Высокие отделы переднебоковой стенки |
|
| Боковая стенка ЛЖ |
|
| Высоко расположенный ИМ боковой стенки слева |
|
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип ИМ) |
|
| Заднебоковой (нижнебоковой) |
|
| ПЖ |
|
| Предсердия |
|
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.

Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.

Рис. 8. ИМ передней стенки ЛЖ.

Рис. 9. Переднебоковой ИМ.

Рис. 10. Заднедиафрагмальный ИМ.

Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Источник
Медикаментозная терапия актуальна, если речь идет о диффузной плоской аневризме, которая не склонна к разрывам. Проводится она и в профилактических целях, чтобы предотвратить разрыв аневризмы сердца, а также в предоперационный период.
В принципе, если аневризма не растет, и в ее полости не образуются тромбы, с операцией можно не спешить. Обычно обходятся симптоматическим лечением, профилактикой осложнений и регулярными осмотрами кардиолога.
Не спешат с операцией и в случае обнаружения аневризмы у новорожденных. Хирургическое лечение в таком случае проводится после того, как малышу исполнится годик. До этого времени может практиковаться поддерживающая терапия.
Медикаментозное лечение аневризмы сердца показано и в том случае, если пациенту в силу разных причин нельзя проводить операцию (например, человек плохо переносит наркоз или у него диагностирована тяжелая митральная недостаточность) или он сам отказывается от оперативного лечения. В таком случае человеку придется принимать назначенные врачом препараты в течение всей жизни.
Медикаментозное лечение, как правило, преследует 2 цели: снижение нагрузки на ту полость сердца, в стенке которой образовалась аневризма, и предупреждение тромбообразования.
Лечение аневризмы сердца без операции подразумевает прием следующих групп лекарственных средств:
- β-адреноблокаторы, регулирующие силу и ритм сердечных сокращений,
- тромболитические препараты, предупреждающие появление тромбов за счет разжижения крови и предотвращения слипания тромбоцитов,
- диуретические (мочегонные) средства, способствующие снижению повышенного АД, опасного в плане провоцирующего фактора разрыва аневризмы,
- нитраты, популярные как эффективные лекарственные средства при стенокардии, расширяющие коронарные сосуды, улучшающие питание миокарда и предупреждающие развитие сердечной недостаточности.
Какой именно препарат из каждой конкретной группы назначит врач, зависит от возраста и состояния пациента. Советы и рекомендации в данной случае могут лишь навредить, усложняя ситуацию разрывом аневризмы или развитием сердечной недостаточности, что сделает хирургическое вмешательство обязательным.
Бывали случаи, что врачам не приходилось применять никакого лечения, ведь аневризма спустя время уже не диагностировалась. Возникает справедливый вопрос: может ли аневризма сердца исчезнуть? Но однозначного ответа на него нет.
Обычно исчезновение аневризмы связывают с детским возрастом. Если аневризма появилась еще во внутриутробном периоде, вряд ли она может исчезнуть со временем. Если же ребенок просто родился с нарушениями развития тканей сердца, а появление аневризмы связано с необходимостью самостоятельно дышать, кричать и выполнять другие действия, способствующие повышению давления в сосудах и сердце, прогибающиеся под нагрузкой слабые ткани со временем могут прийти в тонус. А значит, аневризма исчезнет. Правда, останется риск повторного ее появления, например, в случае, если ребенок будет периодически болеть вирусными или бактериальными инфекционными заболеваниями.
У взрослых пациентов, перенесших инфаркт миокарда, аневризма может развиться в остром периоде болезни. А когда происходит рубцевание пораженных тканей аневризма либо исчезает, либо переходит в хроническую форму.
Физиотерапевтическое лечение при аневризме сердца обычно проводится уже после хирургического вмешательства. Большинство физпроцедур противопоказано при аневризме сердца, особенно острой ее форме, поэтому к выбору методов физиотерапевтического лечения врач должен подходить с особой осторожностью.
После хирургического удаления аневризмы сердца могут быть назначены такие процедуры как электросон, гальванотерапия и электрофорез с применением сосудорасширяющих и обезболивающих лекарственных препаратов.
Для предупреждения появления аневризмы и других осложнений после перенесенного инфаркта миокарда может применяться магнитотерапия и различные бальнеопроцедуры (минеральные, азотные и кислородные ванны).
Медикаментозное лечение
Итак, мы уже знаем, что для лечения опасной симптоматики аневризмы сердца используют несколько видов препаратов. Это бета-адреноблокаторы, тромболитики, диуретики, нитраты и, конечно же, витамины, которые поддерживают наш организм во время болезни.
Выбор эффективных препаратов в случае не оперируемой аневризмы сердца всегда остается за лечащим врачом, поэтому сказать, какой из препаратов лучше, а какой хуже однозначно невозможно. Приведем лишь несколько названий препаратов из каждой группы, которые могут быть назначены для лечения нарушений ритма, снижения АД, предупреждения тромбоэмболии и улучшения кровообращения при аневризме сердца.
Бета-адреноблокаторы: «Пропранолол» или «Анаприлин», «Бисопролол» или «Бикард», «Небиволол» или «Небилет», «Карведилол» и др. Эти препараты снижают проявления сердечной недостаточности и артериальное давление. Не назначаются при бронхиальной астме, брадиаритмии, симптоматической гипотензии, предсердно-желудочковой блокаде 2 степени, острой сердечной недостаточности, при беременности. Не используются в педиатрии.
Тромболитики: «Альтеплаза», «Фибринолизин», «Тенектеплаза», «Урокиназа-плазминоген», «Эминаза» и др. Противопоказаны при кровотечениях, подозрении на перикардит, расслоении аневризмы аорты, некорректируемый подъем артериального давления и некоторые другие патологии. Не применяются при беременности.
Диуретики: «Фуросемид», «Торасемид», «Спиронолактон», «Ксипамид», «Этакриновая кислота», «Индапамид», «Эзидрекс», «Арифон» и др. Предпочтение отдается тиазидным препаратам, поддерживающим давление на нужном уровне, при необходиости переходят на петлевые диуретики. Противопоказаниями могут быть нарушения работы печени и почек, а также период беременности.
Нитраты (нитровазодилататоры): «Нитроглицерин», «Изосорбида динитрат», «Молсидомин», «Изосорбида мононитрат». Противопоказаны при низких показателях давления и пульса, выраженной тахикардии и сократительной дисфункции правого желудочка сердца.
Хирургическое лечение
Основным и наиболее предпочтительным способом борьбы с аневризмой сердца считается ее хирургическое лечение. Но нужно понимать, что пластика аневризмы сердца не имеет ничего общего с ушиванием раны на коже. Это серьезная и довольно опасная операция, летальность которой может колебаться от 5 до 10%. Поэтому в случае бессимптомной левожелудочковой аневризмы врачи на операции не настаивают.
Показаниями к назначению хирургического лечения аневризмы считаются:
- появление опасных симптомов, связанных со стремительно развивающейся сердечной недостаточностью,
- неподдающиеся медикаментозной коррекции тяжелые нарушения сердечного ритма,
- образование в полости аневризмы тромбов (особенно если уже имела место ситуация с отрывом тромба и закупоркой ним сосудов),
- акинетическая аневризма, при которой конечно-систолический индекс превышает 80 мл на м2, а конечно-диастолический больше 120 мл на м2,
- повышенный риск развития ложной аневризмы, опасной из-за большой вероятности кровотечений,
- разрыв аневризмы, считающийся наиболее опасным осложнением аневризмы сердца и влекущий за собой кислородное голодание всего организма вследствие сильного кровотечения, что зачастую оканчивается смертью пациента.
Все вышеперечисленные ситуации являются потенциально опасными для жизни человека, не говоря уже о том, что они значительно затрудняют работу сердца и негативно отражаются на самочувствии пациентов. Если сравнить бессимптомную аневризму с патологией, сопровождающейся вышеописанной симптоматикой, риск умереть от аневризмы сердца в последнем случае выше в 5, а по некоторым данным даже в 7 раз.
Обязательной мерой считается хирургическая операция при мешковидной и грибовидной формах аневризмы, склонных к разрывам, в то время как плоская аневризма, не представляющая такой опасности, может не оперироваться длительное время, хотя контроль динамики ее развития у кардиолога обязателен для таких пациентов.
Необходимость оперативного лечения аневризмы у больных с инфарктом миокарда обусловлена высокой смертностью. Более 2/3 таких пациентов умирают в течение первых 3 лет, а спустя 5 лет эта цифра увеличивается еще на 20-30%. Операция по удалению аневризмы сердца должна проводиться спустя не менее 3 месяцев после инфаркта, когда на месте разрыва образуется плотная рубцовая ткань, которая сможет выдержать дальнейшие манипуляции.
Противопоказаниями к операции может послужить возраст пациента (старше 65 лет) или развитие тяжелой сердечной недостаточности (3 степень).
Виды операций при аневризме сердца
Укрепление стенок или удаление аневризмы сердца с последующей пластикой может проводиться различными способами. Выбор вида операционного вмешательства зависит от вида, формы и размера аневризмы.
При наименее опасных диффузных аневризмах серьезного вмешательства в строение и работу сердца можно избежать. В этом случае зачастую проводится укрепление стенки аневризмы различными тканями. В качестве таких материалов могут выступать кожные лоскуты, большой сальник, грудная мышца и др. виды аутотрансплантатов.
Другой вид хирургической операции – погружение аневризмы внутрь сердца швами – эффективен при мешковидных аневризмах небольших размеров не склонных к тромбообразованию. Такая операция помогает ликвидировать парадоксальную пульсацию.
Погружение аневризмы можно проводить и при помощи диафрагмального лоскута на ножке с проходящим по центру крупным сосудом. Такой лоскут хорошо приживается и спустя время прорастает сосудами в миокард сердца. Он довольно крепкий и не позволяет аневризме в дальнейшем выпячиваться наружу под давлением крови.
Другие методы оперативного лечения аневризмы сердца относятся к разряду радикальных вмешательств, требующих рассечения аневризмы, расположенной на одной из сердечных стенок.
При небольших мешковидных аневризмах ( желательно без пристеночных тромбов) их удаление можно проводить закрытым способом. Основание аневризмы пережимается специальными клеммами, после чего аневризматический мешок удаляется.
Так делали раньше, но в дальнейшем операция немного видоизменилась. Сначала стали делать рассечение тканей аневризмы и вымывание струей крови тромбов внутри нее, а затем зажимали клеммами основание аневризмы для ее резекции. Недостатком операции считается остающийся риск развития артериальной тромбоэмболии.
Удаление аневризмы открытым способом требует не только вскрытия грудной клетки и сердца, но и применения специального аппарата, присоединяющегося к основным кровеносным сосудам и осуществляющего искусственное кровообращение. Сама операция начинается только после полного прекращения тока крови через камеры сердца.
Во время операции кардиохирург имеет возможность не только удалить саму аневризму и пристеночные тромбы в сердце, но и оценить состояние остальных камер сердца и его клапанов, а также кровоток в коронарных сосудах. Если имеет место нарушение коронарного кровотока, параллельно с резекцией аневризмы проводится и шунтирование сосудов.
Пластика аневризмы сердца открытым способом может проводиться различными методами:
- Линейная пластика (аневризма резецируется после удаления тромбов и по месту среза накладывается линейный шов в 2 ряда).
- Кисетная пластика (после вскрытия небольшой аневризмы по ее краю прокладывается кисетный шов и затягивается).
- Циркулярная пластика при помощи заплаты (на место иссечения аневризмы накладывается заплата из синтетического материала).
- Эндовентрикулярная пластика заплатой (заплата достаточного для сохранения объема желудочка размера помещается внутрь аневризматического мешка, который сшивается над нею).
- Пластика при помощи внутрижелудочкового баллона.
Какой метод использовать в том или ином случае решает сам хирург, который проводит операцию, учитывая состояние больного и послеоперационные риски.
Сказать, что операция на сердце решит все проблемы пациентов с аневризмой сердца, было бы неправильно. Возможны некоторые осложнения и после операции. К наиболее частым осложнениям относятся: скопление крови в сердечной сумке, развитие сердечной недостаточности, аритмии, образование тромбов. Не исключены и случаи летального исхода на фоне четко выполненной операции.
Тем не менее, удаление аневризмы делает более эффективным медикаментозное лечение и дарует пациентам еще несколько лет вполне достойной жизни.
Народное лечение
Исходя из серьезности проблемы и особенностей аневризмы сердца, становится понятным, что народное лечение вряд ли сможет вызвать исчезновение аневризмы, что не под силу даже медикаментозной терапии. Тем не менее, оно может с пользой дополнять медикаментозное лечение, назначаемое при небольших диффузных аневризмах или при подготовке к операции. Полезным оно будет и для тех пациентов, кто в силу различных обстоятельств вынужден всю жизнь находиться в зависимости от лекарств.
Здесь на первый план выходит лечение травами, которые нормализуют и сердечный ритм, и давление, и общее состояние.
При слабости миокарда помогает отвар шиповника (на 2 ст. кипятка берут 1 ст.л. семян плодов шиповника). К готовому охлажденному отвару добавляют ложку меда. Принимают вкусное лекарство за полчаса до еды 3 раза в день по четверти стакана.
При тахикардии полезным окажется настой молодых побегов спаржи (3 ч.л. измельченного сырья заливают стаканом кипятка и настаивают 2 часа). Принимать снадобье нужно 3 раза в день по 2 ст.л. в течение месяца.
Нормализовать сердечный ритм поможет и настой цветов календулы (2 ч.л. сырья на 2 ст. кипятка, настаивать около часа), который нужно принимать 4 раза в день по полстакана.
Вместо синтетических диуретиков, помогающих снизить артериальное давление, можно применять привычные и вкусные продукты питания (по сезону): арбуз, дыня, огурец, тыква, свекла, петрушка. В зимнее время можно использовать мочегонные сборы трав и растений. Только прежде надо проконсультироваться с врачом, поскольку одновременный прием синтетических и натуральных диуретиков может привести к обезвоживанию организма.
В качестве растительных бета-адреноблокаторов народные целители используют такие травы, как арника горная, сушеница болотная, пустырник, мелиссу, чистец байкальский.
[27], [28], [29], [30], [31], [32], [33], [34]
Гомеопатия
Гомеопатия при аневризме сердца также показана в качестве дополнения к медикаментозному лечению, а значит возможности ее применения должны обсуждаться с лечащим в врачом. Гомеопатическое лечение помогает снять нежелательные симптомы и предотвратить некоторые осложнения болезни, но избавить от самой аневризмы оно не в силах.
В конце концов, гомеопатическое лечение, как и традиционное консервативное, может окончиться операцией по пластике или удалению аневризмы. Но с другой стороны, человек с ограниченными возможностями в плане хирургического вмешательства тоже имеет право на посильную помощь, которую ему может оказать гомеопатия. Благодаря ей пациент безопасно и надежно может нормализовать сердечный ритм, справиться с высоким давлением и предупредить образование тромбов.
Самым популярным гомеопатическим препаратом этого рода считается Arnica, которая действует и как тромболитик, и как бета-адреноблокатор.
Дополнительно в зависимости от ситуации и конституционных особенностей пациента могут быть назначены препараты: Calcarea fluorica, Carbo vegetabilis, Arsenicum album, Gloninum, Йодум, Игнация, Натриум Муриатикум, Рус токсикодендрон, Кратегус и др.
Подбор препаратов, а также назначение эффективной и безопасной дозировки нужно доверить опытному врачу-гомеопату и обязательно обсудить возможности их применения со своим лечащим врачом.
Источник

