Экг диагностика нарушений ритма и проводимости при инфаркте миокарда

Нарушения ритма и проводимости при инфаркте миокарда. Желудочковая экстрасистолия при инфаркте миокарда.
Аритмии – самое частое осложнение инфаркта миокарда (встречаются в 90-95% случаев) и самая частая причина смерти на догоспитальном этапе. Половина смертных исходов при инфаркте миокарда происходит в первые 2 часа, и 50% из них абсолютно внезапны.
Синусовая тахикардия – имеется синусовый ритм, но частота сердечных сокращений не превышает 100 в мин. У больных ИМ это обычная рефлекторная реакция на сердечную недостаточность и гипотензию. И хотя сама по себе синусовая тахикардия не представляет опасности, прогноз может быть относительно неблагоприятным.
Синусовая брадикардия – имеется синусовый ритм с частотой сердечных сокращений меньше 60. Часто осложняет течение инфаркта миокарда диафрагмальной области стенки сердца.
Эта форма брадикардии может стать причиной сердечной недостаточности, гипотензии, а также очагов эктопического возбуждения в миокарде желудочков.
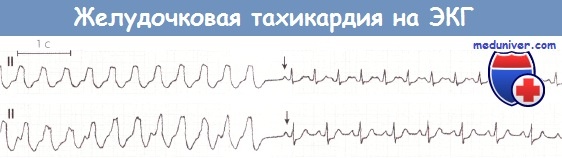
Желудочковая тахикардия после инфаркта миокарда (ИМ) передней локализации.
Начальная часть ЭКГ указывает на желудочковую тахикардию (частота сокращений желудочков 140 в минуту), которая после внутривенного введения аймалина (указано стрелкой вниз) внезапно перешла в синусовый ритм.
На нижней ЭКГ 2-й, 5-й, 8-й и 11-й комплексы сливные.
Желудочковая экстрасистолия при инфаркте миокарда
В настоящее время установлено, что сами по себе экстрасистолы безопасны (их даже называют «косметическими аритмиями»), не являются предвестниками фибрилляции желудочков. Поэтому лечение назначают только при очень частой, обычно групповой экстрасистолии, если они вызывают нарушения гемодинамики, или субъективно очень плохо переносятся. Эпизоды неустойчивой желудочковой тахикардии продолжительностью менее 30 сек, протекающие без нарушения гемодинамики, также требуют только наблюдения.
Устойчивая желудочковая тахикардия:
Без нарушения гемодинамики –
• назначение антиаритмических препаратов – кордарон, лидо-каин новокаинамид;
• кордарон – от 300 до 450 мг в/в, примерно за 20-30 мин. или 75-150 мг в течение 10-15 мин., затем 1мг/мин. в течение 6 часов, затем 0,5 мг/мин.;
• лидокаин – 1-1,5 мг/кг струйно, затем 20-50 мкг/кг/мин.;
• новокаинамид – 15 мг/кг в течение 20-30 мин., затем 1-4 мг/мин.
С нарушением гемодинамики
• Экстренная дефибрилляция несинхронизированным разрядом энергией 200-300 Дж, затем при неэффективности первого разряда – 300-360 Дж.
• Если три разряда неэффективны, вводят адреналин, 1 мг в/в или 10 мл раствора 1:10000 внутрисердечно, или амиодарон, 75150 мг в/в струйно, и повторяют дефибрилляцию (после введения каждого препарата – разряд).
Фибрилляция желудочков при инфаркте миокарда
Факторы риска – гипокалиемия (4,5 ммоль/л) и гипомагниемия (2 ммоль/л).
Первичная фибрилляция (не связанная с недостаточностью кровообращения) происходит в первые 4 часа в 60% случаев, 80% – в первые 12 часов. Эти данные служат предикторами для практикующего врача для готовности оказания помощи. Вторичная фибрилляция (после первых суток) в большинстве случаев возникает у больных с выраженным поражением миокарда, признаками сердечной недостаточности, нарушениями внутрижелудочковой проводимости. Единственным эффективным методом лечения фибрилляции желудочков является немедленное проведение электрической дефибрилляции.
В остром периоде инфаркта миокарда часто наблюдается фибрилляция (мерцание) предсердий – до 10-15%. Все остальные варианты наджелудочковых аритмий встречаются редко. Лечение стандартное.
Важное изменение в тактике лечения больных неосложненным инфарктом миокарда, происшедшее в последние годы, – отказ от профилактического применения лидокаина. Показано, что хотя в группе получавших препарат количество случаев первичной фибрилляции желудочков уменьшается, число смертельных исходов от всех причин имеет тенденцию к увеличению.
– Также рекомендуем “Нарушение проводимости при инфаркте миокарда. Тромбоэмболии при инфаркте миокарда. Синдром Дресслера.”
Оглавление темы “Неотложная помощь в при инфаркте миокарда.”:
1. Купирование ангинозного приступа. Неотложная помощь при болях в сердце.
2. Инфаркт миокарда. Пути развития инфаркта миокарда.
3. Клинические варианты инфаркта миокарда. Клиника инфаркта миокарда.
4. Церебральный вариант инфаркта миокарда. Безболевой вариант инфаркта миокарда. Аритмический, отечный вариант инфаркта миокарда.
5. Диагностика инфаркта миокарда. Резорбционно-некротический синдром инфаркта миокарда.
6. Осложнения инфаркта миокарда в остром периоде. Отек легких при инфаркте миокарда.
7. Кардиогенный шок. Гиповолемия при инфаркте миокарда.
8. Нарушения ритма и проводимости при инфаркте миокарда. Желудочковая экстрасистолия при инфаркте миокарда.
9. Нарушение проводимости при инфаркте миокарда. Тромбоэмболии при инфаркте миокарда. Синдром Дресслера.
10. Лечение инфаркта миокарда. Лечение болей при инфаркте миокарда.
Источник
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый – охватывает менее половины толщины стенки; крупноочаговый – больше ½; трансмуральный – поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
- Отсутствие зубца R в тех отведениях, где расположилась область инфаркта.

- Появление патологического зубца Q. Таковым он считается, когда его высота больше одной четвертой амплитуды R, а ширина свыше 0,03 секунды.

- Подъем сегмента ST над зоной повреждения сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных патологическому участку (дискордантные изменения). Рисунок к пунктам 3 и 4:

- Отрицательный зубец T над областью инфаркта.

Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор – прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Раньше выделяли четыре стадии ИМ:
- острейшая;
- острая;
- подострая;
- рубцевания.
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
| Стадия и ее длительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) |
|
| Острая (1-2 недели, максимум 3) |
|
| Подострая (от 2 недель до 1,5-2 месяцев) |
|
| Рубцевания |
|
К свойствам первых трех стадий относятся реципрокные изменения – при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой
Рис. 1. Острый коронарный синдром.

Рис. 2. Острый коронарный синдром-2.

Рис 3. Острый инфаркт миокарда.

Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ-отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – та же, что и ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – ЛЖ сбоку;
- V7, V8, V9 – ЛЖ сзади.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – сбоку и сзади;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | У V1 – V3:
|
| Верхушка сердца | У V4 и А по Небу:
|
| ЛЖ, передняя стенка |
|
| Переднебоковой |
|
| Высокие отделы переднебоковой стенки |
|
| Боковая стенка ЛЖ |
|
| Высоко расположенный ИМ боковой стенки слева |
|
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип ИМ) |
|
| Заднебоковой (нижнебоковой) |
|
| ПЖ |
|
| Предсердия |
|
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.

Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.

Рис. 8. ИМ передней стенки ЛЖ.

Рис. 9. Переднебоковой ИМ.

Рис. 10. Заднедиафрагмальный ИМ.

Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сердечные аритмии – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Сердце представляет собой мышечный орган, который работает по принципу насоса и обеспечивает постоянный ток крови по сосудам. Это необходимо для бесперебойной доставки крови, а вместе с ней кислорода и питательных веществ к каждой клеточке нашего тела.
Сердце обладает автоматизмом – способностью с определенной частотой генерировать импульсы, приводящие к возбуждению и сокращению сердечной мышцы (миокарда).
В норме отделы сердца сокращаются последовательно: вначале сокращаются правое и левое предсердия, потом – правый и левый желудочки. В правом предсердии расположен основной водитель ритма сердца – синусовый узел, который у здорового взрослого человека задает правильный ритм сердечных сокращений с частотой 60-80 ударов в минуту. Помимо синусового узла генерировать импульсы и задавать ритм могут другие участки миокарда. В норме они подавляются адекватной работой синусового узла и не вызывают аритмий.
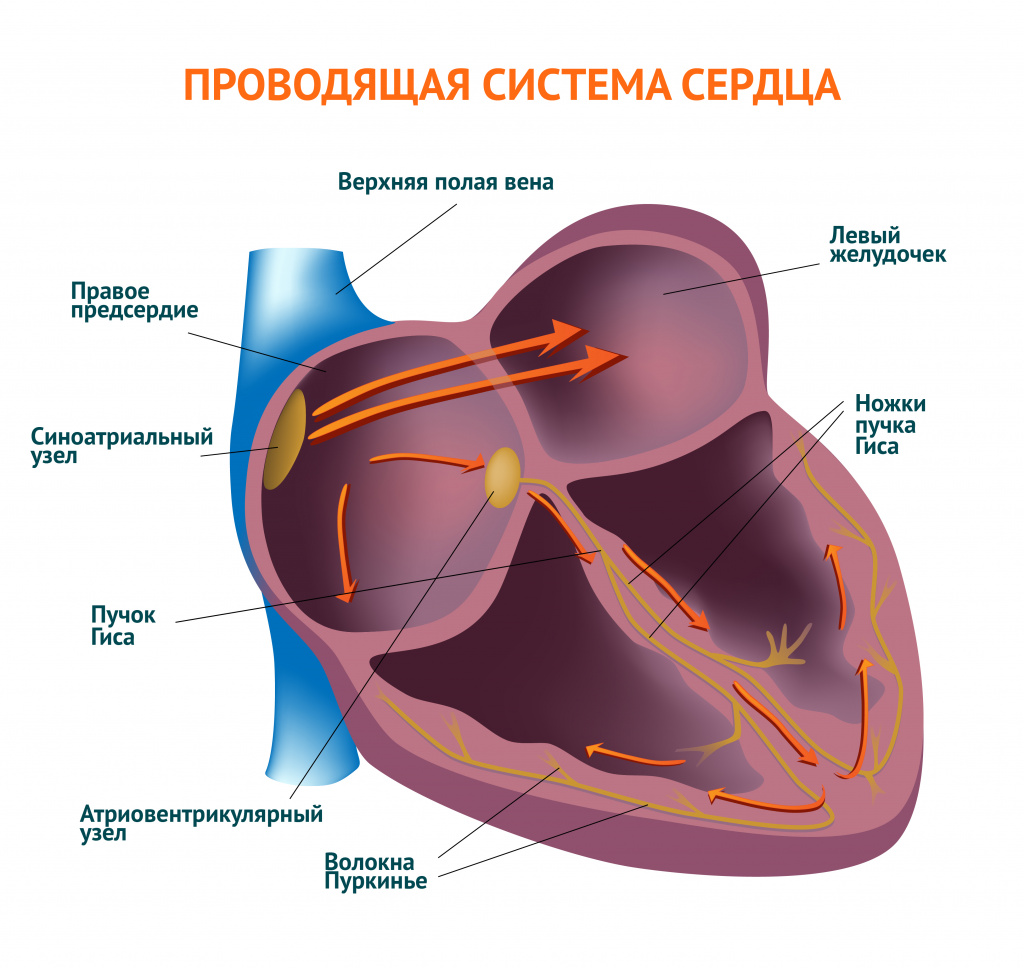
Также сердце обладает проводимостью, т. е. способностью к быстрому распространению возбуждения от водителя ритма по ткани миокарда, что необходимо для слаженной работы всех клеток сердечной мышцы. Ритмичные сокращения сердца являются одним из показателей его адекватной работы.
Сердечная аритмия – это состояние, характеризуемое нарушением ритма сердца, процесса формирования импульса (автоматизма) и его проведения. Причины аритмий разнообразны.
Некоторые из них могут считаться вариантом нормы в определенном возрасте. Однако большинство аритмий являются признаком того или иного повреждения сердца, поэтому они требуют пристального контроля со стороны врачей и соответствующего лечения.
Разновидности сердечных аритмий
Существует большое разнообразие аритмий, каждая из которых характеризуется своей частотой, источником ритма, а также влиянием на сократительную функцию сердца.
В зависимости от частоты сердечных сокращений (ЧСС) аритмии подразделяются на тахиаритмии (с увеличением ЧСС более 80-90 ударов в минуту) и брадиаритмии (со снижением ЧСС менее 60 ударов в минуту).
По расположению участка миокарда, выступающего аномальным источником ритма сердца, выделяют наджелудочковые (суправентрикулярные) аритмии, когда водитель ритма расположен в предсердиях или в атриовентрикулярном узле, и желудочковые аритмии, когда водитель ритма расположен в желудочках сердца.
Одна из основных классификаций сердечных аритмий основывается на непосредственной причине развития нарушений ритма – изменениях процессов автоматизма, возбудимости и проводимости миокарда. В зависимости от причины нарушения ритма сердца аритмии подразделяют на:
- аритмии вследствие нарушения генерации импульса: нарушение функционирования синусового узла (например, синусовая аритмия, синдром слабости синусового узла и др.);
- аритмии вследствие проявления или изменения автоматизма латентных водителей ритма (например, замещающие ритмы сердца);
- аритмии, обусловленные аномальной циркуляцией импульсов в ткани миокарда (например, экстрасистолия, мерцательная аритмия (фибрилляция предсердий), трепетание предсердий);
- нарушения проведения импульса по миокарду, которые в свою очередь подразделяются на:
- блокады: атриовентрикулярная блокада, блокада правой ножки пучка Гиса и др.;
- преждевременное возбуждение желудочков – прохождение импульса по дополнительным проводящим путям: синдром Вольфа-Паркинсона-Уайта (врожденная патология).
Отдельно выделяют дыхательную аритмию, которая в норме встречается у детей раннего возраста и заключается в учащении сердцебиения на вдохе и замедлении – на выдохе.
Возможные причины сердечных аритмий
Некоторые из причин нарушений ритма сердечных сокращений кроются непосредственно в структуре сердечной мышцы, другие же обусловлены воздействием на сердце извне.
К сердечным причинам аритмий относятся отклонения в строении сердца (например, врожденные и приобретенные пороки сердца), последствия перенесенного инфаркта миокарда, воспалительные изменения тканей сердца (кардиты), опухоли сердца, кардиомиопатии (изменения нормальной ткани миокарда) и т. д. К изменениям в структуре миокарда могут привести длительно текущие заболевания эндокринной системы, артериальная гипертензия, алкоголизм и др.
К внесердечным причинам условно относят те состояния, которые вызывают нарушения ритма, не внося структурных изменений в ткани сердца. К таким причинам можно отнести нарушение иннервации сердца, колебание баланса электролитов (калия, магния, кальция) при поражении почек, надпочечников, паращитовидных желез, при длительной диарее или рвоте, при интоксикациях, в т. ч. лекарственными средствами, другие изменения процессов метаболизма.
К наиболее частым причинам развития нарушений сердечного ритма у взрослого человека относят такие патологии, как:
- ишемическая болезнь сердца (ИБС) – заболевание, в основе которого лежит недостаточное кровоснабжение сердечной мышцы, в результате чего возникает кислородное голодание сердца;
- перенесенный инфаркт миокарда как частое проявление ИБС;
- длительно текущая артериальная гипертензия – заболевание, характеризуемое стойким повышением артериального давления;
- гипертрофическая, рестриктивная, дилатационная, в т. ч. алкогольная кардиомиопатия, аритмогенная дисплазия правого желудочка – патологические состояния, в основе которых лежит изменение структуры миокарда с нарушением его основных функций;
- пороки сердца (например, митральный стеноз, аортальная недостаточность);
- врожденные пороки сердца (анатомические дефекты сердца), проявляющиеся многочисленными симптомами, в т. ч. аритмией, с детского возраста;
- врожденные аномалии проводящей системы сердца (например, наличие дополнительного пучка (пучок Кента) при синдроме Вольфа-Паркинсона-Уайта);
- инфекционное или иммуновоспалительное поражение миокарда (кардиты, миокардиты);
- острые и хронические заболевания почек, приводящие к нарушению электролитного баланса, перестройке ткани миокарда: хроническая болезнь почек вследствие гломерулонефрита, пиелонефрита и пр., острое почечное повреждение;
- заболевания щитовидной железы: гипотиреоз, гипертиреоз, нарушение функции надпочечников и др.;
- новообразования сердца и других органов.
К каким врачам обращаться?
Как правило, впервые аритмии диагностирует
терапевт
или
педиатр
во время диспансеризации или при обращении пациента с конкретными жалобами. Отклонения в ритме сердца требуют консультации
кардиолога
для уточнения вида аритмии и проведения общего исследования сердечно-сосудистой системы.
В случае если причина изменения ритма кроется не в сердце, пациент может быть направлен к другим специалистам, таким как
эндокринолог
,
невролог
, нефролог. Если заподозрено поражение сердца в связи с наличием ревматических заболеваний, пациента наблюдает ревматолог.
Диагностика и обследования
Врач может заподозрить аритмии, когда пациент жалуется на перебои в работе сердца, чувство «замирания» сердца, обмороки, одышку. Врач выясняет основные моменты развития аритмии, оценивает состояние сердечно-сосудистой системы: выслушивает сердце, прощупывает пульс, измеряет артериальное давление и т. д. По данным клинического осмотра врач предполагает поражение той или иной системы и назначает дополнительные лабораторно-инструментальные обследования:
- электрокардиографию, (ЭКГ) в 12 отведениях;
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
- функциональную ЭКГ-пробу с физической нагрузкой (например, на беговой дорожке или на велотренажере);
- чреспищеводную ЭКГ – разновидность ЭКГ, при которой один из электродов размещается внутри пищевода;
- суточное мониторирование ЭКГ по Холтеру, позволяет зафиксировать те изменения ритма, которые не были обнаружены при проведении обычной ЭКГ в кабинете врача;
- эхокардиографию, (УЗИ сердца) для выявления структурных изменений сердца;
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
- электрофизиологическое исследование сердца – метод, применяемый при трудностях в диагностике аритмий, а также перед проведением хирургического лечения аритмий;
- исследование концентрации основных электролитов в крови;
Калий (К+, Potassium), Натрий (Na+, Sodium), Хлор (Сl-, Chloride)
Синонимы: Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; lytes; Sodium, Potassium, Chloride; Na/K/Cl; CMP, BMP.
Краткая характеристика определяемых веществ (Калий, Натрий, Хлор)
Калий (К+) – основной катион внутриклеточной жидкости.
Калий (К+) …
420 руб
- исследование уровня гормонов в крови для исключения эндокринных заболеваний как причины сердечных аритмий: адренокортикотропного гормона, тиреотропного гормона, тироксина, трийодтиронина и др.
Тироксин свободный (Т4 свободный, Free Thyroxine, FT4)
Синонимы: Свободный Т4, свободный тетрайодтиронин, св.Т4. Free Thyroxine, Free T4., 4iodthyronin, tetraiodtironin
Краткая характеристика определяемого вещества Тироксин свободный
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). Яв…
560 руб
Трийодтиронин свободный (Т3 свободный, Free Triiodthyronine, FT3)
Гормон щитовидной железы, стимулирует обмен и поглощение кислорода тканями (активнее Т4).
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). В периферических тканях образуется при дейодировании Т4. Свободный Т3 является активной частью общего Т3, сос…
565 руб
Лечение
Лечение нарушений сердечного ритма так же разнообразно, как разнообразны причины развития аритмий. В случае обнаружения внесердечных причин последние подлежат обязательной коррекции. Например, лечение гипертиреоза (повышение концентрации гормонов тироксина и трийодтиронина), как причины аритмии, сводится в первую очередь к нормализации уровня гормонов щитовидной железы.
В случае истинно сердечных причин аритмий применимы разные терапевтические направления.
Наиболее распространенный метод лечения – медикаментозный, при котором пациенту назначают лекарственные препараты, способствующие восстановлению синусового ритма или замедлению частоты сердечных сокращений.
При помощи медикаментов также корректируют свертываемость крови, чтобы поддерживать нормальный кровоток по сосудам.
Другое направление лечения аритмий – хирургическое. Оно заключается в установке электрокардиостимулятора (аппарата, искусственно задающего правильный ритм сердцу) или в радиочастотной аблации (разрушении) патологического источника ритма.
Острые нарушения сердечного ритма, приводящие к изменениям сократимости сердца и угрожающие жизни пациента, подлежат дефибрилляции или кардиоверсии в рамках проведения сердечно-легочной реанимации.
Что делать при развитии сердечной аритмии?
При нарушении работы сердца следует обратиться к врачу, особенно если вы впервые столкнулись с этой проблемой. Лечение аритмии подбирается строго в соответствии с ее разновидностью. Самостоятельный прием препаратов без назначения врача недопустим!
Не следует подвергать себя повышенной физической или эмоциональной нагрузке, если вы обнаружили у себя перебои в работе сердца.
Если нарушения ритма сопровождаются острой слабостью, головокружением, потемнением в глазах, тошнотой, болями за грудиной, иными симптомами, нужно вызвать бригаду скорой помощи для проведения экстренной терапии.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Потеря массы тела
Неожиданное снижение массы тела – мечта многих людей в современном мире. Но всегда ли стоит радоваться похудению без видимой причины? Быстрая потеря килограммов, по результатам исследований, является тревожным признаком.
Частое мочеиспускание
Частое мочеиспускание: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Тремор рук
Тремор рук: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Артериальная гипертония
Артериальная гипертония – это стойкое повышение систолического (верхнего) артериального и/или диастолического (нижнего). Артериальная гипертония разделяется по степеням в зависимости от максимальных значений, полученных при измерении давления. В зависимости от стадии и степени болезни назначается медикаментозная терапия.
Депрессия
Депрессия – одно из самых распространенных психических расстройств.
Источник
