Эхокардиография при инфарктах миокарда
Эхокардиография при остром инфаркте миокарда. Механические осложнения инфаркта миокарда
ЭхоКГ при остром инфаркте миокарда позволяет: (а) подтвердить или исключить ОИМ у больных с продолжительным болевым синдромом в груди и отсутствием диагностических ЭКГ-критериев; (б) оценить размер пораженного миокарда исходно и конечный размер ИМ после реперфузионной терапии; (в) выявить пациентов с нестабильной гемодинамикой и осложнениями ИМ; (г) оценить жизнеспособность миокарда; (л) определить степень риска.
Анализ нарушений локальной сократимости в В-режиме полезен даже при ИМ с подъемом сегмента ST. У этих пациентов присутствует акинезия или дискинезия миокарда. После эффективной реперфузии в лечение соответствующего времени сократительная способность миокарда улучшается. Восстановление сократимости происходит в течение 24-48 ч и продолжается в течение нескольких дней и даже месяцев, поэтому двухмерная ЭхоКГ в динамике полезна для определения реперфузированных сегментов или расширения зоны ИМ.
Стойкая акинезия не всегда свидетельствует о недостаточной реперфузии. Для установления жизнеспособности акинетичного миокарда целесообразна ЭхоКГ, а также визуализация деформации после введения низких доз добутамина, контраста.
У больных после коронарной ангиопластики систолическая деформация была снижена, а постсистолическая — повышена, но отставала во время преходящей ишемии. Расслабление ишемизированных миокардиальных сегментов нарушается, и, следовательно, физиологические ранние диастолические истончение и удлинение замещаются постсистолическими утолщением и укорочением, поэтому локальную деформацию миокарла и ее скорость можно использовать как маркер острой ишемии.
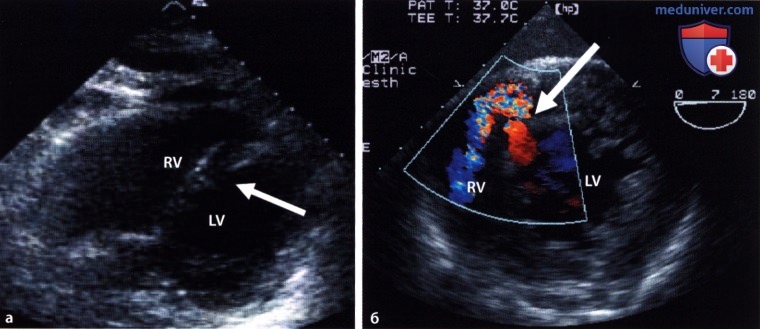
С появлением эффективной реперфузионной терапии, проводимой во время ОИМ, частота распространения осложнений механического генеза снизилась, а также изменилось время их развития. Однако, поскольку осложнения могут угрожать жизни, достоверное определение времени связанных с инфарктом осложнений очень важно для оптимального ведения пациентов. Двухмерная ЭхоКГ и ДЭхоКГ с цветовым допплеровским картированием должны стать первыми методами исследования при подозрении на механические осложнения или у больных с нестабильной гемодинамикой.
Важным инструментом в самых сложных клинических ситуациях (в отделениях интенсивной терапии, у интубированных и послеоперационных больных, реанимированных после клинической смерти больных, тех, у кого по определенным причинам невозможна ТТЭхоКГ) стала ЧНЭхоКГ. При нормальной систолической функции у тяжелых и гемодинамически нестабильных больных следует подозревать механическое осложнение.
– Также рекомендуем “Появление систолического шума при инфаркте миокарда. Разрыв межжелудочковой перегородки, папиллярных мышц”
Оглавление темы “Эхокардиография при сердечной недостаточности и ишемической болезни сердца”:
1. Оценка диастолической функции. Оценка по ЭхоКГ диастолической функции сердца
2. Классификация диастолической дисфункции сердца. Нормальный тип диастолического наполнения
3. Легкая диастолическая дисфункция – 1-й степени. Умеренная диастолическая дисфункция – 2-й степени
4. Тяжелая диастолическая дисфункция – 3-й степени. Рестриктивное наполнение желудочка
5. Применение оценки диастолической функции. Значение ЭхоКГ диастолической функции миокарда
6. Эхокардиография при сердечной недостаточности. Объем левого желудочка
7. Эхокардиография при ишемической болезни сердца. Суммарный индекс подвижности стенок (WMSI)
8. Эхокардиография при остром инфаркте миокарда. Механические осложнения инфаркта миокарда
9. Появление систолического шума при инфаркте миокарда. Разрыв межжелудочковой перегородки, папиллярных мышц
10. Разрыв свободной стенки сердца – псевдоаневризма. Истинная аневризма и тромбоз левого желудочка
Источник
Эхокардиография при инфаркте миокарда. Диагностика осложнений инфаркта миокарда
Даже если при эхокардиографии удаётся обнаружить снижение регионарной сократимости левого желудочка, то оно может быть связано со “старым”, а не “свежим” инфарктом. К тому же, нарушение регионарной сократимости левого желудочка может наблюдаться при нестабильной стенокардии или при наличии так называемого миокарда в состоянии спячки на фоне хронически сниженного миокардиального кровотока без развития инфаркта миокарда.
Подтверждение диагноза ишемической болезни сердца (нарушение сократимости левого и/или правого желудочков)
Определение обширности поражения сердечной мышцы (прогноз, отбор больных для более “агрессивного55 лечения, в частности ангиопластики) Дифференциальная диагностика болевого синдрома в грудной клетке
• инфаркт миокарда
• расслаивающая аневризма аорты
• перикардит
• тромбоэмболия лёгочной артерии

Дифференциальная диагностика причин нарушения гемодинамики (гиповолемия, тампонада сердца, обширное поражение левого и, возможно, правого желудочка, разрыв сердца, разрыв межжелудочковой перегородки и т. д.) Диагностика ряда осложнений инфаркта миокарда
• аневризмы сердца
• псевдоаневризмы
• разрыва папиллярной мышцы (острой митральной недостаточности)
• разрыва межжелудочковой перегородки
• перикардита (возможность проведения перикардирцентеза под эхокардиографическим контролем)
• пристеночного тромба
Определение прогноза перед выпиской больного из стационара (либо на амбулаторном этапе реабилитации). Изучение процессов патологического ремоделирования (“перестройки”) левого желудочка (при наблюдении в динамике).
У больных с нестабильной гемодинамикой при подозрении на расслаивающую аневризму аорты, а также при плохом качестве изображения при трансторакальном сканировании предпочтительно проведение чреспищеводнои эхокардиографии (М. D. Cheitlin et al., 1997).
Диагностика нарушений регионарной сократимости — изюминка эхокардиографии. В исследовательских целях стенки левого желудочка делят на сегменты обычно от 12 до 16 сегментов). В частности, рекомендуемая Американским эхокардиографическим обществом схема предполагает разделение стенок левого желудочка на 16 сегментов (N. В. Schiller et al., 1989). На рисунке показан пример такого разделения миокарда левого желудочка на сегменты с использованием па-растернального (длинно- и короткоосевая проекции) и верхушечного (четырёх- и двухкамерная проекции) доступов. Для объективизации (полуколичественной оценки) сократимости миокарда левого желудочка движение его стенки в каждом из сегментов оценивают по специальной шкале. Например, норма — 1, гипокинез — 2, акинез — 3, дискинез — 4. Иногда выделяют также аневризматическое выпячивание — 5. Полученную сумму делят на число сегментов и получают усреднённый индекс сократимости стенок левого желудочка (В. А. Бобров и др., 1997). При нормальной сократимости во всех 16 сегментах левого желудочка усреднённый индекс его сократимости равняется единице (16:16=1).
– Также рекомендуем “Значение эхокардиографии. Практическая ценность эхокардиографии при инфаркте миокарда”
Оглавление темы “Диагностика и тактика при инфаркте миокарда”:
1. Тромбоз межжелудочковой ветви левой коронарной артерии. Инфаркт при тромбозе межжелудочковой ветви
2. Инфаркт при тромбозе левой огибающей артерии. Инфаркт при тромбозе правой коронарной артерии
3. Эхокардиография при инфаркте миокарда. Диагностика осложнений инфаркта миокарда
4. Значение эхокардиографии. Практическая ценность эхокардиографии при инфаркте миокарда
5. Эхокардиография при инфаркте правого желудочка. Значение эхокардиографии при патологии правого желудочка
6. Дифференциация инфаркта миокарда. Особенности инфаркта миокарда
7. Сердечно-легочная реанимация. Пути развития отечественной сердечно-легочной реанимации
8. Как проводить сердечно-легочную реанимацию? Техника сердечно-легочной реанимации
9. Отказ от искусственного дыхания при реанимации. Дефибрилляция сердца
10. Лечение инфаркта миокарда. Этапы терапии инфаркта миокарда
Источник
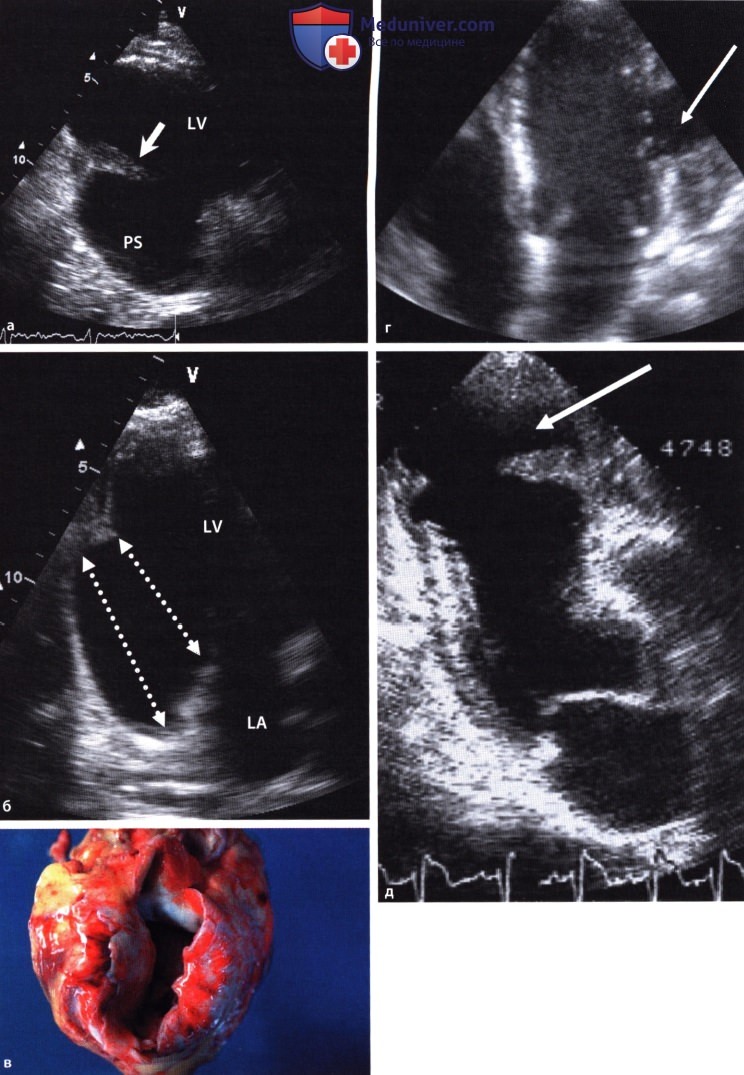
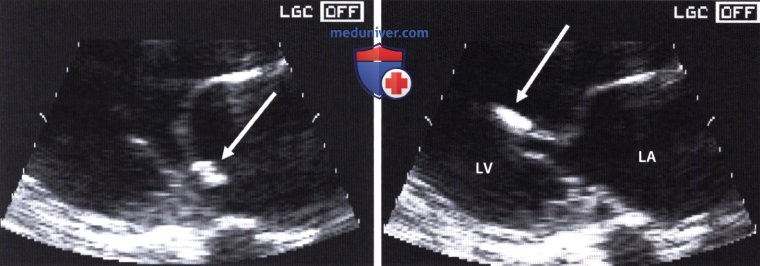
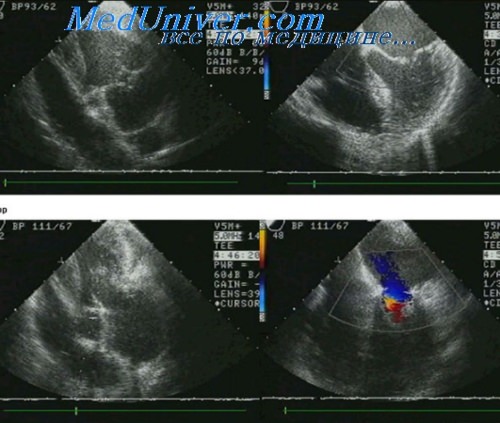
ЭхоКГ разрыва миокарда как осложнения инфарктаа) Разрыв стенки желудочка или дефект межжелудочковой перегородки. Эти тяжелые осложнения вызываются полным разрывом миокарда левого желудочка: в первом случае повреждается свободная стенка, во втором – мышца межжелудочковой перегородки. Как правило, это происходит не в острейшем периоде, а через несколько дней после развития инфаркта. Прорыв стенки в перикард приводит в большинстве случаев к летальной тампонаде сердца, если только листки перикарда не склеиваются с формированием псевдоаневризмы. На эхокардиограмме даже в реанимационных условиях можно обнаружить выпот в перикарде, например, из субкостального доступа. Как правило, объем выпота не очень большой. В случае развития дефекта межжелудочковой перегородки следует при помощи цветового допплера тщательно исследовать апикальную часть перегородки. В правом желудочке, как правило, достаточно легко (главным образом, из апикального и субкосталыюго доступа) выявить турбулентную струю, а степень трикуспидальной регургитации позволяет оценить повышение давления в правом желудочке. В остром периоде правый желудочек имеет нормальные размеры или дилагирован незначительно.
Видео. Ишемический дефект межжелудочковой перегородки после инфаркта миокарда. Видео. Трансгастральная ЭхоКГ вдоль короткой оси на уровне дефекта межжелудочковой перегородки. Отчетливо видно разрыхление миокарда вокруг дефекта. Видео. Дефект межжелудочковой перегородки после инфаркта миокарда задней стенки левого желудочка (подострая фаза) у 60-летнего больного. Чреспищеводная ЭхоКГ вдоль короткой оси сердца (трансгастральная позиция датчика). Крупный дефект нижневерхушечной части межжелудочковой перегородки. Видео. Тот же больной, что и на видео выше. Чреспищеводная ЭхоКГ вдоль короткой оси сердца (трансгастральная позиция датчика; цветовое допплеровское картирование). Признаки сброса крови из левых отделов сердца в правые на уровне желудочков. Видео. Тот же больной, что и на видео выше. Чреспищеводная ЭхоКГ вдоль короткой оси сердца (трансгастральная позиция датчика). Дефект межжелудочковой перегородки, образовавшийся в результате инфаркта, после закрытия с помощью окклюдера Амплаца (24 мм). б) Псевдоаневризма. Так обозначается прикрытый склеившимися листками перикарда разрыв свободной стенки левого желудочка, как правило, вследствие инфаркта, но иногда он возникает при травме или даже септическом воспалении. В обширном литературном обзоре, охватившем 290 случаев, псевдоаневризма чаще всего (43%) располагалась в области задней стенки. Критериями отличия от истинной аневризмы являются: – узкая горловина (в упомянутом исследовании в 82% случаев отношение диаметра горловины аневризмы к ее наибольшему диаметру составило <50%) с более острым углом и более резкими изломами контура, чем у истинной аневризмы, а также – систолический входящий поток и раннедиастолический выходящий поток крови в области аневризмы, обнаруживаемый в режимах импульсной и цветовой допплерографии. Видео. Ложная аневризма задненижней стенки левого желудочка после инфаркта миокарда (подтвержденная во время операции). Модифицированная парастернальная продольная проекция. Видео. Тот же больной, что и на видео выше. ЭхоКГ вдоль короткой оси сердца из парастернальной позиции датчика. В полости аневризмы на 6 часах виден плоский пристеночный тромб. Но на основании собственного опыта следует сказать, что псевдоаневризма не всегда соответствует описанному «идеальному типу» с узкой горловиной и отчетливыми входящим и выходящим потоками (словно появляется дополнительная камера сердца). На тему острой митральной недостаточности в результате разрыва папиллярной мышцы см. рисунки и видео ниже.
Видео. Недостаточность митрального клапана, связанная с «молотящей» створкой митрального клапана после инфаркта миокарда, у 60-летнего больного. Чреспищеводная ЭхоКГ в плоскости двух камер сердца: частичный отрыв передней створки митрального клапана. Видео. Тот же больной, что и на видео выше. Чреспищеводная ЭхоКГ (цветовое допплеровское картирование). Эксцентричная струя тяжелой митральной регургитации, направляющаяся вдоль боковой стенки предсердия до устья легочной вены. – Также рекомендуем “ЭхоКГ хронический ИБС и ремоделирования после инфаркта миокарда” Редактор: Искандер Милевски. Дата публикации: 26.12.2019 |
Источник
При возникновении инфаркта важно не потерять время и как можно быстрее приступить к лечению, чтобы минимизировать степень повреждения сердечной мышцы. Для этого необходимо провести диагностику. Один из эффективных методов – эхокардиография. Она способна определить наличие нарушений миокарда в реальном времени.
Суть процедуры – эхокардиографии
Метод исследования ЭхоКГ дает возможность получить ценную информацию для определения более точного диагноза и состояния больного, которая не выявляется при диагностике ЭКГ. Такое исследование позволяет получить точные данные о состояние сердца, в частности, выявить морфофункциональные особенности после перенесения сердечного приступа:
- подтвердить или опровергнуть наличие острого инфаркта миокарда (ИМ) у пациентов, испытывающих длительный болевой синдром;
- установить точный размер и границы патологии пораженного участка (очаг некроза) сердечной мышцы в исходный момент приступа и после проведения реперфузионной терапии;
- определить уровень гемодинамики, в частности, нестабильный, а также установить наличие осложнений после ИМ;
- дать оценку работоспособности мышцы сердца;
- дать ответ, существует ли риск для жизни и в какой степени;
- определить с высокой точностью уровень давления в сосудах, диагностировать легочную гипертензию;
- выявить патологию перикарда, в частности, наполненность жидкостью его полости.

Эхокардиография относится к неинвазивным безболезненным процедурам, при этом информативность полученных данных достаточно велика. Такое исследование не требует от пациента специальной подготовки.
Во время прохождения исследования, которое длится всего полчаса, больной чувствует себя спокойно и комфортно. За этот короткий период врач способен установить точный диагноз нарушений в работе сердца.
На поверхность грудной клетки в области сердца наносится специальный гель. Врач прикасается к телу пациента датчиком, который способен визуализировать изображение сердца на экране монитора, на котором отображается работа клапана, уровень кровотока, состояние стенок сердца, хорды, межжелудочковых и межпредсердных перегородок. Результаты фиксируются и с помощью специальной программы выдаются на бумажный носитель. Кардиолог расшифровывает полученные данные и устанавливает точный диагноз. Далее больной направляется на лечение или, судя по результатам, на дополнительное медицинское обследование.
Метод ЭхоКГ отличается высокой эффективностью и простотой, что позволяет за несколько минут установить точный диагноз.
Наглядная информация в этом видеоролике демонстрирует все преимущества диагностического метода эхокардиографии.
Показания и противопоказания процедуры ЭхоКГ
Более всего подвержены возникновению сердечных приступов люди в возрасте старше 45 лет. В группу риска входят и больные с диагнозами атеросклероза, артериальной гипертензии, наследственной предрасположенности. Люди, увлекающиеся вредными привычками, страдающие ожирением, также дополняют список тех, кому рекомендуется пройти эхокардиографию.
Основными показаниями для проведения данного вида обследования являются:
- подозрение на наличие сердечных пороков;
- сердечные шумы;
- лихорадка неопределенной этиологии;
- отклонения показаний ЭКГ;
- сбои артериального давления;
- чрезмерные физические нагрузки (спорт, тяжелая работа);
- предположение наличия аневризмы аорты.
Рассматриваемый способ обследования широко применяется для диагностики:
- приобретенных и врожденных пороков сердца;
- эндокардита инфекционного;
- осложнений после перенесенного ИМ;
- гипертонии;
- наличия заболеваний перикарда и аорты;
- опухолей сердца и тромбов.
При остром инфаркте миокарда этот метод обязателен, так как он позволит установить все характеристики течения приступа за короткий период, что даст возможность как можно скорее приступить к лечению. ЭхоКГ при остром ИМ даст точную информацию:
- о нарушении целостности структуры сердца;
- наличии разрыва хорды, папиллярной мышцы, межжелудочковой перегородки;
- сформирована ли аневризма левого желудочка (ЛЖ) и пр.
Ввиду того, что рассматриваемый вид обследования не только безболезненный, но и абсолютно безопасен, его применение не имеет противопоказаний и, тем более, побочных эффектов, а также не вызывает осложнений в состоянии здоровья пациента.
Использование эхокардиограммы допускается даже беременным, детям и ослабленным пациентам. Вы можете пройти такое обследование как по направлению лечащего кардиолога, так и по своей инициативе с целью упреждения инфаркта и других патологий сердца.
В этом видео представлена информация о проведении ЭхоКГ у ребенка: как и когда используют методику, а также какие показатели можно получить с ее помощью.
Режимы эхокардиографии
Специальная установка медицинского ультразвукового диагностирования в области сердца работает в трех режимах:
- Одномерное изображение (М-режим).
- Двухмерное (В-режим).
- Доплер.
В первом случае (М-режим) можно измерить параметры сердечных камер и стенок, уточнить массу левого желудочка.
Второй В-режим может продемонстрировать реальную работу сердца, его строение, измерить толщину сердечных стенок и объем левого желудочка. Чтобы узнать ударный объем левого желудочка, можно определить диаметр тракта ЛЖ и уточнить состояние его систолической функции.
На основании данных этого метода проводится аналитика нарушений локальной сократимости. Если у пациента инфаркт миокарда с подъемом сегмента ST, у него наблюдается дискинезия или акинезия сердечной мышцы. Ему показана эффективная реперфузия, в результате которой восстанавливается нормальная сократимость уже через 1-2 суток.
Третий режим позволяет получить сигнал сердечных стенок, створок клапана, движения эритроцитов. Как только изменяется частота движения (нарушается обычный ритм), ультразвуковой сигнал реагирует и выдает наличие сдвига. Таким образом, можно получить разницу между частотой отраженного сигнала от эритроцитов и частотой сигнала основного датчика. Уровень сдвига зависит от того, насколько скорость движения эритроцитов превосходит частоту ультразвукового сигнала. Эти данные дают возможность просчитать скорость кровотока и его направленность.
Доплерография разделяется на три вида:
- Импульсивный доплер представляет серию импульсов для получения информации о скорости кровотока в определенной части сердца.
- Постоянноволновой с применением двух кристаллов, которые взаимодействуют по принципу «посыл и прием сигнала». Этот метод позволяет исследовать движение кровотока по направлению всего ультразвукового луча.
- Цветное картирование – уникальное изобретение, при котором возможно осуществить пространственное изображение. Каждая точка исследуемого сектора имеет определенный цвет, а его оттенок зависит от направления и скорости эритроцитов. Синий цвет показывает движение по направлению от датчика, красный – к датчику.
Такой аппарат помогает определить направление с максимальной точностью. А также может определять уровень турбулентности и среднюю скорость движения. Например, более светлые оттенки цветов свидетельствуют о более высокой скорости эритроцитов. При выходе за предельный уровень (Найквиста) искажается спектр, и цвета резко меняются на противоположные.
Этот метод хорош тем, что можно за короткое время сориентироваться и определить скорость кровотока. К недостаткам этого способа относится слишком короткая временная возможность определения изменений скорости и невозможность точного ее измерения. Этот метод целесообразно использовать при диагностике состояния больного с протезированными клапанами или врожденным пороком сердца.
Прибор выдает доктору необходимые данные, и тот может сравнить их с показателями скорости кровотока, которые считаются нормой. Для взрослых они допустимы в пределах 0,6-1,3 м/с на митральном клапане, 0,3-0,7 м/с – на трикуспидальном клапане, 0,6-0,9 м/с – на клапане легочной артерии, в аорте – 1,0-1,7 м/с и тракте ЛЖ – 0,7-1,1 м/с.

Нормативы при использовании ЭхоКГ
Врач получает необходимую информацию после проведения эхокардиографии, на основе которой определяет наличие патологии, руководствуясь следующими нормативами (в мм):
- диаметр аорты (от створок аортального клапана) – 20-38;
- раскрытие аортального клапана – 15-27;
- диастолический (конечный) диаметр левого желудочка – 37-56;
- систолический – 26-37;
- межжелудочковая перегородка в диастолу толщиной – 7-12;
- задняя стенка левого желудочка толщиной 7-11;
- масса сердечной мышцы левого желудочка – не менее 125 г/кв. м для мужчин и не менее 110 г/кв. м для женщин.
В результате расшифровки полученной информации врач выносит решение о состоянии больного с максимальной достоверностью.
Миокард делится на 17 сегментов, в каждом из них происходит сократимость, которую определяют по шкале 5-ти степеней:
- 1 – нормальная;
- 2 – сниженная (гипокинез);
- 3 – отсутствие сократимости (акинез);
- 4 – обратное движение в систолу (дискинез);
- 5 – выбухание в систолу (аневризма).
Врач исследует сердце больного по методу эхокардиографии, чтобы определить сократимость в соответствии с уровнем ФВ. Если он ниже 35%, диагностируется сердечная недостаточность, и констатируется состояние больного высокого уровня тяжести.
Рекомендуется проходить ЭхоКГ в момент обострения болезни (острый период сердечного приступа) и через несколько дней. Это позволяет путем аналитики (сопоставления данных) определить степень патологии и установить прогнозы о состоянии больного на ближайшее будущее.
Патология сердечной деятельности, в частности, инфаркт миокарда влечет за собой огромную опасность для жизни пациента. Очень важно не упустить время и правильно диагностировать болезнь. Для этого применение эхокардиографии неоценимо. Эффективность этого метода подтверждается высокой точностью определения состояния нарушений в работе сердца.
Источник