Эхо при сердечной недостаточности
Всем больным с СН показана ЭхоКГ. Для точной диагностики она должна включать следующее.
– Оценка систолической и диастолической функций ЛЖ, включая давление наполнения. Последнее особенно важно у больных с сохранной ФВ, у которых диагноз СН менее очевиден, чем у пациентов со сниженной ФВ. Также необходимы оценка функций ПЖ и определение систолического давления в нем.
– Выявление сопутствующей клапанной патологии, особенно митральной регургитации. Ее обнаруживают почти всегда при выраженной дилатации ЛЖ, но необходимо отличать функциональную митральную регургитацию от первичной, ставшей причиной ЛЖ-недостаточности.
– Выявление кардиомиопатии, миокардита или констриктивного перикардита. ЭхоКГ также играет важнейшую роль в отборе кандидатов на вмешательства, которые могут обратить течение, улучшить состояние или прогноз при СН. Наиболее важны следующие моменты.
– Определение ФВ для отбора кандидатов на ИКД (ФВ ‹35%).
– Выявление гибернирующего миокарда, имеющего потенциальную возможность улучшения функций после реваскуляризации. Гибернирующий, то есть патологически функционирующий, но жизнеспособный миокард, может быть выявлен при стресс-ЭхоКГ с физической нагрузкой или добутамином. Выявление гибернирующего миокарда – предиктор увеличения ФВ и улучшения прогноза после реваскуляризации.
– Отбор кандидатов на РСТ. В настоящее время не доказано, что отбор таких кандидатов по ЭхоКГ-критериям позволяет четко дифференцировать пациентов, которые ответят и не ответят на нее. Тем не менее продолжается разработка критериев диссинхронии ЛЖ, позволяющих выявлять подходящих кандидатов, а следующие параметры имеют, по крайней мере, умеренное прогностическое значение (рис. 1 и 2):
- межжелудочковая задержка, которую определяют как временную разность между началом выброса ЛЖ и началом выброса ПЖ (измеряют при импульсном допплеровском исследовании кровотока на ПК и АК); значимой считают задержку >40 мс;
- временная разность достижения максимальной систолической продольной скорости движения миокарда (“время до пика”) базальными или срединными сегментами МЖП и боковой стенки ЛЖ (прогностическое значение имеет задержка >65 мс);
- временная разность достижения максимальной систолической продольной, радиальной или циркумферентной деформации различными сегментами ЛЖ;
- временная разность максимального сокращения сегментов ЛЖ, определенного при 3D-исследовании.
Рис. 1. Оценка межжелудочковой диссинхронии у больных с СН – кандидатов на РСТ. Время начала выброса ПЖ и ЛЖ определяют по ЭКГ (например, от начала комплекса QRS). Разница между этими показателями – признак межжелудочковой диссинхронии, а разницу >40 мс считают предиктором эффективности РСТ.
Рис. 2. Оценка внутрижелудочковой диссинхронии по кривым тканевой допплерографии у больных с СН – кандидатов на РСТ. Время достижения пиковой систолической тканевой скорости (Ts) измеряют при импульсной тканевой допплерографии или цветной тканевой допплерографии с большой частотой кадров (показано на рисунке), оно соответствует интервалу от начала комплекса QRS до положительного пика скорости в период изгнания (ПИ). Разница во времени достижения пиковой систолической скорости между базальными и срединными сегментами МЖП и боковой стенки >65 мс служит широко используемым критерием значимой внутрижелудочковой диссинхронии.
Frank A. Flachskampf, Jens-Uwe Voigt и Werner G. Daniel
Эхокардиография
Опубликовал Константин Моканов
Источник
9 сентября 20161344,8 тыс.
Содержание
- Медицинские показания
- Нормальные значения для клапанов
- Нормативы главного органа
- Комплексная диагностика
- Исследование у детей
- Преимущества методики
Расшифровка результатов узи сердца – важная составляющая всего диагностического комплекса. В кардиологической практике данное обследование – эхокардиография, применяемая для выявления, подтверждения различных сбоев в функционировании сердца (функциональных, морфологических). С помощью такого метода стало возможным находить структурные аномалии сердечной системы человека.
Медицинские показания
Эхокардиография – распространенный метод исследования, имеющий множество преимуществ:
- совершенно неинвазивный;
- высокоинформативный;
- безопасный;
- не противопоказан новорожденным, беременным;
- не требует особой подготовки;
- может проводится в любое время суток;
- недорогая стоимость процедуры;
- высокая скорость выполнения (до 10 минут);
- многократное повторение исследования (в отличие от рентгенологического обследования);
- наличие диагностических устройств на периферии;
- позволяет постоянно контролировать состояние пациента на протяжении лечения.
Для контроля за состоянием сердечно-сосудистой системы ЭКГ и Эхокг – главные способы инструментального обследования. Они информативные и доступные жителям периферии. ЭКГ оценивает и диагностирует отклонения в распространении сердечного импульса.
Эхокардиография оценивает само построение сердечного органа, объемы его частей, толщину стенок, клапанов перегородок. Методика способна выявить различные объемные образования (опухоли, абсцессы, наросты), оценить ток крови по сердцу.
Точность ультразвукового обследования зависит от многих факторов. Для качественного исследования применяют специальный гель, который обеспечивает лучшее проникновение ультразвука в сердечные структуры. Информативность исследования зависит во многом от методики, точности ее проведения. Важна правильная трактовка результатов. Неправильная расшифровка показателей может повлечь за собой недостоверный диагноз, назначение неадекватной терапии. Интерпретацию обследования должен проводить специалист. Он не только выявит отклонения от нормы, но также сможет заподозрить недуг, базируясь на полученных значениях.
Нормальные значения для клапанов
Различают 2 основных вида недугов клапанов сердца: стеноз, недостаточность клапанного аппарата. Стенозирование – патологическое состояние, проявляемое в уменьшении размеров отверстия клапана. Из-за этого верхним отделам сердца становится труднее проталкивать кровь в другие (нижние отделы органа). Такое состояние приводит к гипертрофии (утолщению стенок) некоторых отделов сердца.
Недостаточность – кардинально иная патология. При данном недуге створки клапана не могут полноценно исполнять свою работу. Во время сокращения сердца часть крови возвращается обратно из-за неполноценности створок. При этом значительно падает действенность, результативность функционирования органа; ткани организма недополучают кислород, полезные вещества.
Оба недуга бывают трех форм тяжести (чем выше значение, тем тяжелее недуг). В медицинской терминологии существует словосочетание такое, как относительная недостаточность. Она возникает при патологических поражениях смежных отделов сердца. При этом клапан полноценный, здоровый, нормальный. Это посредственная недостаточность, ведь клапан не поврежден.
Перикард – внешняя оболочка сердца, сумка, окружающая его снаружи. Между такой оболочкой и сердцем остается щелевидная полость. В местах отхождения крупных сосудов (в верхних отделах сердца) перикард срастается с органом.
Перикард очень часто поддается инфекционным, воспалительным процессам. Поэтому возникает перикардит. В полости между органом и перикардом развиваются спаечные процессы, накапливается жидкость (в норме ее выделяется до 30 мл). При значительном накоплении такой жидкости возникают трудности в работе органа, его сдавливание.
Нормативы главного органа
Нормы значений исследования значительно отличаются у взрослых и деток. Это объясняется тем, что работа сердца, его функциональные возможности полностью зависят от возраста человека. У деток на фоне большой скорости кровотока отмечают намного меньший объем сердца, крупных сосудов, нежели у взрослых лиц. Только ближе к 18 годам эти органы увеличиваются, а средняя скорость – уменьшается.
В ходе обследования взрослого пациента обращают внимание на внешний вид, размеры основных элементов сердца:
- левого, правого предсердия;
- левого, правого желудочка;
- межжелудочковую перегородку (мжп).
Важно помнить, что некоторые элементы могут изменяться в зависимости от систолы либо диастолы органа. К ним относят левый желудочек, мжп. Врач при обследовании обращает внимание на морфологию органа:
- его размеры;
- объемы полостей;
- толщину стенок;
- состояние клапанов;
- наличие тромботических образований;
- рубцы на тканях.
Также обязательно определяют параметры сердца, частоту его сокращений. При этом берут во внимание состояние стенок органа, их размеры, толщину, строение клапанных элементов, крупных сосудов, величину фракции выброса.
Нормальные значения некоторых показателей при интерпретации:
- Размер полости ЛП (левого предсердия) – 8 – 40 мм.
- Полость ПЖ (правого желудочка) – 9 – 30 мм.
- Размер полости ЛЖ (левого желудочка) – до 41 мм (систолический), до 57 мм (диастолический).
- Толщина задней части ЛЖ – 12-18 мм (систолический), 7-12 (диастолический).
- Толщина МЖ (межжелудочковой перегородки) -11-16 мм (систолический), 7-12 мм (диастолический).
- Аорта (восходящий отдел) – до 40 мм.
- Размеры легочной артерии – от 18-ти до 28 мм.
Комплексная диагностика
Часто УЗИ проводят в комплексе с допплерометрией. С помощью этого метода можно рассчитать скорость распределения крови по камерам органа. На основе этого метода можно составить представление о работе клапанного аппарата и судить о нормокинезе сердца (нормокинез сердца – это способность органа полноценно, эффективно сокращаться).
Еще определяют скорость кровотока на различных участках:
- Трансмитральный ток (до 1,3 м/с).
- Транскуспидальный ток (до 0,7 м/с).
- Транспульмональный ток (0,6-0,9 м/с).
- Ток в конечных отделах сердца (0,7-1,1 м/с).
Это основные показатели, которые чаще всего оценивают для постановки диагноза. В трудных, запутанных случаях могут дополнительно оценивать:
- объем выброса крови левым желудочком (норма 3,5-5,5 л/мин.),
- сердечный индекс (норма 2,6-4,2 л/мин.*м2).
Исследование у детей
Показатели исследования имеют некоторые особенности. Все нормативы для каждого отдельного маленького пациента вычисляют индивидуально в соответствии с площадью тела ребенка. Последний показатель рассчитывают с помощью специальных формул, зная рост малыша в см, его вес в кг. При обследовании оцениваются следующие основные показатели:
- Размер полости ПЖ.
- Размер левого желудочка (в диастолу).
- Толщина стенки ЛЖ и межжелудочковой перегородки.
- Размер полости левого предсердия.
- Аорта (восходящий отдел).
Детям также проводят дополнительно допплерометрию. В детском возрасте скорость тока крови немного выше, чем у взрослых. Нормальные показатели:
- Трансмитральный ток (0,8-1,3 м/с).
- Транскуспидальный ток (0,5-0,8 м/с).
- Транспульмональный ток (0,7-1,1 м/с).
- Ток в конечных отделах сердца (0,7-1,2 м/с).
Эти показатели универсальные для всех детей до 18 лет, независимо от их роста либо веса.
Преимущества методики
Без данного обследования трудно считать диагностику патологий сердечно-сосудистой системы полноценной. Такое исследование благодаря своей разносторонности, комплексности в короткие сроки позволяет выявить кардиологические проблемы, способствуя скорой постановке диагноза с последующим назначением адекватного лечения.
Перечень недугов сердечно-сосудистой системы, которые можно выявить при эхокардиографии:
- ишемические изменения миокарда;
- инфаркт, предынфарктное состояние;
- артериальная гипертензия, гипотензия;
- всевозможные пороки сердечно-сосудистых органов (врожденные, приобретенные);
- недостаточность работы сердца;
- сбои ритма;
- ревматическая патология;
- миокардиты, перикардиты, кардиомиопатии различных видов;
- вегето-сосудистая дистония.
Благодаря своей высокой информативности, доступности данный метод исследования считают ведущим в первичной диагностики сердечной патологии.
Источник
Кардиография с помощью ультразвукового датчика — рутинная методика, основанная на влиянии высокочастотного излучения на организм пациента, на его ткани. В рамках практики специалистов по кардиологии речь идет о незаменимой методике. Несмотря на всю простоту способа, он крайне информативный, удобный и доступный для самого пациента.
ЭХО КГ сердца — это ультразвуковой метод диагностики, позволяющий визуальзировать анатомические особенности мышечного органа: состояние клапанов, самого миокарда и его сосудов, потому в основном методика выявляет пороки. Также приобретенные с годами нарушения. Например, при длительном повышении артериального давления. Вариантов множество.
По сути это обычное УЗИ, только датчик используют для диагностики кардиальных структур.
Поскольку методика безопасна, ее используют многократно. Так часто, как того требует ситуация. Нет ни возрастных, ни иных серьезных ограничений. Хотя определенные противопоказания существуют.
Что же нужно знать пациенту перед эхокардиографией? Насколько эффективно это исследование?
Суть методики и что она показывает
Как уже сказано, ЭХО сердца — это модификация стандартного УЗИ внутренних органов. Однако, в отличие от прочих методов, схожих по смыслу, аппарат для кардиографии может работать в нескольких режимах.
Например, врачу-диагносту доступно дуплексное сканирование. Допплерография используется, в том числе, для того, чтобы исследовать скорость кровотока. Его качество. Что немаловажно при диагностике, например, ишемической болезни, оценке состояния органа после перенесенного инфаркта.
Как и прочие УЗИ, эхокардиография полностью безопасна.
Что же показывает ЭХО в рамках рутинного обследования:
- Масса, количество мышечной ткани в области левого желудочка сердца. Как правило, изменяется при длительном повышении давления. Нелеченая гипертония особенно опасна.
- Эхограмма сердца покажет интенсивность движения крови по легочной артерии. Этот сосуд — один из крупнейших. Любое нарушение чревато скорыми осложнениями. Вплоть до летального исхода. Особенно повышение местного давления.
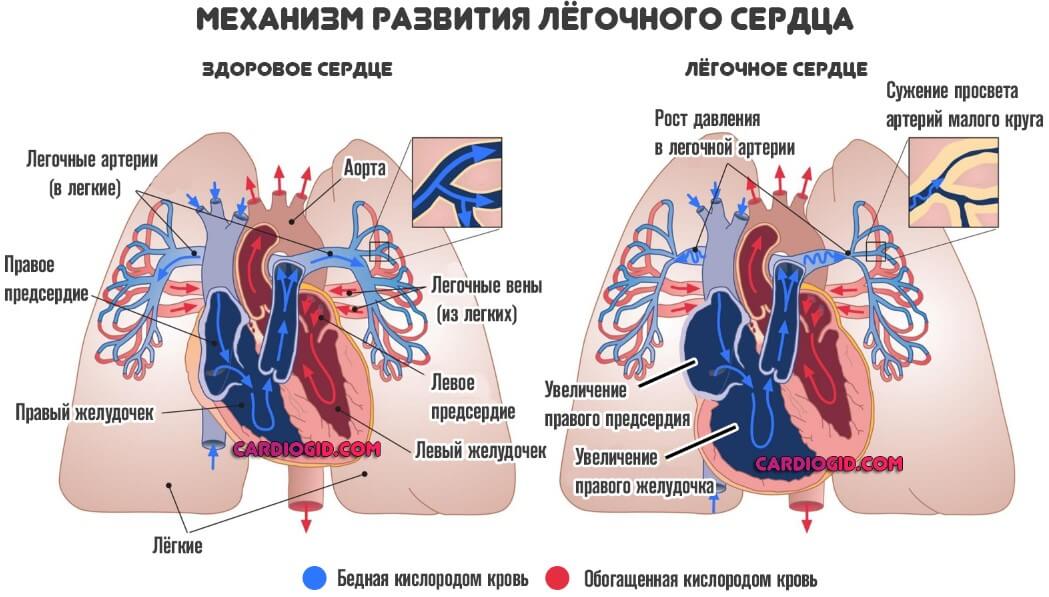
- Ударный объем. Количество крови, которое сердце выбрасывает в аорту и «гонит» по большому кругу. Многие пороки изменяют эти показатели, потому отклонения довольно информативны.
- Состояние левого предсердия.
- Толщины стенок.
- Эхокардиография сердца показывает даже малейшие изменения в кардиальных структурах: положение миокарда, клапанов сердца (трикуспидального, митрального и пр. .) в момент сокращения и возвращения в спокойное состояние. Этот показатель определяют как конечный систолический и диастолический объемы.
- Общее положение сердца. Его размеры, анатомическая локализация. В том числе относительно других органов грудной клетки.
Методика показывает морфологические особенности кардиальных структур.
Какие заболевания можно обнаружить
По результатам эхокардиографии специалисты выставляют несколько диагнозов.
Артериальная гипертензия
Выявить этот процесс можно косвенным образом. Речь идет о стабильном и регулярном повышении давления в сосудистом русле. Если говорить о полноценном диагнозе, то состояние следует назвать гипертонией.
Длительное течение патологического процесса приводит к органическим изменениям в сердце — левый желудочек трансформируется. Мышечные слой на уровне этой камеры становится толще.
Подробнее о гипертрофии левого желудочка читайте в этой статье.
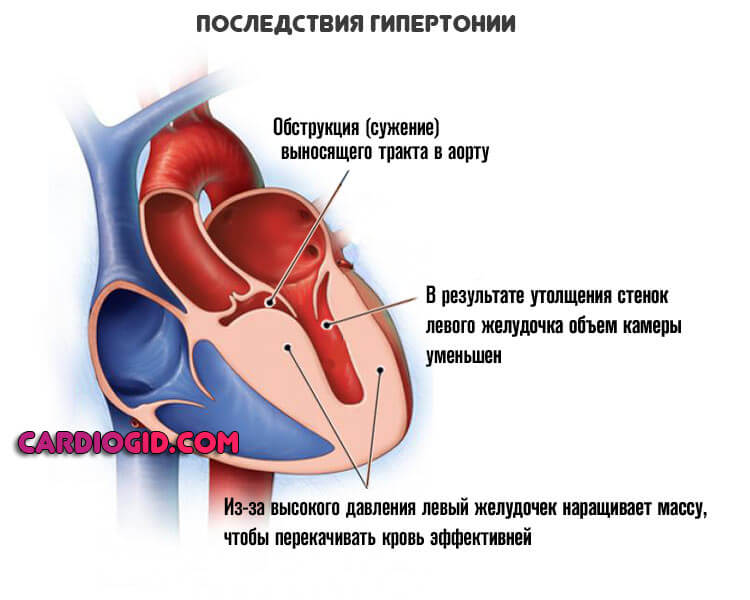
Это своего рода компенсаторный механизм. Так кардио-структуры могут перекачивать кровь с большей силой. Интенсивность каждого удара растет. Это не нормальное, но объяснимое явление.
Чем дольше существует патология, тем хуже обстоит дело. Возможна кардиомегалия. Неумеренное разрастание мышечного органа. Тогда они не смогут выполнять свои функции.
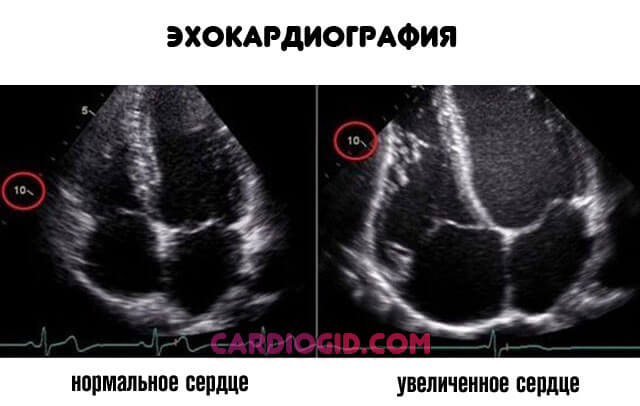
Пороки сердца
Как врожденные, так и приобретенные. В основном те, которые затрагивают клапаны — аортальный, митральный, трикуспидальный, реже перегородки между камерами.
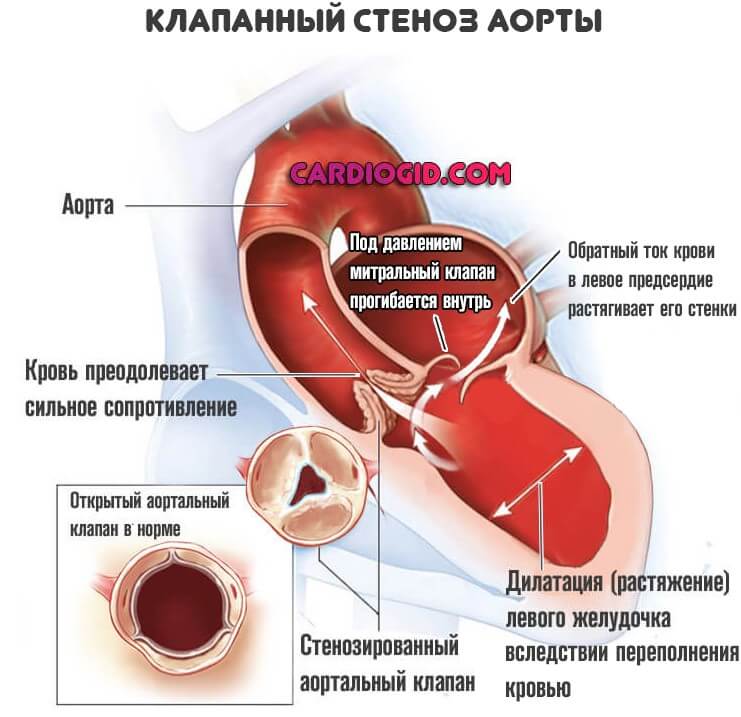
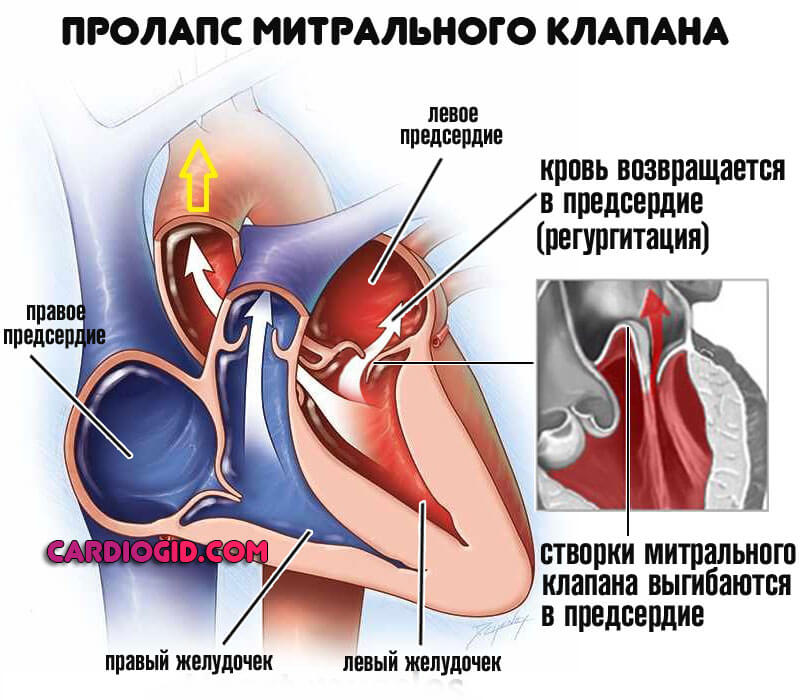
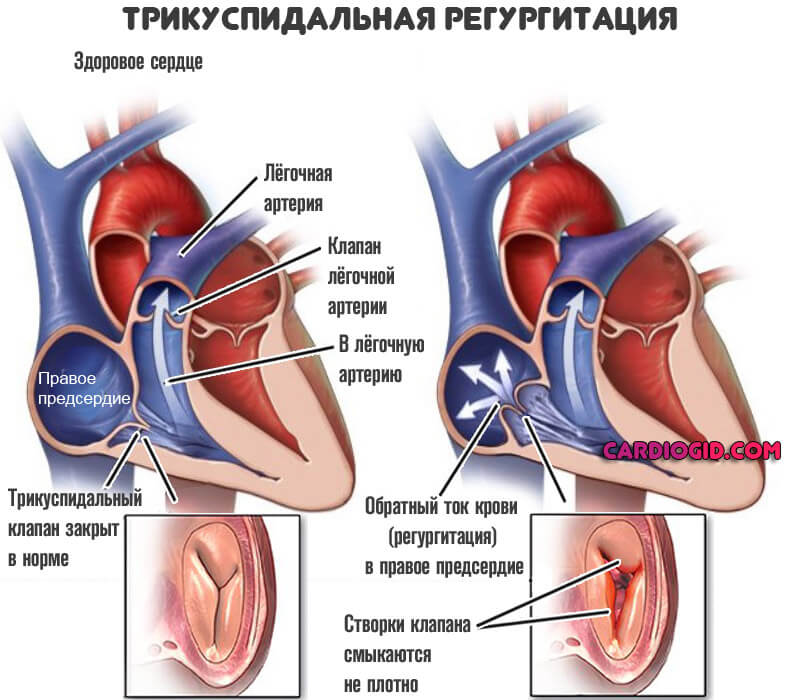
Подобные состояния крайне опасны. Поскольку без лечения рано приводят к генерализованной дисфункции, нарушению кровообращения. А это прямой путь к смерти от сердечной недостаточности или инфаркта. Потому сразу после обнаружения решают вопрос лечения.
Некоторые врожденные аномалии относят к порокам весьма условно. Например, открытое овальное окно. В таком случае обычно не делают ничего. Просто время от времени, каждый год наблюдают пациента.
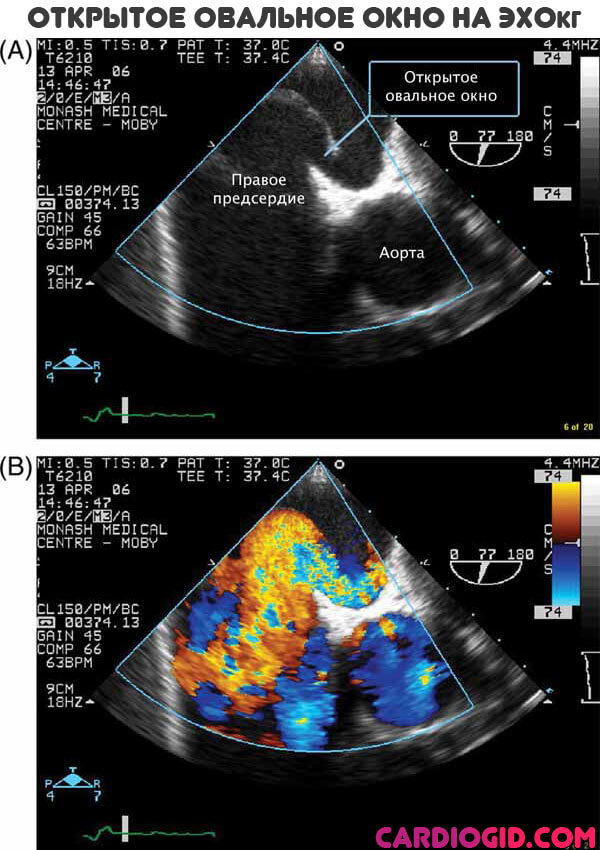
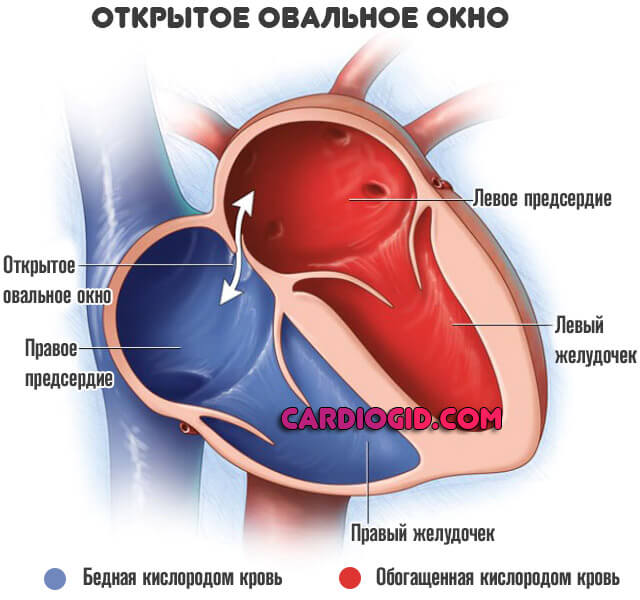
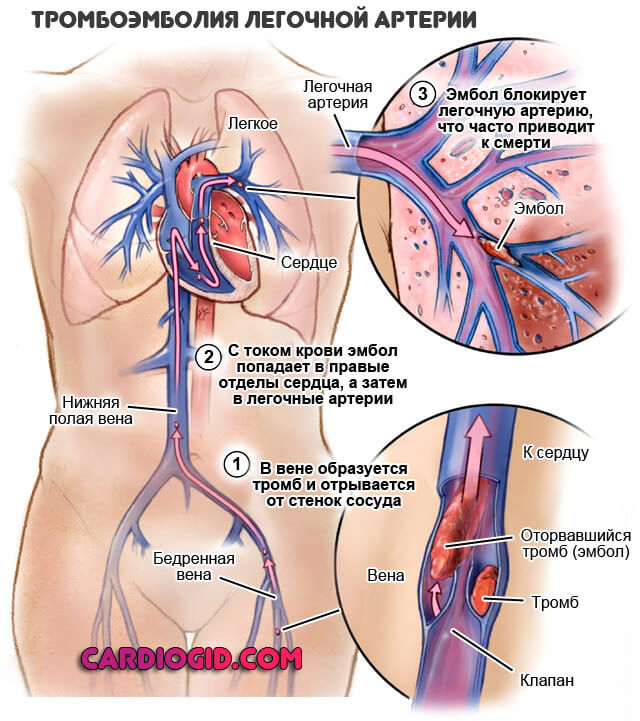
Тромбоэмболия
Опасное расстройство. Суть его заключается в закупорка крупных сосудов кровяными сгустками. Эхо сердца — это метод, который позволяет увидеть тромбы в легочной артерии, коронарных сосудах. Благодаря этому можно своевременно пройти лечение. Пациент останется жив.

Подробнее о видах тромбоэмболии читайте здесь, закупорка легочной артерии, возможные риски и методы лечения описаны тут.
ИБС в форме стенокардии
Классическая ситуация: нарушение трофики (питания) сердца, его тканей. Сопровождается выраженными болями в грудной клетке, одышкой, тошнотой и прочими симптомами. Это еще не инфаркт, но уже не так далеко. Остается один шаг.
Особенно опасна нестабильная стенокардия. Протекает она непредсказуемо, потому никто заранее не может сказать, чем закончится процесс в ходе очередного приступа.
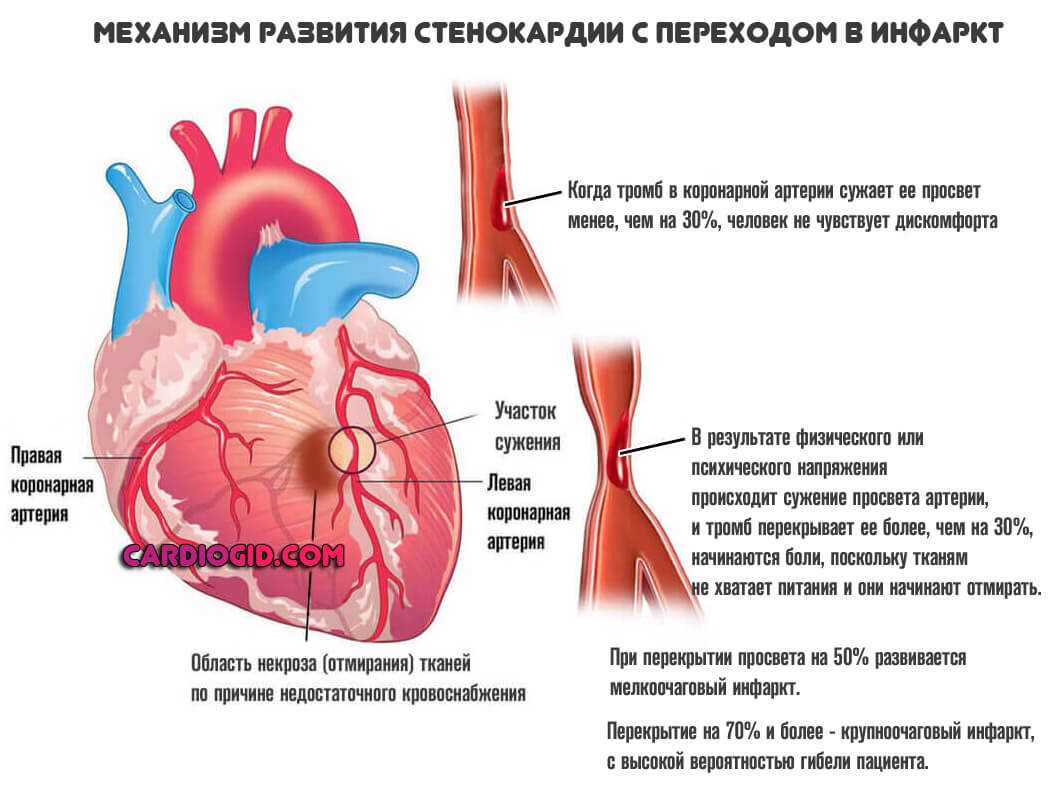
Эхокардиограмма дает картинку на которой отчетливо видны участки дистрофии, а области где нарушен кровоток обнаружит эхокардиография с допплеровским анализом.
Симптомы приступа стенокардии и методы коррекции состояния описаны в этой статье.
Собственно инфаркт
Неотложное состояние. Когда случается у пациента — времени на диагностику в обрез. Обычно констатируют факт уже после первичных лечебных мероприятий.
От того, как быстро начата терапия, зависят шансы на восстановление. Посредством ЭХО Кг заметен очаг некроза (отмирания кардиальных структур). Чем он меньше, тем проще будет лечение.

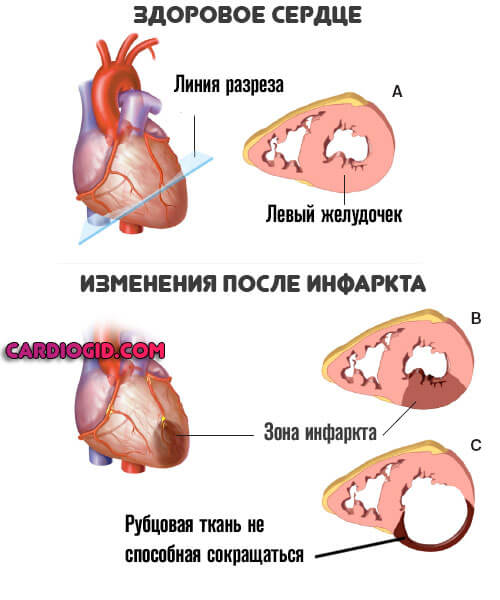
Склероз сердца
Последствие инфаркта, воспалительных процессов в кардиальных структурах. Это состояние, при котором отдельные области миокарда рубцуются.
Соединительная ткань подобного рода не способна ни сокращаться, ни растягиваться. Поэтому часть органа выпадает из работы.
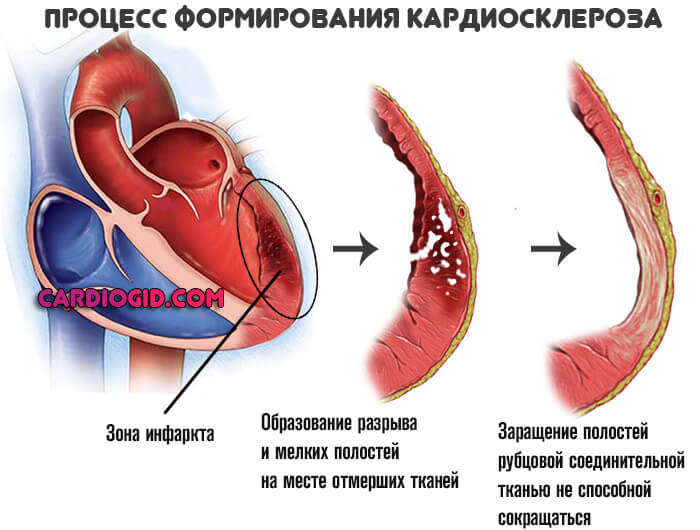
Состояние опасно тем, что провоцирует дальнейшее усугубление дистрофии и проблемы с питанием сердца. Необходимо пожизненное лечение. ЭХОКГ показывает как сам очаг кардисклероза, так и степень нарушения.
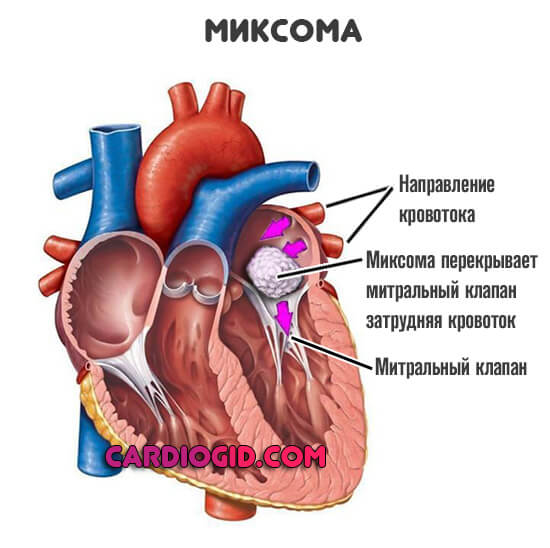
Опухоли
Неопластические процессы в мышечном органе, как ни странно, случаются довольно редко. Однако несут огромную опасность.
Причины две:
- Первая — даже доброкачественные образования (например миксома), достигнув размеров более 1 см, компрессируют, сдавливают сердце. Отсюда нарушение формы органа, дисфункции, недостаточное питание.
- Во-вторых, если опухоль злокачественная, она прорастает сквозь мышечные ткани. А значит, разрушает их. Компрессия также присутствует, вред двойной.
Лечение срочное, хирургическое.
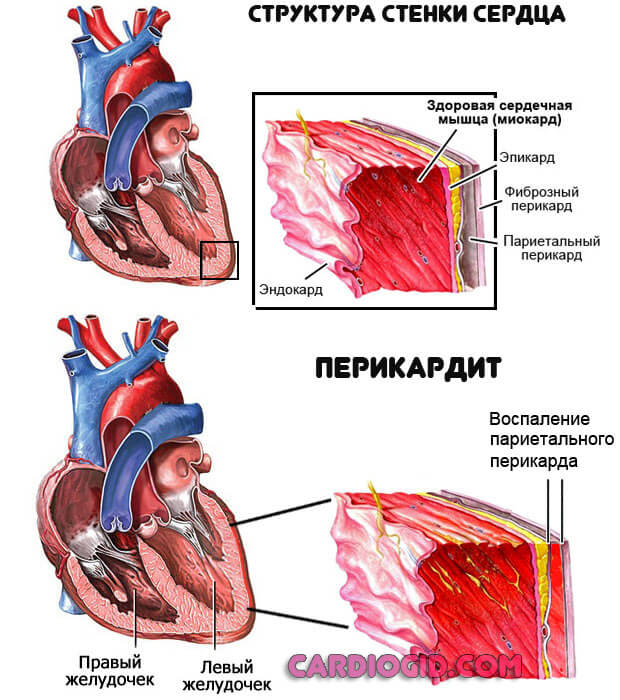
Перикардит
Воспалительный процесс. Провокатор — пиогенная флора и другие агенты. Как правило, всему виной стрептококки или стафилококки. Встречается редко.
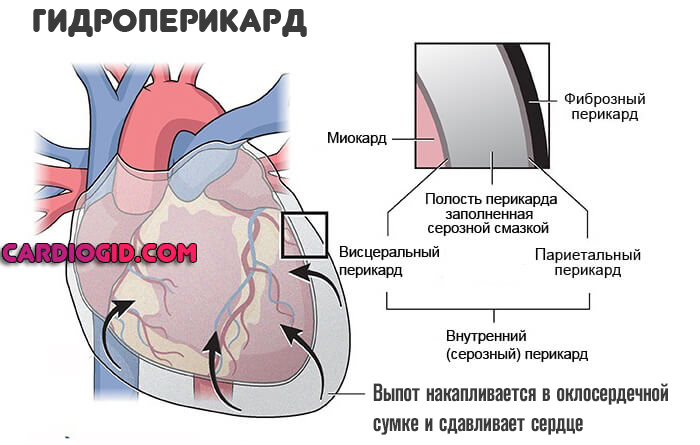
Особняком стоит скопление жидкости в перикарде — гидроперикард. Если околосердечная сумка заполняется выпотом, кровью, местное давление растет. Как только показатель сравняется с таковым внутри камер мышечного органа, наступит остановка сердца. Поэтому состояние относят к неотложным.
Миокардит
Воспалительное заболевание самого сердца. Сопровождается выраженными болями. При сканировании заметны очаги изменений. Если вовремя не лечиться, наступят последствия как при инфаркте. Возможно еще тяжелее.
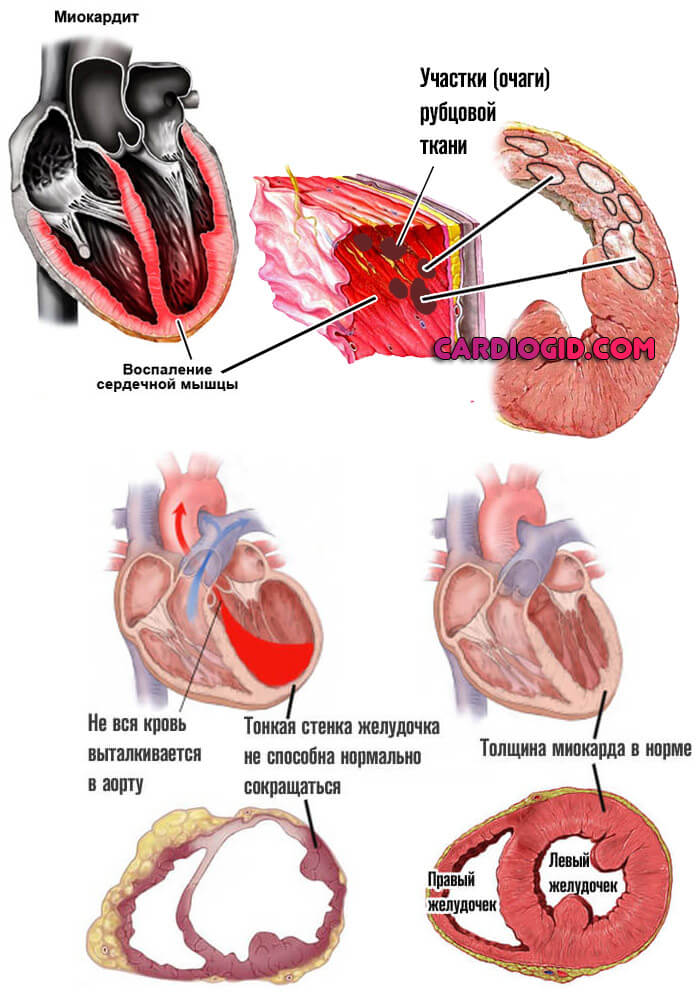
Кардиомиопатия
Типичный патологический процесс для тех, кто занимается интенсивным физическим трудом. Например, для спортсменов. В группе повышенного риска алкоголики, заядлые курильщики.
Суть процесса — это изменение миокарда: мышечный слой разрастается, становится непомерно большим, либо растягивается.
Это не нормально и требует терапии. Как правило, медикаментозной. Плюс коррекции образа жизни.
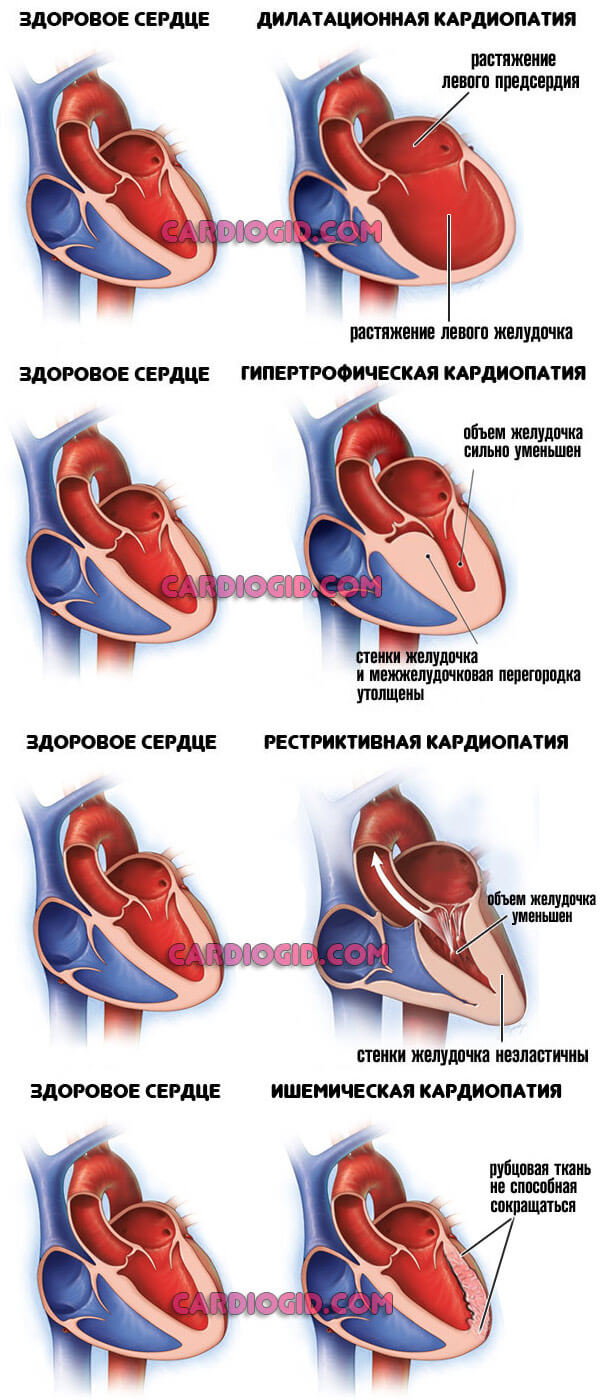
Подробнее о видах кардимипатии и методах лечения читайте в этой статье.
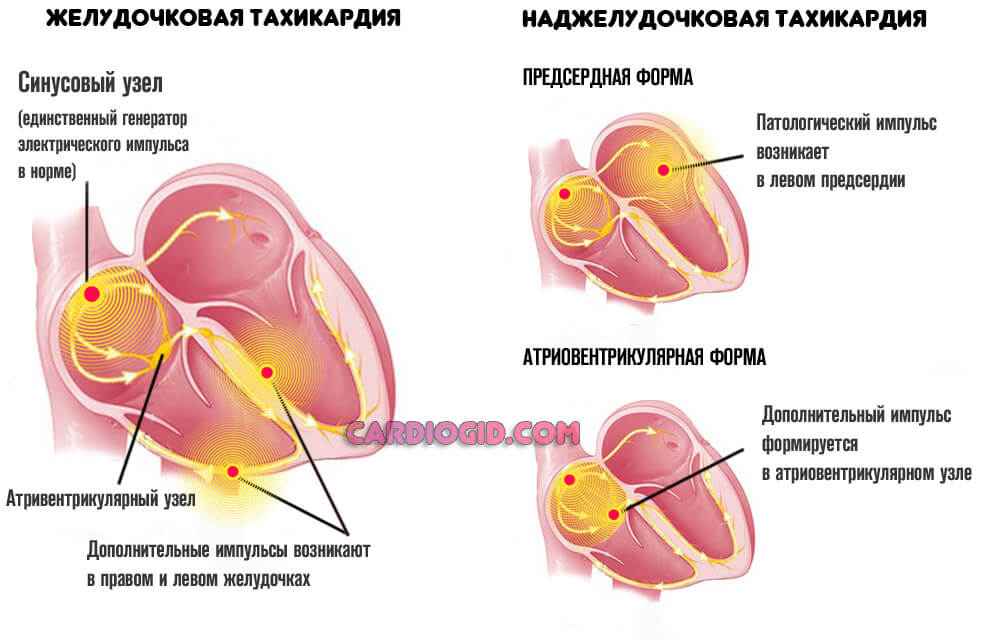
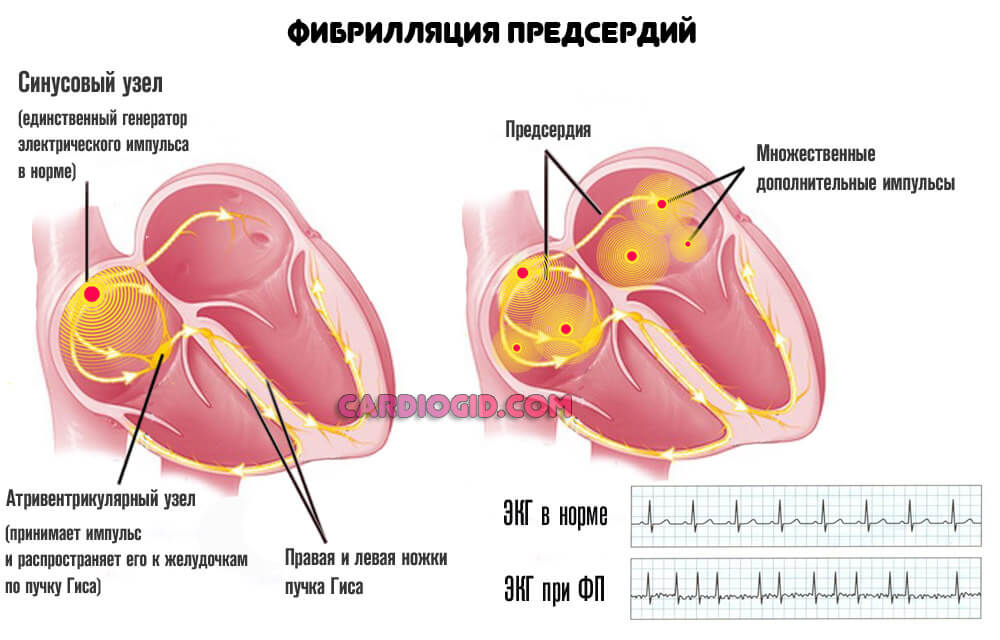
Нарушение ритма
Различные. От фибрилляции предсердий до пароксизмальной тахикардии. Одна только эхокардиография тут вряд ли поможет. Чтобы выявить функциональные нарушения потребуется еще и ЭКГ.
Изменения анатомического положения сердца
Например, зеркальное (декстрокардия). Может быть пороком или же естественным и вполне нормальным явлением.

Примерно такие диагнозы можно выставить или подтвердить по результатам эхографии. Помимо, нужны и другие обследования. ЭКГ, нагрузочные тесты, велоэргометрия, мониторирование и проч.
Показания и противопоказания
Поскольку методика универсальна, оснований для ЭХО КГ довольно много.
- Боли в грудной клетке неясного происхождения. Пациент не всегда прав в оценке самочувствия. Дискомфортные ощущения встречаются при болезнях желудка, межреберной невралгии и прочих состояниях. Боли успешно маскируются. Но проверить положение мышечного органа нужно обязательно.
О том, как понять, что болит именно сердце и отличить сердечную боль от другой читайте здесь.
- Систематический рост артериального давления. Гипертензия не случается на ровном месте. Вторичные формы обусловлены болезнями почек, гормональной дисфункцией. А первичные как раз развиваются при патологиях кардиальных структур. Поэтому нужно проверить виновника с помощью УЗИ-методики.
- Нарушения ритма сердца. Посредством ультразвукового способа можно обнаружить органические изменения. Врачи получают информацию не всегда. Поэтому эхокардиорафическое исследование дополняют ЭКГ, часто еще и суточным холтеровским мониторированием. Когда автоматический аппарат в течение суток считывает артериальное давление и частоту сокращений мышечного органа.
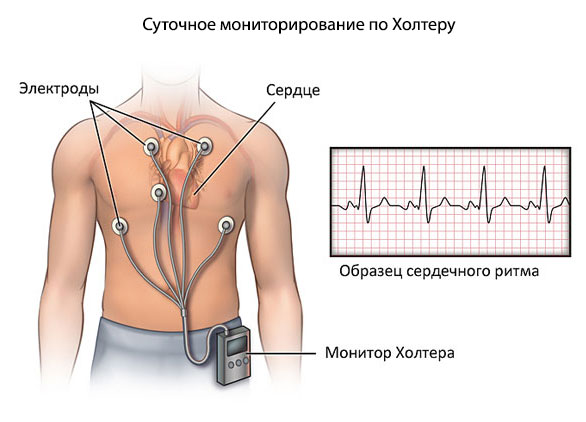
- Видимые симптомы вероятной болезни сердца. Например, цианоз носогубного треугольника. Бледность пальцев рук и пр. В том числе одышка. То есть те проявления, которые обычно указывают на патологии мышечного органа. В этом случае методику используют как профилактическую.
- Подозрения на опухоли. Косвенно на неопластический процесс указывают те же симптомы, что и выше. Одышка, слабость, посинение области вокруг рта, бледность, нарушения ритма. УЗИ дает примерное представление о неоплазии. Точный же результат можно получить посредством МРТ.
- Непереносимость физической нагрузки. Снижение толерантности. Сопровождает стенокардию, ишемическую болезнь. В обязательном порядке назначают УЗИ.
- Проводимое лечение. В этом случае эхокардиография используется для того, чтобы выявить возможные осложнения и побочные эффекты терапии. Тоже в рамках профилактического осмотра.
- Уже установленные диагнозы кардиологического профиля. Чтобы выявить ухудшение (исследовать динамику расстройства).
- Оценка эффективности лечения. В том числе хирургического.
Кому противопоказано исследование
Противопоказаний минимум, но они все же существуют.
- Заболевания легких. Поскольку пациентам с дыхательной недостаточностью трудно лежать неподвижно в течение 10-20 минут.
- Деформация грудины. Например, горб. В этом случае будут проблемы с визуализацией тканей сердца.
- Воспалительные процессы кожи груди.
- Психические расстройства. Исключающие адекватность. Например, обострения шизофрении.
Противопоказания не абсолютные. Врачи прорабатывают варианты, чтобы выполнить манипуляцию.
Виды Эхо КГ и их отличия
Существует несколько типов УЗИ сердца. В основном, методы подразделяют по способу доступа к мышечному органу.
- Классическая или трансторакальная форма, через переднюю стенку грудины. Это наиболее частый вариант. Золотой стандарт первичной диагностики. УЗИ датчик накладывается на грудь, после чего врач меняет его положение. Чтобы визуализировать ткани в разных проекциях и с нескольких углов.
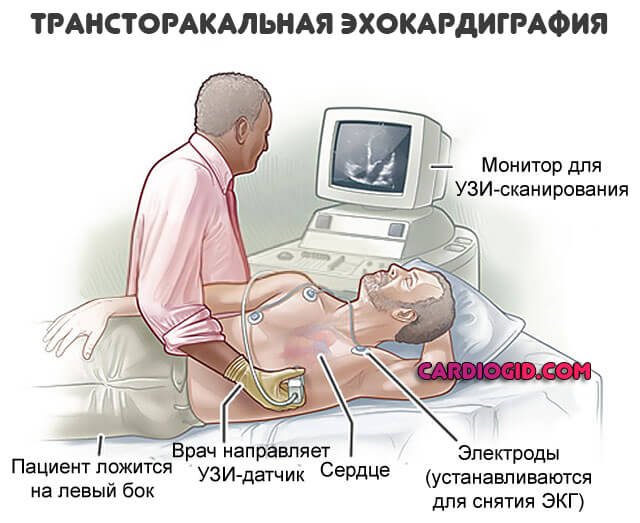
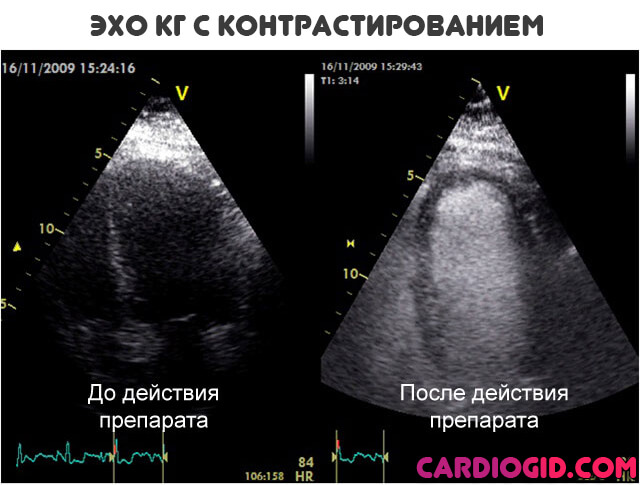
- Второй вариант — это ЭХО исследование с контрастным усилением. По сути — все то же трансторакальное УЗИ. Но в этот раз внутривенно вводятся специальные вещества. Они копятся в сосудах, тканях и усиливают отражение ультразвуковой волны. Делают картинку четче. В целом, метод мало отличается от предыдущего. С точки зрения техники — все то же самое. Но информации с контрастированием можно получить в разы больше.
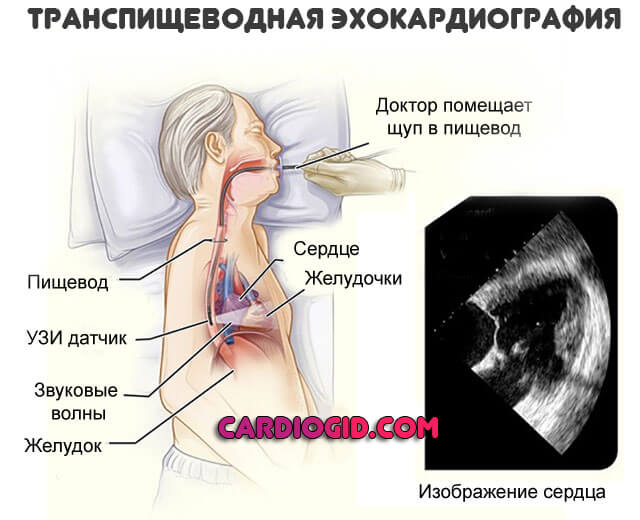
- Наконец, транспищеводная эхокардиография. Инвазивное исследование. Из-за высокой сложности его проводят только в условиях стационара. Тем более что возможны проблемы, непредвиденные расстройства после. Считается особо точным способом по сравнению с другими. К методике прибегают, если предыдущие модификации не дали результата.
Иной способ классификации — по характеру исследования.
- ЭХО в покое. Встречается особенно часто. Это типичная кардиография.
- Оценка состояния сердца после физической нагрузки. Назначается в спорных ситуациях.
Подготовка
Специальные мероприятия не нужны. Условно, можно назвать такие требования:
- За сутки до исследования нельзя курить. В противном случае сосуды сузятся и врач обнаружить ложные изменения. В коронарных, легочной артериях.
- То же самое касается спиртного. От алкоголя стоит отказаться за несколько дней. Чтобы результаты были точнее.
- В день процедуры нельзя заниматься интенсивными физическими нагрузками. Нужно соблюдать щадящий режим. Желателен покой.
- Следует подойти к назначенному времени. С собой рекомендуется взять полотенце или одноразовые салфетки. Чтобы удалить излишки геля после эхокардиографии.
В остальном — подготовка не нужна. Можно заниматься повседневными, привычными делами.
Ход исследования
Пациент идет в кабинет специалиста по функциональной диагностике. Далее процедура проводится по привычному многим сценарию, как обычное УЗИ.
- Нужно лечь на кушетку.
- Врач смажет грудную клетку специальным гелем. Он лучше проводит ультразвуковые волны, поэтому картинка получится точнее.
- Специалист накладывает датчик и начинает изучать анатомическую область.
- В течение процедуры доктор меняет положение сканера и рассматривает орган с разных ракурсов. Работает в нескольких режимах. Не стоит пугаться странных звуков, которые издает аппарат. Это нормально.
- Во время сканирования специалист может попросить задержать дыхание. Перевернуться на бок. Задача пациента — выполнять инструкции доктора.
После того, как процедура завершена, можно отправляться домой.
Прочие модификации отличаются. Если назначено контрастное исследование, сначала проводят стандартное УЗИ, затем вводят контраст и процедуру повторяют.
На все нужно около 10-20 минут. Плюс-минус. Чрезпищеводное УЗИ сердца требу