Эхо кг при инфаркте

При возникновении инфаркта важно не потерять время и как можно быстрее приступить к лечению, чтобы минимизировать степень повреждения сердечной мышцы. Для этого необходимо провести диагностику. Один из эффективных методов – эхокардиография. Она способна определить наличие нарушений миокарда в реальном времени.
Суть процедуры – эхокардиографии
Метод исследования ЭхоКГ дает возможность получить ценную информацию для определения более точного диагноза и состояния больного, которая не выявляется при диагностике ЭКГ. Такое исследование позволяет получить точные данные о состояние сердца, в частности, выявить морфофункциональные особенности после перенесения сердечного приступа:
- подтвердить или опровергнуть наличие острого инфаркта миокарда (ИМ) у пациентов, испытывающих длительный болевой синдром;
- установить точный размер и границы патологии пораженного участка (очаг некроза) сердечной мышцы в исходный момент приступа и после проведения реперфузионной терапии;
- определить уровень гемодинамики, в частности, нестабильный, а также установить наличие осложнений после ИМ;
- дать оценку работоспособности мышцы сердца;
- дать ответ, существует ли риск для жизни и в какой степени;
- определить с высокой точностью уровень давления в сосудах, диагностировать легочную гипертензию;
- выявить патологию перикарда, в частности, наполненность жидкостью его полости.

Эхокардиография относится к неинвазивным безболезненным процедурам, при этом информативность полученных данных достаточно велика. Такое исследование не требует от пациента специальной подготовки.
Во время прохождения исследования, которое длится всего полчаса, больной чувствует себя спокойно и комфортно. За этот короткий период врач способен установить точный диагноз нарушений в работе сердца.
На поверхность грудной клетки в области сердца наносится специальный гель. Врач прикасается к телу пациента датчиком, который способен визуализировать изображение сердца на экране монитора, на котором отображается работа клапана, уровень кровотока, состояние стенок сердца, хорды, межжелудочковых и межпредсердных перегородок. Результаты фиксируются и с помощью специальной программы выдаются на бумажный носитель. Кардиолог расшифровывает полученные данные и устанавливает точный диагноз. Далее больной направляется на лечение или, судя по результатам, на дополнительное медицинское обследование.
Метод ЭхоКГ отличается высокой эффективностью и простотой, что позволяет за несколько минут установить точный диагноз.
Наглядная информация в этом видеоролике демонстрирует все преимущества диагностического метода эхокардиографии.
Показания и противопоказания процедуры ЭхоКГ
Более всего подвержены возникновению сердечных приступов люди в возрасте старше 45 лет. В группу риска входят и больные с диагнозами атеросклероза, артериальной гипертензии, наследственной предрасположенности. Люди, увлекающиеся вредными привычками, страдающие ожирением, также дополняют список тех, кому рекомендуется пройти эхокардиографию.
Основными показаниями для проведения данного вида обследования являются:
- подозрение на наличие сердечных пороков;
- сердечные шумы;
- лихорадка неопределенной этиологии;
- отклонения показаний ЭКГ;
- сбои артериального давления;
- чрезмерные физические нагрузки (спорт, тяжелая работа);
- предположение наличия аневризмы аорты.
Рассматриваемый способ обследования широко применяется для диагностики:
- приобретенных и врожденных пороков сердца;
- эндокардита инфекционного;
- осложнений после перенесенного ИМ;
- гипертонии;
- наличия заболеваний перикарда и аорты;
- опухолей сердца и тромбов.
При остром инфаркте миокарда этот метод обязателен, так как он позволит установить все характеристики течения приступа за короткий период, что даст возможность как можно скорее приступить к лечению. ЭхоКГ при остром ИМ даст точную информацию:
- о нарушении целостности структуры сердца;
- наличии разрыва хорды, папиллярной мышцы, межжелудочковой перегородки;
- сформирована ли аневризма левого желудочка (ЛЖ) и пр.
Ввиду того, что рассматриваемый вид обследования не только безболезненный, но и абсолютно безопасен, его применение не имеет противопоказаний и, тем более, побочных эффектов, а также не вызывает осложнений в состоянии здоровья пациента.
Использование эхокардиограммы допускается даже беременным, детям и ослабленным пациентам. Вы можете пройти такое обследование как по направлению лечащего кардиолога, так и по своей инициативе с целью упреждения инфаркта и других патологий сердца.
В этом видео представлена информация о проведении ЭхоКГ у ребенка: как и когда используют методику, а также какие показатели можно получить с ее помощью.
Режимы эхокардиографии
Специальная установка медицинского ультразвукового диагностирования в области сердца работает в трех режимах:
- Одномерное изображение (М-режим).
- Двухмерное (В-режим).
- Доплер.
В первом случае (М-режим) можно измерить параметры сердечных камер и стенок, уточнить массу левого желудочка.
Второй В-режим может продемонстрировать реальную работу сердца, его строение, измерить толщину сердечных стенок и объем левого желудочка. Чтобы узнать ударный объем левого желудочка, можно определить диаметр тракта ЛЖ и уточнить состояние его систолической функции.
На основании данных этого метода проводится аналитика нарушений локальной сократимости. Если у пациента инфаркт миокарда с подъемом сегмента ST, у него наблюдается дискинезия или акинезия сердечной мышцы. Ему показана эффективная реперфузия, в результате которой восстанавливается нормальная сократимость уже через 1-2 суток.
Третий режим позволяет получить сигнал сердечных стенок, створок клапана, движения эритроцитов. Как только изменяется частота движения (нарушается обычный ритм), ультразвуковой сигнал реагирует и выдает наличие сдвига. Таким образом, можно получить разницу между частотой отраженного сигнала от эритроцитов и частотой сигнала основного датчика. Уровень сдвига зависит от того, насколько скорость движения эритроцитов превосходит частоту ультразвукового сигнала. Эти данные дают возможность просчитать скорость кровотока и его направленность.
Доплерография разделяется на три вида:
- Импульсивный доплер представляет серию импульсов для получения информации о скорости кровотока в определенной части сердца.
- Постоянноволновой с применением двух кристаллов, которые взаимодействуют по принципу «посыл и прием сигнала». Этот метод позволяет исследовать движение кровотока по направлению всего ультразвукового луча.
- Цветное картирование – уникальное изобретение, при котором возможно осуществить пространственное изображение. Каждая точка исследуемого сектора имеет определенный цвет, а его оттенок зависит от направления и скорости эритроцитов. Синий цвет показывает движение по направлению от датчика, красный – к датчику.
Такой аппарат помогает определить направление с максимальной точностью. А также может определять уровень турбулентности и среднюю скорость движения. Например, более светлые оттенки цветов свидетельствуют о более высокой скорости эритроцитов. При выходе за предельный уровень (Найквиста) искажается спектр, и цвета резко меняются на противоположные.
Этот метод хорош тем, что можно за короткое время сориентироваться и определить скорость кровотока. К недостаткам этого способа относится слишком короткая временная возможность определения изменений скорости и невозможность точного ее измерения. Этот метод целесообразно использовать при диагностике состояния больного с протезированными клапанами или врожденным пороком сердца.
Прибор выдает доктору необходимые данные, и тот может сравнить их с показателями скорости кровотока, которые считаются нормой. Для взрослых они допустимы в пределах 0,6-1,3 м/с на митральном клапане, 0,3-0,7 м/с – на трикуспидальном клапане, 0,6-0,9 м/с – на клапане легочной артерии, в аорте – 1,0-1,7 м/с и тракте ЛЖ – 0,7-1,1 м/с.

Нормативы при использовании ЭхоКГ
Врач получает необходимую информацию после проведения эхокардиографии, на основе которой определяет наличие патологии, руководствуясь следующими нормативами (в мм):
- диаметр аорты (от створок аортального клапана) – 20-38;
- раскрытие аортального клапана – 15-27;
- диастолический (конечный) диаметр левого желудочка – 37-56;
- систолический – 26-37;
- межжелудочковая перегородка в диастолу толщиной – 7-12;
- задняя стенка левого желудочка толщиной 7-11;
- масса сердечной мышцы левого желудочка – не менее 125 г/кв. м для мужчин и не менее 110 г/кв. м для женщин.
В результате расшифровки полученной информации врач выносит решение о состоянии больного с максимальной достоверностью.
Миокард делится на 17 сегментов, в каждом из них происходит сократимость, которую определяют по шкале 5-ти степеней:
- 1 – нормальная;
- 2 – сниженная (гипокинез);
- 3 – отсутствие сократимости (акинез);
- 4 – обратное движение в систолу (дискинез);
- 5 – выбухание в систолу (аневризма).
Врач исследует сердце больного по методу эхокардиографии, чтобы определить сократимость в соответствии с уровнем ФВ. Если он ниже 35%, диагностируется сердечная недостаточность, и констатируется состояние больного высокого уровня тяжести.
Рекомендуется проходить ЭхоКГ в момент обострения болезни (острый период сердечного приступа) и через несколько дней. Это позволяет путем аналитики (сопоставления данных) определить степень патологии и установить прогнозы о состоянии больного на ближайшее будущее.
Патология сердечной деятельности, в частности, инфаркт миокарда влечет за собой огромную опасность для жизни пациента. Очень важно не упустить время и правильно диагностировать болезнь. Для этого применение эхокардиографии неоценимо. Эффективность этого метода подтверждается высокой точностью определения состояния нарушений в работе сердца.
Источник
Эхокардиография при остром инфаркте миокарда. Механические осложнения инфаркта миокарда
ЭхоКГ при остром инфаркте миокарда позволяет: (а) подтвердить или исключить ОИМ у больных с продолжительным болевым синдромом в груди и отсутствием диагностических ЭКГ-критериев; (б) оценить размер пораженного миокарда исходно и конечный размер ИМ после реперфузионной терапии; (в) выявить пациентов с нестабильной гемодинамикой и осложнениями ИМ; (г) оценить жизнеспособность миокарда; (л) определить степень риска.
Анализ нарушений локальной сократимости в В-режиме полезен даже при ИМ с подъемом сегмента ST. У этих пациентов присутствует акинезия или дискинезия миокарда. После эффективной реперфузии в лечение соответствующего времени сократительная способность миокарда улучшается. Восстановление сократимости происходит в течение 24-48 ч и продолжается в течение нескольких дней и даже месяцев, поэтому двухмерная ЭхоКГ в динамике полезна для определения реперфузированных сегментов или расширения зоны ИМ.
Стойкая акинезия не всегда свидетельствует о недостаточной реперфузии. Для установления жизнеспособности акинетичного миокарда целесообразна ЭхоКГ, а также визуализация деформации после введения низких доз добутамина, контраста.
У больных после коронарной ангиопластики систолическая деформация была снижена, а постсистолическая — повышена, но отставала во время преходящей ишемии. Расслабление ишемизированных миокардиальных сегментов нарушается, и, следовательно, физиологические ранние диастолические истончение и удлинение замещаются постсистолическими утолщением и укорочением, поэтому локальную деформацию миокарла и ее скорость можно использовать как маркер острой ишемии.
С появлением эффективной реперфузионной терапии, проводимой во время ОИМ, частота распространения осложнений механического генеза снизилась, а также изменилось время их развития. Однако, поскольку осложнения могут угрожать жизни, достоверное определение времени связанных с инфарктом осложнений очень важно для оптимального ведения пациентов. Двухмерная ЭхоКГ и ДЭхоКГ с цветовым допплеровским картированием должны стать первыми методами исследования при подозрении на механические осложнения или у больных с нестабильной гемодинамикой.
Важным инструментом в самых сложных клинических ситуациях (в отделениях интенсивной терапии, у интубированных и послеоперационных больных, реанимированных после клинической смерти больных, тех, у кого по определенным причинам невозможна ТТЭхоКГ) стала ЧНЭхоКГ. При нормальной систолической функции у тяжелых и гемодинамически нестабильных больных следует подозревать механическое осложнение.
– Также рекомендуем “Появление систолического шума при инфаркте миокарда. Разрыв межжелудочковой перегородки, папиллярных мышц”
Оглавление темы “Эхокардиография при сердечной недостаточности и ишемической болезни сердца”:
1. Оценка диастолической функции. Оценка по ЭхоКГ диастолической функции сердца
2. Классификация диастолической дисфункции сердца. Нормальный тип диастолического наполнения
3. Легкая диастолическая дисфункция – 1-й степени. Умеренная диастолическая дисфункция – 2-й степени
4. Тяжелая диастолическая дисфункция – 3-й степени. Рестриктивное наполнение желудочка
5. Применение оценки диастолической функции. Значение ЭхоКГ диастолической функции миокарда
6. Эхокардиография при сердечной недостаточности. Объем левого желудочка
7. Эхокардиография при ишемической болезни сердца. Суммарный индекс подвижности стенок (WMSI)
8. Эхокардиография при остром инфаркте миокарда. Механические осложнения инфаркта миокарда
9. Появление систолического шума при инфаркте миокарда. Разрыв межжелудочковой перегородки, папиллярных мышц
10. Разрыв свободной стенки сердца – псевдоаневризма. Истинная аневризма и тромбоз левого желудочка
Источник
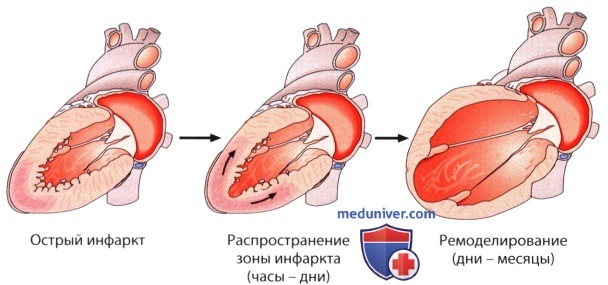
ЭхоКГ левого желудочка при инфаркте миокардаОстрая ишемия в результате окклюзии коронарной артерии приводит к выявляемому в покое нарушению локальной сократимости в области миокарда, снабжаемой пораженным сосудом, с развивающейся в течении секунд акинезией и дискинезией. В режиме тканевой допплерографии отмечается уменьшение систолического укорочения, развивается дискинетическое систолическое удлинение сегмента миокарда и позднесистолическое или раннедиастолическое остаточное укорочение, происходящее частично активно, частично пассивно (в результате эластического сжатия растянутой в систолу стенки) («постсистолическое укорочение»; см. статьи на сайте по эхокардиографии тканей). Толщина стенки в зоне ишемии поначалу сохраняется на прежнем уровне. а) Расширение зоны инфаркта. Зона нарушения локальной сократимости, как правило, больше, чем собственно инфарктный очаг, поскольку она включает в себя ишемизированные, но еще жизнеспособные окружающие участки и затрудняет сокращения пограничного неповрежденного миокарда. Кроме того, при крупноочаговых инфарктах происходит вторичное расширение зоны нарушения локальной сократимости, как в результате увеличения собственно инфарктного очага (infarct expansion), так и по причине компенсаторной перестройки (ремоделирования, remodeling, см. ниже) левого желудочка, так что при последующих исследованиях зона нарушенной сократимости может быть существенно больше, чем на ранней стадии процесса. Расширение зоны инфаркта начинается уже через несколько часов от начала инфаркта. Компенсаторная перестройка левого желудочка может занимать месяцы, а при обширном инфаркте превращается в порочный круг и приводит к терминальной сердечной недостаточности.
Видео. Геометрическая перестройка левого желудочка и ишемическая митральная недостаточность. ЭхоКГ в плоскости пяти камер из верхушечной позиции датчика: акинезия средней и базальной трети боковой стенки левого желудочка у больного с тяжелой коронарной недостаточностью, обусловленной поражением трех коронарных артерий. Видео. Тот же больной, что и на видео выше. Ишемическая митральная недостаточность, обусловленная укорочением хорд и их патологическим натяжением, и типичное пролабирование створки митрального клапана в результате геометрической перестройки левого желудочка и нарушения движений его стенки. Типичная центральная струя с небольшим диаметром проксимальной части на ЭхоКГ в плоскости четырех камер сердца из верхушечной позиции датчика. б) Возникновение аневризмы. В хронической стадии формируется постинфарктный рубец с истончением стенки до 7 мм и менее. В случае обширного трансмурального инфаркта и особенно при его верхушечной локализации возникает аневризма, т.е. зона систолической дискинезии с сохраняющимся в диастолу нарушением контура левого желудочка в виде выбухания. Эта часть стенки может иметь более светлую окраску, чем нормальный миокард, из-за большего содержания коллагена. Спонтанное контрастирование прилегающего участка полости желудочка или тромбообразование указывают на снижение скорости движения крови. В удаленных участках миокарда в острую и подострую стадию часто отмечается компенсаторная гиперкинезия (например, в базальных сегментах при переднем инфаркте). в) Задачи эхокардиографического исследования. Рекомендации профессиональных сообществ подчеркивают прежде всего значение ЭхоКГ для определения функции левого желудочка в острой стадии, для оценки осложнений (включая развитие сердечной недостаточности) и для выявления участков миокарда, где потенциально может развиться ишемия или имеется нарушение локальной сократимости, но с сохранением жизнеспособности миокарда. – Также рекомендуем “ЭхоКГ разрыва миокарда как осложнения инфаркта” Редактор: Искандер Милевски. Дата публикации: 26.12.2019 |
Источник
Ишемическая болезнь сердца на ЭХОКГ
Коронарные артерии, кровоснабжающие стенки сердца, при ЭХОКГ, как правило, не видны. Как же тогда врач может судить о наличии ИБС? Дело в том, что при проведении ЭХОКГ может быть видно нарушение сократимости одной или нескольких стенок левого желудочка. Иногда несмотря на изменения на ЭКГ и наличия симптомов на ЭХОКГ изменений сократимости стенок не будет.
Это связано с тем, что затруднения в движении целой стенки сердца происходят только при существенном нарушении ее кровоснабжения, поэтому нормальные результаты УЗИ не исключают наличие даже инфаркта миокарда. Для диагностики инфаркта миокарда используют в первую очередь данные ЭКГ, а также берут кровь на сердечные маркеры.
Однако, даже выявление затрудненной сократимости стенок сердца не всегда означает наличие инфаркта, это может быть и при кардиомиопатии, миокардите и других заболеваниях. Именно поэтому не следует требовать от врача УЗИ окончательного диагноза, поскольку только кардиолог, имея на руках результаты ЭКГ, анализов крови, данные осмотра и истории болезни и др. может поставить окончательный достоверный диагноз ишемической болезни сердца.
При инфаркте миокарда эхокардиография направлена на выявление:
- локализации и распространенности нарушений сократимости стенок, функции и объема левого и правого желудочков,
- возможного наличия недостаточности на клапанах сердца,
- возможного наличия тромбов,
- возможного наличия осложнений инфаркта миокарда.
Артериальная гипертензия на ЭХОКГ
Косвенный эхокардиографический признак артериальной гипертензии – увеличение массы миокарда левого желудочка, или его гипертрофия. Это происходит из-за того, что стенкам сердца приходится качать кровь против более высокого давления, поэтому, чтобы справляться с этой функцией, мышечные стенки сердца утолщаются.
Проведение процедуры
ЭхоКГ проводится врачом функциональной диагностики при помощи ультразвукового аппарата. Для диагностики инфаркта миокарда используются все стандартные режимы эхокардиографии: М-режим, В-режим, цветовое доплеровское картирование, доплерография.
Пациент раздевается до пояса и ложится на левый бок.
Эхокардиографическое исследование проводится при помощи специального кардиологического датчика, который врач устанавливает на поверхности тела в 4 разные позиции (доступа).
Продолжительность процедуры в сложных случаях или при затруднениях в визуализации может достигать 50-60 минут.
ЭХОКГ признаки кардиомиопатии, миокардита
Существует несколько типов кардиомиопатий (от слов «кардио» — сердце и «патия» — патология), их коварность заключается в том, что поначалу они протекают без каких-либо симптомов, а когда появляются первые признаки сердечной недостаточности (одышка, отеки, боли в сердце), обследование выявляет уже сильно запущенный процесс.
Например, функция сердца при ЭХОКГ оценивается преимущественно на основании данных фракции выброса. Фракция выброса — это расчётная величина, измеряется как отношение ударного объема, выброшенного в аорту за одно сокращение, к диастолическому объему левого желудочка, то есть к общему объему левого желудочка в заключительный момент его наполнения.
В норме данная величина составляет, по разным данным, от 55% и выше. При наличии кардиомиопатии, имеющей название дилатационная кардиомиопатия, камеры сердца со временем сильно расширяются, и фракция выброса снижается. Но сердце имеет компенсаторные механизмы, которые при наличии данного заболевания достаточно долго способствуют нормальному внешнему самочувствию человека.
Поэтому, при малейших симптомах каких-либо нарушений, например, при снижении возможностей переносить ранее вполне нормальную физическую нагрузку, включая появление затруднений при подъёме по лестнице или длительной спокойной ходьбе из-за одышки или ощущения нехватки воздуха, не лишним будет проконсультироваться у кардиолога и выполнить ЭХОКГ.
Гипертрофическая кардиомиопатия — другой важный тип кардиомиопатии, который связан с аномальным утолщением стенки левого желудочка. При этой патологии симптомы чаще возникают при развитии осложнения данной патологии, а именно при появлении обструкции, или препятствию нормальному потоку крови из левого желудочка в аорту.
Рестриктивная кардиомиопатия чаще встречается при амилоидозе сердца и характеризуется диффузным утолщением стенок и повышением общей эхоплотности миокарда (при УЗИ он выглядит более ярким, чем в норме), а также расширением предсердий.
Достаточно редкий тип кардиомиопатии – некомпактный миокард, связан с нарушениями при закладке сердца во внутриутробном периоде.
Миокардит сложно диагностировать по данным ЭХОКГ, без биопсии миокарда, но иногда могут выявляться диффузные или региональные нарушения сократимости стенок. Для диагностики миокардита важным методом визуализации является проведение МРТ.
Подводя итог, необходимо отметить, что, если ишемическая болезнь сердца — это удел, как правило пожилых пациентов, курильщиков, лиц с повышенным холестерином, то кардиомиопатия может поражать людей молодого и среднего возраста.
Что позволяет оценить при исследовании сердца
Эхокардиография дает возможность выявить:
- наличие, размеры и локализацию очаговых поражений сердечной мышцы;
- механические постинфарктные осложнения (тромбы, аневризмы, разрыв межжелудочковой перегородки или свободных стенок, выпот в полости перикарда);
- признаки сердечной недостаточности (снижение сократительной функции, диастолическую дисфункцию, расширение полостей сердца, клапанную недостаточность, легочную гипертензию).
Таким образом, ЭхоКГ достоверно покажет зону инфаркта, укажет на его осложнения и даст важнейшую информацию о работе сердца.
Исследование проводится неоднократно с целью отслеживания динамики развития болезни и эффективности проводимого лечения.
Анализ миокарда
Проведение эхокардиографии включает исследование систолической (способности сокращаться) и диастолической (способности расслабляться) функций левого желудочка.
Качественная оценка сократительной способности миокарда заключается в визуальной оценке синхронности сокращения, прироста толщины, симметричности сокращения стенок.
Количественная оценка предполагает расчет ряда цифровых показателей, основные из которых: фракция выброса (по Симпсону, по Тейхольцу), ударный объем, фракция укорочения. Отклонение этих показателей от нормы свидетельствует о нарушении сократительной функции левого желудочка.
В случае возникновения острой боли за грудиной постановка правильного диагноза может быть затруднительна, если на ЭКГ отсутствуют достоверные признаки очаговых поражений (не Q-инфаркт или признаки еще не появились). В таких случаях на помощь приходит эхокардиография, которая позволяет выявить наличие зоны поражения сердечной мышцы.
Врач оценивает состояние миокарда, сократимость стенок (амплитуду движения, синхронность сокращения), структурные изменения в сердечной мышце (участки истончения, разрыва).
Инфаркт на УЗИ сердца может выглядеть как участок гипокинезии (снижения сократимости), акинезии (отсутствия сократимости), дискинезии (асинхронного сокращения) или парадоксального движения.
Иногда в остром периоде развития не Q-инфаркта зона снижения сократимости не определяется. Тогда заподозрить наличие инфаркта миокарда на УЗИ сердца можно на основе обнаружения участков усиленного сокращения (гиперкинезии). Таким образом неповрежденная часть сердечной мышцы пытается компенсировать деятельность омертвевшего участка.
Сердечная недостаточность на ЭХОКГ
Всем больным с сердечной недостаточностью показано проведение ЭХОКГ.
Помимо основного предназначения – установления причины сердечной недостаточности, ЭХОКГ играет важную роль в отборе пациентов на следующие вмешательства:
- имплантацию кардиовертера-дефибриллятора (при фракции выброса менее 35%)
- выявление гибернирующего миокарда, имеющего потенциальную возможность улучшения функции после проведения реваскуляризации
- РСТ (ресинхронизирующая терапия) – при наличии значительной диссинхронии миокарда.
Лечением сердечной недостаточности должен заниматься специалист-кардиолог, поскольку предотвратить развитие декоменсации и появление симптомов острой сердечной недостаточности довольно долгое время возможно при проведении медикаментозной терапии. Разумеется, назначение такой терапии — процесс достаточно трудоемкий, врачу необходимо время для подбора подходящей именно определенному пациенту терапии, с учетом всех его особенностей и сопутствующих заболеваний.
Достоинства и недостатки метода
Высокая диагностическая ценность, безопасность, возможность проводить исследование в динамике — несомненные преимущества эхокардиографии.
К недостаткам можно отнести дороговизну аппаратуры, некоторую субъективность результатов исследования, а также возможные затруднения визуализации сердца из-за конституциональных особенностей или заболеваний легких.
Кроме этого, существуют объективные диагностические ограничения метода.
Постинфарктные осложнения делятся на 4 группы: механические (разрывы), тромбоэмболические, ишемические (расширение зоны инфаркта), электрические.
Эхокардиография является высокоинформативным методом диагностики всех групп постинфарктных осложнений, за исключением последней.
ЭхоКГ при инфаркте миокарда позволяет выявить:
- расширение зоны нарушения локальной сократимости;
- аневризму желудочков;
- разрыв межжелудочковой перегородки, свободных стенок с гемотампонадой;
- отрыв папиллярной мышцы, разрыв хорд с развитием митральной недостаточности;
- образование тромбов (пристеночных или полостных вследствие нарушений сердечного ритма);
- эпистенокардитический перикардит (выпот в полости перикарда).
Кардиогенный шок — опаснейшее постинфарктное осложнение — характеризуется резким падением артериального давления, липким потом, выраженной одышкой, нарушением сознания.
Эхокардиография позволяет выявить следующие признаки, сопровождающие кардиогенный шок:
- зоны нарушения локальной сократимости, занимающие до 40% площади миокарда левого и/или правого желудочков (участки гипокинезии, акинезии, дискинезии);
- расширение (дилатация) полостей сердца;
- митральная и трикуспидальная регургитация;
- резкое снижение сократительной функции левого желудочка;
- диастолическая дисфункция;
- легочная гипертензия;
- разрыв стенок сердца с формированием гемотампонады;
- наличие тромба в стволе легочной артерии.
Разрывы межжелудочковой перегородки, свободных стенок сердца могут быть достоверно установлены при УЗИ сердца.
Сохранная сократительная функция левого желудочка в сочетании с критическим состоянием пациента нередко указывает на наличие эмболических постинфарктных осложнений. Если тромб располагается в стволе легочной артерии, он легко определяется посредством эхокардиографии.
Острая левожелудочковая недостаточность сопровождается дилатацией полостей левых отделов сердца и выраженной митральной регургитацией. Определяются обширные участки повреждения сердечной мышцы.
Расширение всех полостей сердца, недостаточность митрального и трехстворчатого клапанов, высокие расчетные показатели давления в легочной артерии являются признаками застоя крови в обоих кругах кровообращения.
Диагностическим ограничением метода является оценка нарушений сердечного ритма и проводимости.
О достоинствах эхокардиографии при выявлении зон нарушения локальной сократимости было сказано выше.
Ограничения метода касаются установления причин возникновения очаговых поражений сердечной мышцы, а также их давности.
При некоторых заболеваниях (хронической ИБС, миокардите) могут обнаруживаться зоны гипокинезии. Визуально их практически невозможно отличить от очаговых поражений при инфаркте миокарда.
Другое ограничение метода связано с установлением времени появления поврежденных участков. Иногда люди переносят инфаркт, не обращаясь к врачу, а спустя какое-то время на УЗИ неожиданно выявляются зоны гипокинезии. Ни пациент, ни врач часто не в состоянии установить их давность.
По этим и некоторым другим причинам врач-диагност никогда не ставит диагноз. Итог проведения эхокардиографии — протокол, в который вносятся все результаты ультразвукового исследования. На основании всестороннего обследования пациента окончательный диагноз ставит лечащий врач.
Поиск источника кардиогенной эмболии с помощью ЭХОКГ
Кардиогенная эмболия – это появление в камерах сердца дополнительных включений, чаще тромбов или фрагментов ткани другого происхождения, например, образований сердца с их отрывом и поступлением в кровоток, что приводит к закупорке просвета сосуда, в который он попадает. В первую очередь при ЭХОКГ исследуются следующие возможные источники эмболов:
- предсердия, особенно ушки предсердий, для этого при наличии фибрилляции предсердий проводится чреспищеводная ЭХОКГ
- клапаны, как места возможного расположения бактериальных вегетаций
- обширные участки выраженного нарушения сократимости (тромб при наличии инфаркта миокарда)
- опухоли, например, миксома
- дефект межпредсердной перегородки, как возможный путь перемещения эмболов из правого предсердия в левое
- аорта, при ее поражении.
В заключение стоит отметить, что здесь перечислены далеко не все заболевания, которые выявляет ЭХОКГ. Например, можно визуализировать также врожденные и приобретенные пороки сердца, включая стенозы и недостаточности клапанов, аневризму восходящей аорты и другие. Здесь мы рассмотрели лишь основные заболевания, при подозрении на которые необходимо выполнение УЗИ сердца, или эхокардиографии.
Источник